Acetylsalicylsäure
 | |
 | |
| Klinische Daten | |
|---|---|
| Aussprache | Acetylsalicylsäure /əˌsiːtəlˌsælɪˈsɪlɪk/ |
| Handelsnamen | Bayer Aspirin, andere |
| Andere Bezeichnungen | 2-Acetoxybenzoesäure Acetylsalicylat Acetylsalicylsäure o-Acetylsalicylsäure |
| AHFS/Drugs.com | Monographie |
| MedlinePlus | a682878 |
| Lizenz-Daten |
|
| Schwangerschaft Kategorie |
|
| Wege der Verabreichung | Durch den Mund, rektal; Lysinacetylsalicylat kann intravenös oder intramuskulär verabreicht werden |
| ATC-Code |
|
| Rechtlicher Status | |
| Rechtlicher Status |
|
| Pharmakokinetische Daten | |
| Bioverfügbarkeit | 80–100% |
| Proteinbindung | 80–90% |
| Verstoffwechselung | Leber (CYP2C19 und möglicherweise CYP3A), ein Teil wird auch in der Darmwand zu Salicylat hydrolysiert. |
| Eliminationshalbwertszeit | Dosisabhängig; 2-3 Stunden bei niedrigen Dosen (100 mg oder weniger), 15-30 Stunden bei hohen Dosen. |
| Ausscheidung | Urin (80-100%), Schweiß, Speichel, Fäkalien |
| Bezeichnungen | |
IUPAC-Bezeichnung
| |
| CAS-Nummer | |
| PubChem CID | |
| IUPHAR/BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEBI | |
| ChEMBL | |
| PDB-Ligand |
|
| Chemische und physikalische Daten | |
| Formel | C9H8O4 |
| Molare Masse | 180,159 g-mol-1 |
| 3D-Modell (JSmol) | |
| Dichte | 1,40 g/cm3 |
| Schmelzpunkt | 136 °C (277 °F) |
| Siedepunkt | 140 °C (284 °F) (zersetzt sich) |
| Löslichkeit in Wasser | 3 g/L |
SMILES
| |
InChI
| |
| (Überprüfen) | |
Aspirin, auch bekannt als Acetylsalicylsäure (ASS), ist ein Medikament, das zur Linderung von Schmerzen, Fieber oder Entzündungen eingesetzt wird. Zu den spezifischen entzündlichen Erkrankungen, die mit Aspirin behandelt werden, gehören die Kawasaki-Krankheit, Perikarditis und rheumatisches Fieber. ⓘ
Aspirin wird auch langfristig zur Vorbeugung von Herzinfarkten, ischämischen Schlaganfällen und Blutgerinnseln bei Menschen mit hohem Risiko eingesetzt. Bei Schmerzen oder Fieber setzt die Wirkung in der Regel innerhalb von 30 Minuten ein. Aspirin ist ein nichtsteroidaler Entzündungshemmer (NSAID) und wirkt ähnlich wie andere NSAID, unterdrückt aber auch die normale Funktion der Blutplättchen. ⓘ
Eine häufige unerwünschte Wirkung ist eine Magenverstimmung. Zu den schwerwiegenderen Nebenwirkungen gehören Magengeschwüre, Magenblutungen und eine Verschlimmerung von Asthma. Das Risiko von Blutungen ist bei älteren Menschen, die Alkohol trinken, andere NSAIDs einnehmen oder andere Blutverdünner einnehmen, größer. Aspirin wird in der letzten Phase der Schwangerschaft nicht empfohlen. Bei Kindern mit Infektionen wird Aspirin wegen des Risikos des Reye-Syndroms generell nicht empfohlen. Hohe Dosen können zu Ohrgeräuschen führen. ⓘ
Ein Vorläufer des Aspirins, der in den Blättern des Weidenbaums (Gattung Salix) vorkommt, wird seit mindestens 2.400 Jahren wegen seiner gesundheitlichen Wirkungen verwendet. Im Jahr 1853 behandelte der Chemiker Charles Frédéric Gerhardt das Medikament Natriumsalicylat mit Acetylchlorid, um zum ersten Mal Acetylsalicylsäure herzustellen. In den folgenden 50 Jahren ermittelten andere Chemiker die chemische Struktur und entwickelten effizientere Herstellungsverfahren. ⓘ
Aspirin ist eines der weltweit am häufigsten verwendeten Medikamente, von dem jährlich schätzungsweise 40.000 Tonnen (44.000 Tonnen) (50 bis 120 Milliarden Tabletten) verbraucht werden. Es steht auf der Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation. Es ist als Generikum erhältlich. Im Jahr 2019 war es das 38. am häufigsten verschriebene Medikament in den Vereinigten Staaten, mit mehr als 18 Millionen Verschreibungen. ⓘ
| Strukturformel ⓘ | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
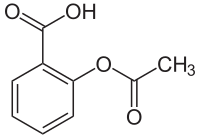
| ||||||||||||||||
| Allgemeines | ||||||||||||||||
| Name | Acetylsalicylsäure | |||||||||||||||
| Andere Namen |
| |||||||||||||||
| Summenformel | C9H8O4 | |||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||
| ||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||
| ATC-Code | ||||||||||||||||
| Wirkstoffklasse |
| |||||||||||||||
| Wirkmechanismus |
irreversibler Cyclooxygenasen-Inhibitor | |||||||||||||||
| Eigenschaften | ||||||||||||||||
| Molare Masse | 180,16 g·mol−1 | |||||||||||||||
| Aggregatzustand |
fest | |||||||||||||||
| Dichte |
1,35 g·cm−3 (20 °C) | |||||||||||||||
| Schmelzpunkt |
136 °C (teilw. Zers.) | |||||||||||||||
| Siedepunkt |
zersetzt sich | |||||||||||||||
| pKS-Wert |
3,49 | |||||||||||||||
| Löslichkeit |
| |||||||||||||||
| Sicherheitshinweise | ||||||||||||||||
| ||||||||||||||||
| MAK |
Schweiz: 5 mg·m−3 | |||||||||||||||
| Toxikologische Daten |
| |||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. | ||||||||||||||||
Acetylsalicylsäure (kurz ASS) ist ein weit verbreiteter schmerzstillender, entzündungshemmender, fiebersenkender und thrombozytenaggregationshemmender (TAH) Arzneistoff aus der Gruppe der nichtsteroidalen Antirheumatika (NSAR). ASS wird seit 1977 auf der Liste der unentbehrlichen Arzneimittel der WHO aufgeführt. Der Stoff wird seit Anfang des 20. Jahrhunderts in diversen Produkten von Pharmaherstellern vertrieben. ⓘ
Die Bezeichnung Aspirin, die zunächst im englischsprachigen Raum und später teilweise auch international zum Synonym für ASS wurde, ist in vielen Staaten der Welt – darunter Deutschland, Österreich und die Schweiz – ein Markenname der Bayer AG oder ihrer Tochtergesellschaften für Medikamente mit diesem Wirkstoff, in anderen Staaten hingegen gemeinfrei und dort daher auch für Produkte anderer Hersteller in Gebrauch. ⓘ
Marke vs. Generikum
1897 begannen Wissenschaftler der Firma Bayer mit der Erforschung von Acetylsalicylsäure als weniger reizendes Ersatzmedikament für gängige Salicylat-Medikamente. Bis 1899 nannte Bayer es "Aspirin" und verkaufte es in der ganzen Welt. ⓘ
Die Popularität von Aspirin wuchs in der ersten Hälfte des 20. Jahrhunderts, was zu einem Wettbewerb zwischen vielen Marken und Formulierungen führte. Das Wort Aspirin war der Markenname von Bayer; die Rechte an der Marke gingen jedoch verloren oder wurden in vielen Ländern verkauft. Der Name setzt sich zusammen aus der Vorsilbe a(cetyl) + spir Spiraea, der Gattung der Mädesüßgewächse, aus denen die Acetylsalicylsäure bei Bayer ursprünglich gewonnen wurde, + -in, der üblichen chemischen Endung. ⓘ
Chemische Eigenschaften
Aspirin zersetzt sich rasch in Lösungen von Ammoniumacetat oder den Acetaten, Carbonaten, Citraten oder Hydroxiden der Alkalimetalle. An trockener Luft ist es stabil, wird aber bei Kontakt mit Feuchtigkeit allmählich zu Essig- und Salicylsäure hydrolysiert. In Lösung mit Alkalien schreitet die Hydrolyse rasch voran, und die gebildeten klaren Lösungen können vollständig aus Acetat und Salicylat bestehen. ⓘ
Wie Mühlen müssen auch Fabriken, in denen Aspirintabletten hergestellt werden, die Menge des Pulvers kontrollieren, die im Gebäude in die Luft gelangt, da das Pulver-Luft-Gemisch explosiv sein kann. Das National Institute for Occupational Safety and Health (NIOSH) hat in den Vereinigten Staaten einen empfohlenen Grenzwert von 5 mg/m3 (zeitlich gewichteter Durchschnitt) festgelegt. Im Jahr 1989 legte die Occupational Safety and Health Administration (OSHA) einen gesetzlich zulässigen Grenzwert von 5 mg/m3 für Aspirin fest, der jedoch 1993 durch die Entscheidung AFL-CIO vs. OSHA aufgehoben wurde. ⓘ
Herstellung

Die phenolische Hydroxygruppe in Ortho-Stellung zur Carboxygruppe der Salicylsäure reagiert mit dem Essigsäureanhydrid unter Acetylierung, wobei der Wasserstoff der Hydroxygruppe durch eine Acetylgruppe ersetzt wird. ⓘ
Hierzu wird durch Kolbe-Schmitt-Reaktion industriell hergestellte Salicylsäure mit protoniertem Essigsäureanhydrid an der phenolischen Hydroxygruppe zu Acetylsalicylsäure verestert (acetyliert). Alternativ kann das Reaktionsprodukt der Kolbe-Schmitt-Reaktion (Natriumsalicylat) auch direkt mit Essigsäureanhydrid acetyliert werden, wobei Acetylsalicylsäure resultiert und Natriumacetat in stöchiometrischer Menge entsteht. ⓘ
Typische Nebenprodukte aller ASS-Synthesen sind die Kondensationsprodukte Acetylsalicylsäureanhydrid (ASN), o-Acetylsalicyl-salicylsäure (ASSA), o-Salicoyl-salicylsäure (SSA) und Disalicylid, sie müssen durch nachfolgende Kristallisationen entfernt werden. ⓘ
Bei der Synthese von Aspirin handelt es sich um eine Veresterungsreaktion. Salicylsäure wird mit Essigsäureanhydrid, einem Säurederivat, behandelt, wodurch eine chemische Reaktion ausgelöst wird, bei der die Hydroxylgruppe der Salicylsäure in eine Estergruppe umgewandelt wird (R-OH → R-OCOCH3). Bei diesem Prozess entstehen Aspirin und Essigsäure, die als Nebenprodukt dieser Reaktion gilt. Als Katalysator werden fast immer geringe Mengen an Schwefelsäure (und gelegentlich Phosphorsäure) verwendet. Diese Methode wird häufig in Lehrlabors für Studenten vorgeführt. ⓘ
- Mechanismus der Reaktion ⓘ
Formulierungen, die hohe Aspirinkonzentrationen enthalten, riechen oft nach Essig, da sich Aspirin unter feuchten Bedingungen durch Hydrolyse zersetzen kann und dabei Salicyl- und Essigsäure entsteht. ⓘ
Physikalische Eigenschaften

Acetylsalicylsäure liegt als weißes Pulver vor oder bildet flache bis nadelförmige Kristalle mit schwachem Geruch nach Essigsäure. Der pKS-Wert beträgt 3,5. Sie schmilzt bei einer Temperatur von 136 °C, bei Temperaturen über 140 °C tritt Zersetzung ein. Acetylsalicylsäure ist gut löslich in Ethanol und Alkalilauge, aber schlecht löslich in Benzol oder kaltem Wasser (3,3 g·l−1 bei 20 °C), was auf den hydrophoben Benzolring zurückzuführen ist. Die Wasserlöslichkeit steigt erheblich beim Erwärmen. Aufgrund der erheblich besseren Wasserlöslichkeit werden therapeutisch auch das Magnesium- und Calciumsalz eingesetzt. Die Dichte von Acetylsalicylsäure beträgt 1,35 g·cm−3, der Dampfdruck ist gering. ⓘ
Polymorphismus
Polymorphismus, d. h. die Fähigkeit einer Substanz, mehr als eine Kristallstruktur zu bilden, ist bei der Entwicklung von pharmazeutischen Wirkstoffen von Bedeutung. Viele Arzneimittel werden nur für eine einzige Kristallform oder Polymorphie zugelassen. Lange Zeit war nur eine Kristallstruktur für Aspirin bekannt. Dass Aspirin eine zweite kristalline Form haben könnte, wurde seit den 1960er Jahren vermutet. Das schwer fassbare zweite Polymorph wurde erstmals 2005 von Vishweshwar und Mitarbeitern entdeckt, und die genauen strukturellen Details wurden von Bond et al. bei Experimenten nach der Co-Kristallisation von Aspirin und Levetiracetam aus heißem Acetonitril gefunden. Die Form II ist nur bei 100 K stabil und geht bei Raumtemperatur wieder in die Form I über. In der (eindeutigen) Form I bilden zwei Salicylmoleküle über die Acetylgruppen mit dem (sauren) Methylproton zu Carbonyl Wasserstoffbrückenbindungen zu zentrosymmetrischen Dimeren, und in der neu beanspruchten Form II bildet jedes Salicylmolekül die gleichen Wasserstoffbrückenbindungen mit zwei benachbarten Molekülen statt mit einem. Was die von den Carbonsäuregruppen gebildeten Wasserstoffbrücken anbelangt, so bilden beide Polymorphe identische Dimerstrukturen. ⓘ
Der Wirkmechanismus
Entdeckung des Mechanismus
1971 wies der britische Pharmakologe John Robert Vane, damals Mitarbeiter des Royal College of Surgeons in London, nach, dass Aspirin die Produktion von Prostaglandinen und Thromboxanen unterdrückt. Für diese Entdeckung erhielt er 1982 den Nobelpreis für Physiologie oder Medizin, gemeinsam mit Sune Bergström und Bengt Ingemar Samuelsson. ⓘ
Prostaglandine und Thromboxane
Die Fähigkeit von Aspirin, die Produktion von Prostaglandinen und Thromboxanen zu unterdrücken, beruht auf seiner irreversiblen Inaktivierung des Enzyms Cyclooxygenase (COX; offiziell Prostaglandin-Endoperoxid-Synthase, PTGS), das für die Prostaglandin- und Thromboxansynthese erforderlich ist. Aspirin wirkt als Acetylierungsmittel, wobei eine Acetylgruppe kovalent an einen Serinrest im aktiven Zentrum des PTGS-Enzyms gebunden wird (Suizidhemmung). Dadurch unterscheidet sich Aspirin von anderen NSAIDs (wie Diclofenac und Ibuprofen), die reversible Hemmstoffe sind. ⓘ
Aspirin in niedriger Dosierung blockiert irreversibel die Bildung von Thromboxan A2 in den Thrombozyten und hemmt so die Thrombozytenaggregation während der Lebensdauer der betroffenen Thrombozyten (8-9 Tage). Diese antithrombotische Eigenschaft macht Aspirin zu einem nützlichen Mittel zur Verringerung der Häufigkeit von Herzinfarkten bei Menschen, die einen Herzinfarkt, eine instabile Angina pectoris, einen ischämischen Schlaganfall oder eine transitorische ischämische Attacke erlitten haben. 40 mg Aspirin pro Tag sind in der Lage, einen großen Teil der akut ausgelösten maximalen Thromboxan-A2-Freisetzung zu hemmen, wobei die Prostaglandin-I2-Synthese nur wenig beeinträchtigt wird; allerdings sind höhere Aspirindosen erforderlich, um eine weitere Hemmung zu erreichen. ⓘ
Prostaglandine, körpereigene Hormone, haben vielfältige Wirkungen, u. a. bei der Übertragung von Schmerzinformationen an das Gehirn, der Modulation des Hypothalamus-Thermostats und bei Entzündungen. Thromboxane sind für die Aggregation von Blutplättchen verantwortlich, die Blutgerinnsel bilden. Herzinfarkte werden in erster Linie durch Blutgerinnsel verursacht, und niedrig dosiertes Aspirin gilt als wirksame medizinische Maßnahme zur Verhinderung eines zweiten akuten Herzinfarkts. ⓘ
Hemmung von COX-1 und COX-2
Aspirin wirkt auf mindestens zwei verschiedene Arten von Cyclooxygenasen, COX-1 und COX-2. Aspirin hemmt irreversibel COX-1 und verändert die enzymatische Aktivität von COX-2. COX-2 produziert normalerweise Prostanoide, von denen die meisten proinflammatorisch sind. Die durch Aspirin modifizierte PTGS2 (Prostaglandin-Endoperoxid-Synthase 2) produziert Lipoxine, von denen die meisten entzündungshemmend sind. Neuere NSAID-Medikamente, COX-2-Hemmer (Coxibs), wurden entwickelt, um nur PTGS2 zu hemmen, mit der Absicht, das Auftreten von gastrointestinalen Nebenwirkungen zu verringern. ⓘ
Mehrere COX-2-Hemmer, wie z. B. Rofecoxib (Vioxx), wurden vom Markt genommen, nachdem Hinweise darauf aufgetaucht waren, dass PTGS2-Hemmer das Risiko von Herzinfarkten und Schlaganfällen erhöhen. Es wird angenommen, dass die Endothelzellen, die die Mikrogefäße im Körper auskleiden, PTGS2 exprimieren, und durch die selektive Hemmung von PTGS2 wird die Prostaglandinproduktion (insbesondere PGI2; Prostazyklin) im Verhältnis zu den Thromboxanwerten herunterreguliert, da PTGS1 in den Blutplättchen nicht betroffen ist. Dadurch wird die schützende gerinnungshemmende Wirkung von PGI2 aufgehoben, was das Risiko von Thromben und damit verbundenen Herzinfarkten und anderen Kreislaufproblemen erhöht. Da Thrombozyten keine DNA besitzen, können sie kein neues PTGS synthetisieren, sobald Aspirin das Enzym irreversibel gehemmt hat - ein wichtiger Unterschied zu reversiblen Hemmstoffen. ⓘ
Darüber hinaus hemmt Aspirin zwar die Fähigkeit von COX-2, entzündungsfördernde Produkte wie Prostaglandine zu bilden, wandelt aber die Aktivität dieses Enzyms von einer Prostaglandin-bildenden Cyclooxygenase zu einem Lipoxygenase-ähnlichen Enzym um: Die mit Aspirin behandelte COX-2 metabolisiert eine Reihe von mehrfach ungesättigten Fettsäuren zu Hydroperoxyprodukten, die dann weiter zu spezialisierten proresolvierenden Mediatoren wie den Aspirin-getriggerten Lipoxinen, Aspirin-getriggerten Resolvinen und Aspirin-getriggerten Maresinen metabolisiert werden. Diese Mediatoren besitzen eine starke entzündungshemmende Wirkung. Es wird angenommen, dass diese durch Aspirin ausgelöste Umwandlung der COX-2 von einer Cyclooxygenase- in eine Lipoxygenase-Aktivität und die daraus resultierende Bildung von spezialisierten proresolvierenden Mediatoren zu den entzündungshemmenden Wirkungen von Aspirin beiträgt. ⓘ
Mit steigender Dosis (0,5–2 g) wirkt ASS durch Hemmung der Cyclooxygenasen COX-1 und COX-2 und der daraus folgenden sinkenden Bildung von Prostaglandinen auch dezentral schmerzstillend, antirheumatisch sowie fiebersenkend und schließlich (2–5 g) entzündungshemmend. ⓘ
Zusätzliche Mechanismen
Aspirin verfügt nachweislich über mindestens drei weitere Wirkmechanismen. Es entkoppelt die oxidative Phosphorylierung in Knorpel- (und Leber-) Mitochondrien, indem es als Protonenüberträger aus dem inneren Membranraum zurück in die mitochondriale Matrix diffundiert, wo es erneut ionisiert und Protonen freisetzt. Aspirin puffert und transportiert die Protonen. Bei Verabreichung hoher Dosen kann es aufgrund der von der Elektronentransportkette freigesetzten Wärme tatsächlich Fieber verursachen, im Gegensatz zu der fiebersenkenden Wirkung von Aspirin, die bei niedrigeren Dosen beobachtet wird. Darüber hinaus induziert Aspirin die Bildung von NO-Radikalen im Körper, die bei Mäusen nachweislich einen unabhängigen Mechanismus zur Verringerung von Entzündungen haben. Diese verringerte Adhäsion von Leukozyten ist ein wichtiger Schritt in der Immunantwort auf eine Infektion; die Beweise reichen jedoch nicht aus, um zu zeigen, dass Aspirin bei der Bekämpfung von Infektionen hilft. Neuere Daten deuten auch darauf hin, dass Salicylsäure und ihre Derivate die Signalübertragung durch NF-κB modulieren. NF-κB, ein Transkriptionsfaktorkomplex, spielt eine zentrale Rolle bei vielen biologischen Prozessen, einschließlich Entzündungen. ⓘ
Aspirin wird im Körper leicht zu Salicylsäure abgebaut, die ihrerseits entzündungshemmend, fiebersenkend und schmerzlindernd wirkt. Im Jahr 2012 wurde festgestellt, dass Salicylsäure die AMP-aktivierte Proteinkinase aktiviert, was als mögliche Erklärung für einige der Wirkungen sowohl von Salicylsäure als auch von Aspirin vorgeschlagen wurde. Der Acetylteil des Aspirinmoleküls hat seine eigenen Ziele. Die Acetylierung von Zellproteinen ist ein bekanntes Phänomen bei der Regulierung der Proteinfunktion auf posttranslationaler Ebene. Aspirin ist in der Lage, neben den COX-Isoenzymen mehrere andere Ziele zu acetylieren. Diese Acetylierungsreaktionen könnten viele bisher unerklärte Wirkungen von Aspirin erklären. ⓘ
Pharmakokinetik
Acetylsalicylsäure ist eine schwache Säure, die nach oraler Verabreichung nur in sehr geringem Maße im Magen ionisiert wird. Acetylsalicylsäure wird unter den sauren Bedingungen des Magens schnell durch die Zellmembran absorbiert. Der höhere pH-Wert und die größere Oberfläche des Dünndarms bewirken, dass Aspirin dort langsamer absorbiert wird, da mehr davon ionisiert wird. Aufgrund der Bildung von Konkrementen wird Aspirin bei einer Überdosierung viel langsamer resorbiert, und die Plasmakonzentrationen können bis zu 24 Stunden nach der Einnahme weiter ansteigen. ⓘ
Etwa 50-80 % des Salicylats im Blut sind an Humanserumalbumin gebunden, während der Rest im aktiven, ionisierten Zustand verbleibt; die Proteinbindung ist konzentrationsabhängig. Eine Sättigung der Bindungsstellen führt zu mehr freiem Salicylat und erhöhter Toxizität. Das Verteilungsvolumen beträgt 0,1-0,2 l/kg. Eine Azidose erhöht das Verteilungsvolumen, da sie die Gewebepenetration von Salicylaten verbessert. ⓘ
Bis zu 80 % der therapeutischen Dosen von Salicylsäure werden in der Leber metabolisiert. Durch Konjugation mit Glycin entsteht Salicylursäure, und mit Glucuronsäure werden zwei verschiedene Glucuronidester gebildet. Das Konjugat mit intakter Acetylgruppe wird als Acylglucuronid bezeichnet; das deacetylierte Konjugat ist das phenolische Glucuronid. Diese Stoffwechselwege haben nur eine begrenzte Kapazität. Geringe Mengen an Salicylsäure werden auch zu Gentisinsäure hydroxyliert. Bei hohen Salicylatdosen geht die Kinetik von der ersten Ordnung auf die Nullordnung über, da die Stoffwechselwege gesättigt werden und die renale Ausscheidung zunehmend an Bedeutung gewinnt. ⓘ
Salicylate werden hauptsächlich über die Nieren als Salicylursäure (75 %), freie Salicylsäure (10 %), Salicylphenol (10 %) und Acylglucuronide (5 %), Gentisinsäure (< 1 %) und 2,3-Dihydroxybenzoesäure ausgeschieden. Bei der Einnahme kleiner Dosen (weniger als 250 mg bei einem Erwachsenen) verlaufen alle Wege nach einer Kinetik erster Ordnung mit einer Eliminationshalbwertszeit von etwa 2,0 bis 4,5 Stunden. Bei der Einnahme höherer Salicylatdosen (mehr als 4 g) verlängert sich die Halbwertszeit erheblich (15 bis 30 Stunden), da die Biotransformationswege, die für die Bildung von Salicylursäure und Salicylphenolglucuronid zuständig sind, gesättigt werden. Die renale Ausscheidung von Salicylsäure wird mit zunehmender Sättigung der Stoffwechselwege immer wichtiger, da sie äußerst empfindlich auf Änderungen des pH-Werts im Urin reagiert. Die renale Clearance steigt um das 10- bis 20-fache, wenn der pH-Wert des Urins von 5 auf 8 erhöht wird. Bei der Alkalisierung des Urins wird dieser besondere Aspekt der Salicylatausscheidung ausgenutzt. Es wurde festgestellt, dass die kurzfristige Einnahme von Aspirin in therapeutischen Dosen zu einer reversiblen akuten Nierenschädigung führen kann, wenn der Patient an Glomerulonephritis oder Zirrhose erkrankt war. Bei einigen Patienten mit chronischen Nierenerkrankungen und einigen Kindern mit kongestiver Herzinsuffizienz war Aspirin kontraindiziert. ⓘ
Geschichte

Weidenrinde wurde als Mittel gegen Fieber und Schmerzen aller Art spätestens in den frühen Hochkulturen eingesetzt. Hippokrates von Kos, Dioscurides und der römische Gelehrte Plinius der Ältere sahen die Weidenrinde als Arznei an. Durch Kochen von Weidenbaumrinden haben Germanen und Kelten Extrakte gewonnen und zu Heilzwecken verwendet, die der synthetischen Acetylsalicylsäure verwandte Substanzen enthielten. 1763 meldete der in Oxford lebende Geistliche Edward Stone der Royal Society in London, dass diese aus der Überlieferung bekannten Erkenntnisse korrekt seien. 1828 gelang es Johann Andreas Buchner, das Salicin, einen chemischen Verwandten der ASS, der im Körper zu Salicylsäure umgesetzt wird, aus den besagten Weidenrindenextrakten (Weide, Salix sp.) zu isolieren, ebenso wie der französische Apotheker Pierre-Joseph Leroux. ⓘ
Auch Bibergeil (Castoreum), ein Sekret der Analdrüse des Bibers, enthält Salicylsäure und wurde bis ins 19. Jahrhundert gegen Krämpfe, hysterische Anfälle, Nervosität u. v. m. eingesetzt. In der gräco-romanischen Antike war die Substanz schon als Wirkstoff gegen Epilepsie bekannt. ⓘ
Die Vorstufe Salicylsäure wurde (weltweit als erstes industriell hergestelltes und „abgepacktes“ Medikament) ab 1874 durch Friedrich von Heyden (Chemische Fabrik v. Heyden in Radebeul) großtechnisch durch die Kolbe-Schmitt-Reaktion hergestellt. Der bittere Geschmack der Substanz und Nebenwirkungen wie Magenbeschwerden schränkten jedoch die Einsatzmöglichkeiten als Medikament stark ein. ⓘ
Der Chemiker Charles Frédéric Gerhardt hatte 1853 in Straßburg bereits Acetylsalicylsäure in nichtreiner Form synthetisiert. Durch Kochen von Acetylchlorid mit Salicylsäure konnte Hugo von Gilm (1831–1906) 1859 unreine o-Acetylsalicylsäure als wasserunlöslichen Feststoff erhalten. Die Verfahren von Friedrich von Heyden und Hugo von Gilm wurden 1869 von Karl Kraut eingehend untersucht, es bildeten sich bei beiden in stark unterschiedlichen Mengenverhältnissen schlecht charakterisierbare Anhydride und „Acetylosalicylsäure“ (Schmelzpunkt 118 °C) als Ester. ⓘ
1872 wies Hugo Schiff nach, dass sich acetylhaltige Anhydride der Salicylsäure thermisch sehr leicht in isomere Salicylsäure-Ester umwandeln und darüber hinaus höhere Kondensationsprodukte gebildet werden. Aus Acetylchlorid und Salicylsäure, jedoch unter Zusatz von Eisen(III)-chlorid unter Friedel-Crafts-Bedingungen von 1877, wurde Anfang 1897 die p-Acetylsalicylsäure (Schmelzpunkt 210 °C) hergestellt. ⓘ

Am 10. August 1897 gelang erstmals im Bayer-Stammwerk in Wuppertal-Elberfeld die Synthese von nebenproduktfreier o-Acetylsalicylsäure (Schmelzpunkt 136 °C) aus Acetanhydrid und Salicylsäure. In einer US-Patentschrift vom 1. August 1898 stellte der Erfinder Felix Hoffmann nochmals detailliert klar, dass nur bei seinem Verfahren und im Gegensatz zu den von Kraut beschriebenen Varianten die gewünschte Acetylsalicylsäure in reiner Form gebildet wird. Das Patent wurde in den USA und in Großbritannien erteilt, nicht jedoch in Deutschland, da die Chemische Fabrik v. Heyden in Radebeul bei Dresden unter dem Chemiker Carl Kolbe bereits seit 1897 Acetylsalicylsäure in industriellem Maßstab, erst unter ihrem chemischen Namen und später unter dem Handelsnamen Acetylin, als Heilmittel produzierte und vertrieb. ⓘ
Das Mittel wurde von Kurt Witthauer am Diakoniekrankenhaus in Halle 1898 auf seine Vorzüge an über 50 Patienten geprüft und er stellte vor allem die gute Verträglichkeit im Vergleich zu anderen Salicylpräparaten heraus. Eine Beschreibung des industriellen Schwefelsäure-katalysierten Verfahrens findet sich in Ullmanns Enzyclopädie von 1915. Am 7. April 1921 meldete Bayer eine Modifikation dieses Verfahrens zum Patent an. Anstelle von Schwefelsäure eignete sich auch ein geringer Pyridin-Zusatz als Katalysator bei ansonsten milderen Reaktionsbedingungen. ⓘ
1949 veröffentlichte Arthur Eichengrün eine Arbeit, in der er schrieb, er habe die Entwicklung von Aspirin sowie einiger benötigter Hilfsstoffe geplant und koordiniert. Schon zuvor schrieb Eichengrün aus dem Konzentrationslager – fast ein halbes Jahrhundert nach der Erfindung von Aspirin – der I.G. Farben (Bayer), als er sich seinem Tode nahe sah, dass Hoffmann an der Erfindung von Aspirin nur in der Weise beteiligt gewesen sei, dass er (bei der ersten chemisch völlig reinen Synthese der Acetylsalicylsäure) die Anordnungen Eichengrüns befolgte, ohne überhaupt zu wissen, was er dabei genau tat. Während des Nationalsozialismus wurde er weiterhin als Beteiligter oder gar Erfinder verleugnet, wie dies bei allen jüdischen Errungenschaften üblich war, und die Erfindung des Aspirins öffentlich vor allem Hoffmann zugesprochen. Eichengrün hat dies nach seiner Entlassung in einer noch aus Zeiten des Nationalsozialismus stammenden Ausstellung, über deren Pforte „Juden ist der Zutritt verboten“ prangte, auf einer Tafel zum Thema Aspirin gelesen. Auf ihr wurden Hoffmann und eine mit der Entwicklung Aspirins nicht in Verbindung stehende Person als Erfinder genannt, ohne jegliche Erwähnung Eichengrüns. In vielen geschichtlichen Abhandlungen und Lexika zu dem Thema wird aufgrund dieser Vorgänge während des Nationalsozialismus und der damit entsprechend beeinflussten Geschichtsbücher vornehmlich Felix Hoffmann als Erfinder oder wahrscheinlicher Erfinder genannt und die Erklärung Eichengrüns in seiner 1949 veröffentlichten Arbeit oftmals lediglich als Behauptung betitelt. ⓘ
Sowohl Felix Hoffmann als auch Arthur Eichengrün werden als Erfinder für den nebenproduktelosen Syntheseweg der Acetylsalicylsäure diskutiert. Zuletzt kam 1999 Walter Sneader von der Abteilung Pharmazeutische Wissenschaften der Universität Strathclyde in Glasgow zu dem Ergebnis, dass Eichengrün der Erfinder des Aspirins sei – Bayer bestritt diese Theorie unmittelbar darauf in einer Pressemitteilung. Eichengrün wurde aufgrund seiner jüdischen Herkunft während der Nazizeit in seiner wissenschaftlichen Arbeit zunehmend behindert. Sicher ist, dass Eichengrün nach der Zulassung von Aspirin zum Leiter der pharmazeutischen Abteilung bei der Bayer AG befördert und Hoffmann Leiter der Marketing-Abteilung wurde. Bayer vermarktete jedoch vorerst den elf Tage später von Hoffmann entwickelten Hustenstiller, das als Heroin bekannt gewordene Diacetylmorphin (DAM), stärker, da man nach Versuchen an Menschen davon ausging, dass Aspirin zu viele Nebenwirkungen habe. ⓘ
Verpackung, um 1940 ⓘ

Auf Tontafeln aus dem alten Sumer und im Ebers-Papyrus aus dem alten Ägypten finden sich Arzneimittel aus Weiden und anderen salicylathaltigen Pflanzen. Hippokrates erwähnte um 400 v. Chr. die Verwendung von Salicyltee zur Linderung von Fieber, und Zubereitungen aus Weidenrinde waren in der klassischen Antike und im Mittelalter Teil des Arzneibuchs der westlichen Medizin. Mitte des 18. Jahrhunderts wurde der Weidenrindenextrakt wegen seiner spezifischen Wirkung auf Fieber, Schmerzen und Entzündungen anerkannt. Jahrhunderts experimentierten Pharmazeuten mit einer Vielzahl von Chemikalien, die mit Salicylsäure, dem aktiven Bestandteil des Weidenextrakts, verwandt waren, und verschrieben diese. ⓘ

1853 behandelte der Chemiker Charles Frédéric Gerhardt Natriumsalicylat mit Acetylchlorid, um erstmals Acetylsalicylsäure herzustellen; in der zweiten Hälfte des 19. Jahrhunderts ermittelten andere akademische Chemiker die chemische Struktur der Verbindung und entwickelten effizientere Synthesemethoden. 1897 begannen Wissenschaftler des Pharma- und Farbstoffunternehmens Bayer, Acetylsalicylsäure als weniger reizenden Ersatz für die üblichen Salicylat-Medikamente zu erforschen, und fanden einen neuen Weg, sie zu synthetisieren. Im Jahr 1899 nannte Bayer dieses Medikament Aspirin und verkaufte es auf der ganzen Welt. Das Wort Aspirin war der Markenname von Bayer und nicht der Gattungsname des Medikaments; allerdings gingen die Rechte von Bayer an der Marke in vielen Ländern verloren oder wurden verkauft. Die Popularität von Aspirin wuchs in der ersten Hälfte des 20. Jahrhunderts und führte zu einem harten Wettbewerb mit einer Vielzahl von Aspirinmarken und -produkten. ⓘ
Nach der Entwicklung von Acetaminophen/Paracetamol im Jahr 1956 und Ibuprofen im Jahr 1962 ging die Popularität von Aspirin zurück. In den 1960er und 1970er Jahren entdeckten John Vane und andere den grundlegenden Mechanismus der Wirkung von Aspirin, während klinische Versuche und andere Studien von den 1960er bis zu den 1980er Jahren die Wirksamkeit von Aspirin als gerinnungshemmendes Mittel, das das Risiko von Gerinnungskrankheiten verringert, belegten. Die ersten großen Studien über die Verwendung von niedrig dosiertem Aspirin zur Vorbeugung von Herzinfarkten, die in den 1970er und 1980er Jahren veröffentlicht wurden, trugen dazu bei, eine Reform der Ethik in der klinischen Forschung, der Richtlinien für die Forschung am Menschen und der US-Bundesgesetze voranzutreiben, und werden oft als Beispiele für klinische Studien angeführt, an denen nur Männer teilnahmen, aus denen aber allgemeine Schlussfolgerungen gezogen wurden, die für Frauen nicht galten. ⓘ
Die Verkäufe von Aspirin haben sich in den letzten Jahrzehnten des 20. Jahrhunderts deutlich erholt und sind auch im 21. ⓘ
Markenzeichen
Bayer verlor sein Warenzeichen für Aspirin in den Vereinigten Staaten in Verfahren zwischen 1918 und 1921, weil es den Namen für sein eigenes Produkt nicht korrekt verwendet und die Verwendung von "Aspirin" durch andere Hersteller jahrelang zugelassen hatte, ohne die geistigen Eigentumsrechte zu verteidigen. Heute ist Aspirin in vielen Ländern eine Gattungsmarke. Aspirin, mit einem großen "A", ist nach wie vor eine eingetragene Marke von Bayer in Deutschland, Kanada, Mexiko und in über 80 weiteren Ländern, für Acetylsalicylsäure in allen Märkten, aber mit unterschiedlichen Verpackungen und physischen Aspekten für jeden Markt. ⓘ
Kompendium-Status
- Pharmakopöe der Vereinigten Staaten
- Britische Pharmakopöe ⓘ
Medizinische Verwendung
Aspirin wird zur Behandlung einer Reihe von Erkrankungen eingesetzt, darunter Fieber, Schmerzen, rheumatisches Fieber und entzündliche Erkrankungen wie rheumatoide Arthritis, Herzbeutelentzündung und Kawasaki-Krankheit. Niedrigere Dosen von Aspirin verringern nachweislich das Risiko, an einem Herzinfarkt zu sterben oder einen Schlaganfall zu erleiden, bei Menschen mit hohem Risiko oder Herz-Kreislauf-Erkrankungen, nicht aber bei älteren, ansonsten gesunden Menschen. Es gibt einige Hinweise darauf, dass Aspirin zur Vorbeugung von Darmkrebs wirksam ist, obwohl die Mechanismen dieser Wirkung unklar sind. In den Vereinigten Staaten wurde die selektive Einführung von niedrig dosiertem Aspirin auf der Grundlage einer individuellen Beurteilung für die Primärprävention von Herz-Kreislauf-Erkrankungen bei Menschen im Alter von 40 bis 59 Jahren als sinnvoll erachtet, die ein Risiko von 10 % oder mehr haben, in den nächsten 10 Jahren eine Herz-Kreislauf-Erkrankung zu entwickeln, und bei denen kein erhöhtes Blutungsrisiko besteht. ⓘ
Schmerzen
Aspirin ist ein wirksames Analgetikum bei akuten Schmerzen, obwohl es im Allgemeinen als schlechter als Ibuprofen angesehen wird, da Aspirin eher zu Magen-Darm-Blutungen führen kann. Aspirin ist im Allgemeinen unwirksam bei Schmerzen, die durch Muskelkrämpfe, Blähungen, Magendehnung oder akute Hautreizungen verursacht werden. Wie bei anderen NSAIDs bieten Kombinationen aus Aspirin und Koffein eine etwas stärkere Schmerzlinderung als Aspirin allein. Aspirin in Brausetablettenform lindert die Schmerzen schneller als Aspirin in Tablettenform, was sie für die Behandlung von Migräne nützlich macht. Topisches Aspirin kann bei der Behandlung einiger Arten von neuropathischen Schmerzen wirksam sein. ⓘ
Aspirin, entweder allein oder in einer kombinierten Formulierung, ist bei bestimmten Arten von Kopfschmerzen wirksam, aber seine Wirksamkeit kann bei anderen fragwürdig sein. Sekundäre Kopfschmerzen, d. h. solche, die durch eine andere Erkrankung oder ein Trauma verursacht werden, sollten umgehend von einem Arzt behandelt werden. Bei den primären Kopfschmerzen unterscheidet die Internationale Klassifikation von Kopfschmerzerkrankungen zwischen Spannungskopfschmerz (der häufigste), Migräne und Clusterkopfschmerz. Aspirin oder andere rezeptfreie Analgetika sind allgemein als wirksam für die Behandlung von Spannungskopfschmerzen anerkannt. Aspirin, insbesondere als Bestandteil einer Aspirin/Paracetamol/Koffein-Kombination, gilt als Mittel der ersten Wahl bei der Behandlung von Migräne und ist mit niedrigeren Sumatriptan-Dosen vergleichbar. Es ist am wirksamsten, wenn es darum geht, die Migräne zu stoppen, wenn sie zum ersten Mal auftritt. ⓘ
Fieber
Wie die Fähigkeit von Aspirin, Schmerzen zu bekämpfen, beruht auch die Fähigkeit von Aspirin, Fieber zu kontrollieren, auf seiner Wirkung auf das Prostaglandin-System durch die irreversible Hemmung der COX. Obwohl die fiebersenkende Wirkung von Aspirin bei Erwachsenen gut belegt ist, raten viele medizinische Fachgesellschaften und Aufsichtsbehörden, darunter die American Academy of Family Physicians, die American Academy of Pediatrics und die Food and Drug Administration, dringend davon ab, Aspirin zur Behandlung von Fieber bei Kindern zu verwenden, da die Gefahr des Reye-Syndroms besteht, einer seltenen, aber häufig tödlich verlaufenden Krankheit, die mit der Verwendung von Aspirin oder anderen Salicylaten bei Kindern während viraler oder bakterieller Infektionen einhergeht. Wegen des Risikos des Reye-Syndroms bei Kindern verlangte die US-amerikanische Food and Drug Administration (FDA) 1986, dass auf allen Aspirin-haltigen Medikamenten ein Hinweis angebracht wird, der von der Verwendung bei Kindern und Jugendlichen abrät. ⓘ
Entzündungen
Aspirin wird als entzündungshemmendes Mittel sowohl bei akuten als auch bei langfristigen Entzündungen sowie zur Behandlung von Entzündungskrankheiten wie rheumatoider Arthritis eingesetzt. ⓘ
Herzinfarkt und Schlaganfall
Aspirin ist ein wichtiger Bestandteil der Behandlung von Menschen, die einen Herzinfarkt erlitten haben. Es wird im Allgemeinen nicht für die routinemäßige Einnahme bei Menschen ohne andere gesundheitliche Probleme empfohlen, auch nicht bei Menschen über 70 Jahren. ⓘ
Die 2009 im Lancet veröffentlichte Studie der Antithrombotic Trialists' Collaboration untersuchte die Wirksamkeit und Sicherheit von niedrig dosiertem Aspirin in der Sekundärprävention. Bei Personen, die bereits einen ischämischen Schlaganfall oder einen akuten Herzinfarkt erlitten hatten, war die tägliche Einnahme von niedrig dosiertem Aspirin mit einer relativen Verringerung des Risikos für schwere kardiovaskuläre Ereignisse (nicht tödlicher Herzinfarkt, nicht tödlicher Schlaganfall oder vaskulärer Tod) um 19 % verbunden. Dies ging allerdings auf Kosten eines um 0,19 % erhöhten absoluten Risikos für gastrointestinale Blutungen; in diesem Fall überwiegt jedoch der Nutzen das Risiko. Daten aus frühen Studien zu Aspirin in der Primärprävention deuten darauf hin, dass niedrig dosiertes Aspirin für Menschen mit einem Gewicht von weniger als 70 kg und hoch dosiertes Aspirin für Menschen mit einem Gewicht von mehr als 70 kg vorteilhafter ist. Neuere Studien deuten jedoch darauf hin, dass niedrig dosiertes Aspirin bei Menschen mit geringem Körpergewicht nicht wirksamer ist, und es sind weitere Erkenntnisse erforderlich, um die Wirkung von höher dosiertem Aspirin bei Menschen mit hohem Körpergewicht zu ermitteln. Die United States Preventive Services Task Force (USPSTF) empfahl 2016 die Einführung von niedrig dosiertem Aspirin zur Primärprävention von Herz-Kreislauf-Erkrankungen und Darmkrebs bei Erwachsenen im Alter von 50 bis 59 Jahren, die ein 10-Jahres-Risiko für Herz-Kreislauf-Erkrankungen von 10 % oder mehr haben, kein erhöhtes Blutungsrisiko aufweisen, eine Lebenserwartung von mindestens 10 Jahren haben und bereit sind, mindestens 10 Jahre lang täglich niedrig dosiertes Aspirin einzunehmen. Im Jahr 2021 empfahl die USPSTF jedoch die routinemäßige Einnahme von täglichem Aspirin zur Primärprävention bei Erwachsenen in den 40er und 50er Jahren mit der Begründung, dass das Risiko von Nebenwirkungen den potenziellen Nutzen überwiegt. Im April 2022 erklärte die USPSTF, dass "Menschen im Alter von 40 bis 59 Jahren, die ein höheres Risiko für Herz-Kreislauf-Erkrankungen haben, gemeinsam mit ihrem Arzt entscheiden sollten, ob sie mit der Einnahme von Aspirin beginnen sollten; Menschen über 60 sollten nicht mit der Einnahme von Aspirin beginnen, um einen ersten Herzinfarkt oder Schlaganfall zu verhindern." ⓘ
Der Status der Verwendung von Aspirin zur Primärprävention von Herz-Kreislauf-Erkrankungen ist widersprüchlich und uneinheitlich. Die ASCEND-Studie hat gezeigt, dass bei Diabetikern mit hohem Blutungsrisiko und ohne vorherige kardiovaskuläre Erkrankung ein niedrig dosiertes Aspirin über einen Zeitraum von 7,4 Jahren keinen klinischen Gesamtnutzen (12 % weniger ischämische Ereignisse bzw. 29 % mehr GI-Blutungen) bei der Vorbeugung schwerer vaskulärer Ereignisse hat. Auch die Ergebnisse der ARRIVE-Studie zeigten keinen Nutzen der gleichen Aspirindosis bei der Verkürzung der Zeit bis zum ersten kardiovaskulären Ereignis bei Patienten mit mäßigem Risiko für Herz-Kreislauf-Erkrankungen über einen Zeitraum von fünf Jahren. ⓘ
Aspirin scheint denjenigen, die ein geringeres Risiko für einen Herzinfarkt oder Schlaganfall haben, wenig Nutzen zu bringen - beispielsweise denjenigen, die keine Vorgeschichte mit diesen Ereignissen haben oder bei denen eine Vorerkrankung vorliegt. In einigen Studien wird Aspirin auf Einzelfallbasis empfohlen, während andere Studien darauf hinweisen, dass die Risiken anderer Ereignisse, wie Magen-Darm-Blutungen, so hoch sind, dass sie den potenziellen Nutzen überwiegen, und von der Verwendung von Aspirin zur Primärprävention ganz abraten. Aspirin wurde auch als Bestandteil einer Polypille zur Prävention von Herz-Kreislauf-Erkrankungen vorgeschlagen. ⓘ
Erschwert wird der Einsatz von Aspirin zur Prävention durch das Phänomen der Aspirinresistenz. Bei Menschen, die resistent sind, ist die Wirksamkeit von Aspirin verringert. Einige Autoren haben Testverfahren vorgeschlagen, um Personen zu identifizieren, die gegen Aspirin resistent sind. ⓘ
Nach perkutanen Koronarinterventionen (PCIs), wie z. B. dem Einsetzen eines Koronarstents, wird in einer Leitlinie der U.S. Agency for Healthcare Research and Quality empfohlen, Aspirin auf unbestimmte Zeit einzunehmen. Häufig wird Aspirin mit einem ADP-Rezeptor-Inhibitor wie Clopidogrel, Prasugrel oder Ticagrelor kombiniert, um Blutgerinnsel zu verhindern. Dies wird als duale antithrombozytäre Therapie (DAPT) bezeichnet. Die Dauer der DAPT wurde in den Leitlinien der Vereinigten Staaten und der Europäischen Union nach den Studien CURE und PRODIGY empfohlen. Im Jahr 2020 zeigten die systematische Überprüfung und die Netzwerk-Metaanalyse von Khan et al. vielversprechende Vorteile einer kurzfristigen (< 6 Monate) DAPT, gefolgt von P2Y12-Inhibitoren bei ausgewählten Patienten, sowie die Vorteile einer längerfristigen (> 12 Monate) DAPT bei Hochrisikopatienten. Zusammenfassend lässt sich sagen, dass die optimale Dauer der DAPT nach einer PCI individuell festgelegt werden sollte, nachdem die Risiken für ischämische Ereignisse und Blutungen bei jedem Patienten unter Berücksichtigung verschiedener patienten- und verfahrensbezogener Faktoren abgewogen wurden. Darüber hinaus sollte Aspirin nach Abschluss der DAPT auf unbestimmte Zeit fortgesetzt werden. ⓘ
Diverse Studien haben die Wirksamkeit von ASS bei Patienten mit stabiler koronarer Herzkrankheit (KHK) und akuten koronaren Syndromen gegenüber Placebo gezeigt. Die Metaanalyse dieser Untersuchungen ergab einen eindeutigen Vorteil für ASS bei der Minderung ischämischer Ereignisse. Die Wirksamkeit von ASS im Vergleich zu Clopidogrel untersuchte die 1996 veröffentlichte CAPRIE-Studie. Sie ergab keine signifikanten Unterschiede in den individuellen Endpunkten und in der Gesamtsterblichkeit. Im kombinierten Endpunkt (kardiovaskulärer Tod, Herzinfarkt, Schlaganfall) hatte Clopidogrel eine relative günstigere Risikoreduktion, ohne Unterschied in Blutungsereignissen. In der Untergruppe der Patienten mit KHK war ASS ebenso wirksam und sicher wie Clopidogrel, sodass auf ASS nur bei Unverträglichkeit verzichtet werden müsste. Im Vergleich der Thrombozytenhemmung mit ASS alleine gegenüber einer dualen Therapie mit einem weiteren TAH gab es unterschiedliche Ergebnisse je nach Krankheitsgeschichte. ⓘ
Acetylsalicylsäure eignet sich jedoch nicht für die Primärprävention gesunder Patienten mit erhöhtem kardiovaskulären Risiko – das wurde 2018 durch drei Studien belegt. Die American Heart Association und das American College of Cardiology hatten daraufhin entschieden, die entsprechenden Richtlinien für die klinische Praxis zu ändern. Acetylsalicylsäure verursacht häufig Blutungen im Magen-Darm-Trakt. Trotzdem nehmen Millionen Menschen, auch ohne ärztliche Verordnung, weiterhin täglich niedrigdosiert Acetylsalicylsäure ein. ⓘ
Krebsprävention
Aspirin kann das Gesamtrisiko, an Krebs zu erkranken oder daran zu sterben, verringern. Es gibt stichhaltige Beweise dafür, dass Aspirin das Risiko für kolorektales Karzinom (CRC) senkt, aber es muss mindestens 10-20 Jahre lang eingenommen werden, um diesen Nutzen zu erzielen. Auch das Risiko für Gebärmutterhalskrebs, Brustkrebs und Prostatakrebs kann leicht gesenkt werden. ⓘ
Einige kommen zu dem Schluss, dass der Nutzen größer ist als die Risiken, die durch die Blutungen bei Personen mit durchschnittlichem Risiko entstehen. Andere sind sich nicht sicher, ob der Nutzen größer ist als das Risiko. Angesichts dieser Ungewissheit wurde in den Leitlinien der United States Preventive Services Task Force (USPSTF) aus dem Jahr 2007 von der Verwendung von Aspirin zur Prävention von Darmkrebs bei Menschen mit durchschnittlichem Risiko abgeraten. Neun Jahre später gab die USPSTF jedoch eine Empfehlung der Stufe B für die Verwendung von niedrig dosiertem Aspirin (75 bis 100 mg/Tag) "zur Primärprävention von CVD [Herz-Kreislauf-Erkrankungen] und CRC bei Erwachsenen im Alter von 50 bis 59 Jahren ab, die ein 10-jähriges CVD-Risiko von 10 % oder mehr haben, kein erhöhtes Blutungsrisiko aufweisen, eine Lebenserwartung von mindestens 10 Jahren haben und bereit sind, täglich niedrig dosiertes Aspirin für mindestens 10 Jahre einzunehmen". ⓘ
Eine Meta-Analyse aus dem Jahr 2019 ergab, dass ein Zusammenhang zwischen der Einnahme von Aspirin und einem geringeren Risiko für Darm-, Speiseröhren- und Magenkrebs besteht. ⓘ
Im Jahr 2021 stellte die U.S. Preventive Services Task Force die Verwendung von Aspirin zur Krebsprävention in Frage. Sie verweist auf die Ergebnisse der 2018 durchgeführten ASPREE-Studie (Aspirin in Reducing Events in the Elderly), in der das Risiko eines krebsbedingten Todes in der mit Aspirin behandelten Gruppe höher war als in der Placebogruppe. ⓘ
Psychiatrie
Bipolare Störung
Aspirin wurde zusammen mit mehreren anderen Wirkstoffen mit entzündungshemmenden Eigenschaften als Zusatztherapie für depressive Episoden bei Patienten mit bipolarer Störung eingesetzt, da Entzündungen bei der Entstehung schwerer psychischer Störungen eine Rolle spielen könnten. Die meta-analytische Evidenz basiert jedoch auf sehr wenigen Studien und deutet nicht auf eine Wirksamkeit von Aspirin bei der Behandlung von bipolaren Depressionen hin. Ungeachtet des biologischen Grundprinzips sind die klinischen Aussichten von Aspirin und entzündungshemmenden Wirkstoffen bei der Behandlung bipolarer Depressionen daher weiterhin ungewiss. ⓘ
Demenz
Obwohl Kohorten- und Längsschnittstudien gezeigt haben, dass niedrig dosiertes Aspirin die Wahrscheinlichkeit einer Verringerung des Auftretens von Demenz erhöht, konnte dies in zahlreichen randomisierten kontrollierten Studien nicht bestätigt werden. ⓘ
Andere Anwendungen
Aspirin ist ein Mittel der ersten Wahl zur Behandlung von Fieber und Gelenkschmerzen bei akutem rheumatischem Fieber. Die Therapie dauert oft ein bis zwei Wochen und ist selten für längere Zeiträume angezeigt. Nach Abklingen des Fiebers und der Schmerzen ist Aspirin nicht mehr erforderlich, da es die Häufigkeit von Herzkomplikationen und rheumatischen Herzresterkrankungen nicht verringert. Naproxen hat sich als ebenso wirksam wie Aspirin erwiesen und ist weniger toxisch, aber aufgrund der begrenzten klinischen Erfahrung wird Naproxen nur als Zweitlinienbehandlung empfohlen. ⓘ
Neben dem rheumatischen Fieber bleibt die Kawasaki-Krankheit eine der wenigen Indikationen für die Anwendung von Aspirin bei Kindern, obwohl es keine hochwertigen Belege für seine Wirksamkeit gibt. ⓘ
Die zusätzliche Gabe von niedrig dosiertem Aspirin zur Vorbeugung von Präeklampsie hat einen mäßigen Nutzen. Dieser Nutzen ist größer, wenn mit der Behandlung in der Frühschwangerschaft begonnen wird. ⓘ
Resistenz
Bei manchen Menschen hat Aspirin keine so starke Wirkung auf die Blutplättchen wie bei anderen, ein Effekt, der als Aspirin-Resistenz oder Unempfindlichkeit bekannt ist. Eine Studie hat ergeben, dass Frauen eher resistent sind als Männer, und eine andere, zusammengefasste Studie mit 2 930 Personen ergab, dass 28 % resistent waren. Eine Studie an 100 Italienern ergab, dass von den scheinbar 31 % Aspirin-resistenten Personen nur 5 % wirklich resistent waren, die anderen waren unempfindlich. Eine andere Studie mit 400 gesunden Freiwilligen ergab, dass keine Personen wirklich resistent waren, sondern dass einige eine "Pseudoresistenz aufwiesen, die auf eine verzögerte und verringerte Absorption des Medikaments zurückzuführen ist". ⓘ
Metaanalysen und systematische Übersichten kommen zu dem Schluss, dass eine im Labor nachgewiesene Aspirin-Resistenz mit einem erhöhten Risiko für schlechtere Ergebnisse bei kardiovaskulären und neurovaskulären Erkrankungen einhergeht. Obwohl sich die meisten Forschungsarbeiten mit kardiovaskulären und neurovaskulären Erkrankungen befasst haben, gibt es neue Forschungsergebnisse über das Risiko einer Aspirinresistenz nach orthopädischen Eingriffen, bei denen Aspirin zur Prophylaxe venöser Thromboembolien eingesetzt wird. Die Aspirin-Resistenz bei orthopädischen Eingriffen, insbesondere nach Hüft- und Kniegelenksprothesen, ist von Interesse, da die Risikofaktoren für eine Aspirin-Resistenz auch Risikofaktoren für venöse Thromboembolien und Osteoarthritis sind, die Folgeerscheinungen einer Hüft- oder Kniegelenksprothese. Zu diesen Risikofaktoren gehören Übergewicht, fortschreitendes Alter, Diabetes mellitus, Dyslipidämie und entzündliche Erkrankungen. ⓘ
Dosierungen
Aspirintabletten für Erwachsene werden in standardisierten Größen hergestellt, die von Land zu Land leicht variieren, z. B. 300 mg in Großbritannien und 325 mg (oder 5 Grains) in den Vereinigten Staaten. Kleinere Dosen basieren auf diesen Standards, z. B. 75-mg- und 81-mg-Tabletten. Die 81-Milligramm-Tabletten (1+1⁄4 Grain) werden gemeinhin als "Baby-Aspirin" oder "Baby-Strength" bezeichnet, weil sie ursprünglich - aber nicht mehr - für die Verabreichung an Säuglinge und Kinder bestimmt waren. Der geringe Unterschied in der Dosierung zwischen den 75-mg- und den 81-mg-Tabletten hat keine medizinische Bedeutung. Die für eine positive Wirkung erforderliche Dosis scheint vom Gewicht einer Person abzuhängen. Bei Personen, die weniger als 70 Kilogramm wiegen, ist eine niedrige Dosis zur Vorbeugung von Herz-Kreislauf-Erkrankungen wirksam; bei Patienten über diesem Gewicht sind höhere Dosen erforderlich. ⓘ
Im Allgemeinen werden bei Erwachsenen viermal täglich Dosen bei Fieber oder Arthritis eingenommen, wobei Dosen nahe der maximalen Tagesdosis historisch für die Behandlung von rheumatischem Fieber verwendet werden. Zur Vorbeugung von Myokardinfarkten (MI) bei Personen mit nachgewiesener oder vermuteter koronarer Herzkrankheit werden viel niedrigere Dosen einmal täglich eingenommen. ⓘ
In den Empfehlungen der USPSTF vom März 2009 zur Verwendung von Aspirin zur Primärprävention koronarer Herzkrankheiten wird Männern im Alter von 45 bis 79 Jahren und Frauen im Alter von 55 bis 79 Jahren empfohlen, Aspirin zu verwenden, wenn der potenzielle Nutzen einer Verringerung von Herzinfarkten bei Männern oder Schlaganfällen bei Frauen den potenziellen Schaden einer Zunahme von Magen-Darm-Blutungen überwiegt. Die WHI-Studie an postmenopausalen Frauen ergab, dass Aspirin das Risiko, an einer Herz-Kreislauf-Erkrankung zu sterben, um 25 % und das Risiko, an einer anderen Ursache zu sterben, um 14 % senkte, wobei jedoch kein signifikanter Unterschied zwischen Aspirin-Dosen von 81 mg und 325 mg festzustellen war. Die ADAPTABLE-Studie aus dem Jahr 2021 zeigte ebenfalls keinen signifikanten Unterschied in Bezug auf kardiovaskuläre Ereignisse oder schwere Blutungen zwischen Aspirin in einer Dosierung von 81 mg und 325 mg bei Patienten (Männern und Frauen) mit einer etablierten kardiovaskulären Erkrankung. ⓘ
Die Einnahme von niedrig dosiertem Aspirin wurde auch mit einem tendenziell geringeren Risiko für kardiovaskuläre Ereignisse in Verbindung gebracht, und niedrigere Aspirin-Dosen (75 oder 81 mg/Tag) könnten die Wirksamkeit und Sicherheit für Menschen optimieren, die Aspirin zur langfristigen Prävention benötigen. ⓘ
Bei Kindern mit Kawasaki-Krankheit wird Aspirin in einer auf das Körpergewicht abgestimmten Dosierung eingenommen, zunächst viermal täglich für bis zu zwei Wochen und dann in einer niedrigeren Dosis einmal täglich für weitere sechs bis acht Wochen. ⓘ
Unerwünschte Wirkungen
Im Oktober 2020 verlangte die US-amerikanische Food and Drug Administration (FDA) eine Aktualisierung der Arzneimittelkennzeichnung für alle nichtsteroidalen entzündungshemmenden Medikamente, um das Risiko von Nierenproblemen bei Ungeborenen zu beschreiben, die zu niedrigem Fruchtwasser führen. Es wird empfohlen, NSAIDs bei schwangeren Frauen ab der 20. Schwangerschaftswoche zu vermeiden. Eine Ausnahme von dieser Empfehlung ist die Einnahme von niedrig dosiertem Aspirin in einer Dosierung von 81 mg zu einem beliebigen Zeitpunkt der Schwangerschaft unter der Leitung eines Arztes oder einer Ärztin. ⓘ
Kontraindikationen
Aspirin sollte nicht von Personen eingenommen werden, die allergisch gegen Ibuprofen oder Naproxen sind, die eine Salicylat-Intoleranz oder eine allgemeinere Medikamentenunverträglichkeit gegenüber NSAIDs haben, und bei Asthma oder einem durch NSAIDs ausgelösten Bronchospasmus ist Vorsicht geboten. Aufgrund seiner Wirkung auf die Magenschleimhaut empfehlen die Hersteller Menschen mit Magengeschwüren, leichter Diabetes oder Gastritis, vor der Einnahme von Aspirin einen Arzt aufzusuchen. Auch wenn keine dieser Erkrankungen vorliegt, ist das Risiko von Magenblutungen erhöht, wenn Aspirin zusammen mit Alkohol oder Warfarin eingenommen wird. Menschen mit Hämophilie oder anderen Blutungsneigungen sollten kein Aspirin oder andere Salicylate einnehmen. Es ist bekannt, dass Aspirin bei Menschen mit der Erbkrankheit Glukose-6-Phosphat-Dehydrogenase-Mangel eine hämolytische Anämie hervorrufen kann, insbesondere in hohen Dosen und je nach Schweregrad der Krankheit. Die Einnahme von Aspirin bei Dengue-Fieber wird wegen der erhöhten Blutungsneigung nicht empfohlen. Menschen mit Nierenerkrankungen, Hyperurikämie oder Gicht sollten kein Aspirin einnehmen, da es die Fähigkeit der Nieren, Harnsäure auszuscheiden, hemmt und somit diese Erkrankungen verschlimmern kann. Aspirin sollte nicht an Kinder oder Jugendliche verabreicht werden, um Erkältungs- oder Grippesymptome zu bekämpfen, da dies mit dem Reye-Syndrom in Verbindung gebracht wurde. ⓘ
Gastrointestinaler Bereich
Es hat sich gezeigt, dass die Einnahme von Aspirin das Risiko von Magen-Darm-Blutungen erhöht. Obwohl einige magensaftresistente Aspirinformulierungen als "magenschonend" beworben werden, schien die magensaftresistente Beschichtung in einer Studie dieses Risiko nicht zu verringern. Auch die Kombination von Aspirin mit anderen NSAIDs erhöht dieses Risiko nachweislich. Die Einnahme von Aspirin in Kombination mit Clopidogrel oder Warfarin erhöht ebenfalls das Risiko von Blutungen im oberen Gastrointestinaltrakt. ⓘ
Die Blockade von COX-1 durch Aspirin führt offenbar zu einer Hochregulierung von COX-2 als Teil einer Abwehrreaktion des Magens. Mehrere Studien deuten darauf hin, dass die gleichzeitige Einnahme eines COX-2-Hemmers mit Aspirin das Risiko einer Magen-Darm-Verletzung erhöhen kann. Mit den derzeit verfügbaren Daten konnte jedoch nicht nachgewiesen werden, dass sich dieser Effekt in der täglichen klinischen Praxis konsequent wiederholen lässt. Um mehr Klarheit in dieser Frage zu schaffen, sind weitere gezielte Forschungsarbeiten erforderlich. Daher ist bei der Kombination von Aspirin mit "natürlichen" Nahrungsergänzungsmitteln mit COX-2-hemmenden Eigenschaften, wie Knoblauchextrakten, Curcumin, Heidelbeeren, Pinienrinde, Ginkgo, Fischöl, Resveratrol, Genistein, Quercetin, Resorcin und anderen, Vorsicht geboten. ⓘ
Neben der magensaftresistenten Beschichtung ist die "Pufferung" die andere Hauptmethode, mit der die Unternehmen versuchen, das Problem der Magen-Darm-Blutungen zu lindern. Puffermittel sollen verhindern, dass sich das Aspirin in den Magenwänden anreichert, obwohl der Nutzen von gepuffertem Aspirin umstritten ist. Es kann fast jedes Puffermittel verwendet werden, das in Antazida zum Einsatz kommt; Bufferin zum Beispiel verwendet Magnesiumoxid. Andere Präparate verwenden Kalziumkarbonat. Gasbildner in Brausetabletten- und Pulverformulierungen können ebenfalls als Puffermittel dienen; ein Beispiel ist Natriumbicarbonat, das in Alka-Seltzer enthalten ist. ⓘ
Die Einnahme zusammen mit Vitamin C ist als Methode zum Schutz der Magenschleimhaut untersucht worden. Die Einnahme gleicher Dosen von Vitamin C und Aspirin kann die Menge der auftretenden Magenschäden im Vergleich zur alleinigen Einnahme von Aspirin verringern. ⓘ
Verschluss von Netzhautvenen
Es ist eine weit verbreitete Angewohnheit unter Augenärzten (Ophthalmologen), Aspirin als Zusatzmedikation für Patienten mit Netzhautvenenverschluss (RVO), wie z. B. Zentralvenenverschluss (CRVO) und Zweigvenenverschluss (BRVO), zu verschreiben. Der Grund für diese weit verbreitete Anwendung ist die nachgewiesene Wirksamkeit bei schweren systemischen Venenerkrankungen, und es wurde angenommen, dass sie bei verschiedenen Arten von Netzhautvenenverschlüssen ähnlich vorteilhaft sein könnte. ⓘ
Eine groß angelegte Untersuchung auf der Grundlage von Daten von fast 700 Patienten hat jedoch gezeigt, "dass Aspirin oder andere Thrombozytenaggregationshemmer oder Antikoagulanzien das visuelle Ergebnis bei Patienten mit CRVO und Hemi-CRVO nachteilig beeinflussen, ohne dass es Hinweise auf eine schützende oder positive Wirkung gibt". Mehrere Expertengruppen, darunter das Royal College of Ophthalmologists, rieten von der Verwendung antithrombotischer Medikamente (einschließlich Aspirin) bei Patienten mit RVO ab. ⓘ
Zentrale Wirkungen
Hohe Dosen von Salicylat, einem Metaboliten von Aspirin, verursachen bei Versuchen an Ratten über die Wirkung auf die Arachidonsäure- und NMDA-Rezeptorkaskade einen vorübergehenden Tinnitus (Ohrgeräusche). ⓘ
Reye-Syndrom
Das Reye-Syndrom, eine seltene, aber schwere Krankheit, die durch akute Enzephalopathie und Fettleber gekennzeichnet ist, kann auftreten, wenn Kinder oder Jugendliche Aspirin gegen Fieber oder eine andere Krankheit oder Infektion erhalten. Von 1981 bis 1997 wurden den US-amerikanischen Centers for Disease Control and Prevention (CDC) 1207 Fälle des Reye-Syndroms bei Personen unter 18 Jahren gemeldet. Davon gaben 93 % an, in den drei Wochen vor Ausbruch des Reye-Syndroms krank gewesen zu sein, am häufigsten mit einer Atemwegsinfektion, Windpocken oder Durchfall. Bei 81,9 % der Kinder, für die Testergebnisse vorlagen, waren Salicylate nachweisbar. Nach Bekanntwerden des Zusammenhangs zwischen dem Reye-Syndrom und Aspirin und der Einführung von Sicherheitsmaßnahmen zur Vorbeugung (einschließlich einer Warnung des Surgeon General und Änderungen der Kennzeichnung von aspirinhaltigen Arzneimitteln) ging die Einnahme von Aspirin durch Kinder in den Vereinigten Staaten erheblich zurück, ebenso wie die Zahl der gemeldeten Fälle des Reye-Syndroms; ein ähnlicher Rückgang wurde im Vereinigten Königreich festgestellt, nachdem Warnungen vor der Einnahme von Aspirin durch Kinder herausgegeben worden waren. Die US-amerikanische Food and Drug Administration empfiehlt, Aspirin (oder aspirinhaltige Produkte) nicht an Personen unter 12 Jahren zu verabreichen, die Fieber haben, und der britische National Health Service empfiehlt, dass Kinder unter 16 Jahren kein Aspirin einnehmen sollten, es sei denn, dies geschieht auf Anraten eines Arztes. ⓘ
Haut
Bei einer kleinen Anzahl von Menschen kann die Einnahme von Aspirin zu Symptomen wie Nesselsucht, Schwellungen und Kopfschmerzen führen. Aspirin kann die Symptome bei Personen mit chronischer Nesselsucht verschlimmern oder akute Nesselsucht-Symptome hervorrufen. Diese Reaktionen können auf allergische Reaktionen auf Aspirin zurückzuführen sein, häufiger jedoch auf die Wirkung der Hemmung des Enzyms COX-1. Hautreaktionen können auch mit systemischen Kontraindikationen zusammenhängen, wie sie bei NSAID-bedingten Bronchospasmen oder bei Atopikern auftreten. ⓘ
Aspirin und andere NSAR, wie Ibuprofen, können die Heilung von Hautwunden verzögern. Frühere Ergebnisse aus zwei kleinen, qualitativ minderwertigen Studien deuten auf einen Nutzen von Aspirin (neben einer Kompressionstherapie) für die Abheilungszeit und die Größe von Ulcus cruris venosum hin, aber größere, neuere Studien von höherer Qualität konnten diese Ergebnisse nicht bestätigen. Daher sind weitere Untersuchungen erforderlich, um die Rolle von Aspirin in diesem Zusammenhang zu klären. ⓘ
Andere unerwünschte Wirkungen
Aspirin kann bei manchen Menschen eine Schwellung des Hautgewebes hervorrufen. In einer Studie traten bei einigen Personen ein bis sechs Stunden nach der Einnahme von Aspirin Angioödeme auf. Wenn das Aspirin allein eingenommen wurde, verursachte es bei diesen Personen jedoch kein Angioödem; das Aspirin war in Kombination mit einem anderen NSAID-haltigen Arzneimittel eingenommen worden, als das Angioödem auftrat. ⓘ
Aspirin verursacht ein erhöhtes Risiko für zerebrale Mikroblutungen, die sich auf MRT-Scans als 5 bis 10 mm große oder kleinere, hypointense (dunkle Löcher) Flecken zeigen. ⓘ
In einer Studie an einer Gruppe mit einer mittleren Aspirin-Dosis von 270 mg pro Tag wurde ein durchschnittlicher absoluter Anstieg des Risikos für intrazerebrale Blutungen (ICH) von 12 Ereignissen pro 10.000 Personen geschätzt. Im Vergleich dazu betrug die geschätzte absolute Risikoreduktion bei Myokardinfarkten 137 Ereignisse pro 10.000 Personen und bei ischämischen Schlaganfällen 39 Ereignisse pro 10.000 Personen. In Fällen, in denen es bereits zu einer ICH gekommen ist, führt die Einnahme von Aspirin zu einer höheren Sterblichkeit, wobei eine Dosis von etwa 250 mg pro Tag zu einem relativen Sterberisiko innerhalb von drei Monaten nach der ICH von 2,5 (95 % Konfidenzintervall 1,3 bis 4,6) führt. ⓘ
Aspirin und andere NSAIDs können durch die Hemmung der Prostaglandinsynthese einen hyporeninämischen, hypoaldosteronischen Zustand hervorrufen und so abnorm hohe Kaliumwerte im Blut verursachen. Bei normaler Nierenfunktion und euvolemischem Zustand verursachen diese Wirkstoffe jedoch in der Regel keine Hyperkaliämie an sich. ⓘ
Die Einnahme von niedrig dosiertem Aspirin vor einem chirurgischen Eingriff wurde bei einigen Patienten mit einem erhöhten Risiko für Blutungen in Verbindung gebracht, aber auch das Absetzen von Aspirin vor einem chirurgischen Eingriff wurde mit einer Zunahme schwerer kardialer Ereignisse in Verbindung gebracht. Eine Analyse mehrerer Studien ergab, dass bei Patienten, die vor einem chirurgischen Eingriff kein Aspirin mehr einnahmen, ein dreifach höheres Risiko für unerwünschte Ereignisse wie Herzinfarkte bestand. Die Analyse ergab, dass das Risiko von der Art des Eingriffs und der Indikation für die Aspirineinnahme abhängt. ⓘ
Am 9. Juli 2015 verschärfte die US-amerikanische Arzneimittelzulassungsbehörde (FDA) die Warnungen vor einem erhöhten Herzinfarkt- und Schlaganfallrisiko im Zusammenhang mit nichtsteroidalen Antirheumatika (NSAID). Aspirin ist ein NSAID, ist aber von den neuen Warnhinweisen nicht betroffen. ⓘ
Überdosierung
Eine Überdosierung von Aspirin kann akut oder chronisch sein. Bei einer akuten Vergiftung wird eine einzige große Dosis eingenommen; bei einer chronischen Vergiftung werden über einen längeren Zeitraum höhere Dosen als üblich eingenommen. Die Sterblichkeitsrate bei akuter Überdosierung liegt bei 2 %. Eine chronische Überdosierung ist mit einer Sterblichkeitsrate von 25 % häufiger tödlich; eine chronische Überdosierung kann bei Kindern besonders schwerwiegend sein. Zur Behandlung von Vergiftungen gibt es eine Reihe von Möglichkeiten, darunter Aktivkohle, intravenöse Dextrose und normale Kochsalzlösung, Natriumbikarbonat und Dialyse. Die Diagnose einer Vergiftung umfasst in der Regel die Messung von Plasmasalicylat, dem aktiven Metaboliten von Aspirin, mittels automatisierter spektrophotometrischer Methoden. Der Plasmasalicylatspiegel liegt im Allgemeinen zwischen 30 und 100 mg/l bei üblicher therapeutischer Dosis, 50-300 mg/l bei Einnahme hoher Dosen und 700-1400 mg/l nach akuter Überdosierung. Salicylat wird auch durch die Einwirkung von Bismutsubsalicylat, Methylsalicylat und Natriumsalicylat gebildet. ⓘ
Wechselwirkungen
Es ist bekannt, dass Aspirin mit anderen Medikamenten interagieren kann. So verstärken Acetazolamid und Ammoniumchlorid bekanntermaßen die berauschende Wirkung von Salicylaten, und auch Alkohol verstärkt die mit diesen Medikamenten verbundenen Magen-Darm-Blutungen. Es ist bekannt, dass Aspirin eine Reihe von Arzneimitteln aus den Proteinbindungsstellen im Blut verdrängt, darunter die Antidiabetika Tolbutamid und Chlorpropamid, Warfarin, Methotrexat, Phenytoin, Probenecid, Valproinsäure (und auch die Beta-Oxidation, ein wichtiger Teil des Valproat-Stoffwechsels) und andere NSAIDs. Auch Kortikosteroide können die Konzentration von Aspirin verringern. Andere NSAR, wie Ibuprofen und Naproxen, können die thrombozytenaggregationshemmende Wirkung von Aspirin verringern. Allerdings gibt es nur wenige Hinweise darauf, dass dies nicht zu einer verminderten kardioprotektiven Wirkung von Aspirin führt. Analgetische Dosen von Aspirin verringern den durch Spironolacton verursachten Natriumverlust im Urin, was jedoch die blutdrucksenkende Wirkung von Spironolacton nicht verringert. Darüber hinaus werden Aspirin-Dosen zur Thrombozytenaggregationshemmung als zu gering angesehen, um eine Wechselwirkung mit Spironolacton hervorzurufen. Es ist bekannt, dass Aspirin mit Penicillin G um die renale tubuläre Sekretion konkurriert. Aspirin kann auch die Absorption von Vitamin C hemmen. ⓘ
Forschung
Die ISIS-2-Studie hat gezeigt, dass Aspirin in einer Dosierung von 160 mg täglich über einen Monat die Sterblichkeit von Teilnehmern mit Verdacht auf Herzinfarkt in den ersten fünf Wochen um 21 % verringert. Eine einmalige tägliche Dosis von 324 mg Aspirin über 12 Wochen hat bei Männern mit instabiler Angina pectoris eine hohe Schutzwirkung vor akutem Myokardinfarkt und Tod. ⓘ
Bipolare Störung
Aspirin wurde als Zusatztherapie für depressive Episoden bei Patienten mit bipolarer Störung eingesetzt. Die meta-analytische Evidenz basiert jedoch auf sehr wenigen Studien und deutet nicht auf eine Wirksamkeit von Aspirin bei der Behandlung von bipolaren Depressionen hin. Ungeachtet des biologischen Grundprinzips sind die klinischen Aussichten von Aspirin und entzündungshemmenden Wirkstoffen bei der Behandlung bipolarer Depressionen also weiterhin ungewiss. ⓘ
Infektionskrankheiten
In mehreren Studien wurden die infektionshemmenden Eigenschaften von Aspirin bei bakteriellen, viralen und parasitären Infektionen untersucht. Es wurde nachgewiesen, dass Aspirin die durch Staphylococcus aureus und Enterococcus faecalis ausgelöste Thrombozytenaktivierung begrenzt und die Anhaftung von Streptokokken an Herzklappen verringert. Bei Patienten mit tuberkulöser Meningitis verringerte die Gabe von Aspirin das Risiko eines neuen Hirninfarkts [RR = 0,52 (0,29-0,92)]. Eine Rolle von Aspirin bei bakteriellen und pilzlichen Biofilmen wird ebenfalls durch zunehmende Belege unterstützt. ⓘ
Krebsprävention
Laut einer Metaanalyse aus dem Jahr 2020 könnte Aspirin das Brustkrebsrisiko schwach senken. ⓘ
In der Gartenarbeit
Es gibt viele anekdotische Berichte darüber, dass Aspirin das Wachstum und die Widerstandsfähigkeit von Pflanzen verbessern kann, obwohl die meisten Untersuchungen Salicylsäure anstelle von Aspirin einbezogen haben. ⓘ
Veterinärmedizin
In der Veterinärmedizin wird Aspirin manchmal als Antikoagulans oder zur Schmerzlinderung bei Entzündungen des Bewegungsapparats oder bei Arthrose eingesetzt. Aspirin sollte Tieren nur unter direkter Aufsicht eines Tierarztes verabreicht werden, da unerwünschte Wirkungen - einschließlich Magen-Darm-Problemen - häufig sind. Eine Überdosis Aspirin kann bei jeder Tierart zu einer Salicylatvergiftung führen, die durch Blutungen, Krampfanfälle, Koma und sogar Tod gekennzeichnet ist. ⓘ
Hunde können Aspirin besser vertragen als Katzen. Katzen verstoffwechseln Aspirin nur langsam, da ihnen die Glucuronidkonjugate fehlen, die die Ausscheidung von Aspirin unterstützen, so dass es potenziell toxisch ist, wenn die Dosierung nicht in angemessenen Abständen erfolgt. Es traten keine klinischen Anzeichen einer Toxikose auf, als Katzen 4 Wochen lang alle 48 Stunden 25 mg/kg Aspirin erhielten. Die empfohlene Dosis zur Linderung von Schmerzen und Fieber sowie zur Behandlung von Blutgerinnungsstörungen bei Katzen beträgt jedoch 10 mg/kg alle 48 Stunden, um die Verstoffwechselung zu ermöglichen. ⓘ
Nomenklatur
Acetylsalicylsäure ist der Trivialname für 2-Acetoxybenzoesäure, wie sie nach den IUPAC-Regularien heißt. Dabei handelt es sich um ein Derivat der Salicylsäure (o-Hydroxybenzoesäure), womit die Acetylsalicylsäure sowohl als Derivat der Benzoesäure (siehe IUPAC-Name) als auch als Ester der Essigsäure (Essigsäuresalicylester) aufgefasst werden kann. ⓘ
Etymologie
Reine Acetylsalicylsäure wurde erstmals 1897 von Felix Hoffmann in Zusammenarbeit mit Arthur Eichengrün in den Farbenfabriken vorm. Friedr. Bayer & Co. synthetisiert. Der Markenname Aspirin wurde am 6. März 1899 in die Warenzeichenrolle des Kaiserlichen Patentamtes aufgenommen. Dieser Name leitet sich vom Echten Mädesüß ab, einem salicylathaltigen Rosengewächs, das auch Spiere genannt wurde (veraltet: Spiraea ulmaria L. heute: Filipendula ulmaria (L.) Maxim.): ‚A' (für die Acetylgruppe), ‚spir’ soll auf die Geschichte des Wirkstoffs hinweisen (Anlehnung an die Spirsäure, die mit Salicylsäure chemisch identisch ist) und ‚in’ als gebräuchliches Suffix der chemischen Namensgebung dieser Zeit. Geprägt wurde der Name durch Kurt Witthauer, Oberarzt am Diakonissenkrankenhaus Halle/Saale, der im April 1899 die erste klinische Studie über die Anwendung von Acetylsalicylsäure publizierte. ⓘ
Handelsnamen und Darreichungsformen
Acetylsalicylsäure wird als Monopräparat weltweit in über 500 Fertigarzneimitteln in der Darreichungsform von Tabletten, Sublingualtabletten, Filmtabletten, Schmelztabletten, Trinktabletten, Pulver, Granulat, Kautabletten, Kaudragées, Brausetabletten, Retardtabletten, Kapseln, Retardkapseln, Injektionslösungen, Suppositorien und Dragées vermarktet. Nachfolgend einige Beispiele von Handelsnamen:
- Deutschland: ASS-AbZ, Acesal, Acetylin (hist.), Alka-Seltzer, Aspirin, Aspirin i.v. (ehemals Aspisol), Eudorlin, Godamed, Herz-ASS, Miniasal, Togal-ASS, ASS-ratiopharm
- Schweiz: Alcacyl, Asa-Tabs, Aspégic, Aspirin, Aspirin Direkt, Aspirin Effect, Aspirin Migräne, Aspirin protect, Aspro, Contra-Schmerz plus, Kardégic, Tiatral
- Österreich: Acekapton, Aspirin, Aspro Classic, Herz-ASS, Thrombo-ASS, Togal Mono, ASS Genericon ⓘ
Neben diesen Monopräparaten sind noch zahlreiche Generika und Kombinationspräparate im Handel, die neben Acetylsalicylsäure auch Vitamin C, Paracetamol, Coffein oder Pseudoephedrin-Hydrochlorid enthalten, wie Aspirin Plus C, Aspirin Plus C Forte – mit den Wirkstoffen Acetylsalicylsäure und Ascorbinsäure (Vitamin C); Aspirin Coffein – mit den Wirkstoffen Acetylsalicylsäure und Coffein oder Aspirin Complex – mit den Wirkstoffen Acetylsalicylsäure und Pseudoephedrin-Hydrochlorid. ⓘ
Die oben angezeigte Abkürzung Asa (oder ASA, statt ASS) stammt von englischen acetylsalicylic acid. ⓘ
Pharmakologie
Pharmakokinetik
Acetylsalicylsäure unterliegt einem ausgeprägten First-pass-Metabolismus (zum Teil schon in Magen- und Darmwand durch spezielle Esterasen) und hat eine orale Bioverfügbarkeit von etwa 70 %. Sie wird im Körper innerhalb von 15 Minuten in den Hauptmetaboliten Salicylsäure umgewandelt. Im Blut geht sie zu 50–70 % eine Bindung an Albumin ein. ⓘ
Systemische Wirkungen
Erhöhung der Magensäuresekretion
Prostaglandine sind unter anderem auch noch an der Regelung der Magensäuresekretion und der Magenschleimhautdurchblutung beteiligt, so dass durch die Hemmung der Prostaglandinsynthese bei höheren Dosierungen und längerfristiger ASS-Einnahme, beispielsweise im Rahmen der Behandlung von rheumatischen Beschwerden, Magenbeschwerden und Magenblutungen auftreten können. ⓘ
Die Magenunverträglichkeit beruht zu einem wesentlichen Teil auf der (gewünschten) systemischen Hemmung der Prostaglandinsynthese und lässt sich durch andere Darreichungsformen (magensaftresistente Tablette, Zäpfchen oder intravenöse Gabe) allenfalls abmildern. Eine Arzneiform, die auf der Magenschleimhaut aufliegend den Wirkstoff abgibt, beeinträchtigt das Gewebe des Magens kurzzeitig jedoch noch zusätzlich. ⓘ
Therapeutische Verwendung
Anwendungsgebiete
Schmerzen und Fieber
Acetylsalicylsäure (ASS) ist aufgrund ihres Wirkspektrums angezeigt zur Behandlung von leichten bis mäßig starken Schmerzen wie Kopfschmerzen, Zahnschmerzen, Regelschmerzen und schmerzhaften Beschwerden, die im Rahmen von Erkältungskrankheiten auftreten (z. B. Kopf-, Hals- und Gliederschmerzen). Ferner dient sie der Senkung von Fieber. ⓘ
Nicht angezeigt ist ASS zur Unterdrückung von Wundschmerz, wie nach chirurgischen Eingriffen oder nach Verletzungen, da die gerinnungshemmende Wirkung bis etwa sieben Tage nach der letzten Einnahme anhält und damit Blutungen begünstigt. Wegen der irreversiblen Hemmung der Cyclooxygenase in den Thrombozyten ist auch eine Gabe eines Gegenmittels zur sofortigen Aufhebung der Gerinnungshemmung nicht möglich. ⓘ
Antithrombotische Behandlung
Gefäßchirurgische Eingriffe, Therapie des Myoakardinfarkts und der instabilen Angina pectoris
ASS wird in Kombination z. B. mit Clopidogrel bei Patienten mit frischen Stents in den Herzkranzgefäßen eingesetzt, um einen Verschluss (Stentthrombose) zu vermeiden. Auch bei der Notfallbehandlung des akuten Koronarsyndroms, etwa beim Herzinfarkt, gehört ASS zur Standardtherapie. In einer Studie erwies sich in diesen Fällen die intravenöse Gabe von ASS als vorteilhafter im Vergleich zur oralen Verabreichung. ⓘ
Polycythaemia vera
Aufgrund seiner positiven Wirkungen bei Polycythaemia vera wurde Aspirin von der Europäischen Kommission der Status eines Orphan-Arzneimittels erteilt. ⓘ
Arzneimittelinteraktionen und Wechselwirkungen
Wegen der Häufigkeit der gleichzeitigen Anwendung von ASS- und Vitamin-E-Präparaten wird der möglichen Arzneimittelinteraktion hinsichtlich der Auswirkungen auf das Gerinnungssystem vermehrte Aufmerksamkeit geschenkt und eine gründliche Kontrolle der Gerinnungsparameter empfohlen. Gesundheitliche Aspekte einer möglichen erhöhten Blutungsneigung unter Komedikation mit Tocopherolpräparaten werden seit einiger Zeit in der Literatur diskutiert. ⓘ
Weiterhin mehren sich in letzter Zeit die Hinweise, dass Acetylsalicylsäure und bestimmte andere Schmerzmittel aus der Gruppe der nichtsteroidalen Antiphlogistika bzw. der nichtsteroidalen Antirheumatika (NSAIDs) sowie Paracetamol die Wirksamkeit von Impfstoffen herabsetzen können, indem der Körper nach einer Impfung weniger der schützenden Antikörper bildet. Letzteres wird darauf zurückgeführt, dass durch Medikamente wie Acetylsalicylsäure die terminale Differenzierung der B-Zellen zu Antikörper-produzierenden Plasmazellen beeinträchtigt wird. Forscher und Ärzte raten daher, einige Zeit vor und nach der Impfung auf entsprechende Medikamente zu verzichten. ⓘ
Sonstige Verwendung, Flussmittel beim Weichlöten
Acetylsalicylsäure kann als Flussmittel beim Weichlöten verwendet werden. ⓘ
Toxizität
Hohe Dosen, beispielsweise 10 g ASS beim Erwachsenen, können bereits zu einer lebensgefährlichen metabolischen Azidose (Übersäuerung) mit Atemlähmung und Bewusstlosigkeit führen. Außerdem kann das Innenohr geschädigt werden, was sich in einem Hörverlust oder Tinnitus äußert. Auch Nierenschädigungen sind beschrieben worden (Analgetikanephropathie). ⓘ
Abgelaufene oder nach Essig riechende Präparate sollten nicht mehr verwendet werden. Letztere waren wahrscheinlich großer Wärme und Feuchtigkeit ausgesetzt, wodurch nicht nur die Wirkung beeinträchtigt wird, sondern auch für den Magen toxische phenolische Abbauprodukte durch autokatalytische Zersetzung entstehen. ⓘ
Die CLP-Verordnung mit dem H-Satz gesundheitsschädlich beim Verschlucken bezieht sich auf den sicheren Umgang mit dem Rohstoff im Produktionsbetrieb. Für die arzneiliche Verwendung gelten die Hinweise der Produktkennzeichnung (z. B. Packungsbeilage). ⓘ
Die mittlere letale Dosis (LD50) bei oraler Aufnahme liegt bei Ratten bei 200 mg/kg Körpergewicht. ⓘ
Nachweis
Um Acetylsalicylsäure chemisch nachzuweisen, wird sie zunächst mittels alkalischer oder saurer Hydrolyse in Salicylsäure und Essigsäure gespalten. Als Katalysator wird entsprechend Natronlauge oder Salzsäure verwendet, in der die Substanz gekocht wird. Ohne Erhitzen bildet sich in der Natronlauge lediglich das Natriumsalz, welches aufgrund seiner ionischen Eigenschaft in Lösung geht, jedoch nicht reagiert. Nach der Hydrolyse kann der Nachweis der freigesetzten Salicylsäure mit Eisen(III)-chlorid (FeCl3) (es entsteht ein rotvioletter Chelatkomplex) oder Hydroxamsäurereaktion erfolgen. Der Nachweis von Acetat oder Essigsäure erfolgt durch Geruchsprüfung, Veresterung mit Chlorethan (Entstehung von charakteristisch riechendem Ethylacetat) oder Versetzen mit Lanthan(III)-nitrat (La(NO3)3) und Iod (blaue Färbung). ⓘ
Die qualitative und quantitative Bestimmung der Acetylsalicylsäure in pharmazeutischen Zubereitungen oder im Blutplasma erfolgt vorzugsweise durch chromatographische Verfahren wie z. B. die HPLC, Gaschromatographie oder Gaschromatographie mit Massenspektrometrie-Kopplung. Die hochspezifische Analytik der Salicylsäure – als Stoffwechselprodukt im Humanserum – kann durch Einsatz der HPLC mit Fluoreszenzdetektion erfolgen. ⓘ
Varianten
- Acetylsalicylsäure-DL-Lysinsalz (DL-Lysin-2-(acetyloxy)benzoat [1:1]) ist das Lysinsalz der ASS und kommt wegen seiner besseren Wasserlöslichkeit für die i.v.-Gabe zur Anwendung. ⓘ
- Carbasalat-Calcium ist eine leicht wasserlösliche, äquimolare Komplexverbindung von 2-(Acetyloxy)benzoesäure-Calciumsalz (2:1) und Harnstoff (Summenformel: C19H18CaN2O9, molare Masse 458,06 g·mol−1, Formelstamm: 2 (C9H7O4)– Ca2+ · CH4N2O, ATC-Codes: B01AC08, N02BA15). ⓘ
- Das Aluminiumsalz Aluminium-bis(2-acetyloxybenzoat)hydroxid (Aluminiumacetylsalicylat, Acetylsalicylsäure-Aluminium, Summenformel: C18H15AlO9, molare Masse: 402,29 g·mol−1) wurde in der oralen Behandlung von Fieber, Schmerzen sowie bei Beschwerden es Bewegungsapparates (muskuloskelettales System) und der Gelenke verwendet. Aluminium-bis(2-acetyloxybenzoat)hydroxid ist ein weißes kristallines Pulver, geruchlos oder mit einem leichten, essigartigen Geruch. Es ist praktisch unlöslich in Wasser, Methanol, Ethanol (95 %) und Diethylether. Es löst sich unter Zersetzung in Natriumhydroxid- und Natriumcarbonatlösung. Der Aluminiumgehalt beträgt 6,0 bis 7,0 %.
- Ein Gremium der FDA urteilte Ende der 1970er Jahre, dass trotz – aufgrund der Schwerlöslichkeit – nur langsamer Freisetzung des Wirkstoffes es dennoch Hinweise auf eine wirksame Analgesie gebe. Im Vergleich mit ASS könne die Wirksamkeit jedoch nicht abschließend beurteilt werden. ⓘ
- Aloxiprin ist der Freiname eines Polykondensats aus Acetylsalicylsäure und Aluminiumoxid.
- Benorilat oder (4-Acetamidophenyl)[2-(acetyloxy)benzoat] (ATC-Code: N02BA10) ist ein in den 1960er Jahren patentierter Wirkstoff, der einen Ester der ASS mit Acetaminophen (Paracetamol) darstellt. Er wurde ebenfalls als Analgetikum, Antipyretikum und Antiphlogistikum verwendet. ⓘ
- NOSH-Aspirin ist ein Stickstoffmonoxid (NO) und Wasserstoffsulfid (H2S) freisetzendes Prodrug der Acetylsalicylsäure.









