Leber
| Leber ⓘ | |
|---|---|
 Die menschliche Leber befindet sich im rechten Oberbauch | |
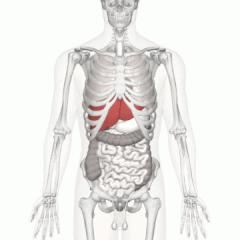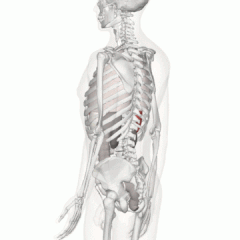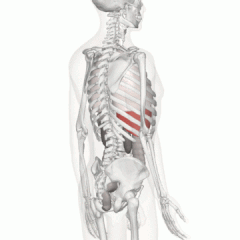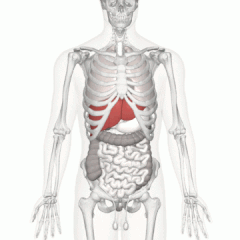 Lage der menschlichen Leber (in rot) auf einem männlichen Körper dargestellt | |
| Einzelheiten | |
| Vorläufer | Vorderdarm |
| System | Verdauungsapparat |
| Arterie | Leberarterie |
| Vene | Lebervene und Leberpfortader |
| Nerven | Zöliakalganglien und Vagusnerv |
| Bezeichnungen | |
| Lateinisch | Jecur, iecur |
| Griechisch | Hepar (ἧπαρ) Wurzel hepat- (ἡπατ-) |
| Anatomische Terminologie [Bearbeiten auf Wikidata] | |
Die Leber ist ein wichtiges Organ, das nur bei Wirbeltieren vorkommt und viele wichtige biologische Funktionen erfüllt, wie die Entgiftung des Organismus und die Synthese von Proteinen und Biochemikalien, die für die Verdauung und das Wachstum notwendig sind. Beim Menschen befindet es sich im rechten oberen Quadranten des Bauches, unterhalb des Zwerchfells. Zu ihren weiteren Aufgaben im Stoffwechsel gehören die Regulierung der Glykogenspeicherung, die Zersetzung der roten Blutkörperchen und die Produktion von Hormonen. ⓘ
Die Leber ist ein akzessorisches Verdauungsorgan, das Gallenflüssigkeit produziert, eine alkalische Flüssigkeit, die Cholesterin und Gallensäuren enthält und den Fettabbau unterstützt. Die Gallenblase, ein kleiner Beutel, der direkt unter der Leber sitzt, speichert die von der Leber produzierte Galle, die anschließend in den Dünndarm transportiert wird, um die Verdauung abzuschließen. Das hochspezialisierte Gewebe der Leber, das hauptsächlich aus Hepatozyten besteht, steuert eine Vielzahl von biochemischen Reaktionen in großem Umfang, einschließlich der Synthese und des Abbaus kleiner und komplexer Moleküle, von denen viele für die normalen Lebensfunktionen notwendig sind. Schätzungen über die Gesamtzahl der Funktionen des Organs variieren, werden aber im Allgemeinen mit etwa 500 angegeben. ⓘ
Es ist nicht bekannt, wie das Fehlen der Leberfunktion langfristig kompensiert werden kann, obwohl kurzfristig Leberdialyseverfahren eingesetzt werden können. Künstliche Lebern wurden noch nicht entwickelt, um einen langfristigen Ersatz für die fehlende Leber zu schaffen. Seit 2018 ist die Lebertransplantation die einzige Option bei vollständigem Leberversagen. ⓘ
Die Leber (lateinisch iecur, altgriechisch ἧπαρ Hepar) ist das zentrale Organ des Stoffwechsels und die größte Drüse des Körpers bei Wirbeltieren. Die wichtigsten Aufgaben sind die Produktion lebenswichtiger Proteine (z. B. Gerinnungsfaktoren), die Verwertung von Nahrungsbestandteilen (z. B. Speicherung von Glykogen und Vitaminen), die Galleproduktion und damit einhergehend der Abbau und die Ausscheidung von Stoffwechselprodukten, Medikamenten und Giftstoffen (siehe dazu Enterohepatischer Kreislauf). Nährstoffe, die aus dem Darm ins Blut aufgenommen werden, gelangen über die Pfortader (Vena portae) zur Leber und werden dann von dieser je nach Bedarf ans Blut abgegeben oder aus dem Blut entfernt. Sie besteht aus einer linken und rechten Leberhälfte. ⓘ
Beim Menschen liegt die Leber im rechten Oberbauch direkt unter dem Zwerchfell und ragt mit den linken Anteilen bis in die linke Hälfte des Oberbauchs. ⓘ
Aufbau

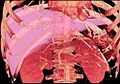
Die Leber ist ein rötlich-braunes, keilförmiges Organ mit zwei Lappen von ungleicher Größe und Form. Eine menschliche Leber wiegt normalerweise etwa 1,5 kg und hat eine Breite von etwa 15 cm. Die Größe variiert von Mensch zu Mensch beträchtlich, wobei der Standardreferenzbereich für Männer 970-1.860 g und für Frauen 600-1.770 g beträgt. Sie ist sowohl das schwerste innere Organ als auch die größte Drüse des menschlichen Körpers. Sie befindet sich im rechten oberen Quadranten der Bauchhöhle, direkt unter dem Zwerchfell, rechts neben dem Magen und über der Gallenblase. ⓘ
Die Leber ist mit zwei großen Blutgefäßen verbunden: der Leberarterie und der Pfortader. Die Leberarterie transportiert sauerstoffreiches Blut aus der Aorta über den Truncus celiacus, während die Pfortader verdauungsreiches Blut aus dem gesamten Magen-Darm-Trakt sowie aus der Milz und der Bauchspeicheldrüse transportiert. Diese Blutgefäße teilen sich in kleine Kapillaren, die so genannten Lebersinusoide, auf, die dann zu den Läppchen führen. ⓘ
Läppchen sind die funktionellen Einheiten der Leber. Jedes Läppchen besteht aus Millionen von Leberzellen (Hepatozyten), die die grundlegenden Stoffwechselzellen sind. Die Läppchen werden von einer feinen, dichten, unregelmäßigen, faserelastischen Bindegewebsschicht zusammengehalten, die von der faserigen Kapsel ausgeht, die die gesamte Leber bedeckt, der so genannten Glisson-Kapsel. Diese erstreckt sich in die Struktur der Leber, indem sie die Blutgefäße, Gänge und Nerven am Leberhilum begleitet. Die gesamte Oberfläche der Leber, mit Ausnahme des kahlen Bereichs, ist mit einem serösen Mantel aus dem Bauchfell bedeckt, der fest mit der inneren Glisson-Kapsel verbunden ist. ⓘ
Grobe Anatomie
Die Terminologie im Zusammenhang mit der Leber beginnt oft mit hepat- von ἡπατο-, dem griechischen Wort für Leber. ⓘ
Lappen
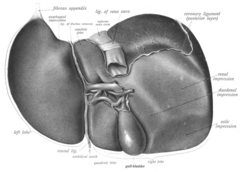
Die Leber ist grob in zwei Teile unterteilt, wenn man sie von oben betrachtet - einen rechten und einen linken Lappen - und in vier Teile, wenn man sie von unten betrachtet (linker, rechter, kaudaler und quadratischer Lappen). ⓘ
Das Ligamentum falciforme unterteilt die Leber oberflächlich in einen linken und einen rechten Lappen. Von unten betrachtet befinden sich die beiden zusätzlichen Lappen zwischen dem rechten und dem linken Lappen, einer vor dem anderen. Man kann sich eine Linie vorstellen, die von der linken Hohlvene nach vorne verläuft und Leber und Gallenblase in zwei Hälften teilt. Diese Linie wird Cantlie-Linie genannt. ⓘ
Weitere anatomische Orientierungspunkte sind das Ligamentum venosum und das runde Leberband, die die linke Seite der Leber weiter in zwei Abschnitte unterteilen. Ein wichtiger anatomischer Orientierungspunkt, die Porta hepatis, unterteilt diesen linken Teil in vier Segmente, die vom Schwanzlappen ausgehend gegen den Uhrzeigersinn als I durchnummeriert werden können. In dieser parietalen Ansicht sind sieben Segmente zu sehen, da das achte Segment nur in der viszeralen Ansicht sichtbar ist. ⓘ

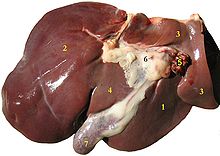
Oberflächen
An der Zwerchfelloberfläche ist die Leber, abgesehen von einer dreieckigen kahlen Stelle, an der sie an das Zwerchfell anschließt, von einer dünnen, zweischichtigen Membran, dem Peritoneum, bedeckt, die die Reibung mit anderen Organen verringert. Diese Oberfläche bedeckt die konvexe Form der beiden Lappen, wo sie sich der Form des Zwerchfells anpasst. Das Peritoneum faltet sich auf sich selbst zurück und bildet so das Ligamentum falciforme sowie das rechte und linke Ligamentum triangulare. ⓘ
Diese peritonealen Bänder sind nicht mit den anatomischen Bändern in den Gelenken verwandt, und das rechte und linke Dreiecksband haben keine bekannte funktionelle Bedeutung, obwohl sie als Oberflächenmarkierungen dienen. Das Ligamentum falciforme dient der Befestigung der Leber am hinteren Teil der vorderen Körperwand. ⓘ
Die viszerale oder untere Oberfläche ist uneben und konkav. Sie ist vom Bauchfell bedeckt, mit Ausnahme der Stelle, an der sie die Gallenblase und die Leberpforte umschließt. Die Fossa der Gallenblase liegt rechts vom Quadratlappen und wird von der Gallenblase eingenommen, deren Zystengang sich nahe dem rechten Ende der Porta hepatis befindet. ⓘ
Abdrücke

Auf der Oberfläche der Leber befinden sich mehrere Abdrücke, die den verschiedenen angrenzenden Strukturen und Organen entsprechen. Unterhalb des rechten Lappens und rechts von der Gallenblasengrube befinden sich zwei hintereinander liegende, durch einen Grat getrennte Eindrücke. Der vordere ist ein flacher Kolikeindruck, der von der Leberflexur gebildet wird, und der hintere ist ein tieferer Niereneindruck, der einen Teil der rechten Niere und einen Teil der Nebenniere aufnimmt. ⓘ
Der Nebenniereneindruck ist ein kleiner, dreieckiger, vertiefter Bereich auf der Leber. Sie befindet sich rechts neben der Fossa, zwischen dem kahlen Bereich und dem Caudat-Lappen und unmittelbar über dem Niereneindruck. Der größte Teil des Nebenniereneindrucks ist frei von Peritoneum und beherbergt die rechte Nebenniere. ⓘ
Medial zum Niereneindruck befindet sich ein dritter, leicht ausgeprägter Eindruck, der zwischen diesem und dem Hals der Gallenblase liegt. Dieser wird durch den absteigenden Teil des Zwölffingerdarms verursacht und wird als duodenaler Eindruck bezeichnet. ⓘ
Die Unterseite des linken Leberlappens befindet sich hinter und links des Mageneindrucks. Rechts davon befindet sich ein abgerundeter Vorsprung, das Tuber omentale, das sich in die Ausbuchtung der kleinen Magenkrümmung einfügt und vor der vorderen Schicht des Omentum minor liegt. ⓘ
Mikroskopische Anatomie

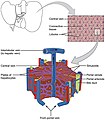
Mikroskopisch gesehen, besteht jeder Leberlappen aus Leberläppchen. Die Läppchen sind etwa sechseckig und bestehen aus Platten von Hepatozyten und Sinusoiden, die von einer Zentralvene in Richtung eines imaginären Perimeters von interlobulären Portaltriaden ausstrahlen. Die Zentralvene mündet in die Lebervene, die das Blut aus der Leber ableitet. Ein charakteristischer Bestandteil eines Leberläppchens ist die Portaltrias, die entlang jeder Ecke des Läppchens verläuft. Die Portaltrias besteht aus der Leberarterie, der Pfortader und dem Hauptgallengang. Auf einem Leberultraschall kann die Trias als Mickey-Mouse-Zeichen dargestellt werden, wobei die Pfortader den Kopf und die Leberarterie und der Hauptgallengang die Ohren darstellen. ⓘ
Die Histologie, das Studium der mikroskopischen Anatomie, zeigt zwei Haupttypen von Leberzellen: Parenchymzellen und nichtparenchymale Zellen. Etwa 70-85 % des Lebervolumens werden von parenchymalen Hepatozyten eingenommen. Nichtparenchymale Zellen machen 40 % der Gesamtzahl der Leberzellen aus, aber nur 6,5 % des Volumens. Die Lebersinusoide sind mit zwei Zelltypen ausgekleidet, den sinusoidalen Endothelzellen und den phagozytischen Kupffer-Zellen. Hepatische Sternzellen sind nichtparenchymale Zellen, die sich im perisinusoidalen Raum zwischen einem Sinusoid und einem Hepatozyten befinden. Außerdem sind im sinusoidalen Lumen häufig intrahepatische Lymphozyten vorhanden. ⓘ
Medizinische 3D-Animation Standbild mit Darstellung von Teilen der Leber ⓘ
Funktionelle Anatomie
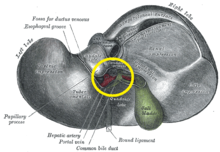
Der zentrale Bereich oder Leberhilum umfasst die Öffnung, die als Porta hepatis bekannt ist und den gemeinsamen Gallengang und die gemeinsame Leberarterie führt, sowie die Öffnung für die Pfortader. Der Gallengang, die Vene und die Arterie teilen sich in linke und rechte Äste auf, und die von diesen Ästen versorgten Bereiche der Leber bilden die funktionellen linken und rechten Lappen. Die funktionellen Lappen werden durch die imaginäre Ebene, die Cantlie-Linie, getrennt, die die Gallenblasengrube mit der Vena cava inferior verbindet. Die Ebene trennt die Leber in den rechten und linken Lappen. Die mittlere Lebervene grenzt ebenfalls den rechten und den linken Lappen voneinander ab. Der rechte Lappen wird durch die rechte Lebervene weiter in ein vorderes und ein hinteres Segment unterteilt. Der linke Lappen wird durch die linke Lebervene in ein mediales und ein laterales Segment unterteilt. ⓘ
Das Hilum der Leber wird durch drei Platten beschrieben, die die Gallengänge und Blutgefäße enthalten. Der Inhalt des gesamten Plattensystems ist von einer Scheide umgeben. Die drei Platten sind die Hilärplatte, die Zystenplatte und die Nabelplatte, und das Plattensystem ist der Ort für die vielen anatomischen Variationen, die in der Leber zu finden sind. ⓘ
Couinauds Klassifikationssystem

Im weit verbreiteten Couinaud-System werden die funktionellen Lappen auf der Grundlage einer Querebene durch die Verzweigung der Hauptpfortader in insgesamt acht Untersegmente unterteilt. Der Schwanzlappen ist eine separate Struktur, die sowohl von den rechts- als auch von den linksseitigen Gefäßästen durchblutet wird. Nach der Couinaud-Klassifikation wird die Leber in acht funktionell unabhängige Lebersegmente unterteilt. Jedes Segment hat einen eigenen Gefäßzufluss, einen eigenen Gefäßabfluss und einen eigenen Galleabfluss. In der Mitte jedes Segments befinden sich Äste der Pfortader, der Leberarterie und des Gallengangs. In der Peripherie jedes Segments befindet sich der Gefäßabfluss durch die Lebervenen. Das Klassifizierungssystem verwendet die Gefäßversorgung in der Leber, um die funktionellen Einheiten (nummeriert von I bis VIII) zu trennen, wobei Einheit 1, der Schwanzlappen, sowohl von den rechten als auch von den linken Ästen der Pfortader versorgt wird. Er enthält eine oder mehrere Lebervenen, die direkt in die Vena cava inferior münden. Die übrigen Einheiten (II bis VIII) sind im Uhrzeigersinn nummeriert: ⓘ
Gen- und Proteinexpression
Etwa 20.000 proteinkodierende Gene werden in menschlichen Zellen exprimiert, und 60 % dieser Gene werden in einer normalen, erwachsenen Leber exprimiert. Über 400 Gene werden spezifischer in der Leber exprimiert, wobei etwa 150 Gene hochspezifisch für das Lebergewebe sind. Ein großer Teil der entsprechenden leberspezifischen Proteine wird hauptsächlich in den Hepatozyten exprimiert und in das Blut sezerniert und bildet Plasmaproteine. Andere leberspezifische Proteine sind bestimmte Leberenzyme wie HAO1 und RDH16, Proteine, die an der Gallensynthese beteiligt sind, wie BAAT und SLC27A5, und Transporterproteine, die am Stoffwechsel von Medikamenten beteiligt sind, wie ABCB11 und SLC2A2. Beispiele für hochgradig leberspezifische Proteine sind Apolipoprotein A II, die Gerinnungsfaktoren F2 und F9, mit Komplementfaktoren verwandte Proteine und das Fibrinogen-Beta-Kettenprotein. ⓘ
Entwicklung

Die Organogenese, also die Entwicklung der Organe, findet während der Embryogenese von der dritten bis zur achten Woche statt. Die Ursprünge der Leber liegen sowohl im ventralen Teil des Endoderms des Vorderdarms (das Endoderm ist eine der drei embryonalen Keimschichten) als auch in den Bestandteilen des angrenzenden Septum transversum-Mesenchyms. Beim menschlichen Embryo ist das Leberdivertikel die Röhre aus Endoderm, die sich aus dem Vorderdarm in das umgebende Mesenchym erstreckt. Das Mesenchym des Septum transversum veranlasst dieses Endoderm zur Proliferation, zur Verzweigung und zur Bildung des Drüsenepithels der Leber. Ein Teil des Leberdivertikels (der Bereich, der dem Verdauungstrakt am nächsten liegt) fungiert weiterhin als Drainagekanal der Leber, und ein Abzweig dieses Kanals bildet die Gallenblase. Neben Signalen aus dem Septum transversum-Mesenchym trägt auch der Fibroblasten-Wachstumsfaktor aus dem sich entwickelnden Herzen zur Leberkompetenz bei, ebenso wie die vom Seitenplattenmesoderm stammende Retinsäure. Die hepatischen endodermalen Zellen durchlaufen einen morphologischen Übergang von säulenförmig zu pseudostratifiziert, was zu einer Verdickung zur frühen Leberknospe führt. Ihre Expansion bildet eine Population der bipotenten Hepatoblasten. Die hepatischen stellaten Zellen stammen aus dem Mesenchym. ⓘ
Nach der Migration der Hepatoblasten in das Mesenchym des Septum transversum beginnt sich die Leberarchitektur zu etablieren, und es bilden sich Lebersinusoide und Gallenkanälchen. Die Leberknospe teilt sich in die Lappen auf. Die linke Nabelvene wird zum Ductus venosus und die rechte Vena vitellina wird zur Pfortader. Die expandierende Leberknospe wird von hämatopoetischen Zellen besiedelt. Die bipotenten Hepatoblasten beginnen, sich in Gallenepithelzellen und Hepatozyten zu differenzieren. Die biliären Epithelzellen differenzieren sich aus den Hepatoblasten um die Pfortader herum und bilden zunächst eine Monoschicht und dann eine Doppelschicht aus quaderförmigen Zellen. In der duktalen Platte entstehen an Punkten der Doppelschicht fokale Dilatationen, die von portalem Mesenchym umgeben sind und sich zu intrahepatischen Gallengängen entwickeln (Tubulogenese). Hepatoblasten, die nicht an die Pfortader angrenzen, differenzieren sich stattdessen zu Hepatozyten und ordnen sich in Strängen an, die von sinusoidalen Epithelzellen und Gallenkanälchen ausgekleidet sind. Sobald die Hepatoblasten zu Hepatozyten spezifiziert sind und sich weiter ausdehnen, beginnen sie, die Funktionen eines reifen Hepatozyten zu übernehmen, und schließlich erscheinen reife Hepatozyten als stark polarisierte Epithelzellen mit reichlicher Glykogenanreicherung. In der adulten Leber sind die Hepatozyten nicht gleichwertig, wobei die Position entlang der portocentrovenulären Achse innerhalb eines Leberläppchens die Expression von Stoffwechselgenen bestimmt, die am Arzneimittelstoffwechsel, Kohlenhydratstoffwechsel, der Ammoniakentgiftung sowie der Produktion und Sekretion von Galle beteiligt sind. Es wurde jetzt festgestellt, dass WNT/β-Catenin eine Schlüsselrolle bei diesem Phänomen spielt. ⓘ
Bei der Geburt macht die Leber etwa 4 % des Körpergewichts aus und wiegt im Durchschnitt etwa 120 g (4 oz). Im Laufe der weiteren Entwicklung nimmt sie auf 1,4-1,6 kg zu, macht aber nur noch 2,5-3,5 % des Körpergewichts aus. ⓘ
Fetale Blutversorgung
Beim wachsenden Fötus ist die Nabelvene eine wichtige Blutquelle für die Leber, die den wachsenden Fötus mit Nährstoffen versorgt. Die Nabelvene tritt am Nabel in den Bauchraum ein und verläuft entlang des freien Randes des Ligamentum falciforme der Leber nach oben zur Unterseite der Leber. Dort vereinigt sie sich mit dem linken Ast der Pfortader. Der Ductus venosus führt das Blut aus der linken Pfortader in die linke Lebervene und dann in die Vena cava inferior, so dass das Plazentablut die Leber umgeht. Beim Fötus führt die Leber nicht die normalen Verdauungs- und Filtrationsprozesse der kindlichen Leber durch, da die Nährstoffe direkt von der Mutter über die Plazenta aufgenommen werden. Die fötale Leber setzt einige Blutstammzellen frei, die in den fötalen Thymus wandern und die T-Zellen oder T-Lymphozyten bilden. Nach der Geburt verlagert sich die Bildung von Blutstammzellen in das rote Knochenmark. Nach 2-5 Tagen sind die Nabelvene und der Ductus venosus verödet; aus ersterem wird das runde Leberband und aus letzterem das Ligamentum venosum. Bei Leberzirrhose und portaler Hypertension kann sich die Nabelvene wieder öffnen. ⓘ
Funktionen
Die verschiedenen Funktionen der Leber werden von den Leberzellen oder Hepatozyten wahrgenommen. Man geht davon aus, dass die Leber für bis zu 500 verschiedene Funktionen verantwortlich ist, meist in Kombination mit anderen Systemen und Organen. Derzeit ist kein künstliches Organ oder Gerät in der Lage, alle Funktionen der Leber zu reproduzieren. Einige Funktionen können von der Leberdialyse übernommen werden, einer experimentellen Behandlung für Leberversagen. Auf die Leber entfallen etwa 20 % des gesamten Sauerstoffverbrauchs des Körpers in Ruhe. ⓘ
Blutversorgung
Die Leber wird in zweifacher Hinsicht durch die Pfortader und die Leberarterien mit Blut versorgt. Die Pfortader liefert etwa 75 % der Blutversorgung der Leber und führt venöses Blut aus der Milz, dem Magen-Darm-Trakt und den zugehörigen Organen ab. Die Leberarterien versorgen die Leber mit arteriellem Blut und machen das restliche Viertel des Blutflusses aus. Der Sauerstoff wird aus beiden Quellen bereitgestellt; etwa die Hälfte des Sauerstoffbedarfs der Leber wird über die Pfortader und die andere Hälfte über die Leberarterien gedeckt. Die Leberarterie verfügt außerdem über alpha- und beta-adrenerge Rezeptoren; daher wird der Blutfluss durch die Arterie zum Teil von den splanchnischen Nerven des autonomen Nervensystems gesteuert. ⓘ
Das Blut fließt durch die Lebersinusoide und entleert sich in die Zentralvene jedes Leberläppchens. Die Zentralvenen vereinigen sich zu Lebervenen, die die Leber verlassen und in die Vena cava inferior münden. ⓘ
Schematische Darstellung von Leber, Leberläppchen und Pfortader und ihrer Beziehungen untereinander ⓘ
Fluss der Galle

Die Gallenwege entstehen aus den Verzweigungen der Gallengänge. Die Gallenwege, die auch als Gallenbaum bezeichnet werden, sind der Weg, auf dem die Galle von der Leber abgesondert und zum ersten Teil des Dünndarms, dem Zwölffingerdarm, transportiert wird. Die in der Leber produzierte Galle sammelt sich in den Gallenkanälchen, kleinen Furchen zwischen den Flächen benachbarter Hepatozyten. Die Canaliculi verlaufen strahlenförmig bis zum Rand des Leberläppchens, wo sie sich zu den Gallengängen vereinigen. Innerhalb der Leber werden diese Gänge als intrahepatische Gallengänge bezeichnet, und sobald sie die Leber verlassen, gelten sie als extrahepatische Gänge. Die intrahepatischen Gänge münden schließlich in den rechten und linken Lebergang, die an der Querfissur aus der Leber austreten und sich zum Ductus hepaticus communis vereinigen. Der Zystikus aus der Gallenblase vereinigt sich mit dem Ductus hepaticus communis zum Ductus bileus communis. Das biliäre System und das Bindegewebe werden allein durch die Leberarterie versorgt. ⓘ
Die Galle fließt entweder über den Hauptgallengang direkt in den Zwölffingerdarm ab oder wird über den Zystikus vorübergehend in der Gallenblase gespeichert. Der Hauptgallengang und der Bauchspeicheldrüsengang münden gemeinsam in den zweiten Teil des Zwölffingerdarms, in die hepatopankreatische Ampulla, die auch als Vaterampulle bezeichnet wird. ⓘ
Stoffwechsel
Die Leber spielt eine wichtige Rolle im Kohlenhydrat-, Eiweiß-, Aminosäure- und Fettstoffwechsel. ⓘ
Kohlenhydrat-Stoffwechsel
Die Leber ist eng in die Steuerung des Glukose-, Fett- und Eiweißstoffwechsels eingebunden. Glukose wird vom Darmblut aufgenommen und kontrolliert an den restlichen Körper weitergegeben. Ein Überschuss wird als Glykogen gespeichert. Bei Energiebedarf wird der Speicherstoff zu Glukose gewandelt. Die Leber beeinflusst – gesteuert durch Hormone wie Insulin und Glucagon – den Blutzuckerspiegel und kann ihn, von der Nahrungsmittelzufuhr unabhängig, konstant halten. Insulin bewirkt in der Leber die Umwandlung des Zuckers in die Speicherform Glykogen und hemmt den Abbau von Fett. Das Hormon Glucagon regt seinerseits die Leber zum Glykogenabbau an und agiert somit als Gegenspieler (Antagonist) vom Insulin. ⓘ
- Syntheseleistungen:
- Gluconeogenese (Neubildung von Traubenzucker) aus z. B. Glycerin, Lactat/Pyruvat und manchen Aminosäuren
- Ketonkörpersynthese
- Synthese von Cholesterin und den hieraus abgeleiteten Gallensäuren
- Synthese von Fettsäuren
- Synthese von Bluteiweißen wie
- Albumin
- Globuline (außer Gamma)
- Gerinnungsfaktoren
- Akute-Phase-Proteine
- Speicherung von
- Glucose in Form von Glykogen
- Fett in Form von Lipoproteinen
- einigen Vitaminen
- Blut
- Bildung der Galle ⓘ
- Abbau und Entgiftung – hierbei sind besonders die Cytochrom P450-abhängigen Enzyme beteiligt – von:
- geschädigten und alten Erythrozyten durch Kupffer-Zellen (Leberspezifische Makrophagen)
- Bilirubin (Abbauprodukt des Hämoglobins)
- Ammoniak zu Harnstoff
- Steroidhormonen
- Medikamenten/Giften
- Blutbildung beim Fetus bis zum 7. Schwangerschaftsmonat (hepato-lienale Periode)
- die Regulierung des Vitamin- und Spurenelementstoffwechsels ⓘ
Die Leber hat im Vergleich zu anderen Organen des Körpers eine relativ ausgeprägte Fähigkeit zur Regeneration. Stirbt ein Teil ab, wird die Leber verletzt oder sonst beschädigt, so kann das betroffene Gewebe wieder neu gebildet werden. Voraussetzung für eine Neubildung ist, dass die Ursache der Verletzung entfernt wurde, weniger als fünfzig Prozent der funktionellen Masse des Organs geschädigt wurden und die Leber ihre Regenerationsfähigkeit bei der Verletzung hat aufrechterhalten können. Diese Eigenschaft wird bei Lebertransplantationen oft ausgenutzt. Vernarbungen wie beispielsweise bei Hautverletzungen treten hierbei nicht auf. ⓘ
Die Regenerationsfähigkeit der Leber schlägt sich bereits in der griechischen Mythologie nieder: In der Sage des Prometheus wird dieser zur Strafe für die Übergabe des Feuers an die Menschen an einem Felsen festgeschmiedet. Ein Adler hackt täglich einen Teil seiner Leber heraus, der bis zum nächsten Tag nachwächst. ⓘ
Eiweißstoffwechsel
Die Leber ist für den Hauptteil des Proteinstoffwechsels verantwortlich, sowohl für die Synthese als auch für den Abbau. Alle Plasmaproteine mit Ausnahme der Gamma-Globuline werden in der Leber synthetisiert. Sie ist auch für einen großen Teil der Aminosäuresynthese verantwortlich. Die Leber spielt eine Rolle bei der Produktion von Gerinnungsfaktoren sowie bei der Produktion von roten Blutkörperchen. Zu den Proteinen, die von der Leber synthetisiert werden, gehören die Gerinnungsfaktoren I (Fibrinogen), II (Prothrombin), V, VII, VIII, IX, X, XI, XII, XIII sowie Protein C, Protein S und Antithrombin. Die Leber ist ein wichtiger Produktionsort für Thrombopoietin, ein Glykoprotein-Hormon, das die Produktion von Blutplättchen durch das Knochenmark reguliert. ⓘ
Lipidstoffwechsel
Die Leber spielt mehrere Rollen im Fettstoffwechsel: Sie führt die Cholesterinsynthese, die Lipogenese und die Produktion von Triglyceriden durch, und ein Großteil der Lipoproteine des Körpers wird in der Leber synthetisiert. Die Leber spielt eine Schlüsselrolle bei der Verdauung, da sie Galle (eine gelbliche Flüssigkeit) produziert und ausscheidet, die zum Emulgieren von Fetten und zur Aufnahme von Vitamin K aus der Nahrung benötigt wird. Ein Teil der Galle fließt direkt in den Zwölffingerdarm ab, ein anderer Teil wird in der Gallenblase gespeichert. Die Leber produziert den insulinähnlichen Wachstumsfaktor 1, ein Polypeptid-Protein-Hormon, das eine wichtige Rolle beim Wachstum in der Kindheit spielt und auch im Erwachsenenalter noch anabole Wirkungen hat. ⓘ
Abbau
Die Leber ist für den Abbau von Insulin und anderen Hormonen verantwortlich. Die Leber baut Bilirubin durch Glucuronidierung ab und erleichtert so dessen Ausscheidung in die Galle. Die Leber ist für den Abbau und die Ausscheidung vieler Abfallprodukte verantwortlich. Sie spielt eine Schlüsselrolle beim Abbau oder der Veränderung toxischer Substanzen (z. B. Methylierung) und der meisten Arzneimittel in einem Prozess, der als Arzneimittelmetabolismus bezeichnet wird. Dies führt manchmal zu einer Vergiftung, wenn der Metabolit giftiger ist als sein Vorläufer. Vorzugsweise werden die Toxine konjugiert, damit sie nicht mit der Galle oder dem Urin ausgeschieden werden. Die Leber wandelt Ammoniak im Rahmen des Ornithinzyklus oder des Harnstoffzyklus in Harnstoff um, der mit dem Urin ausgeschieden wird. ⓘ
Blut-Reservoir
Da die Leber ein dehnbares Organ ist, können große Mengen Blut in ihren Blutgefäßen gespeichert werden. Das normale Blut Blutvolumen, einschließlich des Blutes in den Lebervenen und in den den Lebersinusgefäßen, beträgt etwa 450 Milliliter, also fast 10 Prozent des gesamten Blutvolumens des Körpers. Wenn hoher Druck Druck im rechten Vorhof einen Gegendruck in der Leber verursacht, dehnt sich die Leber dehnt sich die Leber aus, und 0,5 bis 1 Liter zusätzliches Blut wird gelegentlich in den Lebervenen und -sinus eingelagert. Dies geschieht insbesondere bei Herzversagen mit peripherer Stauung. Die Leber ist also ein großes, dehnbares, venöses Organ, das in Zeiten überschüssigen Blutvolumens als wertvolles Blutreservoir fungiert und in Zeiten verminderten Blutvolumens zusätzliches Blut liefern kann. ⓘ
Produktion von Lymphe
Die Leber produziert 25–50 % der Lymphe des Ductus thoracicus, der die gesamte Lymphe der unteren Körperhälfte aufnimmt. Die Menge steigt bei Erkrankungen, die eine Leberstauung verursachen, wie Herzinsuffizienz, noch an. Die Lymphe entsteht in den Lebersinusoiden im Disse'schen Raum und erreicht die ersten Kapillaren der Lymphgefäße in den Periportalfeldern. Die Lymphgefäße konvergieren zum Leberhilus und münden in die Leberlymphknoten. Von dort fließt die Lymphe über ein Netzwerk von peripankreatischen und paraaortalen Lymphknoten in die Cisterna chyli. Zusätzlich gibt es sublobuläre Lymphgefäße, die entlang der Lebenvenen zur Vena cava inferior fließen. Eine geringe Menge kapsulärer Lymphgefäße befindet sich an der cranialen, convexen Leberkapsel und fließ direkt ins Mediastinum. ⓘ
Da die Poren in den hepatischen Sinusoiden sehr durchlässig sind und sowohl Flüssigkeit als auch Proteine leicht in den perisinusoidalen Raum eindringen können, hat die aus der Leber abfließende Lymphe normalerweise eine Proteinkonzentration von etwa 6 g/dl, was nur geringfügig unter der Proteinkonzentration des Plasmas liegt. Auch die hohe Durchlässigkeit des Lebersinusoid-Epithels ermöglicht die Bildung großer Lymphmengen. Daher entsteht etwa die Hälfte der gesamten im Körper unter Ruhebedingungen gebildeten Lymphe in der Leber. ⓘ
Andere
- Die Leber speichert eine Vielzahl von Substanzen, darunter Vitamin A (1-2 Jahre), Vitamin D (1-4 Monate), Vitamin B12 (3-5 Jahre), Vitamin K, Vitamin E, Eisen, Kupfer, Zink, Kobalt, Molybdän usw.
- Hämopoese - Die Bildung von Blutzellen wird als Hämopoese bezeichnet. Im Embryonalstadium werden die roten und weißen Blutkörperchen von der Leber gebildet. Im ersten Trimester des Fötus ist die Leber der Hauptort der Produktion roter Blutkörperchen. In der 32. Schwangerschaftswoche hat das Knochenmark diese Aufgabe fast vollständig übernommen.
- Die Leber hilft bei der Reinigung des Blutes. Die Kupffer-Zellen der Leber sind phagozytische Zellen, die bei der Phagozytose von toten Blutzellen und Bakterien aus dem Blut helfen.
- Die Leber ist für immunologische Wirkungen verantwortlich - das mononukleäre Phagozytensystem der Leber enthält viele immunologisch aktive Zellen, die als "Sieb" für Antigene fungieren, die über das Portalsystem in die Leber gelangen.
- Die Leber produziert Albumin, das am häufigsten vorkommende Protein im Blutserum. Es ist wichtig für die Aufrechterhaltung des onkotischen Drucks und dient als Transportmittel für Fettsäuren und Steroidhormone.
- Die Leber synthetisiert Angiotensinogen, ein Hormon, das für die Erhöhung des Blutdrucks verantwortlich ist, wenn es durch Renin aktiviert wird, ein Enzym, das freigesetzt wird, wenn die Niere einen niedrigen Blutdruck feststellt.
- Die Leber produziert das Enzym Katalase, um Wasserstoffperoxid, ein giftiges Oxidationsmittel, in Wasser und Sauerstoff aufzuspalten. ⓘ
Mit zunehmendem Alter
Die Oxidationskapazität der Leber nimmt mit zunehmendem Alter ab, so dass sich Medikamente, die eine Oxidation erfordern (z. B. Benzodiazepine), mit größerer Wahrscheinlichkeit in toxischen Mengen anreichern. Medikamente mit kürzeren Halbwertszeiten, wie Lorazepam und Oxazepam, werden jedoch in den meisten Fällen bevorzugt, wenn Benzodiazepine in der Geriatrie benötigt werden. ⓘ
Klinische Bedeutung
Krankheit
Die Leber ist ein lebenswichtiges Organ und unterstützt fast alle anderen Organe des Körpers. Aufgrund ihrer strategischen Lage und ihrer vielschichtigen Funktionen ist die Leber anfällig für viele Krankheiten. Der kahle Bereich der Leber ist eine Stelle, die anfällig für die Übertragung von Infektionen aus der Bauchhöhle in die Brusthöhle ist. Lebererkrankungen können durch Leberfunktionstests diagnostiziert werden - Bluttests, die verschiedene Marker identifizieren können. So werden beispielsweise Akute-Phase-Reaktanten von der Leber als Reaktion auf eine Verletzung oder Entzündung gebildet. ⓘ
Hepatitis ist eine häufige Form der Leberentzündung. Die häufigste Ursache dafür sind Virusinfektionen, und die häufigsten dieser Infektionen sind Hepatitis A, B, C, D und E. Einige dieser Infektionen werden sexuell übertragen. Die Entzündung kann auch durch andere Viren aus der Familie der Herpesviridae wie das Herpes-simplex-Virus verursacht werden. Eine chronische (und nicht akute) Infektion mit dem Hepatitis-B-Virus oder dem Hepatitis-C-Virus ist die Hauptursache für Leberkrebs. Weltweit sind etwa 248 Millionen Menschen chronisch mit Hepatitis B infiziert (davon 843.724 in den USA), und 142 Millionen sind chronisch mit Hepatitis C infiziert (davon 2,7 Millionen in den USA). Weltweit gibt es etwa 114 Millionen bzw. 20 Millionen Fälle von Hepatitis A und Hepatitis E, die jedoch im Allgemeinen abklingen und nicht chronisch werden. Das Hepatitis-D-Virus ist ein "Satellit" des Hepatitis-B-Virus (es kann nur in Gegenwart von Hepatitis B infizieren) und infiziert weltweit fast 20 Millionen Menschen mit Hepatitis B. ⓘ
Die hepatische Enzephalopathie wird durch eine Anhäufung von Giftstoffen im Blutkreislauf verursacht, die normalerweise von der Leber entfernt werden. Dieser Zustand kann zu einem Koma führen und tödlich sein. Das Budd-Chiari-Syndrom ist eine Erkrankung, die durch eine Verstopfung der Lebervenen (einschließlich Thrombose) verursacht wird, die die Leber entwässern. Es zeigt sich mit dem klassischen Dreiklang aus Bauchschmerzen, Aszites und Lebervergrößerung. Viele Lebererkrankungen gehen mit einer Gelbsucht einher, die durch einen erhöhten Bilirubinspiegel im Organismus verursacht wird. Bilirubin entsteht durch die Zersetzung des Hämoglobins der abgestorbenen roten Blutkörperchen; normalerweise entfernt die Leber Bilirubin aus dem Blut und scheidet es über die Galle aus. ⓘ
Andere Erkrankungen, die durch übermäßigen Alkoholkonsum verursacht werden, werden unter dem Begriff alkoholische Lebererkrankungen zusammengefasst, darunter alkoholische Hepatitis, Fettleber und Zirrhose. Zu den Faktoren, die zur Entstehung von alkoholischen Lebererkrankungen beitragen, gehören nicht nur die Menge und Häufigkeit des Alkoholkonsums, sondern auch das Geschlecht, die Genetik und eine Leberschädigung. Leberschäden können auch durch Medikamente verursacht werden, insbesondere durch Paracetamol und Medikamente, die zur Behandlung von Krebs eingesetzt werden. Eine Ruptur der Leber kann durch einen im Kampfsport verwendeten Leberschuss verursacht werden. ⓘ
Die primäre biliäre Cholangitis ist eine Autoimmunerkrankung der Leber. Sie ist gekennzeichnet durch eine langsam fortschreitende Zerstörung der kleinen Gallengänge der Leber, wobei die intralobulären Gänge (Hering-Kanäle) schon früh in der Krankheit betroffen sind. Wenn diese Gänge geschädigt sind, sammeln sich Galle und andere Giftstoffe in der Leber an (Cholestase) und schädigen im Laufe der Zeit das Lebergewebe in Kombination mit fortlaufenden immunbedingten Schäden. Dies kann zu Narbenbildung (Fibrose) und Zirrhose führen. Die Zirrhose erhöht den Widerstand gegen den Blutfluss in der Leber und kann zu einer portalen Hypertension führen. Verstopfte Anastomosen zwischen dem portalvenösen System und dem systemischen Kreislauf können eine Folgeerkrankung sein. ⓘ
Es gibt auch viele pädiatrische Lebererkrankungen, darunter biliäre Atresie, Alpha-1-Antitrypsin-Mangel, Alagille-Syndrom, progressive familiäre intrahepatische Cholestase, Langerhans-Zell-Histiozytose und hepatisches Hämangiom, ein gutartiger Tumor, die häufigste Art von Lebertumor, der vermutlich angeboren ist. Die polyzystische Lebererkrankung ist eine genetisch bedingte Störung, bei der sich mehrere Zysten im Lebergewebe bilden, die in der Regel im späteren Leben auftreten und in der Regel keine Symptome verursachen. Krankheiten, die die Leberfunktion beeinträchtigen, führen zu einer Störung dieser Prozesse. Die Leber hat jedoch eine große Regenerationsfähigkeit und verfügt über eine große Reservekapazität. In den meisten Fällen entwickelt die Leber erst nach einer schweren Schädigung Symptome. ⓘ
Hepatomegalie bezeichnet eine vergrößerte Leber und kann viele Ursachen haben. Sie kann bei einer Leberumfangsmessung ertastet werden. ⓘ
- Alpha-1-Antitrypsin-Mangel
- Fettleber (infolge einer Leberverfettung)
- Speckleber (Amyloidose)
- Hepatitis (Leberentzündung)
- weitere entzündliche Lebererkrankungen (Entzündungen der Leber) wie Leberabszess und Lebertuberkulose
- Gelbsucht (Ikterus)
- Hämochromatose (Eisenspeicherkrankheit)
- Leberegel
- Leberkokzidiose
- Leberkolik (bei Cholezystolithiasis)
- Lebersarkoidose
- Leberzirrhose (Leberverhärtung)
- Leberatrophie
- Pfortaderhochdruck (mit Ösophagusvarizen)
- Pfortaderthrombose
- Eine Leberschrumpfung kann zur Schrumpfleber führen.
- Eine Lebervergrößerung führt zur Hepatomegalie.
- Lebersternchen (Eppinger-Sternchen, Spider naevi)
- Stauungsleber (Leberveränderung infolge einer Leberstauung)
- Leberversagen (Leberinsuffizienz), Leberdystrophie und Lebernekrose
- hepatische Enzephalopathie (Hirnleistungsstörungen bis zum Leberkoma, Coma hepaticum)
- hepatorenales Syndrom als Folge einer Bauchwassersucht oder Leberwassersucht
- immunologische Lebererkrankungen (Autoimmunhepatitis)
- Lebermetastasen
- Parasitosen der Leber wie die Leber-Echinokokkose
- Lebertumore (gutartig oder bösartig)
- Leberzellkarzinom (Leberkarzinom, Leberkrebs, Carcinoma hepatis)
- Leberabszesse (Hepatapostema)
- Caroli-Syndrom
- Gallengangsveränderungen
- Byler-Syndrom (syn. progressive familiäre intrahepatische Cholestase, PFIC)
- Alagille-Syndrom
- Porphyrie
- Reye-Syndrom
- Mottenfraßnekrose (Leberzellnekrose)
- Morbus Meulengracht (Morbus Gilbert)
- Morbus Wilson (Kupferspeicherkrankheit)
- Toxische Leberschäden (durch Vergiftungen)
- traumatische Schädigung (Ruptur, Lazeration, Hämatom)
- Venenverschlusskrankheit (VOD)
- Xanthomatose
- Zystenleber (Leberveränderung durch viele Leberzysten) ⓘ
Die Geschichte der Leberchirurgie begann im 19. Jahrhundert. ⓘ
Symptome
Zu den klassischen Symptomen einer Leberschädigung gehören die folgenden:
- Blasser Stuhl tritt auf, wenn Stercobilin, ein braunes Pigment, im Stuhl nicht vorhanden ist. Stercobilin wird aus Bilirubin-Metaboliten gewonnen, die in der Leber produziert werden.
- Dunkler Urin tritt auf, wenn sich Bilirubin mit dem Urin vermischt.
- Gelbsucht (gelbe Haut und/oder das Weiße der Augen): Hier lagert sich Bilirubin in der Haut ab und verursacht einen starken Juckreiz. Juckreiz ist die häufigste Beschwerde von Menschen mit Leberversagen. Oft kann dieser Juckreiz nicht durch Medikamente gelindert werden.
- Schwellungen des Bauches und Schwellungen der Knöchel und Füße treten auf, weil die Leber kein Albumin mehr bildet.
- Übermäßige Müdigkeit entsteht durch einen allgemeinen Verlust von Nährstoffen, Mineralien und Vitaminen.
- Blutergüsse und leichte Blutungen sind weitere Merkmale einer Lebererkrankung. Die Leber stellt Gerinnungsfaktoren her, Substanzen, die Blutungen verhindern helfen. Wenn die Leber geschädigt ist, sind diese Faktoren nicht mehr vorhanden und es kann zu schweren Blutungen kommen.
- Schmerzen im rechten oberen Quadranten können durch die Dehnung der Glisson-Kapsel bei Hepatitis und Präeklampsie entstehen. ⓘ
Diagnose
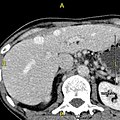
Die Diagnose einer Lebererkrankung wird mit Hilfe von Leberfunktionstests, einer Gruppe von Bluttests, gestellt, die das Ausmaß der Leberschädigung leicht aufzeigen können. Besteht der Verdacht auf eine Infektion, werden weitere serologische Tests durchgeführt. Eine körperliche Untersuchung der Leber kann nur Aufschluss über ihre Größe und eventuelle Empfindlichkeit geben, und es können auch bildgebende Verfahren wie Ultraschall oder CT erforderlich sein. Manchmal ist eine Leberbiopsie erforderlich, bei der eine Gewebeprobe durch eine Nadel entnommen wird, die in die Haut knapp unterhalb des Rippenkorbs eingeführt wird. Dieses Verfahren kann von einem Ultraschalldiagnostiker unterstützt werden, der einen Interventionsradiologen per Ultraschall anleitet. ⓘ
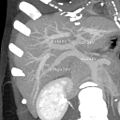
Ein CT-Scan, auf dem die Leber und die Pfortader zu sehen sind. ⓘ
Regeneration der Leber
Die Leber ist das einzige innere Organ des Menschen, das in der Lage ist, verlorenes Gewebe auf natürliche Weise zu regenerieren; bis zu 25 % einer Leber können sich zu einer ganzen Leber regenerieren. Dabei handelt es sich jedoch nicht um eine echte Regeneration, sondern um ein kompensatorisches Wachstum bei Säugetieren. Die entfernten Lappen wachsen nicht nach, und das Wachstum der Leber ist eine Wiederherstellung der Funktion, nicht der ursprünglichen Form. Dies steht im Gegensatz zur echten Regeneration, bei der sowohl die ursprüngliche Funktion als auch die Form wiederhergestellt werden. Bei einigen anderen Tierarten, wie z. B. dem Zebrafisch, wird die Leber einer echten Regeneration unterzogen, bei der sowohl die Form als auch die Größe des Organs wiederhergestellt werden. In der Leber werden große Bereiche des Gewebes neu gebildet, aber für die Bildung neuer Zellen muss eine ausreichende Menge an Material vorhanden sein, damit der Blutkreislauf aktiver wird. ⓘ
Dies ist vor allem darauf zurückzuführen, dass die Hepatozyten wieder in den Zellzyklus eintreten. Das heißt, die Hepatozyten gehen von der ruhenden G0-Phase in die G1-Phase über und durchlaufen eine Mitose. Dieser Prozess wird durch die p75-Rezeptoren aktiviert. Es gibt auch einige Hinweise auf bipotente Stammzellen, die so genannten hepatischen ovalen Zellen oder Ovalozyten (nicht zu verwechseln mit den ovalen roten Blutkörperchen der Ovalozytose), von denen man annimmt, dass sie sich in den Heringschen Kanälen befinden. Diese Zellen können sich entweder in Hepatozyten oder Cholangiozyten differenzieren. Cholangiozyten sind die epithelialen Auskleidungszellen der Gallengänge. In den kleinen interlobulären Gallengängen sind sie quaderförmig, während sie in den größeren Gallengängen, die sich der Porta hepatis und den extrahepatischen Gängen nähern, säulenförmig werden und Schleim absondern. Es wird an der Verwendung von Stammzellen zur Herstellung einer künstlichen Leber geforscht. ⓘ
Wissenschaftliche und medizinische Arbeiten über die Regeneration der Leber beziehen sich häufig auf den griechischen Titanen Prometheus, der im Kaukasus an einen Felsen gekettet war, wo seine Leber jeden Tag von einem Adler verschlungen wurde, um dann jede Nacht wieder nachzuwachsen. Der Mythos deutet darauf hin, dass die alten Griechen die bemerkenswerte Fähigkeit der Leber zur Selbstreparatur kannten. ⓘ
Lebertransplantation
Lebertransplantationen beim Menschen wurden erstmals 1963 von Thomas Starzl in den Vereinigten Staaten und 1967 von Roy Calne in Cambridge, England, durchgeführt. ⓘ
Eine Lebertransplantation ist die einzige Option für Menschen mit irreversiblem Leberversagen. Die meisten Transplantationen werden bei chronischen Lebererkrankungen durchgeführt, die zu einer Zirrhose führen, wie z. B. chronische Hepatitis C, Alkoholismus und Autoimmunhepatitis. Seltener wird eine Lebertransplantation bei fulminantem Leberversagen durchgeführt, bei dem das Leberversagen rasch über einen Zeitraum von Tagen oder Wochen auftritt. ⓘ
Lebertransplantate stammen in der Regel von Spendern, die an einer tödlichen Hirnverletzung gestorben sind. Bei der Lebendspender-Lebertransplantation wird ein Teil der Leber einer lebenden Person entnommen (Hepatektomie) und zum Ersatz der gesamten Leber des Empfängers verwendet. Diese Technik wurde erstmals 1989 für die Lebertransplantation bei Kindern angewandt. Nur 20 Prozent der Leber eines Erwachsenen (Couinaud-Segmente 2 und 3) werden benötigt, um als Lebertransplantat für einen Säugling oder ein Kleinkind zu dienen. ⓘ
In jüngerer Zeit werden Lebertransplantationen von Erwachsenen auf Erwachsene unter Verwendung des rechten Leberlappens des Spenders durchgeführt, der 60 Prozent der Leber ausmacht. Da die Leber in der Lage ist, sich zu regenerieren, haben sowohl der Spender als auch der Empfänger am Ende eine normale Leberfunktion, wenn alles gut geht. Dieses Verfahren ist umstrittener, da es eine viel größere Operation am Spender erfordert, und in der Tat gab es bei den ersten mehreren hundert Fällen mindestens zwei Todesfälle unter den Spendern. Eine Veröffentlichung aus dem Jahr 2006 befasste sich mit dem Problem der Spendersterblichkeit und stellte mindestens vierzehn Fälle fest. Das Risiko postoperativer Komplikationen (und des Todes) ist bei rechtsseitigen Operationen weitaus größer als bei linksseitigen Operationen. ⓘ
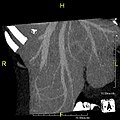
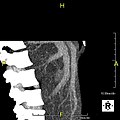
Mit den jüngsten Fortschritten der nichtinvasiven Bildgebung müssen sich Lebendleberspender in der Regel bildgebenden Untersuchungen zur Leberanatomie unterziehen, um zu entscheiden, ob die Anatomie für eine Spende geeignet ist. Die Untersuchung wird in der Regel mit der Multidetektor-Reihen-Computertomographie (MDCT) und der Magnetresonanztomographie (MRT) durchgeführt. Die MDCT eignet sich gut für die Gefäßanatomie und die Volumetrie. Die MRT wird für die Anatomie des Gallengangs verwendet. Spender mit einer sehr ungewöhnlichen Gefäßanatomie, die sie für eine Spende ungeeignet macht, könnten aussortiert werden, um unnötige Operationen zu vermeiden. ⓘ
CT-Bild mit Phasenkontrast. Aufgrund eines Pfortaderthrombus auf der linken Seite wird die rechte Leber vom Kontrastmittel durchströmt, die linke jedoch nicht. ⓘ
Gesellschaft und Kultur
In einigen Kulturen gilt die Leber als Sitz der Seele. In der griechischen Mythologie bestraften die Götter Prometheus dafür, dass er den Menschen das Feuer offenbart hatte, indem sie ihn an einen Felsen ketteten, wo ein Geier (oder ein Adler) seine Leber aushackte, die sich über Nacht regenerierte. (Die Leber ist das einzige innere Organ des Menschen, das sich tatsächlich in nennenswertem Umfang selbst regenerieren kann.) Viele antike Völker des Nahen Ostens und des Mittelmeerraums praktizierten eine Art der Wahrsagerei, die Haruspizie oder Hepatomantie genannt wurde und bei der sie versuchten, durch die Untersuchung der Lebern von Schafen und anderen Tieren Informationen zu erhalten. ⓘ
Bei Platon und in der späteren Physiologie galt die Leber als Sitz der dunkelsten Emotionen (insbesondere Zorn, Eifersucht und Habgier), die den Menschen zum Handeln antreiben. Im Talmud (Traktat Berakhot 61b) wird die Leber als Sitz des Zorns bezeichnet, während die Gallenblase dem entgegenwirkt. In der persischen, der Urdu- und der Hindi-Sprache (جگر oder जिगर oder jigar) wird die Leber in der bildlichen Sprache verwendet, um Mut und starke Gefühle oder "ihr Bestes" zu bezeichnen; z. B. "Dieses Mekka hat dir die Stücke seiner Leber zugeworfen!". Der Ausdruck jan e jigar, wörtlich "die Stärke (Kraft) meiner Leber", ist ein Kosewort in Urdu. In der persischen Umgangssprache wird jigar als Adjektiv für jedes Objekt verwendet, das begehrenswert ist, insbesondere für Frauen. In der Zulu-Sprache ist das Wort für Leber (isibindi) dasselbe wie das Wort für Mut. Im Englischen wird der Begriff "lily-livered" verwendet, um Feigheit zu bezeichnen, da man im Mittelalter glaubte, die Leber sei der Sitz des Mutes. Das spanische hígados bedeutet ebenfalls "Mut". Die Nebenbedeutung des baskischen gibel ist jedoch "Trägheit". ⓘ
Im biblischen Hebräisch bedeutet das Wort für Leber, כבד (Kauved, abgeleitet KBD oder KVD, ähnlich dem arabischen الكبد), ebenfalls schwer und wird zur Beschreibung der Reichen ("schwer" mit Besitz) und der Ehre (vermutlich aus demselben Grund) verwendet. Im Buch der Klagelieder (2,11) wird es verwendet, um die physiologischen Reaktionen auf Traurigkeit zu beschreiben, indem "meine Leber auf die Erde verschüttet" wird, zusammen mit dem Fluss der Tränen und dem Umkippen in Bitterkeit der Eingeweide. Im Buch der Psalmen (vor allem in 16,9) wird das Wort mehrmals verwendet, um das Glück in der Leber zu beschreiben, zusammen mit dem Herz (das schnell schlägt) und dem Fleisch (das unter der Haut rot erscheint). Eine weitere Verwendung als das Selbst (ähnlich wie "deine Ehre") ist im Alten Testament weit verbreitet und wird manchmal mit der atmenden Seele verglichen (1. Mose 49,6, Psalmen 7,6 usw.). Auch ein ehrenvoller Hut wurde mit diesem Wort bezeichnet (Hiob 19,9 usw.), und unter dieser Definition erscheint es viele Male zusammen mit פאר Pe'er - Größe. ⓘ
Diese vier Bedeutungen wurden in früheren alten afroasiatischen Sprachen wie Akkadisch und Altägyptisch verwendet, die in der klassischen äthiopischen Ge'ez-Sprache erhalten sind. ⓘ
Essen

Der Mensch isst üblicherweise die Leber von Säugetieren, Geflügel und Fischen als Nahrung. Leber von Hausschweinen, Rindern, Lämmern, Kälbern, Hühnern und Gänsen ist in Metzgereien und Supermärkten weithin erhältlich. In den romanischen Sprachen leitet sich das anatomische Wort für "Leber" (französisch foie, spanisch hígado usw.) nicht vom lateinischen anatomischen Begriff jecur ab, sondern vom kulinarischen Begriff ficatum, wörtlich "mit Feigen gefüllt", der sich auf die Leber von Gänsen bezieht, die mit Feigen gemästet wurden. Tierische Lebern sind reich an Eisen, Vitamin A und Vitamin B12, und Lebertran wird häufig als Nahrungsergänzungsmittel verwendet. ⓘ
Leber kann gebacken, gekocht, gegrillt, gebraten, unter Rühren gebraten oder roh gegessen werden (asbeh nayeh oder sawda naye in der libanesischen Küche oder Leber-Sashimi in der japanischen Küche). In vielen Zubereitungen werden Leberstücke mit Fleisch- oder Nierenstücken kombiniert, wie in den verschiedenen Formen des nahöstlichen gemischten Grills (z. B. meurav Yerushalmi). Bekannte Beispiele sind Leberpastete, Gänsestopfleber, gehackte Leber und Leberpastej. Leberwürste, wie Braunschweiger und Leberwurst, sind ebenfalls ein geschätztes Gericht. Leberwürste können auch als Brotaufstrich verwendet werden. Eine traditionelle südafrikanische Delikatesse, Skilpadjies, besteht aus gehackter Lammleber, die in Netvet (Hautfett) eingewickelt und über einem offenen Feuer gegrillt wird. Traditionell wurden einige Fischlebern als Nahrungsmittel geschätzt, vor allem die Stachelrochenleber. Sie wurde für die Zubereitung von Delikatessen verwendet, wie z. B. pochierte Rochenleber auf Toast in England sowie die Beignets de foie de raie und foie de raie en croute in der französischen Küche. ⓘ
Giraffenleber

Die Humr sind einer der Stämme der ethnischen Gruppe der Baggara, die im südwestlichen Kordofan im Sudan beheimatet sind. Sie sprechen Shuwa (tschadisches Arabisch) und stellen ein alkoholfreies Getränk aus Leber und Knochenmark der Giraffe her, das sie umm nyolokh nennen. Sie behaupten, es sei berauschend (arabisch سكران sakran) und verursache Träume und sogar Halluzinationen im Wachzustand. Der Anthropologe Ian Cunnison begleitete die Humr in den späten 1950er Jahren auf einer ihrer Expeditionen zur Giraffenjagd und stellte fest, dass:
- Es heißt, dass ein Mensch, der einmal umm nyolokh getrunken hat, immer wieder zur Giraffe zurückkehren wird. Humr, die Mahdisten, sind strikte Abstinenzler [von Alkohol], und ein Humrawi ist niemals betrunken (sakran) von Schnaps oder Bier. Aber er benutzt dieses Wort, um die Wirkung zu beschreiben, die umm nyolokh auf ihn hat. ⓘ
Cunnisons bemerkenswerter Bericht über ein scheinbar psychoaktives Säugetier fand seinen Weg von einer etwas obskuren wissenschaftlichen Abhandlung in die tiefer gehende L-Literatur durch ein Gespräch zwischen W. James vom Institut für Sozial- und Kulturanthropologie an der Universität Oxford und Spezialist für den Gebrauch von Halluzinogenen und Rauschmitteln in der Gesellschaft und R. Rudgley, der ihn in einem Buch über psychoaktive Drogen für allgemeine Leser erörterte. Er spekulierte, dass die halluzinogene Verbindung N,N-Dimethyltryptamin in der Giraffenleber für die berauschenden Eigenschaften verantwortlich sein könnte, die umm nyolokh zugeschrieben werden. ⓘ
Cunnison hingegen, der 1958 schrieb, fand es schwer, an den wörtlichen Wahrheitsgehalt der Behauptung des Humr zu glauben, dass das Getränk berauschend sei:
- Ich kann nur annehmen, dass das Getränk keine berauschende Substanz enthält und dass die Wirkung, die es hervorruft, einfach eine Sache der Konvention ist, auch wenn sie unbewusst hervorgerufen werden kann. ⓘ
Die Erforschung von Entheogenen im Allgemeinen - einschließlich Entheogenen tierischen Ursprungs (z. B. halluzinogene Fische und Krötengift) - hat jedoch in den über sechzig Jahren seit Cunnisons Bericht beträchtliche Fortschritte gemacht; die Vorstellung, dass sich in Giraffenlebern eine berauschende Substanz befinden könnte, ist vielleicht nicht mehr so weit hergeholt, wie sie Cunnison erschien. Bis heute steht der Beweis (oder die Widerlegung) jedoch noch aus, bis detaillierte Analysen des Organs und des daraus hergestellten Getränks vorliegen. ⓘ
Pfeil-/Geschossgift
Bestimmte tungusische Völker Nordostasiens bereiteten früher aus verrottenden Tierlebern eine Art Pfeilgift zu, das in späteren Zeiten auch für Geschosse verwendet wurde. Das schrieb der russische Anthropologe S. M. Shirokogoroff:
- Früher war die Verwendung von vergifteten Pfeilen üblich. Zum Beispiel wurde bei den Kumarčen [einer Untergruppe der Oroqen] noch in jüngster Zeit ein Gift verwendet, das aus verwesender Leber hergestellt wurde. ⓘ
- [Dies wurde von den Kumarčen bestätigt. Ich bin nicht befugt, über die chemischen Bedingungen der Herstellung eines Giftes zu urteilen, das nicht durch die Hitze der Explosion zerstört wird. Die Tungusen selbst vergleichen jedoch diese Methode [der Vergiftung von Munition] mit der Vergiftung von Pfeilen. ⓘ
Andere Tiere

Die Leber ist bei allen Wirbeltieren zu finden und ist normalerweise das größte innere Organ. Der innere Aufbau der Leber ist bei allen Wirbeltieren im Großen und Ganzen ähnlich, wenngleich ihre Form bei den verschiedenen Arten erheblich variiert und weitgehend durch die Form und Anordnung der umliegenden Organe bestimmt wird. Bei den meisten Arten ist sie jedoch in einen rechten und einen linken Lappen unterteilt. Eine Ausnahme bilden die Schlangen, bei denen die Körperform eine einfache zigarrenartige Form erfordert. ⓘ
Ein Organ, das manchmal als Leber bezeichnet wird, findet sich in Verbindung mit dem Verdauungstrakt des primitiven Chordaten Amphioxus. Obwohl es viele Funktionen einer Leber erfüllt, gilt es nicht als "echte" Leber, sondern eher als Homolog der Wirbeltierleber. Das hepatische Caecum des Amphioxus produziert die leberspezifischen Proteine Vitellogenin, Antithrombin, Plasminogen, Alanin-Aminotransferase und Insulin/Insulin-ähnlicher Wachstumsfaktor (IGF) ⓘ
Etymologie
Der altgermanische Name (mittelhochdeutsch leber[e], althochdeutsch lebara) lässt sich nicht sicher deuten. Die Benennung kann eine substantivierte Adjektivbildung zu (kleben) bleiben sein und würde dann eigentlich „die Klebrige, die Ölige, die Fette“ bedeuten. Andererseits kann das Wort eine Bildung zum Verb leben sein, da die Leber bis ins 17. Jahrhundert als Blut bildendes Organ und wie das Herz als „Sitz des Lebens“ galt. Das wahrscheinlich mit lateinisch iecur verwandte altgriechische Wort hepar (zu altindisch yákṛt bzw. avestisch yākarɚ) geht auf eine indogermanische Wurzel *i̯ēqu̯ṛ zurück. ⓘ
Aufbau der Leber
Leber bei anderen Säugetieren
Die Leber nimmt beim Hund etwa 4 %, beim Schwein 3 % und bei Pflanzenfressern bis zu 1,5 % der Körpermasse ein. Die Säugetierleber ist prinzipiell in den linken Leberlappen (Lobus sinister), den rechten Leberlappen (Lobus dexter), den quadratischen Lappen (Lobus quadratus) und den „geschwänzten“ Lappen (Lobus caudatus) gegliedert. Bei Raubtieren sind rechter und linker Leberlappen nochmals unterteilt (Lobus dexter lateralis und medialis sowie Lobus sinister lateralis und medialis) und der Lobus caudatus besitzt zwei Fortsätze (Processus caudatus und Processus papillaris). Beim Schwein sind rechter und linker Leberlappen ebenfalls unterteilt, ein Processus papillaris ist jedoch nicht ausgebildet. Beim Pferd ist nur der linke Leberlappen unterteilt, ein Processus papillaris fehlt. Bei Wiederkäuern sind rechter und linker Leberlappen ungegliedert, der Lobus caudatus besitzt einen Processus caudatus und einen Processus papillaris. In die Eingeweidefläche drückt sich bei Wiederkäuern der Netzmagen in die Leber ein und verursacht eine seichte Eindellung (Impressio reticularis), ebenso der Blättermagen (Impressio omasica). ⓘ
Leberenzyme
Die Blutuntersuchung der Leberenzyme gibt bei Lebererkrankungen Hinweise auf Art und Ausmaß der Erkrankung (Leberwerte). Enzyme werden wie überall im Körper auch in der Leber benötigt, um die Stoffwechselleistungen der Leber aufrechtzuerhalten. Im Normalfall sind diese Eiweiße Bestandteile des Zytoplasmas der Leberzellen (Hepatozyten). Jedoch werden diese Enzyme auch von anderen Geweben produziert und sind nicht ausnahmslos der Leber zuzuordnen. Bei Schädigung der Leberzellen treten diese Enzyme im Blutserum erhöht auf. Je nach dem, welche Enzyme erhöht sind, kann man oft auf die Art der Erkrankung schließen. Die Höhe des Enzymanstiegs im Serum entspricht dabei dem Ausmaß der Schädigung der Leberzellen. Da diese Enzyme nur ins Blut gelangen, wenn Leberzellen zerstört werden, ist vor allem eine zu hohe Konzentration ein Indikator für eine Erkrankung der Leber. Die Leberwerte können im kleinen Blutbild kontrolliert werden. Ursache von Zellschäden können unter anderem Virusinfektionen, Alkohol, Vergiftungen oder Tumoren sein. Alle Enzyme in den Leberzellen kommen auch in anderen Körperzellen vor, wie zum Beispiel im Herzen und in der Skelettmuskulatur. Dennoch sind manche Enzyme nur bei Leberzellschäden im Serum (flüssiger Bestandteil des Blutes ohne Fibrinogen) erhöht. ⓘ
Oft gemessene Leberenzyme sind:
- GOT = AST = ASAT = Glutamat-Oxalacetat-Transaminase/Aspartat-Aminotransferase: Erhöht bei Vergiftung durch Alkohol oder andere toxische Stoffe, bei Entzündung und Leberstauung, besonders bei akuten Lebererkrankungen.
- GPT = ALT = ALAT = Glutamat-Pyruvat-Transaminase/Alanin-Aminotransferase: Analysiert wird der Quotient AST/ALT. Ein Wert zwischen 0.8 und 1.0 deutet auf einen leichten Leberschaden hin, liegt der Wert über 1.0 gilt das als Indikator für einen schweren Leberschaden. Mögliche Ursachen sind ein Tumor, Entzündung oder Vergiftung der Leber.
- Gamma-GT = γ-GT = GGT = Gamma-Glutamyl-Transferase: Eine Erhöhung dieses Wertes im Blutbild ist Folge einer Vergiftung oder eines Gallenstaus in der Leber.
- AP = Alkalische Phosphatase: Wird ein erhöhter Wert im Blutbild gemessen, kann dies ein Hinweis auf ein Leberkarzinom, Leberzirrhose, Hepatitis oder Gallenstau sein. ⓘ
Die Gamma-GT ist hier der empfindlichste Parameter für Schäden der Leberzellen und des Gallengangsystems. ⓘ
Leber als Lebensmittel
Die Leber verschiedener Tiere eignet sich für den Verzehr und ist Bestandteil vieler Küchen, siehe Leber (Lebensmittel). Als Arznei und Stärkungsmittel wird Lebertran verwendet, der aus verschiedenen Fischarten gewonnen wird. ⓘ