Benzodiazepine
| Benzodiazepine ⓘ | |
|---|---|
| Wirkstoffklasse | |
 Strukturformel der Benzodiazepine. | |
| Identifikatoren der Klasse | |
| Verwendung | Angstzustände, Krampfanfälle, Muskelkrämpfe, Panikzustände |
| ATC-Code | N05BA |
| Wirkungsweise | GABAA-Rezeptor |
Benzodiazepine (BZD, BDZ, BZs), manchmal auch "Benzos" oder "Blues" genannt, sind eine Klasse psychoaktiver Medikamente, deren chemische Kernstruktur die Fusion eines Benzolrings und eines Diazepinrings ist. Als Depressiva, die die Hirnaktivität verringern, werden sie zur Behandlung von Angstzuständen, Schlaflosigkeit und Krampfanfällen verschrieben. Das erste Benzodiazepin, Chlordiazepoxid (Librium), wurde 1955 zufällig von Leo Sternbach entdeckt und 1960 von Hoffmann-La Roche auf den Markt gebracht, das 1963 mit Diazepam (Valium) folgte. Bis 1977 waren Benzodiazepine weltweit die am häufigsten verschriebenen Medikamente; mit der Einführung der selektiven Serotonin-Wiederaufnahmehemmer (SSRI) gingen die Verschreibungsraten unter anderem zurück, doch werden sie weltweit weiterhin häufig eingesetzt. ⓘ
Benzodiazepine sind Depressiva, die die Wirkung des Neurotransmitters Gamma-Aminobuttersäure (GABA) am GABAA-Rezeptor verstärken, was zu sedierenden, hypnotischen (schlaffördernden), anxiolytischen (angstlösenden), krampflösenden und muskelrelaxierenden Eigenschaften führt. Hohe Dosen vieler kürzer wirkender Benzodiazepine können auch anterograde Amnesie und Dissoziation verursachen. Diese Eigenschaften machen Benzodiazepine nützlich bei der Behandlung von Angstzuständen, Panikstörungen, Schlaflosigkeit, Unruhe, Krampfanfällen, Muskelkrämpfen, Alkoholentzug und als Prämedikation für medizinische oder zahnärztliche Eingriffe. Benzodiazepine werden in kurz-, mittel- und langwirksame Medikamente eingeteilt. Kurz- und mittelwirkende Benzodiazepine werden bevorzugt zur Behandlung von Schlaflosigkeit eingesetzt; länger wirkende Benzodiazepine werden für die Behandlung von Angstzuständen empfohlen. ⓘ
Benzodiazepine gelten im Allgemeinen als sicher und wirksam bei kurzfristiger Anwendung - etwa zwei bis vier Wochen -, obwohl kognitive Beeinträchtigungen und paradoxe Effekte wie Aggression oder Verhaltensenthemmung auftreten können. Eine Minderheit von Menschen zeigt Reaktionen wie verstärkte Unruhe oder Panik, wenn sie die Einnahme von Benzodiazepinen beenden. Benzodiazepine werden aufgrund von Aggression, Impulsivität und negativen Entzugseffekten mit einem erhöhten Suizidrisiko in Verbindung gebracht. Die Langzeiteinnahme ist umstritten, da Bedenken hinsichtlich der abnehmenden Wirksamkeit, der körperlichen Abhängigkeit, des Benzodiazepin-Entzugssyndroms und eines erhöhten Demenz- und Krebsrisikos bestehen. Langfristig führt das Absetzen von Benzodiazepinen häufig zu einer Verbesserung der körperlichen und geistigen Gesundheit. Ältere Menschen haben ein erhöhtes Risiko für kurz- und langfristige unerwünschte Wirkungen, weshalb alle Benzodiazepine in der Beers-Liste der ungeeigneten Medikamente für ältere Erwachsene aufgeführt sind. Es gibt eine Kontroverse über die Sicherheit von Benzodiazepinen in der Schwangerschaft. Obwohl Benzodiazepine keine schwerwiegenden teratogenen Substanzen sind, bleibt die Ungewissheit bestehen, ob sie bei einer kleinen Anzahl von Säuglingen Gaumenspalten verursachen und ob neurologische Effekte als Folge der pränatalen Exposition auftreten; es ist bekannt, dass sie beim Neugeborenen Entzugserscheinungen hervorrufen können. ⓘ
Bei Überdosierung können Benzodiazepine eine gefährliche tiefe Bewusstlosigkeit verursachen, aber sie sind weniger toxisch als ihre Vorgänger, die Barbiturate, und der Tod tritt selten ein, wenn ein Benzodiazepin die einzige eingenommene Droge ist. In Kombination mit anderen das zentrale Nervensystem (ZNS) dämpfenden Substanzen wie Alkohol und Opioiden steigt das Potenzial für Toxizität und tödliche Überdosierung erheblich. Benzodiazepine werden häufig missbraucht und in Kombination mit anderen süchtig machenden Substanzen eingenommen. ⓘ
Alle Benzodiazepine binden an GABA-Rezeptoren, die wichtigsten inhibitorischen Rezeptoren im Zentralnervensystem. Benzodiazepine haben nicht zuletzt auch aufgrund ihrer Einwirkung auf den GABA-Haushalt (ähnlich Ethanol und Barbituraten) sowie wegen ihrer hohen Effektivität und des für gewöhnlich schnellen Wirkungseintritts (je nach Applikationsform) ein hohes Abhängigkeitspotential. Auch schnelle Toleranzentwicklung ist nicht unüblich, weswegen eine Langzeittherapie im Normalfall eher vermieden wird. ⓘ
Medizinische Anwendungen
Benzodiazepine haben psycholeptische, sedierende, hypnotische, angstlösende, krampflösende, muskelentspannende und amnestische Wirkungen, die bei einer Vielzahl von Indikationen wie Alkoholabhängigkeit, Krampfanfällen, Angstzuständen, Panik, Unruhe und Schlaflosigkeit nützlich sind. Die meisten Benzodiazepine werden oral verabreicht; sie können jedoch auch intravenös, intramuskulär oder rektal verabreicht werden. Im Allgemeinen werden Benzodiazepine gut vertragen und sind kurzfristig sichere und wirksame Medikamente für ein breites Spektrum von Erkrankungen. Es kann sich eine Toleranz gegenüber ihren Wirkungen entwickeln, und es besteht das Risiko einer Abhängigkeit, und nach dem Absetzen kann ein Entzugssyndrom auftreten. Diese Faktoren in Verbindung mit anderen möglichen Sekundäreffekten nach längerem Konsum, wie z. B. psychomotorische, kognitive oder Gedächtnisbeeinträchtigungen, schränken ihre langfristige Anwendbarkeit ein. Zu den Auswirkungen eines langfristigen Konsums oder Missbrauchs gehört die Tendenz, kognitive Defizite, Depressionen und Angstzustände zu verursachen oder zu verschlimmern. Das College of Physicians and Surgeons of British Columbia empfiehlt, die Einnahme von Benzodiazepinen bei Opioidkonsumenten und solchen, die sie über einen längeren Zeitraum eingenommen haben, abzubrechen. Benzodiazepine können schwerwiegende negative Auswirkungen auf die Gesundheit haben, und diese Ergebnisse unterstützen die klinischen und regulatorischen Bemühungen, den Gebrauch zu reduzieren, insbesondere in Kombination mit Nicht-Benzodiazepin-Rezeptor-Agonisten. ⓘ
Panikstörung
Aufgrund ihrer Wirksamkeit, Verträglichkeit und des schnellen Einsetzens der anxiolytischen Wirkung werden Benzodiazepine häufig zur Behandlung von Angstzuständen im Zusammenhang mit Panikstörungen eingesetzt. Allerdings sind sich die Expertengremien uneinig über den langfristigen Einsatz von Benzodiazepinen bei Panikstörungen. Die Meinungen reichen von der Meinung, dass Benzodiazepine langfristig nicht wirksam sind und nur in behandlungsresistenten Fällen eingesetzt werden sollten, bis hin zu der Ansicht, dass sie langfristig genauso wirksam sind wie selektive Serotonin-Wiederaufnahmehemmer (SSRI). ⓘ
Die Leitlinien der American Psychiatric Association (APA) weisen darauf hin, dass Benzodiazepine im Allgemeinen gut verträglich sind und ihre Verwendung für die Erstbehandlung der Panikstörung durch zahlreiche kontrollierte Studien stark unterstützt wird. Die APA stellt fest, dass es keine ausreichenden Beweise gibt, um eine der etablierten Behandlungen der Panikstörung gegenüber einer anderen zu empfehlen. Die Wahl der Behandlung zwischen Benzodiazepinen, SSRIs, Serotonin-Noradrenalin-Wiederaufnahmehemmern (SNRIs), trizyklischen Antidepressiva und Psychotherapie sollte auf der Vorgeschichte des Patienten, seinen Präferenzen und anderen individuellen Merkmalen basieren. Selektive Serotonin-Wiederaufnahmehemmer sind wahrscheinlich für viele Patienten mit Panikstörung die beste Wahl der Pharmakotherapie, aber auch Benzodiazepine werden häufig eingesetzt, und einige Studien deuten darauf hin, dass diese Medikamente immer noch häufiger eingesetzt werden als SSRIs. Ein Vorteil der Benzodiazepine besteht darin, dass sie die Angstsymptome viel schneller lindern als Antidepressiva und daher bei Patienten, für die eine schnelle Symptomkontrolle entscheidend ist, bevorzugt werden können. Dieser Vorteil wird jedoch durch die Möglichkeit der Entwicklung einer Benzodiazepin-Abhängigkeit aufgehoben. Die APA empfiehlt Benzodiazepine nicht für Personen mit depressiven Symptomen oder einer kürzlich aufgetretenen Substanzkonsumstörung. Die APA-Leitlinien besagen, dass die Pharmakotherapie der Panikstörung im Allgemeinen für mindestens ein Jahr fortgesetzt werden sollte, und dass die klinische Erfahrung die Fortführung der Benzodiazepin-Behandlung unterstützt, um einen Rückfall zu verhindern. Obwohl große Bedenken hinsichtlich Benzodiazepin-Toleranz und -Entzug geäußert wurden, gibt es keine Evidenz für eine signifikante Dosissteigerung bei Patienten, die Benzodiazepine langfristig einnehmen. Bei vielen dieser Patienten behalten stabile Benzodiazepin-Dosen ihre Wirksamkeit über mehrere Jahre hinweg bei. ⓘ
In den Leitlinien des britischen National Institute for Health and Clinical Excellence (NICE) wurde eine systematische Überprüfung mit einer anderen Methodik durchgeführt, die zu einem anderen Ergebnis führte. Sie stellten die Genauigkeit von Studien in Frage, die nicht placebokontrolliert waren. Auf der Grundlage der Ergebnisse placebokontrollierter Studien empfehlen sie, Benzodiazepine nicht länger als zwei bis vier Wochen einzunehmen, da sich schnell Toleranz und körperliche Abhängigkeit entwickeln und nach sechs Wochen oder länger Entzugserscheinungen einschließlich Rebound-Angst auftreten können. Dennoch werden Benzodiazepine nach wie vor für die Langzeitbehandlung von Angststörungen verschrieben, obwohl spezifische Antidepressiva und psychologische Therapien als Behandlungsoptionen der ersten Wahl empfohlen werden, während das Antikonvulsivum Pregabalin als Mittel der zweiten oder dritten Wahl gilt und für den Langzeiteinsatz geeignet ist. Das NICE stellte fest, dass die Langzeitanwendung von Benzodiazepinen bei Panikstörungen mit oder ohne Agoraphobie eine nicht zugelassene Indikation darstellt, keine langfristige Wirksamkeit aufweist und daher in den klinischen Leitlinien nicht empfohlen wird. Psychologische Therapien, wie z.B. kognitive Verhaltenstherapie, werden als Erstlinientherapie bei Panikstörung empfohlen; es hat sich gezeigt, dass die Einnahme von Benzodiazepinen die therapeutischen Erfolge dieser Therapien beeinträchtigt. ⓘ
Benzodiazepine werden in der Regel oral verabreicht; in sehr seltenen Fällen können Lorazepam oder Diazepam zur Behandlung von Panikattacken auch intravenös gegeben werden. ⓘ
Generalisierte Angststörung
Benzodiazepine haben sich bei der kurzfristigen Behandlung der generalisierten Angststörung (GAD) als sehr wirksam erwiesen, nicht jedoch bei der Erzielung einer langfristigen Gesamtverbesserung. Nach Angaben des National Institute for Health and Clinical Excellence (NICE) können Benzodiazepine bei Bedarf zur unmittelbaren Behandlung von GAD eingesetzt werden. Sie sollten jedoch in der Regel nicht länger als 2-4 Wochen gegeben werden. Die einzigen Medikamente, die NICE für die längerfristige Behandlung von GAD empfiehlt, sind Antidepressiva. ⓘ
Auch die Canadian Psychiatric Association (CPA) empfiehlt die Benzodiazepine Alprazolam, Bromazepam, Lorazepam und Diazepam nur als Mittel der zweiten Wahl, wenn die Behandlung mit zwei verschiedenen Antidepressiva erfolglos war. Obwohl es sich um Mittel der zweiten Wahl handelt, können Benzodiazepine für eine begrenzte Zeit zur Linderung schwerer Angst- und Erregungszustände eingesetzt werden. In den CPA-Leitlinien wird darauf hingewiesen, dass die Wirkung von Benzodiazepinen nach 4-6 Wochen auf das Niveau eines Placebos abfallen kann und dass Benzodiazepine bei der Linderung ruminativer Sorgen, dem Kernsymptom der GAD, weniger wirksam sind als Antidepressiva. In einigen Fällen kann jedoch eine längere Behandlung mit Benzodiazepinen als Zusatz zu einem Antidepressivum gerechtfertigt sein. ⓘ
In einer Übersichtsarbeit aus dem Jahr 2015 wurde eine größere Wirkung von Medikamenten als von Gesprächstherapie festgestellt. Zu den nützlichen Medikamenten gehören Serotonin-Noradrenalin-Wiederaufnahmehemmer, Benzodiazepine und selektive Serotonin-Wiederaufnahmehemmer. ⓘ
Angstzustände
Benzodiazepine werden gelegentlich zur Behandlung akuter Angstzustände eingesetzt, da sie bei den meisten Menschen eine rasche und deutliche Linderung der Symptome bewirken; aufgrund von Toleranz- und Abhängigkeitsrisiken und mangelnder langfristiger Wirksamkeit werden sie jedoch nicht länger als 2 bis 4 Wochen empfohlen. Bei Schlaflosigkeit können sie auch in unregelmäßigen Abständen bzw. bei Bedarf eingesetzt werden, z. B. wenn die Angstzustände am schlimmsten sind. Im Vergleich zu anderen pharmakologischen Behandlungen ist die Wahrscheinlichkeit, dass Benzodiazepine nach dem Absetzen zu einem Rückfall der Grunderkrankung führen, doppelt so hoch. Für die langfristige Behandlung der generalisierten Angststörung werden psychologische Therapien und andere pharmakologische Therapien empfohlen. Antidepressiva haben höhere Remissionsraten und sind im Allgemeinen kurz- und langfristig sicher und wirksam. ⓘ
Schlaflosigkeit
Benzodiazepine können für die kurzfristige Behandlung von Schlaflosigkeit nützlich sein. Ihre Anwendung über 2 bis 4 Wochen hinaus wird aufgrund des Abhängigkeitsrisikos nicht empfohlen. Der Bericht des Ausschusses für Arzneimittelsicherheit empfiehlt, dass bei einer Langzeitbehandlung von Schlaflosigkeit mit Benzodiazepinen die Behandlung, wenn möglich, intermittierend erfolgen sollte. Vorzugsweise sollten Benzodiazepine in Intervallen und in der niedrigsten wirksamen Dosis eingenommen werden. Sie verbessern schlafbezogene Probleme, indem sie die Zeit, die vor dem Einschlafen im Bett verbracht wird, verkürzen, die Schlafdauer verlängern und im Allgemeinen die Wachheit reduzieren. Allerdings verschlechtern sie die Schlafqualität, indem sie den Leichtschlaf erhöhen und den Tiefschlaf verringern. Weitere Nachteile der Hypnotika, einschließlich der Benzodiazepine, sind eine mögliche Toleranz gegenüber ihren Wirkungen, Rebound-Schlafstörungen und ein verminderter Slow-Wave-Schlaf sowie eine Entzugsphase, die durch Rebound-Schlafstörungen und eine verlängerte Phase der Angst und Unruhe gekennzeichnet ist. ⓘ
Die Liste der für die Behandlung von Schlaflosigkeit zugelassenen Benzodiazepine ist in den meisten Ländern recht ähnlich, aber welche Benzodiazepine offiziell als Hypnotika der ersten Wahl für die Behandlung von Schlaflosigkeit zugelassen sind, variiert von Land zu Land. Länger wirkende Benzodiazepine wie Nitrazepam und Diazepam haben Restwirkungen, die bis in den nächsten Tag andauern können, und werden daher im Allgemeinen nicht empfohlen. ⓘ
Seit der Freigabe von Nicht-Benzodiazepinen im Jahr 1992 als Reaktion auf Sicherheitsbedenken wurden Personen mit Schlaflosigkeit und anderen Schlafstörungen zunehmend Nicht-Benzodiazepine verschrieben (von 2,3 % im Jahr 1993 auf 13,7 % der Amerikaner im Jahr 2010) und weniger häufig Benzodiazepine (von 23,5 % im Jahr 1993 auf 10,8 % im Jahr 2010). Es ist nicht klar, ob die neuen Nicht-Benzodiazepin-Hypnotika (Z-Drugs) besser sind als die kurz wirksamen Benzodiazepine. Die Wirksamkeit dieser beiden Gruppen von Medikamenten ist ähnlich. Nach Angaben der US Agency for Healthcare Research and Quality zeigt ein indirekter Vergleich, dass die Nebenwirkungen von Benzodiazepinen etwa doppelt so häufig sind wie die von Nicht-Benzodiazepinen. Einige Experten empfehlen, Nicht-Benzodiazepine bevorzugt zur Langzeitbehandlung von Schlaflosigkeit einzusetzen. Das britische National Institute for Health and Clinical Excellence (NICE) hat jedoch keine überzeugenden Beweise zugunsten von Z-Medikamenten gefunden. Das NICE-Review wies darauf hin, dass kurzwirksame Z-Drugs in klinischen Studien in unangemessener Weise mit langwirksamen Benzodiazepinen verglichen wurden. Es gab keine Studien, in denen kurzwirksame Z-Drugs mit angemessenen Dosen kurzwirksamer Benzodiazepine verglichen wurden. Daher empfahl NICE, die Wahl des Hypnotikums von den Kosten und der Präferenz des Patienten abhängig zu machen. ⓘ
Ältere Erwachsene sollten keine Benzodiazepine zur Behandlung von Schlaflosigkeit verwenden, es sei denn, andere Behandlungen haben versagt. Wenn Benzodiazepine eingesetzt werden, sollten die Patienten, ihre Betreuer und ihr Arzt das erhöhte Risiko von Schäden besprechen, einschließlich der Hinweise auf eine doppelt so hohe Inzidenz von Verkehrsunfällen bei Patienten, die am Steuer sitzen, sowie auf Stürze und Hüftfrakturen bei älteren Patienten. ⓘ
Krampfanfälle
Länger andauernde epileptische Krampfanfälle sind ein medizinischer Notfall, der in der Regel durch die Verabreichung von schnell wirkenden Benzodiazepinen, die starke Antikonvulsiva sind, wirksam behandelt werden kann. In einer Krankenhausumgebung sind intravenös verabreichtes Clonazepam, Lorazepam und Diazepam die erste Wahl. In der Gemeinde ist die intravenöse Verabreichung nicht praktikabel, so dass Diazepam rektal oder Midazolam bukkal verabreicht wird, wobei Midazolam bevorzugt wird, da seine Verabreichung einfacher und sozial verträglicher ist. ⓘ
Als die Benzodiazepine zum ersten Mal eingeführt wurden, wurden sie mit Begeisterung für die Behandlung aller Formen von Epilepsie eingesetzt. Allerdings werden Schläfrigkeit und Verträglichkeit bei fortgesetzter Anwendung zum Problem, so dass keines der Benzodiazepine heute als Mittel der ersten Wahl für die Langzeittherapie von Epilepsien gilt. Clobazam wird von spezialisierten Epilepsiekliniken weltweit eingesetzt, und Clonazepam ist in den Niederlanden, Belgien und Frankreich sehr beliebt. Clobazam wurde 2011 in den Vereinigten Staaten zur Anwendung zugelassen. Im Vereinigten Königreich sind sowohl Clobazam als auch Clonazepam Mittel der zweiten Wahl für die Behandlung vieler Epilepsieformen. Clobazam kann auch zur sehr kurzfristigen Anfallsprophylaxe und bei katamnestischer Epilepsie eingesetzt werden. Beim Absetzen von Clobazam nach Langzeitanwendung bei Epilepsie ist wegen des Risikos von Rebound-Anfällen zusätzliche Vorsicht geboten. Daher wird die Dosis über einen Zeitraum von bis zu sechs Monaten oder länger langsam reduziert. ⓘ
Alkoholentzug
Chlordiazepoxid ist das am häufigsten verwendete Benzodiazepin für die Alkoholentgiftung, aber auch Diazepam kann als Alternative eingesetzt werden. Beide werden bei der Entgiftung von Personen eingesetzt, die motiviert sind, mit dem Trinken aufzuhören, und werden für einen kurzen Zeitraum verschrieben, um das Risiko der Entwicklung von Toleranz und Abhängigkeit gegenüber dem Benzodiazepin selbst zu verringern. Die Benzodiazepine mit einer längeren Halbwertszeit machen die Entgiftung erträglicher, und gefährliche (und potenziell tödliche) Alkoholentzugseffekte sind weniger wahrscheinlich. Andererseits können kurz wirksame Benzodiazepine zu Durchbruchskrämpfen führen und werden daher nicht für eine ambulante Entgiftung empfohlen. Oxazepam und Lorazepam werden häufig bei Patienten eingesetzt, bei denen das Risiko einer Arzneimittelakkumulation besteht, insbesondere bei älteren Menschen und bei Patienten mit Leberzirrhose, da sie durch Konjugation anders verstoffwechselt werden als andere Benzodiazepine. ⓘ
Benzodiazepine sind die bevorzugte Wahl bei der Behandlung des Alkoholentzugssyndroms, insbesondere zur Vorbeugung und Behandlung der gefährlichen Komplikation von Krampfanfällen und zur Beherrschung schwerer Delirien. Lorazepam ist das einzige Benzodiazepin mit vorhersehbarer intramuskulärer Absorption und ist das wirksamste Mittel zur Vorbeugung und Kontrolle akuter Krampfanfälle. ⓘ
Andere Indikationen
Benzodiazepine werden häufig für ein breites Spektrum von Erkrankungen verschrieben:
- Sie können Patienten, die mechanisch beatmet werden, oder Patienten in extremer Notlage sedieren. In dieser Situation ist wegen des Risikos einer Atemdepression Vorsicht geboten, und es wird empfohlen, dass Einrichtungen zur Behandlung von Benzodiazepin-Überdosierungen zur Verfügung stehen. Es hat sich auch gezeigt, dass Benzodiazepine die Wahrscheinlichkeit einer späteren PTBS erhöhen, nachdem die Betroffenen von den Beatmungsgeräten entfernt wurden.
- Benzodiazepine sind bei der Behandlung von Atemnot (Kurzatmigkeit) bei fortgeschrittenen Erkrankungen indiziert, insbesondere wenn andere Behandlungen die Symptome nicht ausreichend kontrollieren konnten.
- Benzodiazepine sind wirksame Medikamente, die ein paar Stunden vor der Operation verabreicht werden, um die Angst zu lindern. Sie bewirken auch eine Amnesie, was nützlich sein kann, da sich die Patienten möglicherweise nicht an die Unannehmlichkeiten des Eingriffs erinnern. Sie werden auch bei Patienten mit Zahnarztphobie sowie bei einigen augenärztlichen Eingriffen wie der refraktiven Chirurgie eingesetzt; allerdings ist ihr Einsatz umstritten und wird nur bei sehr ängstlichen Patienten empfohlen. Midazolam wird am häufigsten für diesen Zweck verschrieben, da es eine stark sedierende Wirkung hat, sich schnell erholt und in Wasser löslich ist, was die Schmerzen bei der Injektion reduziert. Manchmal werden auch Diazepam und Lorazepam verwendet. Lorazepam hat besonders ausgeprägte amnestische Eigenschaften, die es effektiver machen können, wenn Amnesie die gewünschte Wirkung ist.
- Benzodiazepine sind für ihre stark muskelentspannenden Eigenschaften bekannt und können bei der Behandlung von Muskelkrämpfen nützlich sein, obwohl sich häufig eine Toleranz gegenüber ihrer muskelentspannenden Wirkung entwickelt. Baclofen oder Tizanidin werden manchmal als Alternative zu Benzodiazepinen eingesetzt. Tizanidin hat sich im Vergleich zu Diazepam und Baclofen als besser verträglich erwiesen.
- Benzodiazepine werden auch zur Behandlung der akuten Panik eingesetzt, die durch eine Halluzinogen-Intoxikation verursacht wird. Benzodiazepine werden auch zur Beruhigung akut erregter Personen eingesetzt und können, falls erforderlich, über eine intramuskuläre Injektion verabreicht werden. Sie können manchmal bei der kurzfristigen Behandlung psychiatrischer Notfälle, wie z. B. bei akuten Psychosen wie Schizophrenie oder Manie, wirksam sein, indem sie eine schnelle Beruhigung und Sedierung bewirken, bis die Wirkung von Lithium oder Neuroleptika (Antipsychotika) einsetzt. Am häufigsten wird Lorazepam verwendet, aber auch Clonazepam wird manchmal bei akuter Psychose oder Manie verschrieben; eine Langzeitanwendung wird aufgrund des Abhängigkeitsrisikos nicht empfohlen. Weitere Untersuchungen über die Verwendung von Benzodiazepinen allein und in Kombination mit antipsychotischen Medikamenten zur Behandlung akuter Psychosen sind gerechtfertigt.
- Clonazepam, ein Benzodiazepin, wird zur Behandlung vieler Formen von Parasomnie eingesetzt. Die Störung der schnellen Augenbewegungen spricht gut auf niedrige Dosen von Clonazepam an. Das Syndrom der unruhigen Beine kann mit Clonazepam als dritte Behandlungsoption behandelt werden, da die Anwendung von Clonazepam noch in der Erprobung ist.
- Benzodiazepine werden manchmal zur Behandlung von Zwangsstörungen eingesetzt, obwohl sie bei dieser Indikation im Allgemeinen als unwirksam gelten. In einer kleinen Studie wurde jedoch eine Wirksamkeit festgestellt. Benzodiazepine können als Behandlungsoption in behandlungsresistenten Fällen in Betracht gezogen werden.
- Antipsychotika sind im Allgemeinen die erste Wahl bei der Behandlung von Delirium; wenn das Delirium jedoch durch den Entzug von Alkohol oder sedierenden Hypnotika verursacht wird, sind Benzodiazepine die erste Wahl.
- Es gibt einige Hinweise darauf, dass niedrige Dosen von Benzodiazepinen die unerwünschten Wirkungen der Elektrokrampftherapie reduzieren. ⓘ
Kontraindikationen
Aufgrund ihrer muskelrelaxierenden Wirkung können Benzodiazepine bei empfindlichen Personen eine Atemdepression hervorrufen. Aus diesem Grund sind sie bei Menschen mit Myasthenia gravis, Schlafapnoe, Bronchitis und COPD kontraindiziert. Vorsicht ist geboten, wenn Benzodiazepine bei Menschen mit Persönlichkeitsstörungen oder geistiger Behinderung eingesetzt werden, da häufig paradoxe Reaktionen auftreten. Bei schweren Depressionen können sie suizidale Tendenzen auslösen und werden manchmal bei suizidalen Überdosierungen eingesetzt. Personen mit übermäßigem Alkoholkonsum oder nicht-medizinischem Gebrauch von Opioiden oder Barbituraten in der Vorgeschichte sollten Benzodiazepine meiden, da die Gefahr lebensbedrohlicher Wechselwirkungen mit diesen Medikamenten besteht. ⓘ
Kontraindikationen bei der Anwendung von Benzodiazepinen:
- Myasthenia gravis
- Ataxie, Engwinkelglaukom
- Bekannte Alkohol-, Drogen- oder Medikamentenabhängigkeit – auch in der Vorgeschichte
- Allergie gegen Benzodiazepine
- Schlafapnoe-Syndrom ⓘ
Schwangerschaft
In den Vereinigten Staaten hat die Food and Drug Administration Benzodiazepine entweder in die Kategorie D oder X eingestuft, was bedeutet, dass die Möglichkeit einer Schädigung des Ungeborenen nachgewiesen wurde. ⓘ
Die Einnahme von Benzodiazepinen während der Schwangerschaft wurde mit einem leicht erhöhten Risiko (von 0,06 bis 0,07%) für Gaumenspalten bei Neugeborenen in Verbindung gebracht, eine umstrittene Schlussfolgerung, da einige Studien keinen Zusammenhang zwischen Benzodiazepinen und Gaumenspalten feststellen. Die Einnahme von Benzodiazepinen durch werdende Mütter kurz vor der Entbindung kann zu einem Floppy-Baby-Syndrom führen. Neugeborene mit diesem Zustand neigen zu Hypotonie, Hypothermie, Lethargie und Schwierigkeiten beim Atmen und Füttern. Fälle von neonatalem Entzugssyndrom sind bei Säuglingen beschrieben worden, die in utero chronisch mit Benzodiazepinen behandelt wurden. Dieses Syndrom kann schwer zu erkennen sein, da es mehrere Tage nach der Geburt beginnt, z.B. bei Chlordiazepoxid erst nach 21 Tagen. Die Symptome umfassen Zittern, Hypertonie, Hyperreflexie, Hyperaktivität und Erbrechen und können bis zu drei bis sechs Monate andauern. Eine Verringerung der Dosis während der Schwangerschaft kann die Schwere der Symptome vermindern. Bei der Anwendung in der Schwangerschaft sind die Benzodiazepine mit einer besseren und längeren Sicherheitsbilanz, wie Diazepam oder Chlordiazepoxid, den potenziell schädlicheren Benzodiazepinen, wie Temazepam oder Triazolam, vorzuziehen. Die Verwendung der niedrigsten wirksamen Dosis über den kürzesten Zeitraum minimiert die Risiken für das ungeborene Kind. ⓘ
Ältere Menschen
Der Nutzen von Benzodiazepinen ist bei älteren Menschen am geringsten und die Risiken sind am größten. Sie werden von der American Geriatrics Society als potenziell ungeeignetes Medikament für ältere Erwachsene eingestuft. Ältere Menschen haben ein erhöhtes Risiko, abhängig zu werden, und sind empfindlicher für unerwünschte Wirkungen wie Gedächtnisstörungen, Sedierung am Tag, Beeinträchtigung der motorischen Koordination, erhöhtes Risiko für Verkehrsunfälle und Stürze sowie ein erhöhtes Risiko für Hüftfrakturen. Die Langzeitwirkungen von Benzodiazepinen und Benzodiazepin-Abhängigkeit bei älteren Menschen können Demenz, Depression oder Angstsyndromen ähneln und sich im Laufe der Zeit verschlimmern. Nachteilige Auswirkungen auf die Kognition können fälschlicherweise für die Auswirkungen des Alterns gehalten werden. Zu den Vorteilen des Entzugs gehören eine verbesserte Kognition, Wachsamkeit, Mobilität, ein geringeres Inkontinenzrisiko sowie ein geringeres Risiko für Stürze und Knochenbrüche. Der Erfolg des schrittweisen Absetzens von Benzodiazepinen ist bei älteren Menschen ebenso groß wie bei jüngeren. Benzodiazepine sollten älteren Menschen nur mit Vorsicht und nur für einen kurzen Zeitraum in niedriger Dosierung verschrieben werden. Kurz- bis mittelwirkende Benzodiazepine wie Oxazepam und Temazepam werden bei älteren Menschen bevorzugt. Die hochwirksamen Benzodiazepine Alprazolam und Triazolam sowie die langwirksamen Benzodiazepine werden bei älteren Menschen aufgrund verstärkter unerwünschter Wirkungen nicht empfohlen. Nicht-Benzodiazepine wie Zaleplon und Zolpidem sowie niedrig dosierte sedierende Antidepressiva werden manchmal als Alternative zu Benzodiazepinen eingesetzt. ⓘ
Die langfristige Einnahme von Benzodiazepinen wird mit einem erhöhten Risiko für kognitive Beeinträchtigungen und Demenz in Verbindung gebracht, und eine Verringerung der Verschreibungsmengen dürfte das Demenzrisiko verringern. Der Zusammenhang zwischen einer Vorgeschichte des Benzodiazepin-Konsums und einem kognitiven Verfall ist unklar, wobei einige Studien ein geringeres Risiko für einen kognitiven Verfall bei ehemaligen Konsumenten berichten, andere keinen Zusammenhang feststellen und wieder andere auf ein erhöhtes Risiko für einen kognitiven Verfall hinweisen. ⓘ
Benzodiazepine werden manchmal verschrieben, um Verhaltenssymptome der Demenz zu behandeln. Wie bei den Antidepressiva gibt es jedoch kaum Belege für ihre Wirksamkeit, obwohl Antipsychotika einen gewissen Nutzen gezeigt haben. Kognitiv beeinträchtigende Wirkungen von Benzodiazepinen, die bei älteren Menschen häufig auftreten, können die Demenz ebenfalls verschlimmern. ⓘ
Unerwünschte Wirkungen

Die häufigsten Nebenwirkungen von Benzodiazepinen stehen im Zusammenhang mit ihrer sedierenden und muskelentspannenden Wirkung. Dazu gehören Schläfrigkeit, Schwindel und verminderte Aufmerksamkeit und Konzentration. Mangelnde Koordination kann zu Stürzen und Verletzungen führen, vor allem bei älteren Menschen. Eine weitere Folge ist die Beeinträchtigung der Fahrtüchtigkeit und eine erhöhte Wahrscheinlichkeit von Unfällen im Straßenverkehr. Abnehmende Libido und Erektionsstörungen sind eine häufige Nebenwirkung. Es kann zu Depressionen und Enthemmung kommen. Bei intravenöser Einnahme kann es zu Hypotonie und unterdrückter Atmung (Hypoventilation) kommen. Zu den weniger häufigen Nebenwirkungen gehören Übelkeit und Appetitveränderungen, verschwommenes Sehen, Verwirrung, Euphorie, Depersonalisation und Albträume. Fälle von Lebertoxizität sind beschrieben worden, sind aber sehr selten. ⓘ
Zu den langfristigen Auswirkungen des Benzodiazepin-Konsums können kognitive Beeinträchtigungen sowie affektive und Verhaltensprobleme gehören. Gefühle der Aufgewühltheit, Schwierigkeiten, konstruktiv zu denken, Verlust des Sexualtriebs, Agoraphobie und soziale Phobie, zunehmende Angst und Depression, Verlust des Interesses an Freizeitbeschäftigungen und -interessen und die Unfähigkeit, Gefühle zu erleben oder auszudrücken, können ebenfalls auftreten. Nicht bei allen Menschen treten jedoch bei langfristigem Konsum Probleme auf. Außerdem kann es zu einer veränderten Wahrnehmung von sich selbst, der Umwelt und von Beziehungen kommen. ⓘ
Im Vergleich zu anderen Sedativa/Hypnotika war bei Krankenhausaufenthalten mit Benzodiazepinen die Wahrscheinlichkeit einer schwerwiegenden Gesundheitsbeeinträchtigung um 66 % höher. Dazu gehörten Krankenhausaufenthalt, Verlegung des Patienten oder Tod, und bei einer Kombination von Benzodiazepinen und Nicht-Benzodiazepin-Rezeptor-Agonisten war die Wahrscheinlichkeit eines schwerwiegenden Gesundheitsschadens fast viermal so hoch. ⓘ
Im September 2020 verlangte die US-Arzneimittelbehörde (FDA), dass die Warnhinweise für alle Benzodiazepin-Arzneimittel aktualisiert werden, um die Risiken des Missbrauchs, der Abhängigkeit, der körperlichen Abhängigkeit und der Entzugsreaktionen einheitlich für alle Arzneimittel der Klasse zu beschreiben. ⓘ
Kognitive Wirkungen
Die kurzfristige Einnahme von Benzodiazepinen wirkt sich nachteilig auf mehrere Bereiche der Kognition aus, wobei die bemerkenswerteste Wirkung darin besteht, dass sie die Bildung und Konsolidierung von Erinnerungen an neues Material beeinträchtigt und eine vollständige anterograde Amnesie hervorrufen kann. Hinsichtlich der Auswirkungen einer langfristigen Verabreichung sind die Forscher jedoch gegenteiliger Meinung. Eine Ansicht besagt, dass viele der kurzfristigen Wirkungen auch langfristig anhalten und sich sogar verschlimmern können, und dass sie nicht verschwinden, wenn die Benzodiazepin-Einnahme beendet wird. Eine andere Ansicht behauptet, dass kognitive Defizite bei chronischen Benzodiazepin-Konsumenten nur für einen kurzen Zeitraum nach der Einnahme auftreten oder dass die Angststörung die Ursache für diese Defizite ist. ⓘ
Obwohl es keine endgültigen Studien gibt, wurde die erste Ansicht durch eine Meta-Analyse von 13 kleinen Studien aus dem Jahr 2004 unterstützt. Diese Meta-Analyse ergab, dass die langfristige Einnahme von Benzodiazepinen mit mäßigen bis starken negativen Auswirkungen auf alle kognitiven Bereiche verbunden war, wobei das visuell-räumliche Gedächtnis am häufigsten beeinträchtigt wurde. Zu den weiteren festgestellten Beeinträchtigungen gehörten ein verminderter IQ, visiomotorische Koordination, Informationsverarbeitung, verbales Lernen und Konzentration. Die Autoren der Meta-Analyse und ein späterer Gutachter merkten an, dass die Anwendbarkeit dieser Meta-Analyse eingeschränkt ist, da die Probanden meist aus Entzugskliniken stammten, die gleichzeitig bestehenden Drogen-, Alkoholkonsum- und psychiatrischen Störungen nicht definiert waren und mehrere der eingeschlossenen Studien die kognitiven Messungen während der Entzugszeit durchführten. ⓘ
Paradoxe Wirkungen
Paradoxe Reaktionen wie vermehrte Anfälle bei Epileptikern, Aggression, Gewalttätigkeit, Impulsivität, Reizbarkeit und Suizidalität treten manchmal auf. Diese Reaktionen wurden als Folgen der Enthemmung und des daraus resultierenden Verlusts der Kontrolle über sozial inakzeptables Verhalten erklärt. Paradoxe Reaktionen sind in der Allgemeinbevölkerung selten, die Inzidenzrate liegt unter 1 % und ist vergleichbar mit Placebo. Sie treten jedoch häufiger bei Freizeitkonsumenten, Personen mit Borderline-Persönlichkeitsstörung, Kindern und Patienten mit hohen Dosierungen auf. In diesen Gruppen sind Probleme mit der Impulskontrolle vielleicht der wichtigste Risikofaktor für Enthemmung; Lernbehinderungen und neurologische Störungen stellen ebenfalls ein erhebliches Risiko dar. Die meisten Berichte über Enthemmung betreffen hohe Dosen von hochpotenten Benzodiazepinen. Paradoxe Effekte können auch nach chronischer Einnahme von Benzodiazepinen auftreten. ⓘ
Langfristige Verschlechterung von psychiatrischen Symptomen
Während Benzodiazepine bei einigen Patienten kurzfristige Vorteile bei Angst, Schlaf und Unruhe haben können, kann die langfristige (d.h. mehr als 2-4 Wochen) Einnahme zu einer Verschlechterung genau der Symptome führen, die mit den Medikamenten behandelt werden sollen. Zu den möglichen Erklärungen gehören die Verschlimmerung kognitiver Probleme, die bei Angststörungen bereits häufig auftreten, die Verursachung oder Verschlimmerung von Depressionen und Suizidalität, die Störung der Schlafarchitektur durch Hemmung des Tiefschlafs, Entzugssymptome oder Rebound-Symptome zwischen den Dosen, die die zugrunde liegenden Angst- oder Schlafstörungen nachahmen oder verschlimmern, die Hemmung des Nutzens einer Psychotherapie durch Hemmung der Gedächtniskonsolidierung und Verringerung der Angstlöschung sowie die Verringerung der Bewältigung von Traumata/Stress und die Erhöhung der Anfälligkeit für künftigen Stress. Angstzustände, Schlaflosigkeit und Reizbarkeit können sich während des Entzugs vorübergehend verschlimmern, aber die psychiatrischen Symptome sind nach dem Absetzen in der Regel geringer als während der Einnahme von Benzodiazepinen. Die Funktionsfähigkeit verbessert sich innerhalb von 1 Jahr nach dem Absetzen deutlich. ⓘ
Körperliche Abhängigkeit, Entzugserscheinungen und Post-Entzugssyndrome
Verträglichkeit
Das Hauptproblem bei der chronischen Einnahme von Benzodiazepinen ist die Entwicklung von Toleranz und Abhängigkeit. Toleranz manifestiert sich als verminderte pharmakologische Wirkung und entwickelt sich relativ schnell gegenüber den sedierenden, hypnotischen, antikonvulsiven und muskelrelaxierenden Wirkungen der Benzodiazepine. Die Toleranz gegenüber den angstlösenden Wirkungen entwickelt sich langsamer und es gibt kaum Hinweise auf eine anhaltende Wirksamkeit nach vier bis sechs Monaten fortgesetzter Einnahme. Im Allgemeinen tritt eine Toleranz gegenüber den amnestischen Wirkungen nicht auf. Es gibt jedoch eine Kontroverse über die Toleranz gegenüber den anxiolytischen Wirkungen, mit einigen Hinweisen darauf, dass Benzodiazepine ihre Wirksamkeit beibehalten, und gegensätzlichen Hinweisen aus einer systematischen Überprüfung der Literatur, dass Toleranz häufig auftritt, und einigen Hinweisen darauf, dass sich die Angstzustände bei Langzeitanwendung verschlimmern können. Die Frage der Toleranz gegenüber den amnestischen Wirkungen von Benzodiazepinen ist ebenfalls unklar. Einige Hinweise deuten darauf hin, dass sich eine partielle Toleranz entwickelt und dass "die Gedächtnisbeeinträchtigung auf ein enges Fenster innerhalb von 90 Minuten nach jeder Dosis begrenzt ist". ⓘ
Ein großer Nachteil von Benzodiazepinen ist, dass sich relativ schnell eine Toleranz gegenüber therapeutischen Wirkungen entwickelt, während viele unerwünschte Wirkungen bestehen bleiben. Die Toleranz gegenüber hypnotischen und myorelaxierenden Wirkungen entwickelt sich innerhalb von Tagen bis Wochen, gegenüber antikonvulsiven und anxiolytischen Wirkungen innerhalb von Wochen bis Monaten. Daher ist es unwahrscheinlich, dass Benzodiazepine eine wirksame Langzeitbehandlung für Schlaf und Angstzustände darstellen. Während die therapeutischen Wirkungen von BZD mit zunehmender Toleranz verschwinden, bleiben Depressionen und Impulsivität mit hohem Suizidrisiko in der Regel bestehen. Mehrere Studien haben bestätigt, dass sich Benzodiazepine in der Langzeitbehandlung von Schlaf und Angst nicht signifikant von Placebo unterscheiden. Dies könnte erklären, warum Patienten häufig die Dosis im Laufe der Zeit erhöhen und viele schließlich mehr als eine Art von Benzodiazepin einnehmen, nachdem das erste seine Wirksamkeit verloren hat. Da sich die Toleranz gegenüber den sedierenden Effekten der Benzodiazepine schneller entwickelt als gegenüber den depressiven Effekten des Hirnstamms, kann es bei Patienten, die mehr Benzodiazepine einnehmen, um die gewünschten Effekte zu erzielen, zu plötzlicher Atemdepression, Hypotonie oder Tod kommen. Die meisten Patienten mit Angststörungen und PTBS haben Symptome, die mindestens mehrere Monate andauern, so dass die Toleranz gegenüber den therapeutischen Wirkungen für sie ein ausgeprägtes Problem darstellt und eine wirksamere Langzeitbehandlung (z. B. Psychotherapie, serotonerge Antidepressiva) erforderlich ist. ⓘ
Entzugssymptome und Behandlung
Das Absetzen von Benzodiazepinen oder die abrupte Reduktion der Dosis, selbst nach einer relativ kurzen Behandlung (zwei bis vier Wochen), kann zu zwei Gruppen von Symptomen führen - Rebound und Entzug. Rebound-Symptome sind das Wiederauftreten der Symptome, gegen die der Patient behandelt wurde, aber schlimmer als zuvor. Entzugssymptome sind die neuen Symptome, die auftreten, wenn das Benzodiazepin abgesetzt wird. Sie sind das Hauptanzeichen einer körperlichen Abhängigkeit. ⓘ
Die häufigsten Entzugssymptome von Benzodiazepinen sind Schlaflosigkeit, Magenprobleme, Zittern, Unruhe, Ängstlichkeit und Muskelkrämpfe. Weniger häufig sind Reizbarkeit, Schwitzen, Depersonalisation, Derealisation, Überempfindlichkeit gegenüber Reizen, Depression, Suizidalität, Psychosen, Krampfanfälle und Delirium tremens. Schwere Symptome treten in der Regel als Folge eines abrupten oder zu raschen Entzugs auf. Ein abrupter Entzug kann gefährlich sein und zu Exzitotoxizität führen, d. h. zu einer Schädigung und sogar zum Tod von Nervenzellen infolge übermäßiger Mengen des exzitatorischen Neurotransmitters Glutamat. Es wird angenommen, dass die erhöhte glutamaterge Aktivität Teil eines Kompensationsmechanismus für die chronische GABAerge Hemmung durch Benzodiazepine ist. Daher wird eine schrittweise Reduktion empfohlen. ⓘ
Symptome können auch während einer allmählichen Dosisreduktion auftreten, sind aber typischerweise weniger schwerwiegend und können als Teil eines langwierigen Entzugssyndroms über Monate nach dem Absetzen der Benzodiazepine anhalten. Bei etwa 10 % der Patienten tritt ein ausgeprägtes protrahiertes Entzugssyndrom auf, das viele Monate, in manchen Fällen sogar ein Jahr oder länger andauern kann. Die Symptome des protrahierten Entzugs ähneln denen, die während der ersten paar Monate des Entzugs auftreten, sind aber in der Regel von subakutem Schweregrad. Diese Symptome lassen mit der Zeit allmählich nach und verschwinden schließlich ganz. ⓘ
Benzodiazepine stehen bei Patienten und Ärzten in dem Ruf, einen schweren und traumatischen Entzug zu verursachen; dies ist jedoch zu einem großen Teil darauf zurückzuführen, dass der Entzugsprozess schlecht gesteuert wird. Ein zu schneller Entzug von Benzodiazepinen verstärkt die Schwere des Entzugssyndroms und erhöht die Ausfallrate. Ein langsamer und schrittweiser Entzug, der auf die jeweilige Person zugeschnitten ist, und, falls angezeigt, psychologische Unterstützung sind die effektivste Art, den Entzug zu bewältigen. Die Meinungen darüber, wie lange der Entzug dauern sollte, reichen von vier Wochen bis zu mehreren Jahren. Ein Ziel von weniger als sechs Monaten wurde vorgeschlagen, aber aufgrund von Faktoren wie Dosierung und Art des Benzodiazepins, Gründe für die Verschreibung, Lebensstil, Persönlichkeit, Umweltbelastungen und Umfang der verfügbaren Unterstützung kann der Entzug ein Jahr oder länger dauern. ⓘ
Der Entzug lässt sich am besten steuern, indem der körperlich abhängige Patient auf eine äquivalente Dosis Diazepam umgestellt wird, da es von allen Benzodiazepinen die längste Halbwertszeit hat, in langwirksame aktive Metaboliten umgewandelt wird und in Tabletten mit niedriger Potenz erhältlich ist, die für kleinere Dosen geviertelt werden können. Ein weiterer Vorteil ist, dass es in flüssiger Form erhältlich ist, was eine noch geringere Reduzierung der Dosis ermöglicht. Chlordiazepoxid, das ebenfalls eine lange Halbwertszeit und lang wirkende aktive Metaboliten hat, kann als Alternative verwendet werden. ⓘ
Nicht-Benzodiazepine sind während des Benzodiazepin-Entzugs kontraindiziert, da sie eine Kreuztoleranz mit Benzodiazepinen aufweisen und eine Abhängigkeit auslösen können. Alkohol hat ebenfalls eine Kreuztoleranz mit Benzodiazepinen und ist toxischer, so dass Vorsicht geboten ist, um zu vermeiden, dass eine Abhängigkeit durch eine andere ersetzt wird. Während des Entzugs sollten Antibiotika auf Fluorchinolon-Basis nach Möglichkeit vermieden werden; sie verdrängen Benzodiazepine aus ihrer Bindungsstelle und reduzieren die GABA-Funktion, was die Entzugssymptome verschlimmern kann. Antipsychotika werden für den Benzodiazepin-Entzug (oder andere ZNS-depressive Entzugszustände) nicht empfohlen, insbesondere Clozapin, Olanzapin oder niedrigpotente Phenothiazine wie z.B. Chlorpromazin, da sie die Anfallsschwelle senken und die Entzugserscheinungen verschlimmern können; wenn sie eingesetzt werden, ist äußerste Vorsicht geboten. ⓘ
Die Entwöhnung von Langzeit-Benzodiazepinen ist für die meisten Menschen von Vorteil. Das Absetzen von Benzodiazepinen bei Langzeitanwendern führt im Allgemeinen zu einer Verbesserung der körperlichen und geistigen Gesundheit, insbesondere bei älteren Menschen; obwohl einige Langzeitanwender berichten, dass sie weiterhin von der Einnahme von Benzodiazepinen profitieren, kann dies das Ergebnis einer Unterdrückung der Entzugseffekte sein. ⓘ
Umstrittene Assoziationen
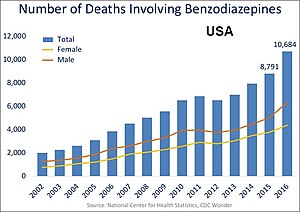
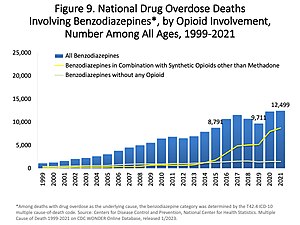
Neben dem bekannten Zusammenhang zwischen Benzodiazepinen und psychomotorischen Beeinträchtigungen, die zu Verkehrsunfällen und Stürzen mit Knochenbrüchen führen, hat die Forschung in den 2000er und 2010er Jahren den Zusammenhang zwischen Benzodiazepinen (und Z-Medikamenten) und anderen, bisher nicht bewiesenen unerwünschten Wirkungen, einschließlich Demenz, Krebs, Infektionen, Bauchspeicheldrüsenentzündung und Verschlimmerung von Atemwegserkrankungen, aufgeworfen. ⓘ
Demenz
Eine Reihe von Studien hat einen Zusammenhang zwischen der Langzeiteinnahme von Benzodiazepinen und neurodegenerativen Erkrankungen, insbesondere der Alzheimer-Krankheit, aufgezeigt. Es wurde festgestellt, dass die langfristige Einnahme von Benzodiazepinen mit einem erhöhten Demenz-Risiko verbunden ist, selbst nach Kontrolle für protopathische Verzerrungen. ⓘ
Infektionen
Einige Beobachtungsstudien haben signifikante Assoziationen zwischen Benzodiazepinen und Atemwegsinfektionen wie z.B. Lungenentzündung festgestellt, andere nicht. Eine große Meta-Analyse von randomisierten kontrollierten Studien zu den pharmakologisch verwandten Z-Drugs vor der Markteinführung deutet ebenfalls auf eine geringe Erhöhung des Infektionsrisikos hin. Eine immunschwächende Wirkung durch die Wirkung von Benzodiazepinen auf GABA-A-Rezeptoren wurde in Tierstudien postuliert. ⓘ
Krebs
Eine Meta-Analyse von Beobachtungsstudien hat einen Zusammenhang zwischen der Einnahme von Benzodiazepinen und Krebs festgestellt, obwohl das Risiko für verschiedene Wirkstoffe und verschiedene Krebsarten signifikant variiert. In Bezug auf experimentelle Grundlagenforschung hat eine Analyse von karzinogenen und genotoxischen Daten für verschiedene Benzodiazepine eine geringe Möglichkeit der Karzinogenese für eine kleine Anzahl von Benzodiazepinen nahegelegt. ⓘ
Bauchspeicheldrüsenentzündung
Die Evidenz, die einen Zusammenhang zwischen Benzodiazepinen (und Z-Drugs) und Entzündungen der Bauchspeicheldrüse nahelegt, ist sehr spärlich und beschränkt sich auf einige wenige Beobachtungsstudien aus Taiwan. Wie bei den anderen oben genannten kontroversen Assoziationen kann auch bei diesen Befunden der Vorwurf des Confoundings erhoben werden. Um diesen Zusammenhang zu bestätigen, sind weitere gut konzipierte Untersuchungen in anderen Bevölkerungsgruppen sowie ein biologisch plausibler Mechanismus erforderlich. ⓘ
Überdosierung
Obwohl Benzodiazepine bei Überdosierung viel sicherer sind als ihre Vorgänger, die Barbiturate, können sie bei Überdosierung immer noch Probleme verursachen. Einzeln eingenommen verursachen sie nur selten schwere Komplikationen bei einer Überdosierung; Statistiken in England zeigen, dass Benzodiazepine für 3,8 % aller Todesfälle durch Vergiftungen mit einer einzelnen Droge verantwortlich waren. Die Kombination dieser Medikamente mit Alkohol, Opiaten oder trizyklischen Antidepressiva erhöht jedoch die Toxizität deutlich. Ältere Menschen reagieren empfindlicher auf die Nebenwirkungen von Benzodiazepinen, und es kann sogar zu Vergiftungen bei Langzeiteinnahme kommen. Die verschiedenen Benzodiazepine unterscheiden sich in ihrer Toxizität, wobei Temazepam bei Überdosierung und in Kombination mit anderen Medikamenten am toxischsten wirkt. Die Symptome einer Benzodiazepin-Überdosierung können Schläfrigkeit, undeutliche Sprache, Nystagmus, Hypotonie, Ataxie, Koma, Atemdepression und kardiorespiratorischer Stillstand sein. ⓘ
Es gibt ein Umkehrmittel für Benzodiazepine, Flumazenil (Anexate). Seine Verwendung als Antidot wird wegen des hohen Risikos einer Resedierung und von Krampfanfällen nicht routinemäßig empfohlen. In einer doppelblinden, placebokontrollierten Studie mit 326 Personen traten bei 4 Personen schwerwiegende unerwünschte Ereignisse auf, und 61 % der Teilnehmer erlitten nach der Anwendung von Flumazenil einen erneuten Anfall. Es gibt zahlreiche Kontraindikationen für seine Anwendung. Es ist kontraindiziert bei Personen, die in der Vergangenheit über längere Zeit Benzodiazepine eingenommen haben, bei Personen, die eine Substanz eingenommen haben, die die Krampfschwelle senkt oder Herzrhythmusstörungen verursachen kann, und bei Personen mit abnormalen Vitalzeichen. Eine Studie ergab, dass nur 10 % der Personen, die sich mit einer Benzodiazepin-Überdosis vorstellen, für eine Behandlung mit Flumazenil geeignet sind. ⓘ
Wechselwirkungen
Einzelne Benzodiazepine können unterschiedliche Wechselwirkungen mit bestimmten Medikamenten haben. Abhängig von ihrem Stoffwechselweg lassen sich Benzodiazepine grob in zwei Gruppen einteilen. Die größte Gruppe besteht aus Benzodiazepinen, die durch Cytochrom-P450-Enzyme (CYP450) metabolisiert werden und ein erhebliches Potenzial für Wechselwirkungen mit anderen Arzneimitteln aufweisen. Die andere Gruppe umfasst Arzneimittel, die durch Glucuronidierung verstoffwechselt werden, wie Lorazepam, Oxazepam und Temazepam, und die im Allgemeinen nur wenige Wechselwirkungen mit anderen Arzneimitteln aufweisen. ⓘ
Viele Arzneimittel, darunter orale Kontrazeptiva, einige Antibiotika, Antidepressiva und Antimykotika, hemmen Cytochrom-Enzyme in der Leber. Sie vermindern die Ausscheidungsrate der Benzodiazepine, die durch CYP450 metabolisiert werden, was zu einer möglicherweise übermäßigen Anreicherung des Medikaments und zu verstärkten Nebenwirkungen führt. Im Gegensatz dazu beschleunigen Medikamente, die Cytochrom-P450-Enzyme induzieren, wie z.B. Johanniskraut, das Antibiotikum Rifampicin und die Antikonvulsiva Carbamazepin und Phenytoin, die Ausscheidung vieler Benzodiazepine und vermindern deren Wirkung. Die gleichzeitige Einnahme von Benzodiazepinen mit Alkohol, Opioiden und anderen das zentrale Nervensystem dämpfenden Substanzen verstärkt deren Wirkung. Dies führt häufig zu verstärkter Sedierung, beeinträchtigter motorischer Koordination, unterdrückter Atmung und anderen unerwünschten Wirkungen, die tödlich sein können. Antazida können die Absorption einiger Benzodiazepine verlangsamen; dieser Effekt ist jedoch marginal und uneinheitlich. ⓘ
Pharmakologie
Pharmakodynamik
Benzodiazepine wirken, indem sie die Wirksamkeit der körpereigenen Chemikalie GABA erhöhen, um die Erregbarkeit der Neuronen zu verringern. Dies reduziert die Kommunikation zwischen den Neuronen und hat daher eine beruhigende Wirkung auf viele Funktionen des Gehirns. ⓘ
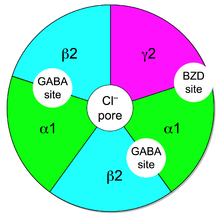
GABA steuert die Erregbarkeit von Neuronen durch Bindung an den GABAA-Rezeptor. Der GABAA-Rezeptor ist ein Proteinkomplex, der sich in den Synapsen zwischen Neuronen befindet. Alle GABAA-Rezeptoren enthalten einen Ionenkanal, der Chloridionen durch neuronale Zellmembranen leitet, und zwei Bindungsstellen für den Neurotransmitter Gamma-Aminobuttersäure (GABA), während eine Untergruppe der GABAA-Rezeptorkomplexe auch eine einzelne Bindungsstelle für Benzodiazepine enthält. Die Bindung von Benzodiazepinen an diesen Rezeptorkomplex verändert die Bindung von GABA nicht. Im Gegensatz zu anderen positiven allosterischen Modulatoren, die die Ligandenbindung erhöhen, wirkt die Benzodiazepin-Bindung als positiver allosterischer Modulator, indem sie die Gesamtleitung von Chlorid-Ionen durch die neuronale Zellmembran erhöht, wenn GABA bereits an seinen Rezeptor gebunden ist. Dieser erhöhte Chlorid-Ionen-Einstrom hyperpolarisiert das Membranpotenzial des Neurons. Dadurch vergrößert sich die Differenz zwischen Ruhepotential und Schwellenpotential, und eine Zündung ist weniger wahrscheinlich. Die verschiedenen GABAA-Rezeptor-Subtypen sind in den verschiedenen Regionen des Gehirns unterschiedlich verteilt und steuern daher unterschiedliche neuronale Schaltkreise. Daher kann die Aktivierung der verschiedenen GABAA-Rezeptor-Subtypen durch Benzodiazepine zu unterschiedlichen pharmakologischen Wirkungen führen. Was den Wirkmechanismus der Benzodiazepine betrifft, so sind ihre Ähnlichkeiten zu groß, um sie in einzelne Kategorien wie Anxiolytikum oder Hypnotikum einzuteilen. Ein Hypnotikum, das in niedrigen Dosen verabreicht wird, erzeugt beispielsweise angstlösende Effekte, während ein Benzodiazepin, das als Anti-Angst-Medikament vermarktet wird, in höheren Dosen Schlaf induziert. ⓘ
Die Untergruppe der GABAA-Rezeptoren, die auch Benzodiazepine binden, wird als Benzodiazepin-Rezeptoren (BzR) bezeichnet. Der GABAA-Rezeptor ist ein Heteromer, das aus fünf Untereinheiten besteht, von denen die häufigsten zwei αs, zwei βs und ein γ (α2β2γ1) sind. Für jede Untereinheit gibt es mehrere Subtypen (α1-6, β1-3 und γ1-3). GABAA-Rezeptoren, die sich aus verschiedenen Kombinationen von Untereinheiten zusammensetzen, haben unterschiedliche Eigenschaften, unterschiedliche Verteilungen im Gehirn und unterschiedliche Aktivitäten in Bezug auf pharmakologische und klinische Wirkungen. Benzodiazepine binden an der Schnittstelle der α- und γ-Untereinheiten des GABAA-Rezeptors. Die Bindung erfordert außerdem, dass die Alpha-Untereinheiten einen Histidin-Aminosäurerest enthalten (d.h. GABAA-Rezeptoren, die α1, α2, α3 und α5 enthalten). Aus diesem Grund zeigen Benzodiazepine keine Affinität für GABAA-Rezeptoren, die α4- und α6-Untereinheiten mit einem Arginin- statt einem Histidin-Rest enthalten. Sobald der Benzodiazepin-Ligand an den Benzodiazepin-Rezeptor gebunden ist, bringt er diesen in eine Konformation, in der er eine höhere Affinität für den GABA-Neurotransmitter aufweist. Dies erhöht die Häufigkeit der Öffnung des assoziierten Chloridionenkanals und hyperpolarisiert die Membran des assoziierten Neurons. Die hemmende Wirkung des verfügbaren GABA wird potenziert, was zu sedierenden und anxiolytischen Wirkungen führt. So werden beispielsweise Liganden mit hoher Aktivität an der α1-Untereinheit mit stärkeren hypnotischen Wirkungen in Verbindung gebracht, während Liganden mit höherer Affinität für GABAA-Rezeptoren mit α2- und/oder α3-Untereinheiten eine gute angstlösende Wirkung haben. ⓘ
Die Klasse der Benzodiazepine interagiert auch mit peripheren Benzodiazepin-Rezeptoren. Periphere Benzodiazepin-Rezeptoren sind in Geweben des peripheren Nervensystems, in Gliazellen und in geringerem Umfang auch im zentralen Nervensystem vorhanden. Diese peripheren Rezeptoren sind strukturell nicht mit den GABAA-Rezeptoren verwandt oder gekoppelt. Sie modulieren das Immunsystem und sind an der Reaktion des Körpers auf Verletzungen beteiligt. Benzodiazepine wirken auch als schwache Adenosin-Wiederaufnahme-Hemmer. Es wurde vermutet, dass einige ihrer krampflösenden, angstlösenden und muskelentspannenden Wirkungen zum Teil durch diese Wirkung vermittelt werden. Benzodiazepine haben Bindungsstellen in der Peripherie, ihre Wirkung auf den Muskeltonus wird jedoch nicht durch diese peripheren Rezeptoren vermittelt. Die peripheren Bindungsstellen für Benzodiazepine befinden sich in Immunzellen und im Magen-Darm-Trakt. ⓘ
Benzodiazepine unterscheiden sich in ihrer Wirkung von Barbituraten. Dafür sind folgende Mechanismen verantwortlich:
- Benzodiazepine wirken nur zusammen mit GABA und sind allein nicht in der Lage, den GABAA-Rezeptor zu öffnen. Sie werden korrekt als positive, negative oder in seltenen Fällen als stille/neutrale allosterische Modulatoren bezeichnet. Die Ausdrücke Agonist, Antagonist und Invers-Agonist tauchen zwar in der Literatur als Bezeichnung dieser Wirkstoffe auf, sind aber missverständlich und bei reinen Modulatoren zu vermeiden.
- Benzodiazepine wirken an Synapsen, die wenig GABA enthalten, stärker als an solchen, die viel GABA enthalten.
- Schwache Transmitter-Antworten werden mehr verstärkt als starke Transmitter-Antworten. Man spricht von einer aktivitätsabhängigen Wirkung (engl.: use dependence). Dieser Effekt könnte auch verantwortlich sein für eine relativ spezifische Wirkung der Benzodiazepine (anxiolytisch, antikonvulsiv, zentral muskelrelaxierend, sedativ/hypnotisch, amnestisch s. u.), trotz der ubiquitären Verteilung der GABA-Rezeptoren im Gehirn und Rückenmark. ⓘ
Auch hohe Dosen von Benzodiazepinen verstärken die Maximalwirkung (die theoretisch auch durch GABA allein erreicht werden könnte) nicht. Sie setzen lediglich die GABA-Dosis herab, die zu einer Maximalwirkung führt. Pharmakologisch ausgedrückt führen sie zu einer Linksverschiebung der Dosis-Wirkungs-Kurve. ⓘ
Pharmakokinetik
| Benzodiazepine | Halbwertszeit (Bereich, Stunden) |
Geschwindigkeit des Wirkungseintritts ⓘ |
|---|---|---|
| Alprazolam | 6–15 | Zwischenzeitlich |
| Flunitrazepam | 18-26 | Schnell |
| Chlordiazepoxid | 10–30 | Zwischenzeitlich |
| Clonazepam | 19–60 | Langsam |
| Diazepam | 20–80 | Schnell |
| Lorazepam | 10–20 | Zwischenzeitlich |
| Midazolam | 1.5-2.5 | Schnell |
| Oxazepam | 5–10 | Langsam |
| Prazepam | 50–200 | Langsam |
Ein Benzodiazepin kann anhand seiner Eliminationshalbwertszeit, d.h. der Zeit, die der Körper benötigt, um die Hälfte der Dosis auszuscheiden, in eine von drei Gruppen eingeteilt werden. Einige Benzodiazepine haben lang wirksame aktive Metaboliten, wie z. B. Diazepam und Chlordiazepoxid, die zu Desmethyldiazepam metabolisiert werden. Desmethyldiazepam hat eine Halbwertszeit von 36-200 Stunden und Flurazepam, mit dem wichtigsten aktiven Metaboliten Desalkylflurazepam, eine Halbwertszeit von 40-250 Stunden. Diese lang wirksamen Metaboliten sind partielle Agonisten.
- Kurz wirksame Verbindungen haben eine mittlere Halbwertszeit von 1-12 Stunden. Sie haben nur wenige Residualwirkungen, wenn sie vor dem Schlafengehen eingenommen werden. Nach dem Absetzen kann es zu Rebound-Schlaflosigkeit kommen, und bei längerem Gebrauch können sie tagsüber Entzugserscheinungen wie Rebound-Angstzustände am nächsten Tag verursachen. Beispiele hierfür sind Brotizolam, Midazolam und Triazolam.
- Mittelstark wirkende Verbindungen haben eine mittlere Halbwertszeit von 12-40 Stunden. Sie können eine gewisse Restwirkung in der ersten Tageshälfte haben, wenn sie als Hypnotikum verwendet werden. Nach dem Absetzen von mittelstark wirkenden Benzodiazepinen kommt es jedoch häufiger zu Rebound-Schlafstörungen als bei länger wirkenden Benzodiazepinen. Beispiele hierfür sind Alprazolam, Estazolam, Flunitrazepam, Clonazepam, Lormetazepam, Lorazepam, Nitrazepam und Temazepam.
- Langwirksame Verbindungen haben eine Halbwertszeit von 40-250 Stunden. Bei älteren Menschen und bei Personen mit stark eingeschränkter Leberfunktion besteht das Risiko einer Kumulation, aber sie haben ein geringeres Ausmaß an Rebound-Effekten und Entzugserscheinungen. Beispiele sind Diazepam, Clorazepat, Chlordiazepoxid und Flurazepam. ⓘ
Gegenmittel
Flumazenil, ein reversibler kompetitiver Antagonist, hebt nach intravenöser Gabe vorübergehend die Wirkung von Benzodiazepinen auf (HWZ etwa 45 min). Im Behandlungsverlauf einer akuten Überdosierung ist unbedingt auf die etwaige Notwendigkeit einer fortgesetzten Gabe weiterer Flumazenil-Dosen zu achten, da dessen HWZ mit etwa 45 min wesentlich kürzer ist als jene der allermeisten Benzodiazepine (HWZ etwa 60 min bis 120 h). ⓘ
Chemie

Benzodiazepine haben eine ähnliche chemische Struktur, und ihre Wirkungen beim Menschen werden hauptsächlich durch die allosterische Modifikation einer bestimmten Art von Neurotransmitter-Rezeptor, dem GABAA-Rezeptor, hervorgerufen, die die Gesamtleitfähigkeit dieser hemmenden Kanäle erhöht; dies führt zu den verschiedenen therapeutischen Wirkungen sowie zu den unerwünschten Wirkungen der Benzodiazepine. Andere, weniger wichtige Wirkmechanismen sind ebenfalls bekannt. ⓘ
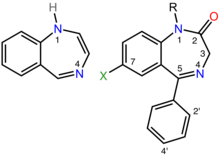
Der Begriff Benzodiazepin ist die chemische Bezeichnung für das heterocyclische Ringsystem (siehe Abbildung rechts), das eine Fusion zwischen dem Benzol- und dem Diazepin-Ringsystem darstellt. Nach der Hantzsch-Widman-Nomenklatur ist ein Diazepin ein Heterozyklus mit zwei Stickstoffatomen, fünf Kohlenstoffatomen und der maximal möglichen Anzahl an kumulativen Doppelbindungen. Die Vorsilbe "Benzo" weist auf den an den Diazepinring kondensierten Benzolring hin. ⓘ
Benzodiazepin-Arzneimittel sind substituierte 1,4-Benzodiazepine, obwohl sich der chemische Begriff auf viele andere Verbindungen beziehen kann, die keine nützlichen pharmakologischen Eigenschaften haben. Verschiedene Benzodiazepin-Arzneimittel haben unterschiedliche Seitengruppen, die an diese zentrale Struktur gebunden sind. Die verschiedenen Seitengruppen beeinflussen die Bindung des Moleküls an den GABAA-Rezeptor und modulieren so die pharmakologischen Eigenschaften. Viele der pharmakologisch aktiven "klassischen" Benzodiazepine enthalten die 5-Phenyl-1H-Benzo[e] [1,4]diazepin-2(3H)-on-Substruktur (siehe Abbildung rechts). Es wurde festgestellt, dass Benzodiazepine strukturell die umgekehrten Drehungen von Proteinen nachahmen, was ihnen in vielen Fällen ihre biologische Aktivität verleiht. ⓘ
Non-Benzodiazepine binden ebenfalls an die Benzodiazepin-Bindungsstelle am GABAA-Rezeptor und besitzen ähnliche pharmakologische Eigenschaften. Während die Nonbenzodiazepine per Definition strukturell nicht mit den Benzodiazepinen verwandt sind, besitzen beide Medikamentenklassen ein gemeinsames Pharmakophor (siehe Abbildung unten rechts), was ihre Bindung an eine gemeinsame Rezeptorstelle erklärt. ⓘ

| ||||
| R1 | R2 | R7 | R2’ | Name |
|---|---|---|---|---|
| H | O | NO2 | Cl | Clonazepam |
| H | O | Cl | Cl | Delorazepam |
| CH3 | O | Cl | H | Diazepam |
| CH3 | O | NO2 | F | Flunitrazepam |
| H | O | Br | Cl | Phenazepam |
| C2H4N(C2H5)2 | O | Cl | F | Flurazepam |
| CH3 | H | Cl | H | Medazepam |
| H | O | NO2 | H | Nitrazepam |
| C4H7 | O | Cl | H | Prazepam |
| CH3 | O | Cl | Cl | Diclazepam |
| H | O | Cl | H | Nordazepam |
Als Arzneistoffe kommen überwiegend Benzo-1,4-diazepine zum Einsatz, die außerdem in 5-Position einen weiteren sechsgliedrigen Ring wie Benzol (siehe obenstehende Strukturformel, in der 2’-Position der Phenylgruppe eventuell ein Halogen als Substituent), Cyclohexen oder Pyridin tragen. Dieser dritte Ring ist bei Clobazam, dem einzig verwendeten Vertreter der Benzo-1,5-diazepine, gebunden an dessen N-Atom in 5-Position. ⓘ
Den Benzodiazepinen ähnlich aufgebaut sind die Thienodiazepine als Heterocyclen, die einen Diazepin-Ring enthalten, an den jedoch statt eines Benzolrings ein Thiophen-Ring anelliert ist. ⓘ
Arten
- 2-Keto-Verbindungen:
- Clorazepat, Diazepam, Flurazepam, Halazepam, Prazepam, und andere
- 3-Hydroxy-Verbindungen:
- 7-Nitro-Verbindungen:
- Clonazepam, Flunitrazepam, Nimetazepam, Nitrazepam
- Triazolo-Verbindungen:
- Adinazolam, Alprazolam, Estazolam, Triazolam
- Imidazo-Verbindungen:
- Climazolam, Loprazolam, Midazolam
- 1,5-Benzodiazepine:
- Clobazam ⓘ
Geschichte
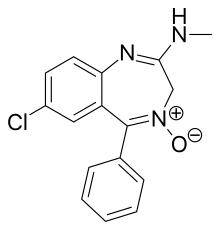
Das erste Benzodiazepin, Chlordiazepoxid (Librium), wurde 1955 von Leo Sternbach synthetisiert, als er bei Hoffmann-La Roche an der Entwicklung von Beruhigungsmitteln arbeitete. Die pharmakologischen Eigenschaften der hergestellten Verbindungen waren zunächst enttäuschend, und Sternbach gab das Projekt auf. Zwei Jahre später, im April 1957, bemerkte sein Mitarbeiter Earl Reeder beim Frühjahrsputz im Labor eine "schön kristalline" Verbindung, die von dem eingestellten Projekt übrig geblieben war. Diese Verbindung, die später den Namen Chlordiazepoxid erhielt, war 1955 nicht getestet worden, weil Sternbach sich auf andere Themen konzentrierte. In der Erwartung, dass die pharmakologischen Ergebnisse negativ ausfallen würden, und in der Hoffnung, die chemischen Erkenntnisse zu veröffentlichen, unterzogen die Forscher die Substanz einer Standardbatterie von Tierversuchen. Die Substanz zeigte sehr starke beruhigende, krampflösende und muskelentspannende Wirkungen. Diese beeindruckenden klinischen Ergebnisse führten 1960 zu einer raschen weltweiten Einführung unter dem Markennamen Librium. Nach Chlordiazepoxid wurde 1963 Diazepam von Hoffmann-La Roche unter dem Markennamen Valium auf den Markt gebracht, und beide waren eine Zeit lang die kommerziell erfolgreichsten Medikamente. Die Einführung der Benzodiazepine führte zu einem Rückgang der Verschreibung von Barbituraten, und in den 1970er Jahren hatten sie die älteren Medikamente für sedierende und hypnotische Anwendungen weitgehend ersetzt. ⓘ
Die neue Medikamentengruppe wurde von der Ärzteschaft anfangs mit Optimismus begrüßt, doch allmählich kamen Bedenken auf; insbesondere die Gefahr der Abhängigkeit wurde in den 1980er Jahren deutlich. Benzodiazepine haben insofern eine einzigartige Geschichte, als sie für die bisher größte Sammelklage gegen Arzneimittelhersteller im Vereinigten Königreich verantwortlich waren, an der 14.000 Patienten und 1.800 Anwaltskanzleien beteiligt waren, die behaupteten, die Hersteller wüssten von dem Abhängigkeitspotenzial, hielten diese Informationen aber absichtlich vor den Ärzten zurück. Gleichzeitig wurden 117 Allgemeinmediziner und 50 Gesundheitsbehörden von Patienten verklagt, um Schadenersatz für die schädlichen Auswirkungen von Abhängigkeit und Entzug zu erhalten. Dies veranlasste einige Ärzte dazu, von ihren Patienten eine unterzeichnete Einverständniserklärung zu verlangen und zu empfehlen, dass alle Patienten vor Beginn einer Behandlung mit Benzodiazepinen angemessen über die Risiken von Abhängigkeit und Entzug gewarnt werden. Das Gerichtsverfahren gegen die Arzneimittelhersteller kam nie zu einem Urteil; die Prozesskostenhilfe wurde zurückgezogen, und es gab Vorwürfe, dass die beratenden Psychiater, die als Sachverständige auftraten, in einem Interessenkonflikt standen. Das Gerichtsverfahren, das 30 Millionen Pfund kostete, scheiterte und führte zu einer vorsichtigeren Finanzierung durch Prozesskostenhilfe für künftige Fälle. Dies führte dazu, dass künftige Sammelklagen aufgrund der hohen Kosten, die durch die Finanzierung einer geringeren Anzahl von Fällen entstehen, und der steigenden Kosten, die jeder Betroffene zu tragen hat, wenn er den Fall verliert, weniger Aussicht auf Erfolg haben. ⓘ
Obwohl Antidepressiva mit anxiolytischen Eigenschaften eingeführt wurden und das Bewusstsein für die unerwünschten Wirkungen von Benzodiazepinen gestiegen ist, sind die Verschreibungen für die kurzfristige Behandlung von Angstzuständen nicht wesentlich zurückgegangen. Bei der Behandlung von Schlaflosigkeit sind Benzodiazepine heute weniger beliebt als Nicht-Benzodiazepine, zu denen Zolpidem, Zaleplon und Eszopiclon gehören. Die Nicht-Benzodiazepine unterscheiden sich molekular, wirken aber dennoch auf die gleichen Benzodiazepin-Rezeptoren und erzeugen ähnliche sedierende Wirkungen. ⓘ
Benzodiazepine wurden in Pflanzenproben und in Gehirnproben von Tieren nachgewiesen, die nicht synthetischen Quellen ausgesetzt waren, einschließlich eines menschlichen Gehirns aus den 1940er Jahren. Es ist jedoch unklar, ob diese Verbindungen von Mikroben oder von Pflanzen und Tieren selbst biosynthetisiert werden. Es wurde ein mikrobieller Biosyntheseweg vorgeschlagen. ⓘ
Im weiteren Verlauf der Forschung sind vor allem Verbindungen mit Lactamstruktur eingeführt worden (R2 = O). So auch das ebenfalls von Leo Sternbach entwickelte Diazepam. Es wurde 1963 unter dem Handelsnamen Valium durch Hoffmann-La Roche auf den Markt gebracht. Bereits 1977 wurde Diazepam in die Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation aufgenommen. In Deutschland war Diazepam noch 2005 das am häufigsten verordnete Benzodiazepin. ⓘ
Gesellschaft und Kultur
Rechtlicher Status
In den Vereinigten Staaten sind Benzodiazepine gemäß dem Federal Controlled Substances Act in Liste IV aufgeführt, auch wenn sie nicht auf dem Markt sind (z. B. Nitrazepam und Bromazepam). Flunitrazepam unterliegt in einigen Bundesstaaten strengeren Vorschriften, und für die Verschreibung von Temazepam sind in einigen Bundesstaaten speziell codierte Pads erforderlich. ⓘ
In Kanada ist der Besitz von Benzodiazepinen für den persönlichen Gebrauch legal. Alle Benzodiazepine sind unter dem Controlled Drugs and Substances Act als Schedule IV-Substanzen eingestuft. Seit dem Jahr 2000 sind Benzodiazepine als "targeted substances" eingestuft, was bedeutet, dass es zusätzliche Vorschriften gibt, die insbesondere die Aufzeichnungen von Apothekern betreffen. Seit etwa 2014 haben Health Canada, die Canadian Medical Association und die Colleges of Physicians and Surgeons der Provinzen zunehmend strengere Richtlinien für die Verschreibung von Benzodiazepinen herausgegeben, insbesondere für ältere Menschen (z. B. College of Physicians and Surgeons of British Columbia). Viele dieser Leitlinien sind für die Öffentlichkeit nicht ohne weiteres zugänglich. ⓘ
Im Vereinigten Königreich gehören Benzodiazepine zu den kontrollierten Arzneimitteln der Klasse C, die mit einer Höchststrafe von 7 Jahren Haft, einer unbegrenzten Geldstrafe oder beidem für den Besitz und einer Höchststrafe von 14 Jahren Haft, einer unbegrenzten Geldstrafe oder beidem für die Abgabe von Benzodiazepinen an andere belegt sind. ⓘ
In den Niederlanden stehen seit Oktober 1993 alle Benzodiazepine, einschließlich der Formulierungen, die weniger als 20 mg Temazepam enthalten, auf Liste 2 des Opiumgesetzes. Für den Besitz aller Benzodiazepine ist eine Verschreibung erforderlich. Temazepam-Formulierungen, die 20 mg oder mehr der Droge enthalten, stehen auf der Liste 1, so dass Ärzte Rezepte im Format der Liste 1 ausstellen müssen. ⓘ
In Ost- und Südostasien werden Temazepam und Nimetazepam häufig stark kontrolliert und eingeschränkt. In einigen Ländern sind auch Triazolam, Flunitrazepam, Flutoprazepam und Midazolam in gewissem Maße eingeschränkt oder kontrolliert. In Hongkong fallen alle Benzodiazepine unter Schedule 1 der Hongkonger Verordnung über gefährliche Drogen (Chapter 134). Zuvor waren nur Brotizolam, Flunitrazepam und Triazolam als gefährliche Drogen eingestuft. ⓘ
Auf internationaler Ebene werden Benzodiazepine als kontrollierte Drogen der Liste IV eingestuft, mit Ausnahme von Flunitrazepam, das nach dem Übereinkommen über psychotrope Stoffe der Liste III angehört. ⓘ
In den USA sind Benzodiazepine verschreibungspflichtig und als Schedule IV drugs nach dem Federal Controlled Substances Act eingestuft. Die am häufigsten verwendeten Benzodiazepine in den USA und Kanada sind Alprazolam und Diazepam, gefolgt von Clonazepam und Lorazepam. Bei rund 1,25 Millionen Fällen, in denen Personen im Jahr 2011 in den USA aufgrund von Medikamentenmissbrauch in eine Notaufnahme kamen, waren in etwa 358.000 Fällen Benzodiazepine beteiligt, vorwiegend Alprazolam (123.750), Clonazepam (61.000), Lorazepam (43.000) und Diazepam (24.000). ⓘ
Die Rechtslage zu den einzelnen Benzodiazepinen ist vom jeweiligen Benzodiazepin und von der jeweiligen Gesetzgebung des Landes abhängig. Im Jahr 1984 wurden 33 Benzodiazepine als Schedule IV drug durch die United Nations Convention on Psychotropic Substances eingestuft. Midazolam (1990) und Brotizolam (1995) wurden später hinzugefügt. Flunitrazepam wurde 1995 in die Schedule III umgruppiert. Phenazepam (auch Fenazepam) wird außerhalb der Europäischen Union verwendet und befindet sich nicht in der UN-Konvention. ⓘ
Gebrauch in der Freizeit
Benzodiazepine gelten als stark süchtig machende Substanzen. Der nicht-medizinische Benzodiazepin-Konsum ist meist auf Personen beschränkt, die auch andere Substanzen konsumieren, d.h. auf Personen, die einen polyvalenten Konsum betreiben. Auf internationaler Ebene werden Benzodiazepine vom INCB als kontrollierte Drogen der Liste IV eingestuft, mit Ausnahme von Flunitrazepam, das nach dem Übereinkommen über psychotrope Stoffe in der Liste III geführt wird. In den einzelnen Ländern gibt es einige Unterschiede bei der Einstufung von Drogen; im Vereinigten Königreich beispielsweise gehören Midazolam und Temazepam zu den kontrollierten Drogen der Liste III. ⓘ
Das britische Recht schreibt vor, dass Temazepam (nicht aber Midazolam) sicher aufbewahrt werden muss. Die Anforderungen an die sichere Aufbewahrung sehen vor, dass Apotheker und Ärzte, die über Temazepam-Vorräte verfügen, diese in sicher befestigten, doppelt verschlossenen Sicherheitsschränken aus Stahl aufbewahren und ein schriftliches Register führen müssen, das gebunden sein und getrennte Einträge für Temazepam enthalten muss und mit Tinte ohne Verwendung von Korrekturflüssigkeit geschrieben sein muss (obwohl ein schriftliches Register für Temazepam im Vereinigten Königreich nicht erforderlich ist). Die Entsorgung abgelaufener Bestände muss von einem benannten Inspektor (entweder einem örtlichen Polizeibeamten oder einem Beamten der Gesundheitsbehörde) bezeugt werden. Der Konsum von Benzodiazepinen reicht vom gelegentlichen Konsum hoher Dosen bis hin zum chronischen und zwanghaften Konsum hoher Dosen. ⓘ
Benzodiazepine werden häufig von polyvalenten Drogenkonsumenten als Freizeitdroge konsumiert. Die Sterblichkeit ist bei polyvalenten Drogenkonsumenten, die auch Benzodiazepine konsumieren, höher. Starker Alkoholkonsum erhöht ebenfalls die Sterblichkeit unter polyvalenten Drogenkonsumenten. Abhängigkeit und Toleranz gegenüber Benzodiazepinen können sich bei Drogenmissbrauchern schnell entwickeln, oft verbunden mit einer Dosiseskalation; ein Entzugssyndrom kann bereits nach drei Wochen kontinuierlichen Konsums auftreten. Langfristiger Konsum kann sowohl physische als auch psychische Abhängigkeit und schwere Entzugssymptome wie Depressionen, Angstzustände (oft bis hin zu Panikattacken) und Agoraphobie verursachen. Benzodiazepine und insbesondere Temazepam werden manchmal intravenös verabreicht, was bei unsachgemäßer oder unsteriler Anwendung zu medizinischen Komplikationen wie Abszessen, Zellulitis, Thrombophlebitis, Arterienpunktion, tiefer Venenthrombose und Gangrän führen kann. Die gemeinsame Nutzung von Spritzen und Nadeln zu diesem Zweck birgt auch die Möglichkeit der Übertragung von Hepatitis, HIV und anderen Krankheiten. Benzodiazepine werden auch intranasal missbraucht, was zusätzliche gesundheitliche Folgen haben kann. Sobald eine Benzodiazepin-Abhängigkeit festgestellt wurde, stellt der Arzt den Patienten in der Regel auf eine äquivalente Diazepam-Dosis um, bevor er ein schrittweises Reduktionsprogramm beginnt. ⓘ
Eine australische Polizeistudie aus den Jahren 1999-2005 berichtet über vorläufige Ergebnisse, dass Benzodiazepin-Konsumenten nach eigenen Angaben seltener einer Vollzeitbeschäftigung nachgingen als Nicht-Konsumenten und dass sie häufiger staatliche Leistungen erhielten, Methamphetamin oder Heroin konsumierten und verhaftet oder inhaftiert wurden. Benzodiazepine werden manchmal zu kriminellen Zwecken eingesetzt; sie dienen dazu, ein Opfer in Fällen von drogengestützter Vergewaltigung oder Raub zu entmündigen. ⓘ
Insgesamt deuten anekdotische Hinweise darauf hin, dass Temazepam das psychologisch am stärksten gewohnheitsbildende (süchtig machende) Benzodiazepin sein könnte. Der nicht-medizinische Temazepam-Konsum hat in einigen Teilen der Welt, insbesondere in Europa und Australien, epidemische Ausmaße erreicht und ist in vielen südostasiatischen Ländern eine wichtige süchtig machende Substanz. Dies veranlasste die Behörden verschiedener Länder, Temazepam unter einen restriktiveren rechtlichen Status zu stellen. Einige Länder, wie z. B. Schweden, haben die Droge vollständig verboten. Temazepam hat auch bestimmte pharmakokinetische Eigenschaften in Bezug auf Absorption, Verteilung, Ausscheidung und Clearance, die es im Vergleich zu vielen anderen Benzodiazepinen für den nichtmedizinischen Gebrauch geeigneter machen. ⓘ
Tiermedizinische Anwendung
Benzodiazepine werden in der tierärztlichen Praxis zur Behandlung verschiedener Erkrankungen und Zustände eingesetzt. Wie beim Menschen werden sie in der Erstbehandlung von Krampfanfällen, Status epilepticus und Tetanus sowie als Erhaltungstherapie bei Epilepsie (insbesondere bei Katzen) eingesetzt. Bei Klein- und Großtieren (einschließlich Pferden, Schweinen, Rindern, exotischen und wilden Tieren) werden sie wegen ihrer anxiolytischen und sedierenden Wirkung, als Prämedikation vor Operationen, zur Einleitung von Narkosen und als Ergänzung zu Narkosen eingesetzt. ⓘ
Analytik
Aufgrund der toxikologischen Eigenschaften der Benzodiazepine besteht großes Interesse an der rechtssicheren qualitativen und quantitativen Bestimmung in den unterschiedlichsten Untersuchungsgütern. Als analytische Methoden werden in der Regel nach adäquater Probenvorbereitung die Kopplung zwischen der Gaschromatographie, HPLC und Massenspektrometrie eingesetzt. Zum Nachweis natürlich vorkommender Benzodiazepine in biologischen Materialien, wie z. B. Nahrungsmitteln, Pflanzen, menschlichen Gehirngewebeproben von vor 1960 u. a., liegt eine umfangreiche Untersuchung unter Anwendung von GC/MS-Kopplung und Radiorezeptorassays vor. ⓘ
Verordnungspraxis in Deutschland und Kritik
Die Verordnung von Benzodiazepinen in Deutschland ging von 228 Millionen definierten Tagestherapiedosen (DDD) im Jahr 1995 auf 68 Millionen DDD im Jahr 2004 zurück. ⓘ
Allerdings hat die Anzahl der Verordnungen auf Privatrezepten zugenommen, gemäß der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN):
„Die Verordnung von Benzodiazepinen zulasten der Gesetzlichen Krankenkassen (GKV) ging von 11 Mio. (1993) auf 2,5 Mio. Packungen (2004) zurück, während laut Einkaufsstatistik die Abgabe durch Apotheken nur von 12,7 Mio. auf 5,6 Mio. Packungen zurückging. Z-Drugs (Zaleplon, Zopiclon, Zolpidem) nahmen in der GKV von 2,1 Mio.(1993) auf 3,8 Mio. Packungen (2004) zu, die Abgabe durch Apotheken laut Einkaufsstatistik aber wesentlich ausgeprägter von 2,2 Mio. auf 7,4 Mio. Packungen. Dies interpretieren die Autoren Hoffmann, Glaeske, Scharffetter wohl zutreffend als vermehrte Verordnung auf Privatrezept. Die Datenbasis erlaubt nicht den Versicherungsstatus (GKV/PKV) der Patienten festzustellen. Es erscheint aber plausibel anzunehmen, dass die steigende Zahl von Verordnungen von Benzodiazepinhypnotika auf Privatrezept auch GKV-Versicherten gilt. Letztendlich basieren die Empfehlungen der AkdÄ auf der Vermutung, dass die Verordnung von Benzodiazepinhypnotika auf Privatrezept bei Kassenpatienten auf einen Missbrauch dieser Substanzgruppe hinweise, der durch eine solche Verordnungsweise weniger transparent und nachvollziehbar gemacht werden solle.“
Aufgrund des hohen Suchtpotenzials (das zu Zeiten der Markteinführung der ersten Benzodiazepine fast gänzlich unbekannt war), aber ebenso kritischer (Fach-)Presseberichte, insbesondere über empirische Studien, welche ein möglicherweise erhöhtes Demenzrisiko aufzeigten, sind die Verschreibungen von benzodiazepinhaltigen Arzneimitteln in Deutschland in den letzten Jahren bis 2018 immer weiter zurückgegangen. Besonders deutlich wird dies bei Lorazepam, welches 2007 den zweiten Platz der meistverschriebenen Psychopharmaka in Deutschland belegte, bis in das Jahr 2013 jedoch auf Platz 15 abgerutscht ist. ⓘ
Deutschland
Benzodiazepine sind betäubungsmittelrechtlich geregelt oder durch das Neue-psychoaktive-Stoffe-Gesetz (NpSG). Jedoch sind sie in der Verwendung als Arzneimittel vielfach bis zu bestimmten Höchstmengen von den Regelungen der Betäubungsmittel-Verschreibungs-Verordnung ausgenommen („ausgenommene Zubereitungen“) und können auf einem normalen Rezept verordnet werden. Der Gesetzgeber hat hierzu Höchstmengen pro abgeteilter Form (Tablette, Suppositorium, Ampulle, Volumeneinheit bei Tropfen) und/oder Höchstmengen pro Packung festgelegt. Diese Höchstmengen sind für jeden einzelnen Wirkstoff einzeln festgelegt (z. B. 10 mg pro abgeteilter Tabletten-Einheit für Diazepam) und ergeben sich aus der Anlage III zum BtMG. Mengen darüber hinaus erfordern ein BtM-Rezept.
- Siehe auch: → Liste von Betäubungsmitteln nach dem Betäubungsmittelgesetz ⓘ
Singapur
In Singapur ist Nimetazepam als Class C controlled drug eingestuft. ⓘ