Sonografie
| Medizinischer Ultraschall ⓘ | |
|---|---|
 Sonograph bei der Echokardiographie eines Kindes | |
| ICD-10-PCS | B?4 |
| ICD-9-CM | 88.7 |
| MeSH | D014463 |
| OPS-301-Kode | 3-03...3-05 |
Der medizinische Ultraschall umfasst sowohl diagnostische Verfahren (vor allem bildgebende Verfahren) unter Verwendung von Ultraschall als auch therapeutische Anwendungen des Ultraschalls. In der Diagnostik wird er eingesetzt, um ein Bild von inneren Körperstrukturen wie Sehnen, Muskeln, Gelenken, Blutgefäßen und inneren Organen zu erzeugen, um bestimmte Merkmale (z. B. Entfernungen und Geschwindigkeiten) zu messen oder um einen informativen Ton zu erzeugen. Ihr Ziel ist es in der Regel, eine Krankheitsquelle zu finden oder eine Pathologie auszuschließen. Die Verwendung von Ultraschall zur Erzeugung visueller Bilder für die Medizin wird als medizinische Sonografie oder einfach als Sonographie bezeichnet. Die Untersuchung schwangerer Frauen mittels Ultraschall wird als geburtshilfliche Sonographie bezeichnet und war eine frühe Entwicklung der klinischen Sonographie. ⓘ
Ultraschall besteht aus Schallwellen mit Frequenzen, die deutlich über dem Bereich des menschlichen Gehörs liegen (>20.000 Hz). Ultraschallbilder, auch Sonogramme genannt, werden erzeugt, indem Ultraschallimpulse mit einer Sonde in das Gewebe gesendet werden. Die Ultraschallimpulse werden von Geweben mit unterschiedlichen Reflexionseigenschaften reflektiert und an die Sonde zurückgesendet, die sie aufzeichnet und als Bild darstellt. ⓘ
Es können viele verschiedene Arten von Bildern erzeugt werden. Das gebräuchlichste ist ein B-Mode-Bild (Helligkeit), das die akustische Impedanz eines zweidimensionalen Gewebequerschnitts darstellt. Andere Arten zeigen den Blutfluss, die Bewegung des Gewebes im Laufe der Zeit, die Lage des Blutes, das Vorhandensein bestimmter Moleküle, die Steifheit des Gewebes oder die Anatomie einer dreidimensionalen Region. ⓘ
Im Vergleich zu anderen medizinischen Bildgebungsmodalitäten hat Ultraschall mehrere Vorteile. Er liefert Bilder in Echtzeit, ist tragbar und kann daher an das Krankenbett gebracht werden. Er ist wesentlich kostengünstiger als andere bildgebende Verfahren und kommt ohne schädliche ionisierende Strahlung aus. Zu den Nachteilen gehören verschiedene Einschränkungen des Sichtfelds, die Notwendigkeit der Mitarbeit des Patienten, die Abhängigkeit vom Körperbau des Patienten, die Schwierigkeit, durch Knochen, Luft oder Gase verdeckte Strukturen abzubilden, und die Notwendigkeit eines geschulten Bedieners, der in der Regel eine professionelle Ausbildung hat. Aufgrund dieser Nachteile erfreuen sich neuartige, tragbare Ultraschallgeräte zunehmender Beliebtheit. Diese Miniaturgeräte überwachen kontinuierlich die Vitalfunktionen und schlagen bei ersten Anzeichen von Anomalien Alarm. ⓘ
Die Sonografie (Ultraschall) ist in der Medizin weit verbreitet. Mit Hilfe des Ultraschalls können sowohl diagnostische als auch therapeutische Verfahren durchgeführt werden, um interventionelle Eingriffe wie Biopsien oder die Ableitung von Flüssigkeitsansammlungen zu leiten, die sowohl diagnostisch als auch therapeutisch sein können. Sonographen sind medizinische Fachkräfte, die Untersuchungen durchführen, die traditionell von Radiologen, d. h. Ärzten, die auf die Anwendung und Interpretation medizinischer Bildgebungsverfahren spezialisiert sind, oder von Kardiologen im Falle der Herzultraschalluntersuchung (Echokardiographie) interpretiert werden. In zunehmendem Maße setzen Ärzte und andere Fachkräfte des Gesundheitswesens, die die Patienten direkt betreuen, Ultraschall in der Praxis und im Krankenhaus ein (Point-of-Care-Ultraschall). ⓘ
Die Sonografie eignet sich gut zur Darstellung von Weichteilen des Körpers. Oberflächliche Strukturen wie Muskeln, Sehnen, Hoden, Brust, Schilddrüse und Nebenschilddrüsen sowie das Gehirn von Neugeborenen werden mit höheren Frequenzen (7-18 MHz) abgebildet, die eine bessere lineare (axiale) und horizontale (laterale) Auflösung ermöglichen. Tiefere Strukturen wie Leber und Niere werden mit niedrigeren Frequenzen (1-6 MHz) abgebildet, die eine geringere axiale und laterale Auflösung aufweisen, da sie tiefer in das Gewebe eindringen. ⓘ
Für die meisten Bildgebungszwecke kann ein Universal-Ultraschallwandler verwendet werden, doch kann in bestimmten Situationen der Einsatz eines Spezialwandlers erforderlich sein. Die meisten Ultraschalluntersuchungen werden mit einem Schallkopf an der Körperoberfläche durchgeführt, aber eine bessere Visualisierung ist oft möglich, wenn ein Schallkopf im Inneren des Körpers platziert werden kann. Zu diesem Zweck werden in der Regel spezielle Schallköpfe verwendet, darunter transvaginale, endorektale und transösophageale Schallköpfe. Im Extremfall können sehr kleine Schallköpfe an Kathetern mit geringem Durchmesser angebracht und in Blutgefäße eingeführt werden, um die Wände und Erkrankungen dieser Gefäße abzubilden. ⓘ
Arten
In der medizinischen Bildgebung werden verschiedene Arten von Ultraschall verwendet. Diese sind:
- A-Mode: Der A-Mode (Amplitudenmodus) ist der einfachste. Ein einzelner Schallkopf tastet eine Linie durch den Körper ab, wobei die Echos auf dem Bildschirm als Funktion der Tiefe dargestellt werden. Therapeutischer Ultraschall, der auf einen bestimmten Tumor oder Zahnstein abzielt, wird im A-Modus durchgeführt, um die zerstörerische Wellenenergie punktgenau zu fokussieren.
- B-Modus oder 2D-Modus: Im B-Modus (Helligkeitsmodus) tastet eine lineare Anordnung von Schallköpfen gleichzeitig eine Ebene durch den Körper ab, die auf dem Bildschirm als zweidimensionales Bild dargestellt werden kann. Diese Methode ist heute eher als 2D-Modus bekannt. ⓘ
- B-Flow ist ein Modus, bei dem sich bewegende Reflektoren (hauptsächlich rote Blutkörperchen) digital hervorgehoben werden, während die Signale des umgebenden stationären Gewebes unterdrückt werden. Damit können fließendes Blut und das umgebende stationäre Gewebe gleichzeitig sichtbar gemacht werden. Es ist somit eine Alternative oder Ergänzung zur Doppler-Ultraschalluntersuchung bei der Darstellung des Blutflusses.
- C-Mode: Ein C-Mode-Bild wird in einer Ebene senkrecht zu einem B-Mode-Bild erzeugt. Es wird ein Gate verwendet, das Daten aus einer bestimmten Tiefe aus einer A-Mode-Linie auswählt; dann wird der Schallkopf in der 2D-Ebene bewegt, um die gesamte Region in dieser festgelegten Tiefe abzutasten. Wenn der Schallkopf das Gebiet spiralförmig durchläuft, kann eine Fläche von 100 cm2 in etwa 10 Sekunden gescannt werden.
- M-Modus: Im M-Mode (Bewegungsmodus) werden Impulse in schneller Folge ausgesendet - jedes Mal wird entweder ein A-Mode- oder ein B-Mode-Bild aufgenommen. Im Laufe der Zeit ist dies vergleichbar mit der Aufzeichnung eines Videos im Ultraschall. Da sich die Organgrenzen, die die Reflexionen erzeugen, relativ zur Sonde bewegen, kann damit die Geschwindigkeit bestimmter Organstrukturen bestimmt werden.
- Doppler-Modus: In diesem Modus wird der Doppler-Effekt zur Messung und Darstellung des Blutflusses genutzt.
- Farbdoppler: Geschwindigkeitsinformationen werden als farbkodiertes Overlay über einem B-Mode-Bild dargestellt
- Kontinuierliche Welle (CW) Doppler: Die Doppler-Informationen werden entlang einer Linie durch den Körper abgetastet, und alle zu jedem Zeitpunkt ermittelten Geschwindigkeiten werden (auf einer Zeitachse) dargestellt.
- Gepulste Welle (PW) Doppler: Doppler-Informationen werden nur aus einem kleinen Probenvolumen (definiert als 2D-Bild) abgetastet und auf einer Zeitachse dargestellt
- Duplex: Der Begriff bezieht sich auf die Tatsache, dass 2 Ultraschallmodi gleichzeitig verwendet werden, d. h. im Allgemeinen die gleichzeitige Darstellung von 2D- (B-Modus) und PW-Doppler-/Farbdopplerinformationen.
- Triplex: Wenn 2D-Bild (B-Mode) und Farbdoppler mit Spektraldoppler kombiniert werden, entsteht ein Triplex-Ultraschall. Wenn Sie im Triplex-Bild den Cursor auf einen beliebigen Punkt setzen, wird die Spektralmessung des Punktes unter dem Bild angezeigt.
- Impulsinversionsmodus: Zwei aufeinanderfolgende Pulse mit entgegengesetztem Vorzeichen werden ausgesendet und dann voneinander subtrahiert. Dies bedeutet, dass alle linear reagierenden Bestandteile verschwinden, während Gase mit nichtlinearer Kompressibilität hervorstechen. Die Impulsinversion kann auch in ähnlicher Weise wie im harmonischen Modus verwendet werden; siehe unten:
- Harmonischer Modus: Ein Schallkopf sendet fundamentale Ultraschallimpulse in den Körper, und ein zentraler, schmaler Strahl harmonischer Obertöne wird nach dem Durchqueren des Körpergewebes zurückreflektiert. Wenn der harmonische Modus eingeschaltet ist, wird nur dieser schmale Strahl von Impulsen erfasst. Die grundlegenden Ultraschallimpulse und die Streuimpulse werden entfernt. Dadurch werden die laterale und die Kontrastauflösung verbessert. ⓘ
Verwendungen

Ein wesentlicher Vorteil der Sonografie gegenüber dem in der Medizin ebenfalls häufig verwendeten Röntgen liegt in der Unschädlichkeit der eingesetzten Schallwellen. Auch sensible Gewebe wie bei Ungeborenen werden nicht beschädigt, die Untersuchung verläuft schmerzfrei. ⓘ
Neben der Herztonwehenschreibung (Kardiotokografie) ist sie ein Standardverfahren in der Schwangerschaftsvorsorge. Eine spezielle Untersuchung der Pränataldiagnostik zur Erkennung von Entwicklungsstörungen und körperlichen Besonderheiten ist der Feinultraschall. ⓘ
Die Sonografie ist das wichtigste Verfahren bei der Differentialdiagnose eines akuten Abdomens, bei Gallensteinen oder bei der Beurteilung von Gefäßen und deren Durchlässigkeit, vor allem an den Beinen. Weiterhin wird sie standardmäßig zur Untersuchung der Schilddrüse, des Herzens – dann Echokardiografie oder Ultraschallkardiografie (UKG) genannt –, der Nieren, der Harnwege und der Harnblase benutzt. Durch den Einsatz von Echokontrastverstärkern (Kontrastmittel) ist in geeigneten Fällen eine weitere Verbesserung der Diagnostik möglich. ⓘ
In der Gynäkologie werden mit einer vaginal eingeführten Sonde Eierstöcke und Gebärmutter betrachtet. ⓘ
Die Ultraschallanwendung ist geeignet zur Erstbeurteilung und für Verlaufskontrollen, insbesondere bei medikamentösen oder strahlentherapeutischen Behandlungen bösartiger Erkrankungen. ⓘ
Mit Ultraschall können krebsverdächtige Herde erkannt und erste Hinweise auf ihre Bösartigkeit gewonnen werden. Darüber hinaus sind ultraschallgesteuerte Biopsien und Zytologien (Entnahmen von Gewebeproben oder freier Flüssigkeit) durchführbar. ⓘ
Die Aufnahme von Ultraschallbildsequenzen insbesondere in Verbindung mit Kontrastmitteln erlaubt die Beurteilung der Perfusion verschiedener Organe wie z. B. Leber oder Gehirn durch die Verlaufsvisualisierung des Kontrastmittelniveaus im Blutkreislauf. Dies unterstützt z. B. eine frühzeitige Diagnose eines ischämischen Schlaganfalls. ⓘ
Eine aktuelle Entwicklung ist die Diagnose von Knochenbrüchen und deren Verlaufskontrolle. Insbesondere bei Brüchen im Kindesalter ist in bestimmten Regionen eine ultraschallbasierte Darstellung von Frakturen mit einer Genauigkeit möglich, die Röntgenbilder überflüssig machen kann. Zum gegenwärtigen Zeitpunkt ist der Einsatz dieser Fraktursonografie bei handgelenksnahen Unterarmfrakturen, Ellenbogen- und Oberarmbrüchen möglich. ⓘ
Anästhesie
In der Anästhesiologie wird Ultraschall häufig zur Führung der Nadeln bei der Injektion von Lokalanästhetika in der Nähe der im Ultraschallbild erkennbaren Nerven (Nervenblockade) verwendet. Er wird auch für Gefäßzugänge wie die Kanülierung großer zentraler Venen und für schwierige arterielle Kanülierungen verwendet. Der transkranielle Doppler wird häufig von Neuroanästhesisten eingesetzt, um Informationen über die Flussgeschwindigkeit in den basalen Hirngefäßen zu erhalten. ⓘ
Angiologie (Gefäße)

In der Angiologie oder Gefäßmedizin wird der Duplex-Ultraschall (B-Mode-Bildgebung kombiniert mit Doppler-Flussmessung) zur Diagnose von Arterien- und Venenerkrankungen eingesetzt. Dies ist besonders wichtig bei potenziellen neurologischen Problemen, bei denen der Carotis-Ultraschall üblicherweise zur Beurteilung des Blutflusses und möglicher oder vermuteter Stenosen in den Carotis-Arterien eingesetzt wird, während der transkranielle Doppler zur Darstellung des Flusses in den intrazerebralen Arterien verwendet wird. ⓘ
Beim intravaskulären Ultraschall (IVUS) wird ein speziell entwickelter Katheter verwendet, an dessen distalem Ende eine miniaturisierte Ultraschallsonde angebracht ist, die dann in ein Blutgefäß eingeführt wird. Das proximale Ende des Katheters wird an ein computergestütztes Ultraschallgerät angeschlossen und ermöglicht die Anwendung von Ultraschalltechnologie, z. B. eines piezoelektrischen Wandlers oder eines kapazitiven mikrobearbeiteten Ultraschallwandlers, um das Endothel von Blutgefäßen bei lebenden Personen sichtbar zu machen. ⓘ
Bei dem häufigen und potenziell schwerwiegenden Problem der Blutgerinnsel in den tiefen Beinvenen spielt der Ultraschall eine wichtige diagnostische Rolle, während sich die Ultraschalluntersuchung der chronischen Veneninsuffizienz der Beine auf die oberflächlichen Venen konzentriert, um die Planung geeigneter Eingriffe zur Linderung der Symptome oder zur Verbesserung der Kosmetik zu unterstützen. ⓘ
Kardiologie (Herz)
Die Echokardiographie ist ein wichtiges Instrument in der Kardiologie, das bei der Beurteilung der Herzklappenfunktion, wie Stenose oder Insuffizienz, der Stärke der Herzmuskelkontraktion und der Hypertrophie oder Dilatation der Hauptkammern hilft. (Ventrikel und Vorhof) ⓘ
Notfallmedizin
Der Point-of-Care-Ultraschall findet in der Notfallmedizin zahlreiche Anwendungen. Dazu gehören die Unterscheidung zwischen kardialen und pulmonalen Ursachen akuter Atemnot und die FAST-Untersuchung (Focused Assessment with Sonography for Trauma), die um die Untersuchung auf signifikantes Hämoperitoneum oder Perikardtamponade nach Trauma (EFAST) erweitert wurde. Weitere Anwendungen sind die Unterstützung bei der Differenzierung von Ursachen für Bauchschmerzen wie Gallen- und Nierensteine. In den Facharztausbildungsprogrammen für Notfallmedizin wird der Einsatz von Ultraschall am Krankenbett während der Ausbildung von Ärzten seit langem gefördert. ⓘ
Gastroenterologie/Kolorektale Chirurgie
Sowohl der abdominale als auch der endoanale Ultraschall werden in der Gastroenterologie und der kolorektalen Chirurgie häufig eingesetzt. Bei der abdominalen Sonografie können die wichtigsten Organe des Abdomens wie Bauchspeicheldrüse, Aorta, untere Hohlvene, Leber, Gallenblase, Gallengänge, Nieren und Milz abgebildet werden. Allerdings können die Schallwellen durch Gase im Darm blockiert und durch Fett in unterschiedlichem Maße abgeschwächt werden, was die diagnostischen Möglichkeiten manchmal einschränkt. Der Blinddarm kann manchmal sichtbar werden, wenn er entzündet ist (z. B. bei einer Blinddarmentzündung), und die Ultraschalluntersuchung ist die erste Wahl bei der Bildgebung, wobei Strahlung möglichst vermieden werden sollte. Der endoanale Ultraschall wird insbesondere bei der Untersuchung anorektaler Symptome wie Stuhlinkontinenz oder behinderter Stuhlgang eingesetzt. Er bildet die unmittelbare perianale Anatomie ab und ist in der Lage, okkulte Defekte wie z. B. einen Riss des Analschließmuskels zu erkennen. Die Ultraschalluntersuchung von Lebertumoren ermöglicht sowohl die Erkennung als auch die Charakterisierung von Tumoren. ⓘ
Gynäkologie und Geburtshilfe

Die gynäkologische Sonographie untersucht die weiblichen Beckenorgane (insbesondere die Gebärmutter, die Eierstöcke und die Eileiter) sowie die Blase, die Adnexe und den Pouch of Douglas. Es werden Schallköpfe verwendet, die für Zugänge durch die untere Bauchdecke, kurvilineare und sektorale Schallköpfe sowie spezielle Schallköpfe wie der transvaginale Ultraschall konzipiert sind. ⓘ
Die gynäkologische Sonografie wurde ursprünglich in den späten 1950er und 1960er Jahren von Sir Ian Donald entwickelt und wird in der Schwangerschaft häufig eingesetzt, um die Entwicklung und das Aussehen des Fötus zu überprüfen. Mit ihrer Hilfe lassen sich viele Erkrankungen erkennen, die für die Mutter und/oder das Kind potenziell schädlich sein könnten und die ohne Sonographie möglicherweise nicht oder nur verzögert diagnostiziert würden. Derzeit geht man davon aus, dass das Risiko einer verzögerten Diagnose größer ist als das geringe Risiko, das mit einer Ultraschalluntersuchung verbunden ist, wenn überhaupt. Von der Verwendung zu nichtmedizinischen Zwecken, wie z. B. Videos und Fotos des Fötus als Andenken, wird jedoch abgeraten. ⓘ
Ultraschalluntersuchungen in der Geburtshilfe dienen in erster Linie dazu:
- die Schwangerschaft zu datieren (Gestationsalter)
- die Lebensfähigkeit des Fötus zu bestätigen
- Bestimmung der Lage des Fötus, intrauterin oder ektopisch
- Überprüfung der Lage der Plazenta in Bezug auf den Gebärmutterhals
- Überprüfung der Anzahl der Föten (Mehrlingsschwangerschaft)
- Prüfung auf größere körperliche Anomalien.
- Beurteilung des fetalen Wachstums (auf Anzeichen einer intrauterinen Wachstumsrestriktion (IUGR))
- Überprüfung der fetalen Bewegungen und des Herzschlags.
- Bestimmen des Geschlechts des Babys ⓘ
Laut dem Europäischen Komitee für medizinische Ultraschallsicherheit (ECMUS)
Ultraschalluntersuchungen sollten nur von kompetentem Personal durchgeführt werden, das in Sicherheitsfragen geschult und auf dem neuesten Stand ist. Ultraschall erzeugt Erwärmung, Druckveränderungen und mechanische Störungen im Gewebe. Diagnostischer Ultraschall kann zu Temperaturerhöhungen führen, die für empfindliche Organe und den Embryo/Fötus gefährlich sind. Biologische Wirkungen nicht-thermischen Ursprungs wurden bei Tieren festgestellt, aber bisher wurden keine derartigen Wirkungen beim Menschen nachgewiesen, es sei denn, es liegt ein Mikroblasenkontrastmittel vor.
Es sollte jedoch darauf geachtet werden, dass niedrige Leistungseinstellungen verwendet werden und das Scannen des fötalen Gehirns mit gepulsten Wellen vermieden wird, es sei denn, dies ist bei Hochrisikoschwangerschaften ausdrücklich angezeigt. ⓘ
Die von der britischen Regierung (Gesundheitsministerium) für den Zeitraum 2005-2006 veröffentlichten Zahlen zeigen, dass nicht-geburtshilfliche Ultraschalluntersuchungen mehr als 65 % der insgesamt durchgeführten Ultraschalluntersuchungen ausmachten. ⓘ
Hämodynamik (Blutkreislauf)
Die Blutgeschwindigkeit kann in verschiedenen Blutgefäßen wie der mittleren Hirnarterie oder der absteigenden Aorta mit relativ kostengünstigen und risikoarmen Ultraschall-Doppler-Sonden gemessen werden, die an tragbaren Monitoren angebracht sind. Diese ermöglichen eine nicht-invasive oder transkutane (nicht stechende) minimal-invasive Bewertung des Blutflusses. Gängige Beispiele sind der transkranielle Doppler, der ösophageale Doppler und der suprasternale Doppler. ⓘ
Otolaryngologie (Kopf und Hals)
Die meisten Strukturen des Halses, einschließlich der Schilddrüse und der Nebenschilddrüsen, der Lymphknoten und der Speicheldrüsen, lassen sich mit Hochfrequenz-Ultraschall gut und mit außergewöhnlicher anatomischer Detailgenauigkeit darstellen. Ultraschall ist das bevorzugte bildgebende Verfahren für Schilddrüsentumore und -läsionen, und sein Einsatz ist wichtig für die Beurteilung, präoperative Planung und postoperative Überwachung von Patienten mit Schilddrüsenkrebs. Viele andere gutartige und bösartige Erkrankungen im Kopf- und Halsbereich können mit Hilfe von diagnostischem Ultraschall und ultraschallgestützten Verfahren differenziert, beurteilt und behandelt werden. ⓘ
Neonatologie
In der Neonatologie kann der transkranielle Doppler zur grundlegenden Beurteilung intrazerebraler Strukturanomalien, bei Verdacht auf Blutungen, Ventrikulomegalie oder Hydrozephalus und anoxische Insulte (periventrikuläre Leukomalazie) eingesetzt werden. Sie kann durch die weichen Stellen im Schädel eines Neugeborenen (Fontanelle) durchgeführt werden, bis sich diese im Alter von etwa 1 Jahr vollständig schließen und eine praktisch undurchdringliche akustische Barriere für den Ultraschall gebildet haben. Die häufigste Stelle für Schädel-Ultraschall ist die vordere Fontanelle. Je kleiner die Fontanelle ist, desto mehr ist das Bild beeinträchtigt. ⓘ
Ophthalmologie (Augen)
In der Ophthalmologie und Optometrie gibt es zwei Hauptformen der Augenuntersuchung mit Ultraschall:
- Die A-Scan-Ultraschallbiometrie wird gemeinhin als A-Scan (Amplituden-Scan) bezeichnet. Der A-Scan liefert Daten über die Länge des Auges, die bei häufigen Sehstörungen eine wichtige Rolle spielt, insbesondere bei der Bestimmung der Stärke einer Intraokularlinse nach einer Kataraktextraktion.
- Die B-Scan-Ultraschalluntersuchung ist eine B-Mode-Untersuchung, die eine Querschnittsansicht des Auges und der Augenhöhle liefert. Sie wird in der Notaufnahme häufig zur rechtzeitigen Diagnose von Erkrankungen wie Netzhaut- oder Glaskörperablösung, Netzhaut- und Glaskörperblutungen und intraokularen Fremdkörpern eingesetzt und ist wichtig. ⓘ

Eine Ultraschalluntersuchung kann je nach Anforderung mit verschiedenen Ultraschallsonden und unterschiedlicher Auswertung und Darstellung der Messergebnisse durchgeführt werden, was man als Mode (engl. für: Methode, Verfahren) bezeichnet. Die Bezeichnungen in der Raster Ultraschallmikroskopie (engl.: Scanning Acoustic Microscopy, SAM) sind aufgrund der Fokussierung des Strahles leicht unterschiedlich und bezeichnen primär die unterschiedlichen Dimensionen (A-, B-, C-Scan mode). ⓘ
Pulmonologie (Lunge)
Ultraschall wird zur Beurteilung der Lunge in verschiedenen Bereichen eingesetzt, darunter Intensivmedizin, Notfallmedizin, Unfallchirurgie und Allgemeinmedizin. Dieses bildgebende Verfahren wird am Krankenbett oder am Untersuchungstisch eingesetzt, um eine Reihe verschiedener Lungenanomalien zu beurteilen und Verfahren wie die Thorakozentese (Ableitung von Pleuraflüssigkeit (Erguss)), die Nadelaspirationsbiopsie und das Legen von Kathetern zu unterstützen. Obwohl die in der Lunge vorhandene Luft eine gute Durchdringung der Ultraschallwellen nicht zulässt, kann die Interpretation spezifischer Artefakte, die auf der Lungenoberfläche entstehen, zur Erkennung von Anomalien genutzt werden. ⓘ
Grundlagen des Lungen-Ultraschalls
- Die normale Oberfläche der Lunge: Die Lungenoberfläche besteht aus der viszeralen und parietalen Pleura. Diese beiden Oberflächen sind in der Regel aneinandergeschoben und bilden die Pleurallinie, die die Grundlage des Lungen- (oder Pleura-) Ultraschalls ist. Diese Linie ist bei den meisten Erwachsenen weniger als einen Zentimeter unterhalb der Rippenlinie sichtbar. Im Ultraschall wird sie als hyperechoische (hellweiße) horizontale Linie sichtbar, wenn die Ultraschallsonde senkrecht auf die Haut gerichtet wird.
- Artefakte: Die Ultraschalluntersuchung der Lunge beruht auf Artefakten, die andernfalls als Hindernis für die Bildgebung gelten würden. Luft blockiert den Ultraschallstrahl, so dass die Darstellung von gesundem Lungengewebe mit dieser Art der Bildgebung nicht praktikabel ist. Daher haben Ärzte und Ultraschalldiagnostiker gelernt, Muster zu erkennen, die der Ultraschallstrahl bei der Darstellung von gesundem und krankem Lungengewebe erzeugt. Zu den drei häufigsten Artefakten, die bei der Ultraschalluntersuchung der Lunge beobachtet und verwendet werden, gehören Lungengleiten, A-Linien und B-Linien.
- § Lungengleiten: Das Vorhandensein eines Lungengleitens, das auf das Schimmern der Pleuralinie hinweist, das durch die Bewegung der viszeralen und parietalen Pleura gegeneinander bei der Atmung entsteht (manchmal als "Ameisenmarsch" beschrieben), ist der wichtigste Befund bei einer normalen belüfteten Lunge. Das Gleiten der Lunge zeigt sowohl an, dass die Lunge an der Brustwand vorhanden ist als auch, dass die Lunge funktioniert.
- § A-Linien: Wenn der Ultraschallstrahl auf die Pleuralinie trifft, wird er zurückreflektiert, wodurch eine helle weiße horizontale Linie entsteht. Die anschließenden Nachhallartefakte, die als gleichmäßig verteilte horizontale Linien tief in der Pleura erscheinen, sind A-Linien. Letztlich sind die A-Linien eine Reflexion des Ultraschallstrahls an der Pleura, wobei der Abstand zwischen den A-Linien dem Abstand zwischen der parietalen Pleura und der Hautoberfläche entspricht. A-Linien zeigen das Vorhandensein von Luft an, was bedeutet, dass diese Artefakte in einer normalen gesunden Lunge (und auch bei Patienten mit Pneumothorax) vorhanden sein können.
- § B-Linien: B-Linien sind ebenfalls Nachhall-Artefakte. Sie werden als hyperechoische vertikale Linien dargestellt, die sich von der Pleura bis zum Rand des Ultraschallbildschirms erstrecken. Diese Linien sind scharf definiert und laserartig und verblassen in der Regel nicht, wenn sie auf dem Bildschirm nach unten wandern. Einige wenige B-Linien, die sich mit dem gleitenden Rippenfell mitbewegen, können in einer normalen Lunge aufgrund von akustischen Impedanzunterschieden zwischen Wasser und Luft gesehen werden. Übermäßige B-Linien (drei oder mehr) sind jedoch abnormal und weisen in der Regel auf eine zugrunde liegende Lungenpathologie hin. ⓘ
Mit Ultraschall beurteilte Lungenpathologie
- Lungenödem: Die Ultraschalluntersuchung der Lunge hat sich als sehr empfindlich für den Nachweis eines Lungenödems erwiesen. Er ermöglicht eine Verbesserung der Diagnose und des Managements kritisch kranker Patienten, insbesondere wenn er in Kombination mit der Echokardiographie eingesetzt wird. Das sonografische Merkmal, das bei einem Lungenödem auftritt, sind multiple B-Linien. B-Linien können auch in einer gesunden Lunge auftreten; das Vorhandensein von 3 oder mehr B-Linien in den vorderen oder seitlichen Lungenregionen ist jedoch immer abnormal. Bei einem Lungenödem weisen die B-Linien auf eine Zunahme der Wassermenge in der Lunge außerhalb der Lungengefäße hin. B-Linien können auch bei einer Reihe anderer Erkrankungen wie Lungenentzündung, Lungenkontusion und Lungeninfarkt auftreten. Darüber hinaus ist es wichtig zu wissen, dass es mehrere Arten von Wechselwirkungen zwischen der Pleuraoberfläche und der Ultraschallwelle gibt, die Artefakte erzeugen können, die den B-Linien ähneln, aber keine pathologische Bedeutung haben.
- Pneumothorax: In klinischen Situationen, in denen ein Pneumothorax vermutet wird, kann die Ultraschalluntersuchung der Lunge bei der Diagnose helfen. Bei einem Pneumothorax befindet sich Luft zwischen den beiden Schichten des Rippenfells, so dass im Ultraschall kein Lungengleiten zu erkennen ist. Der negative prädiktive Wert für Lungengleiten im Ultraschall wird mit 99,2-100 % angegeben - kurz gesagt, wenn Lungengleiten vorhanden ist, wird ein Pneumothorax effektiv ausgeschlossen. Das Fehlen eines Lungengleitens ist jedoch nicht unbedingt spezifisch für einen Pneumothorax, da es auch andere Erkrankungen gibt, die diesen Befund hervorrufen können, z. B. akutes Atemnotsyndrom, Lungenkonsolidierungen, Pleuraverwachsungen und Lungenfibrose.
- Pleuraerguss: Der Lungenultraschall ist ein kostengünstiges, sicheres und nicht-invasives bildgebendes Verfahren, das zur sofortigen Visualisierung und Diagnose von Pleuraergüssen beitragen kann. Ergüsse können durch eine Kombination aus körperlicher Untersuchung, Perkussion und Auskultation des Brustkorbs diagnostiziert werden. Diese Untersuchungstechniken können jedoch durch eine Reihe von Faktoren erschwert werden, wie z. B. das Vorhandensein einer mechanischen Beatmung, Adipositas oder die Position des Patienten, die alle die Empfindlichkeit der körperlichen Untersuchung verringern. Daher kann die Ultraschalluntersuchung der Lunge ein zusätzliches Hilfsmittel zur Ergänzung von Röntgenaufnahmen und CT der Brust sein. Pleuraergüsse erscheinen auf dem Ultraschall eher als strukturelle Bilder innerhalb des Thorax denn als Artefakt. Sie weisen in der Regel vier deutliche Grenzen auf, darunter die Pleuralinie, zwei Rippenschatten und einen tiefen Rand. Bei schwerkranken Patienten mit Pleuraerguss kann die Ultraschalluntersuchung bei der Einführung von Nadeln, der Thorakozentese und der Einführung einer Thoraxdrainage helfen.
- Lungenkrebs-Staging: In der Pulmologie werden endobronchiale Ultraschallsonden (EBUS) auf standardmäßige flexible endoskopische Sonden aufgesetzt und von Pulmologen zur direkten Visualisierung endobronchialer Läsionen und Lymphknoten vor einer transbronchialen Nadelaspiration verwendet. EBUS wird u. a. bei der Stadieneinteilung von Lungenkrebs eingesetzt, da es die Entnahme von Lymphknoten ohne größere Operation ermöglicht.
- COVID-19: Der Lungenultraschall hat sich bei der Diagnose von COVID-19 als nützlich erwiesen, insbesondere in Fällen, in denen andere Untersuchungen nicht möglich sind. ⓘ
Harnwege
Ultraschall wird in der Urologie routinemäßig eingesetzt, um die Menge der in der Blase eines Patienten zurückgehaltenen Flüssigkeit zu bestimmen. Bei einer Beckensonographie werden die Gebärmutter und die Eierstöcke bzw. bei Frauen die Harnblase dargestellt. Bei Männern liefert ein Sonogramm Informationen über die Blase, die Prostata oder die Hoden (z. B. zur dringenden Unterscheidung einer Nebenhodenentzündung von einer Hodentorsion). Bei jungen Männern dient sie dazu, gutartige Hodengeschwülste (Varikozele oder Hydrozele) von Hodenkrebs zu unterscheiden, der zwar heilbar ist, aber behandelt werden muss, um Gesundheit und Fruchtbarkeit zu erhalten. Es gibt zwei Methoden zur Durchführung der Beckensonographie - extern oder intern. Die interne Beckensonographie wird entweder transvaginal (bei der Frau) oder transrektal (beim Mann) durchgeführt. Die sonografische Darstellung des Beckenbodens kann wichtige diagnostische Informationen über die genaue Beziehung abnormer Strukturen zu anderen Beckenorganen liefern und ist ein nützlicher Hinweis für die Behandlung von Patienten mit Symptomen im Zusammenhang mit Beckenprolaps, doppelter Inkontinenz und behinderter Stuhlentleerung. Sie wird auch zur Diagnose und, bei höheren Frequenzen, zur Behandlung (Zertrümmerung) von Nierensteinen oder Nierenkristallen (Nephrolithiasis) eingesetzt. ⓘ
Penis und Hodensack
Der Hodensack-Ultraschall wird bei der Beurteilung von Hodenschmerzen eingesetzt und kann helfen, feste Massen zu erkennen. ⓘ
Ultraschall ist eine hervorragende Methode für die Untersuchung des Penis, z. B. bei Trauma, Priapismus, Erektionsstörungen oder Verdacht auf Peyronie-Krankheit. ⓘ
Muskuloskelettale Untersuchung
Der muskuloskelettale Ultraschall wird zur Untersuchung von Sehnen, Muskeln, Nerven, Bändern, Weichteilmassen und Knochenoberflächen eingesetzt. Er ist hilfreich bei der Diagnose von Bänderverstauchungen, Muskelzerrungen und Gelenkpathologien. Sie ist eine Alternative oder Ergänzung zur Röntgenbildgebung bei der Erkennung von Frakturen des Handgelenks, des Ellbogens und der Schulter bei Patienten bis zu 12 Jahren (Fraktursonographie). ⓘ
Quantitativer Ultraschall ist eine ergänzende muskuloskelettale Untersuchung für myopathische Erkrankungen bei Kindern; Schätzungen der fettfreien Körpermasse bei Erwachsenen; stellvertretende Messungen der Muskelqualität (d. h. der Gewebezusammensetzung) bei älteren Erwachsenen mit Sarkopenie ⓘ
Ultraschall kann auch zur Nadelführung bei Muskel- oder Gelenkinjektionen verwendet werden, wie bei der ultraschallgesteuerten Hüftgelenksinjektion. ⓘ
Nieren
In der Nephrologie ist die Ultraschalluntersuchung der Nieren von wesentlicher Bedeutung für die Diagnose und Behandlung von Nierenkrankheiten. Die Nieren sind leicht zu untersuchen, und die meisten pathologischen Veränderungen lassen sich mit Ultraschall erkennen. Sie ist ein zugängliches, vielseitiges, relativ kostengünstiges und schnelles Hilfsmittel für die Entscheidungsfindung bei Patienten mit Nierensymptomen und für die Beratung bei Niereneingriffen. Mit Hilfe der B-Mode-Bildgebung lässt sich die Anatomie der Niere leicht beurteilen, und der US wird häufig zur Bildführung bei Niereneingriffen verwendet. Darüber hinaus wurden mit dem kontrastverstärkten Ultraschall (CEUS), der Elastographie und der Fusionsbildgebung neue Anwendungen für die Nieren-US eingeführt. Der Nieren-Ultraschall hat jedoch gewisse Einschränkungen, und andere Modalitäten wie CT (CECT) und MRT sollten als ergänzende Bildgebung bei der Beurteilung von Nierenerkrankungen in Betracht gezogen werden. ⓘ
Venöser Zugang
Ein intravenöser Zugang für die Entnahme von Blutproben zur Unterstützung der Diagnose oder für Laboruntersuchungen, einschließlich Blutkulturen, oder für die Verabreichung intravenöser Flüssigkeiten zur Aufrechterhaltung des Flüssigkeitsersatzes oder zur Bluttransfusion bei kranken Patienten ist ein übliches medizinisches Verfahren. Die Notwendigkeit eines intravenösen Zugangs besteht im ambulanten Labor, in stationären Krankenhausabteilungen und vor allem in der Notaufnahme und auf der Intensivstation. In vielen Situationen kann ein intravenöser Zugang wiederholt oder über einen längeren Zeitraum erforderlich sein. In diesen Fällen wird eine Nadel mit einem darüber liegenden Katheter in die Vene eingeführt, und der Katheter wird dann sicher in die Vene eingeführt, während die Nadel zurückgezogen wird. Am häufigsten werden Venen aus dem Arm gewählt, aber in schwierigen Situationen kann auch eine tiefere Vene aus dem Hals (Vena jugularis externa) oder dem Oberarm (Vena subclavia) verwendet werden. Es gibt viele Gründe, warum die Auswahl einer geeigneten Vene problematisch sein kann. Dazu gehören unter anderem Fettleibigkeit, frühere Verletzungen der Venen durch Entzündungsreaktionen auf frühere "Blutentnahmen" oder frühere Verletzungen der Venen durch Drogenkonsum in der Freizeit. ⓘ
In diesen schwierigen Situationen ist das Einführen eines Katheters in eine Vene durch den Einsatz von Ultraschall erheblich erleichtert worden. Das Ultraschallgerät kann auf einem Wagen oder in der Hand getragen werden und verwendet einen linearen Schallkopf mit einer Frequenz von 10 bis 15 Megahertz. In den meisten Fällen wird die Wahl der Vene dadurch eingeschränkt, dass sie nicht weiter als 1,5 cm von der Hautoberfläche entfernt sein darf. Der Schallkopf kann in Längs- oder Querrichtung über der gewählten Vene platziert werden. Ultraschallschulungen für die intravenöse Kanülierung werden in den meisten Ausbildungsprogrammen für Ultraschall angeboten. ⓘ
Mechanismus
Die Erzeugung eines Bildes aus Schall erfolgt in drei Schritten - Senden einer Schallwelle, Empfangen von Echos und Interpretieren dieser Echos. ⓘ
Erzeugen einer Schallwelle

Eine Schallwelle wird in der Regel von einem piezoelektrischen Wandler erzeugt, der in einem Kunststoffgehäuse untergebracht ist. Starke, kurze elektrische Impulse aus dem Ultraschallgerät treiben den Wandler mit der gewünschten Frequenz an. Die Frequenzen können zwischen 1 und 18 MHz variieren, obwohl Frequenzen bis zu 50-100 Megahertz experimentell in einer Technik verwendet wurden, die als Biomikroskopie in speziellen Regionen, wie der vorderen Augenkammer, bekannt ist. ⓘ
Ältere Schallköpfe fokussierten ihren Strahl mit physischen Linsen. Moderne Schallköpfe verwenden digitale Antennengruppen (piezoelektrische Elemente im Schallkopf erzeugen Echos zu unterschiedlichen Zeiten), damit das Ultraschallgerät die Richtung und Tiefe des Fokus ändern kann. In der Nähe des Schallkopfs entspricht die Breite des Ultraschallbündels fast der Breite des Schallkopfs, nach Erreichen einer gewissen Entfernung vom Schallkopf (Länge der Nahzone oder Fresnel-Zone) verengt sich die Breite des Bündels auf die Hälfte der Schallkopfbreite, und danach nimmt die Breite zu (Länge der Fernzone oder Fraunhofer-Zone), wobei die laterale Auflösung abnimmt. Je breiter der Schallkopf ist und je höher die Ultraschallfrequenz ist, desto länger ist die Fresnel-Zone, und die laterale Auflösung kann in einer größeren Tiefe vom Schallkopf beibehalten werden. Ultraschallwellen bewegen sich in Pulsen. Daher erfordert eine kürzere Impulslänge eine höhere Bandbreite (größere Anzahl von Frequenzen), um den Ultraschallimpuls zu bilden. ⓘ
Wie bereits erwähnt, wird der Schall entweder durch die Form des Schallkopfs, eine Linse vor dem Schallkopf oder eine komplexe Reihe von Steuerimpulsen des Ultraschallscanners fokussiert (Beamforming oder räumliche Filtertechnik). Diese Fokussierung erzeugt eine bogenförmige Schallwelle, die von der Stirnseite des Schallkopfes ausgeht. Die Welle wandert in den Körper und wird in der gewünschten Tiefe fokussiert. ⓘ
Materialien auf der Oberfläche des Schallkopfs ermöglichen eine effiziente Übertragung des Schalls in den Körper (häufig eine gummiartige Beschichtung, eine Form der Impedanzanpassung). Außerdem wird ein Gel auf Wasserbasis zwischen der Haut des Patienten und der Sonde angebracht, um die Ultraschallübertragung in den Körper zu erleichtern. Der Grund dafür ist, dass Luft eine Totalreflexion des Ultraschalls verursacht und die Übertragung des Ultraschalls in den Körper behindert. ⓘ
Die Schallwelle wird teilweise von den Schichten zwischen verschiedenen Geweben reflektiert oder von kleineren Strukturen gestreut. Insbesondere wird der Schall überall dort reflektiert, wo es im Körper akustische Impedanzänderungen gibt: z. B. an Blutzellen im Blutplasma, an kleinen Strukturen in Organen usw. Ein Teil der Reflektionen kehrt zum Schallkopf zurück. ⓘ
Empfangen der Echos
Die Rückkehr der Schallwelle zum Schallkopf führt zu demselben Prozess wie das Aussenden der Schallwelle, nur in umgekehrter Richtung. Die zurückgesendete Schallwelle versetzt den Schallkopf in Schwingungen, und der Schallkopf wandelt die Schwingungen in elektrische Impulse um, die an den Ultraschallscanner weitergeleitet werden, wo sie verarbeitet und in ein digitales Bild umgewandelt werden. ⓘ
Erstellung des Bildes
Um ein Bild zu erstellen, muss der Ultraschallscanner aus jedem empfangenen Echo zwei Merkmale bestimmen:
- Die Zeitspanne zwischen dem Empfang des Echos und dem Zeitpunkt der Aussendung des Schalls. (Zeit und Entfernung sind gleichwertig.)
- Wie stark das Echo war. ⓘ
Sobald der Ultraschallscanner diese beiden Merkmale ermittelt hat, kann er bestimmen, welches Pixel im Bild mit welcher Intensität beleuchtet werden soll. ⓘ
Die Umwandlung des empfangenen Signals in ein digitales Bild lässt sich anhand einer leeren Tabellenkalkulation erklären. Stellen Sie sich zunächst einen langen, flachen Messwandler am oberen Rand des Blattes vor. Senden Sie Impulse in die "Spalten" des Arbeitsblatts (A, B, C usw.). Achten Sie in jeder Spalte auf ein Echo. Wenn ein Echo zu hören ist, notieren Sie, wie lange es dauerte, bis das Echo zurückkam. Je länger die Wartezeit, desto tiefer die Zeile (1,2,3, usw.). Die Stärke des Echos bestimmt die Helligkeitseinstellung für diese Zelle (weiß für ein starkes Echo, schwarz für ein schwaches Echo und verschiedene Grautöne für alles dazwischen). Wenn alle Echos auf dem Blatt aufgezeichnet sind, ist ein Graustufenbild entstanden. ⓘ
Anzeige des Bildes
Die Bilder vom Ultraschallgerät werden nach dem DICOM-Standard übertragen und angezeigt. Normalerweise wird nur sehr wenig Nachbearbeitung vorgenommen. ⓘ
Schall im Körper

Bei der Ultraschalluntersuchung (Sonografie) wird eine Sonde mit mehreren Schallwandlern verwendet, um Schallimpulse in ein Material zu senden. Wenn eine Schallwelle auf ein Material mit einer anderen Dichte (akustische Impedanz) trifft, wird ein Teil der Schallwelle gestreut, ein anderer Teil wird zur Sonde zurückreflektiert und als Echo erfasst. Die Zeit, die das Echo benötigt, um zur Sonde zurückzukehren, wird gemessen und zur Berechnung der Tiefe der Gewebegrenzfläche, die das Echo verursacht, verwendet. Je größer der Unterschied zwischen den akustischen Impedanzen ist, desto größer ist das Echo. Trifft der Impuls auf Gase oder Feststoffe, ist der Dichteunterschied so groß, dass der größte Teil der Schallenergie reflektiert wird und eine weitere Ausbreitung unmöglich wird. ⓘ
Die für die medizinische Bildgebung verwendeten Frequenzen liegen im Allgemeinen im Bereich von 1 bis 18 MHz. Höhere Frequenzen haben eine entsprechend kleinere Wellenlänge und ermöglichen detailliertere Sonogramme. Allerdings ist die Dämpfung der Schallwelle bei höheren Frequenzen größer, so dass für das Eindringen in tieferes Gewebe eine niedrigere Frequenz (3-5 MHz) erforderlich ist. ⓘ
Es ist schwierig, mit der Sonografie tief in den Körper vorzudringen. Jedes Mal, wenn ein Echo erzeugt wird, geht ein Teil der Schallenergie verloren, aber der größte Teil (etwa ) geht durch akustische Absorption verloren. (Weitere Einzelheiten zur Modellierung der Schalldämpfung und -absorption finden Sie unter Schalldämpfung). ⓘ
Die Geschwindigkeit des Schalls variiert bei der Ausbreitung durch verschiedene Materialien und ist abhängig von der akustischen Impedanz des jeweiligen Materials. Das Sonographiegerät geht jedoch davon aus, dass die Schallgeschwindigkeit konstant bei 1540 m/s liegt. Eine Auswirkung dieser Annahme ist, dass in einem realen Körper mit ungleichmäßigem Gewebe der Strahl etwas de-fokussiert wird und die Bildauflösung verringert wird. ⓘ
Um ein 2-D-Bild zu erzeugen, wird der Ultraschallstrahl geschwenkt. Ein Schallkopf kann mechanisch durch Drehen oder Schwenken abgetastet werden, oder es kann ein 1-D-Phased-Array-Schallkopf verwendet werden, um den Strahl elektronisch abzutasten. Die empfangenen Daten werden verarbeitet und zur Erstellung des Bildes verwendet. Das Bild ist dann eine 2-D-Darstellung des Schnittes in den Körper. ⓘ
3-D-Bilder können durch die Aufnahme einer Reihe benachbarter 2-D-Bilder erzeugt werden. In der Regel wird eine spezielle Sonde verwendet, die einen herkömmlichen 2-D-Bildwandler mechanisch abtastet. Da die mechanische Abtastung jedoch langsam ist, ist es schwierig, 3D-Bilder von sich bewegenden Geweben zu erstellen. Kürzlich wurden 2-D-Phased-Array-Schallköpfe entwickelt, die den Strahl in 3-D abtasten können. Diese können schneller Bilder liefern und sogar 3-D-Bilder eines schlagenden Herzens erstellen. ⓘ
Die Doppler-Ultraschalluntersuchung wird zur Untersuchung des Blutflusses und der Muskelbewegungen eingesetzt. Die verschiedenen erkannten Geschwindigkeiten werden zur leichteren Interpretation farblich dargestellt, z. B. undichte Herzklappen: Das Leck zeigt sich als ein Blitz mit einer einzigartigen Farbe. Alternativ können die Farben auch zur Darstellung der Amplituden der empfangenen Echos verwendet werden. ⓘ
Erweiterungen
Eine weitere Erweiterung des Ultraschalls ist der Bi-Planar-Ultraschall, bei dem die Sonde zwei 2D-Ebenen hat, die senkrecht zueinander stehen und eine effizientere Lokalisierung und Erkennung ermöglichen. Außerdem kann eine omniplane Sonde um 180° gedreht werden, um mehrere Bilder zu erhalten. Beim 3D-Ultraschall werden viele 2D-Ebenen digital addiert, um ein dreidimensionales Bild des Objekts zu erzeugen. ⓘ
Doppler-Ultraschall
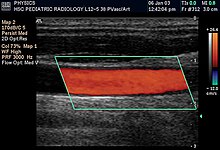
Bei der Doppler-Ultraschalluntersuchung wird der Doppler-Effekt genutzt, um zu beurteilen, ob sich Strukturen (in der Regel Blut) auf die Sonde zu oder von ihr weg bewegen, und um ihre relative Geschwindigkeit zu bestimmen. Durch die Berechnung der Frequenzverschiebung eines bestimmten Probenvolumens, z. B. des Flusses in einer Arterie oder eines Blutstrahls über einer Herzklappe, können dessen Geschwindigkeit und Richtung bestimmt und sichtbar gemacht werden. Farbdoppler ist die Messung der Geschwindigkeit anhand der Farbskala. Farbdopplerbilder werden in der Regel mit Graustufenbildern (B-Mode) kombiniert, um Duplex-Ultraschallbilder darzustellen. Anwendungsgebiete:
- Die Doppler-Echokardiographie ist die Anwendung der Doppler-Ultraschalltechnik zur Untersuchung des Herzens. Ein Echokardiogramm kann innerhalb bestimmter Grenzen die Richtung des Blutflusses und die Geschwindigkeit des Blutes und des Herzgewebes an jedem beliebigen Punkt mit Hilfe des Dopplereffekts genau bestimmen. Die Geschwindigkeitsmessungen ermöglichen die Beurteilung der Herzklappenbereiche und -funktion, der abnormen Verbindungen zwischen der linken und rechten Herzhälfte, des Austretens von Blut durch die Klappen (Herzklappeninsuffizienz) sowie die Berechnung des Herzzeitvolumens und des E/A-Verhältnisses (ein Maß für die diastolische Dysfunktion). Der kontrastverstärkte Ultraschall mit gasgefüllten Mikroblasen-Kontrastmitteln kann zur Verbesserung der Geschwindigkeit oder anderer interessanter flussbezogener Messungen eingesetzt werden.
- Transkranieller Doppler (TCD) und transkranieller Farbdoppler (TCCD) messen die Geschwindigkeit des Blutflusses durch die Blutgefäße des Gehirns im Schädel. Sie sind nützlich bei der Diagnose von Embolien, Stenosen, Gefäßspasmen infolge einer Subarachnoidalblutung (Blutung aus einem gerissenen Aneurysma) und anderen Problemen.
- Fötale Doppler-Monitore nutzen den Doppler-Effekt, um den Herzschlag des Fötus während der Schwangerschaftsvorsorge festzustellen. Diese Geräte werden in der Hand gehalten, und einige Modelle zeigen auch die Herzfrequenz in Schlägen pro Minute (BPM) an. Die Verwendung dieses Monitors wird manchmal auch als Doppler-Auskultation bezeichnet. Der fetale Doppler-Monitor wird im Allgemeinen einfach als Doppler oder fetaler Doppler bezeichnet und liefert ähnliche Informationen wie ein fetales Stethoskop. ⓘ

Der Doppler-Effekt tritt immer dann auf, wenn Sender und Empfänger einer Welle sich relativ zueinander bewegen. Zur Bestimmung der Blutflussgeschwindigkeit in den Blutgefäßen oder im Herzen detektiert man das von den Blutkörperchen (Erythrozyten) reflektierte Echo. Das reflektierte Signal ist um eine bestimmte Frequenz im Vergleich zur vom Schallkopf ausgesandten Frequenz verschoben: die Doppler-Frequenz. Von dem „ruhenden“ Sender, dem Schallkopf, geht eine Welle der Frequenz aus; ein sich bewegendes Teilchen mit der Flussgeschwindigkeit reflektiert den Schall mit der Frequenzverschiebung . Die gesamte Frequenzverschiebung (mit Winkel zwischen Teilchenbahn und Schallstrahl, : Schallgeschwindigkeit) beträgt ⓘ
- . ⓘ
Aus ihrem Vorzeichen lässt sich die Flussrichtung rekonstruieren. Bei gegebener Geschwindigkeit ist die Frequenzverschiebung umso größer, je größer die Sendefrequenz ist. Im Bereich von 2 bis 8 MHz und Flussgeschwindigkeiten von wenigen mm/s bis zu 2 m/s ist etwa 50 Hz bis 15 kHz. Zur exakten Geschwindigkeitsmessung ist die Bestimmung des Winkels (Doppler-Winkel) zwischen Schallausbreitungsrichtung und Bewegungsrichtung des Erythrozyten (Richtung des Blutgefäßverlaufes) notwendig. Da das Doppler-Prinzip winkelabhänging ist und die Kosinus-Funktion in die Geschwindigkeitsberechnung eingeht, kommt es infolge des sich mit zunehmendem Winkel ändernden Anstiegs der Kosinus-Funktion zu unterschiedlich starken Einflüssen gleicher Winkelmessfehler auf die errechnete Geschwindigkeit. Da sich Bewegungen des Schallkopfes in der Realität kaum vermeiden lassen, nehmen die Fehler, die durch diese Variation des Winkels entstehen, überproportional zu, wenn der Winkel zwischen Schallausbreitung und Gefäßrichtung untersuchungsbedingt variiert. Daher wird allgemein empfohlen, Aussagen zu Geschwindigkeiten bei Untersuchungen mit einem Doppler-Winkel > 60° zu unterlassen. Die Abhängigkeit vom Winkel lässt sich aber eliminieren, beispielsweise durch Verwendung von Stereomessköpfen. ⓘ
Kontrast-Ultraschall (Ultraschall-Kontrastbildgebung)
Ein Kontrastmittel für die medizinische Ultraschalluntersuchung ist eine Formulierung aus eingekapselten gasförmigen Mikrobläschen zur Erhöhung der Echogenität des Blutes, die 1968 von Dr. Raymond Gramiak entdeckt und als kontrastverstärkter Ultraschall bezeichnet wurde. Dieses Kontrastmittel für die medizinische Bildgebung wird weltweit eingesetzt, insbesondere für die Echokardiographie in den Vereinigten Staaten und für die Ultraschallradiologie in Europa und Asien. ⓘ
Kontrastmittel auf der Basis von Mikrobläschen werden dem Patienten während der Ultraschalluntersuchung intravenös in den Blutkreislauf verabreicht. Aufgrund ihrer Größe bleiben die Mikrobläschen in den Blutgefäßen eingeschlossen, ohne in die Zwischenzellflüssigkeit zu extravasieren. Ein Ultraschallkontrastmittel ist daher rein intravaskulär und damit ein ideales Mittel zur Abbildung der Mikrogefäße von Organen zu diagnostischen Zwecken. Eine typische klinische Anwendung der Kontrast-Ultraschalluntersuchung ist der Nachweis eines hypervaskulären metastatischen Tumors, der eine schnellere Kontrastmittelaufnahme (Kinetik der Mikroblasenkonzentration im Blutkreislauf) aufweist als das den Tumor umgebende gesunde biologische Gewebe. Es gibt noch weitere klinische Anwendungen, bei denen Kontrastmittel eingesetzt wird, wie z. B. in der Echokardiographie zur besseren Abgrenzung der linken Herzkammer, um die Kontraktionsfähigkeit des Herzmuskels nach einem Herzinfarkt sichtbar zu machen. Schließlich gibt es Anwendungen im Bereich der quantitativen Perfusion (relative Messung des Blutflusses), um das frühe Ansprechen von Patienten auf die Behandlung mit Krebsmedikamenten zu erkennen (Methodik und klinische Studie von Dr. Nathalie Lassau im Jahr 2011), wodurch die besten onkologischen Therapieoptionen ermittelt werden können. ⓘ
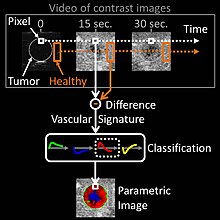
In der onkologischen Praxis des medizinischen Kontrast-Ultraschalls verwenden die Kliniker die von Dr. Nicolas Rognin 2010 erfundene parametrische Bildgebung von Gefäßsignaturen". Diese Methode ist als Hilfsmittel für die Krebsdiagnose gedacht und erleichtert die Charakterisierung eines verdächtigen Tumors (bösartig oder gutartig) in einem Organ. Die Methode basiert auf medizinischer Informatik zur Analyse einer Zeitsequenz von Ultraschallkontrastbildern, einem digitalen Video, das während der Untersuchung des Patienten in Echtzeit aufgenommen wurde. Zwei aufeinanderfolgende Signalverarbeitungsschritte werden auf jedes Pixel des Tumors angewendet:
- Berechnung einer vaskulären Signatur (Unterschied in der Kontrastaufnahme im Vergleich zum gesunden Gewebe um den Tumor herum);
- automatische Klassifizierung der vaskulären Signatur in einen eindeutigen Parameter, der in einer der vier folgenden Farben kodiert wird:
- grün für kontinuierliches Hyper-Enhancement (Kontrastaufnahme höher als die des gesunden Gewebes),
- blau für kontinuierliches Hypo-Enhancement (Kontrastaufnahme geringer als die des gesunden Gewebes),
- rot für schnelles Hyper-Enhancement (Kontrastverstärkung vor der des gesunden Gewebes) oder
- gelb für schnelles Hypo-Enhancement (Kontrastaufnahme nach der des gesunden Gewebes). ⓘ
Sobald die Signalverarbeitung in jedem Pixel abgeschlossen ist, wird eine farbige räumliche Karte des Parameters auf einem Computermonitor angezeigt, die alle vaskulären Informationen des Tumors in einem einzigen Bild zusammenfasst, das als parametrisches Bild bezeichnet wird (siehe letzte Abbildung des Presseartikels als klinische Beispiele). Dieses parametrische Bild wird von Klinikern auf der Grundlage der vorherrschenden Färbung des Tumors interpretiert: Rot bedeutet einen Verdacht auf Bösartigkeit (Krebsrisiko), grün oder gelb - eine hohe Wahrscheinlichkeit für Gutartigkeit. Im ersten Fall (Verdacht auf einen bösartigen Tumor) verschreibt der Arzt in der Regel eine Biopsie zur Bestätigung der Diagnose oder eine CT-Untersuchung als Zweitmeinung. Im zweiten Fall (Quasi-Verdacht auf einen gutartigen Tumor) ist nur eine Nachuntersuchung mit einer Ultraschall-Kontrastuntersuchung einige Monate später erforderlich. Der wichtigste klinische Nutzen besteht darin, dass bei gutartigen Tumoren eine systemische Biopsie (mit den damit verbundenen Risiken invasiver Eingriffe) oder eine CT-Untersuchung, bei der der Patient einer Röntgenstrahlung ausgesetzt wird, vermieden werden kann. Die Methode der parametrischen Bildgebung von Gefäßsignaturen hat sich beim Menschen zur Charakterisierung von Tumoren in der Leber als wirksam erwiesen. Im Rahmen der Krebsvorsorge könnte diese Methode auch auf andere Organe wie Brust oder Prostata angewendet werden. ⓘ
Molekulare Ultraschalluntersuchung (molekulare Ultraschallbildgebung)
Die Zukunft der Kontrast-Ultraschalluntersuchung liegt derzeit in der molekularen Bildgebung, wobei potenzielle klinische Anwendungen in der Krebsvorsorge erwartet werden, um bösartige Tumore im frühesten Stadium ihres Auftretens zu erkennen. Bei der molekularen Ultraschalluntersuchung (oder molekularen Ultraschallbildgebung) werden zielgerichtete Mikrobläschen verwendet, die ursprünglich von Dr. Alexander Klibanov 1997 entwickelt wurden. Diese zielgerichteten Mikrobläschen binden oder haften spezifisch an tumoralen Mikrogefäßen, indem sie auf die biomolekulare Krebsausprägung abzielen (Überexpression bestimmter Biomoleküle, die während der Neoangiogenese oder Entzündung in bösartigen Tumoren auftreten). Wenige Minuten nach ihrer Injektion in den Blutkreislauf reichern sich die gezielten Mikrobläschen im bösartigen Tumor an und ermöglichen so dessen Lokalisierung in einem einzigartigen Ultraschallkontrastbild. Im Jahr 2013 wurde in Amsterdam in den Niederlanden von Dr. Hessel Wijkstra die erste klinische Sondierungsstudie bei Prostatakrebs am Menschen durchgeführt. ⓘ
Bei der molekularen Ultraschalluntersuchung wird die Technik der akustischen Strahlungskraft (die auch für die Scherwellenelastographie verwendet wird) angewandt, um die gezielten Mikrobläschen buchstäblich an die Wand der Mikrogefäße zu drücken; dies wurde erstmals 1999 von Dr. Paul Dayton demonstriert. Auf diese Weise wird die Bindung an den bösartigen Tumor maximiert; die gezielten Mikrobläschen stehen in direkterem Kontakt mit den krebsartigen Biomolekülen, die an der Innenfläche der tumoralen Mikrogefäße exprimiert werden. In der Phase der wissenschaftlichen präklinischen Forschung wurde die Technik der akustischen Strahlungskraft als Prototyp in klinische Ultraschallsysteme implementiert und in vivo in 2D- und 3D-Bildgebungsmodi validiert. ⓘ
Elastographie (Darstellung der Elastizität mit Ultraschall)
Ultraschall wird auch für die Elastographie verwendet, ein relativ neues bildgebendes Verfahren zur Darstellung der elastischen Eigenschaften von Weichgewebe. Dieses Verfahren wurde in den letzten zwei Jahrzehnten entwickelt. Die Elastographie ist bei medizinischen Diagnosen nützlich, da sie gesundes von ungesundem Gewebe für bestimmte Organe/Wachstumsformen unterscheiden kann. So sind beispielsweise Krebstumore oft härter als das umgebende Gewebe, und kranke Lebern sind steifer als gesunde. ⓘ
Es gibt viele Techniken der Ultraschall-Elastografie. ⓘ
Interventionelle Ultraschalluntersuchung
Die interventionelle Ultraschalluntersuchung umfasst Biopsie, Entleerung von Flüssigkeiten, intrauterine Bluttransfusion (hämolytische Erkrankung des Neugeborenen).
- Schilddrüsenzysten: Der Hochfrequenz-Ultraschall der Schilddrüse (HFUS) kann zur Behandlung verschiedener Drüsenerkrankungen eingesetzt werden. Die rezidivierende Schilddrüsenzyste, die in der Vergangenheit in der Regel operativ behandelt wurde, kann durch ein neues Verfahren namens perkutane Ethanolinjektion (PEI) wirksam behandelt werden. Dabei wird eine 25-Gauge-Nadel unter Ultraschallkontrolle in die Zyste eingebracht, und nach Entleerung der Zystenflüssigkeit werden etwa 50 % des Zystenvolumens unter strenger Beobachtung der Nadelspitze zurück in den Hohlraum injiziert. Mit diesem Verfahren gelingt es zu 80 %, die Zyste auf eine winzige Größe zu verkleinern.
- Metastasierender Schilddrüsenkrebs - Halslymphknoten: HFUS kann auch zur Behandlung metastasierter Schilddrüsen-Halslymphknoten eingesetzt werden, die bei Patienten auftreten, die eine Operation entweder ablehnen oder nicht mehr in Frage kommen. Kleine Mengen Ethanol werden mit einer ultraschallgesteuerten Nadel injiziert. Vor der Injektion wird eine Power-Doppler-Blutflussuntersuchung durchgeführt. Der Blutfluss kann zerstört und der Knoten inaktiviert werden. Der mit Power-Doppler visualisierte Blutfluss kann zerstört werden, und es kann zu einem Rückgang des Krebsblutmarkers Thyreoglobulin (TG) kommen, wenn der Knoten funktionsunfähig wird. Eine weitere interventionelle Anwendung des HFUS ist die Markierung eines Krebsknotens vor der Operation, um die Lokalisierung des Knotenclusters bei der Operation zu erleichtern. Eine winzige Menge Methylenfarbstoff wird unter sorgfältiger ultraschallgeführter Platzierung der Nadel auf der vorderen Oberfläche, jedoch nicht in den Knoten, injiziert. Der Farbstoff ist für den Schilddrüsenchirurgen beim Öffnen des Halses sichtbar. Ein ähnliches Lokalisierungsverfahren mit Methylenblau kann zur Lokalisierung von Nebenschilddrüsenadenomen durchgeführt werden. ⓘ

- Gelenkinjektionen können durch medizinischen Ultraschall gesteuert werden, wie z. B. bei der ultraschallgesteuerten Hüftgelenksinjektion. ⓘ
Kompressions-Ultraschalluntersuchung
Bei der Kompressionsultraschalluntersuchung wird die Sonde gegen die Haut gedrückt. Dadurch kann die Zielstruktur näher an die Sonde herangeführt und die räumliche Auflösung erhöht werden. Ein Vergleich der Form der Zielstruktur vor und nach der Kompression kann bei der Diagnose helfen. ⓘ
Sie wird bei der Ultraschalluntersuchung von tiefen Venenthrombosen eingesetzt, wobei das Fehlen der Kompressibilität der Venen ein deutlicher Hinweis auf eine Thrombose ist. Die Kompressionssonographie hat sowohl eine hohe Sensitivität als auch Spezifität für den Nachweis einer proximalen tiefen Venenthrombose bei symptomatischen Patienten. Die Ergebnisse sind nicht zuverlässig, wenn der Patient asymptomatisch ist, z. B. bei postoperativen orthopädischen Patienten mit hohem Risiko. ⓘ
Ein normaler Blinddarm ohne und mit Kompression. Fehlende Komprimierbarkeit deutet auf eine Appendizitis hin.
Die Kompression wird in diesem Ultraschallbild verwendet, um näher an die abdominale Aorta heranzukommen, wodurch die Vena mesenterica superior und die Vena cava inferior eher flach aussehen. ⓘ
Panoramaschalluntersuchung

Bei der Panoramasonographie werden mehrere Ultraschallbilder digital zu einem größeren Bild zusammengefügt. Sie kann eine gesamte Anomalie und ihre Beziehung zu benachbarten Strukturen auf einem einzigen Bild darstellen. ⓘ
Multiparametrische Ultraschalluntersuchung
Bei der multiparametrischen Ultraschalluntersuchung (mpUSS) werden mehrere Ultraschalltechniken kombiniert, um ein zusammengesetztes Ergebnis zu erhalten. In einer Studie wurden beispielsweise B-Mode, Farbdoppler, Echtzeit-Elastographie und kontrastverstärkter Ultraschall kombiniert, wobei eine ähnliche Genauigkeit wie bei der multiparametrischen MRT erreicht wurde. ⓘ
Speed-of-Sound-Bildgebung
Die Schallgeschwindigkeitsbildgebung (Speed-of-Sound, SoS) zielt darauf ab, die räumliche Verteilung der SoS innerhalb des Gewebes zu ermitteln. Die Idee besteht darin, relative Verzögerungsmessungen für verschiedene Übertragungsereignisse zu finden und das Problem der tomografischen Rekonstruktion mit begrenztem Winkel anhand von Verzögerungsmessungen und Übertragungsgeometrie zu lösen. Im Vergleich zur Scherwellenelastographie ermöglicht die SoS-Bildgebung eine bessere Ex-vivo-Gewebedifferenzierung bei gutartigen und bösartigen Tumoren. ⓘ
Eigenschaften
Wie alle bildgebenden Verfahren hat auch die Ultraschalluntersuchung positive und negative Eigenschaften. ⓘ
Stärken
- Muskel-, Weichteil- und Knochenoberflächen werden sehr gut abgebildet, einschließlich der Abgrenzung von Grenzflächen zwischen festen und flüssigkeitsgefüllten Räumen.
- "Live"-Bilder können dynamisch ausgewählt werden, was oft eine schnelle Diagnose und Dokumentation ermöglicht. Live-Bilder ermöglichen auch ultraschallgeführte Biopsien oder Injektionen, die mit anderen Bildgebungsmodalitäten mühsam sein können.
- Die Struktur von Organen kann dargestellt werden.
- Bei richtlinienkonformer Anwendung sind keine Langzeitnebenwirkungen bekannt, und die Beschwerden sind minimal.
- Lokale Variationen der mechanischen Eigenschaften des Weichgewebes können dargestellt werden.
- Die Ausrüstung ist weithin verfügbar und vergleichsweise flexibel.
- Es gibt kleine, leicht zu transportierende Scanner, die Untersuchungen am Krankenbett ermöglichen.
- Die Schallköpfe sind im Vergleich zu anderen Untersuchungsmethoden wie der Röntgen-Computertomographie, der DEXA oder der Magnetresonanztomographie relativ preiswert geworden.
- Die räumliche Auflösung ist bei Hochfrequenz-Ultraschallwandlern besser als bei den meisten anderen Bildgebungsmodalitäten.
- Die Verwendung einer Ultraschall-Forschungsschnittstelle kann eine relativ kostengünstige, in Echtzeit arbeitende und flexible Methode zur Erfassung von Daten bieten, die für spezifische Forschungszwecke der Gewebecharakterisierung und der Entwicklung neuer Bildverarbeitungstechniken benötigt werden. ⓘ
Schwachstellen

- Sonographiegeräte haben Schwierigkeiten, Knochen zu durchdringen. So ist beispielsweise die Sonografie des Gehirns von Erwachsenen derzeit nur sehr eingeschränkt möglich.
- Die Sonografie funktioniert sehr schlecht, wenn sich Gas zwischen dem Schallkopf und dem zu untersuchenden Organ befindet, was auf die extremen Unterschiede in der akustischen Impedanz zurückzuführen ist. So ist zum Beispiel die Ultraschalluntersuchung der Bauchspeicheldrüse oft schwierig, wenn sich Gas im Magen-Darm-Trakt befindet. Die Bildgebung der Lunge kann jedoch nützlich sein, um Pleuraergüsse abzugrenzen, Herzversagen und Lungenentzündungen zu erkennen.
- Selbst wenn keine Knochen oder Luft vorhanden sind, kann die Eindringtiefe des Ultraschalls je nach Frequenz der Bildgebung begrenzt sein. Folglich kann es schwierig sein, tief im Körper liegende Strukturen abzubilden, insbesondere bei übergewichtigen Patienten.
- Die Bildqualität und die Genauigkeit der Diagnose sind bei fettleibigen Patienten eingeschränkt, und das darüber liegende subkutane Fett schwächt den Schallstrahl ab. Es ist ein Schallkopf mit niedrigerer Frequenz erforderlich, was zu einer geringeren Auflösung führt.
- Die Methode ist bedienerabhängig. Es sind Geschicklichkeit und Erfahrung erforderlich, um Bilder von guter Qualität zu erhalten und genaue Diagnosen zu stellen.
- Es gibt kein Vorschaubild wie bei CT und MRI. Nach der Aufnahme eines Bildes lässt sich nicht mehr genau feststellen, welcher Teil des Körpers abgebildet wurde.
- 80 % der Ultraschalldiagnostiker erleiden Verletzungen durch wiederholte Belastung (Repetitive Strain Injuries, RSI) oder so genannte arbeitsbedingte Muskel-Skelett-Erkrankungen (Work-Related Musculoskeletal Disorders, WMSD) aufgrund schlechter ergonomischer Positionen. ⓘ
Das Verfahren hat in tief gelegenen Geweben eine geringere Raumauflösung als die CT und MRT. Auch die Weichteil-Kontrastauflösung kann der bei der MRT unterlegen sein. Gas und Knochen verhindern die Ausbreitung der Ultraschallwellen. Daher ist die Sonografie bei gasgefüllten Organen (Lunge, Darm) und unter Knochen (Schädel, Rückenmark) erschwert. Anders als bei anderen bildgebenden Verfahren gibt es keine standardisierte Ausbildung. Daher bestehen große qualitative Unterschiede in den diagnostischen Fähigkeiten der Anwender. ⓘ
Die Doppler-Sonografie ist während der Schwangerschaft nicht völlig risikofrei. Sie kann zu einem biologisch signifikanten Temperaturanstieg im durchschallten Gewebe führen. Insbesondere aufgrund der potentiellen Gefahr einer Schädigung zerebraler Strukturen wird die Doppler-Sonografie auf die zweite Schwangerschaftshälfte sowie auf Fälle bestimmter Indikationen beschränkt (wie etwa Verdacht auf fetale Fehlbildungen oder abnormales Herzfrequenzmuster). Bei der Verwendung der Doppler-Sonografie muss daher eine genaue Abwägung zwischen dem Nutzen und den Risiken der Untersuchung erfolgen. ⓘ
Risiken und Nebenwirkungen
Die Ultraschalluntersuchung gilt im Allgemeinen als sichere Bildgebung, wie die Weltgesundheitsorganisation feststellt:
- "Diagnostischer Ultraschall ist als sicheres, wirksames und hochflexibles bildgebendes Verfahren anerkannt, das schnell und kostengünstig klinisch relevante Informationen über die meisten Körperteile liefern kann". ⓘ
Diagnostische Ultraschalluntersuchungen des Fötus gelten im Allgemeinen als sicher während der Schwangerschaft. Dieses diagnostische Verfahren sollte jedoch nur durchgeführt werden, wenn eine gültige medizinische Indikation vorliegt, und es sollte die geringstmögliche Ultraschallexposition verwendet werden, um die erforderlichen diagnostischen Informationen nach dem ALARP-Prinzip (as low as reasonably practicable) zu erhalten. ⓘ
Obwohl es keine Beweise dafür gibt, dass Ultraschall für den Fötus schädlich sein könnte, raten die Gesundheitsbehörden in der Regel dringend von der Werbung, dem Verkauf oder der Vermietung von Ultraschallgeräten für die Anfertigung von "Erinnerungsvideos des Fötus" ab. ⓘ
Studien zur Sicherheit des Ultraschalls
- Eine im Jahr 2000 veröffentlichte Meta-Analyse mehrerer Ultraschallstudien ergab keine statistisch signifikanten schädlichen Auswirkungen der Ultraschalluntersuchung. Es wurde festgestellt, dass es an Daten über langfristige, wesentliche Ergebnisse wie die Neuroentwicklung mangelt.
- In einer 2006 veröffentlichten Studie der Yale School of Medicine wurde ein kleiner, aber signifikanter Zusammenhang zwischen längerer und häufiger Anwendung von Ultraschall und abnormaler neuronaler Migration bei Mäusen festgestellt.
- Eine 2001 in Schweden durchgeführte Studie hat gezeigt, dass subtile Auswirkungen neurologischer Schäden im Zusammenhang mit Ultraschall durch eine erhöhte Inzidenz von Linkshändigkeit bei Jungen (ein Marker für Hirnprobleme, wenn diese nicht erblich bedingt sind) und Sprachverzögerungen impliziert wurden.
- Die oben genannten Ergebnisse wurden jedoch in einer Folgestudie nicht bestätigt.
- In einer späteren Studie, die an einer größeren Stichprobe von 8865 Kindern durchgeführt wurde, wurde jedoch ein statistisch signifikanter, wenn auch schwacher Zusammenhang zwischen der Ultraschallexposition und der Nicht-Rechtshändigkeit im späteren Leben festgestellt. ⓘ
Vorschriften
Diagnostische und therapeutische Ultraschallgeräte werden in den USA von der Food and Drug Administration und weltweit von anderen nationalen Aufsichtsbehörden reguliert. Die FDA begrenzt die Schallleistung anhand verschiedener Kriterien; im Allgemeinen akzeptieren andere Behörden die von der FDA aufgestellten Richtlinien. ⓘ
Gegenwärtig sind New Mexico, Oregon und North Dakota die einzigen US-Bundesstaaten, die diagnostische medizinische Sonographen regulieren. Zertifizierungsprüfungen für Ultraschalldiagnostiker werden in den USA von drei Organisationen angeboten: dem American Registry for Diagnostic Medical Sonography, Cardiovascular Credentialing International und dem American Registry of Radiologic Technologists. ⓘ
Die wichtigsten regulierten Messgrößen sind der mechanische Index (MI), eine Messgröße, die mit dem Bioeffekt der Kavitation zusammenhängt, und der thermische Index (TI), eine Messgröße, die mit dem Bioeffekt der Gewebeerwärmung zusammenhängt. Die FDA verlangt, dass das Gerät die festgelegten Grenzwerte nicht überschreitet, die einigermaßen konservativ sind, um den diagnostischen Ultraschall als sichere Bildgebungsmethode zu erhalten. Dies erfordert eine Selbstregulierung seitens des Herstellers im Hinblick auf die Kalibrierung des Geräts. ⓘ
In den 1980er Jahren wurden in Indien ultraschallgestützte Technologien für die Schwangerenvorsorge und das Geschlechtsscreening eingeführt. Aufgrund von Bedenken wegen des Missbrauchs für geschlechtsselektive Abtreibungen verabschiedete die indische Regierung 1994 das Gesetz über pränatale Diagnosetechniken (PNDT), um die legale und illegale Verwendung von Ultraschallgeräten zu unterscheiden und zu regeln. Das Gesetz wurde 2004 als Pre-Conception and Pre-natal Diagnostic Techniques (Regulation and Prevention of Misuse) (PCPNDT) Act geändert, um vorgeburtliche Geschlechtsuntersuchungen und geschlechtsselektive Abtreibung zu verhindern und zu bestrafen. Derzeit ist es in Indien illegal und strafbar, das Geschlecht eines Fötus mit Hilfe von Ultraschallgeräten zu bestimmen oder offenzulegen. ⓘ
Durch die in der Klinik verwendeten Intensitäten bzw. durch sorgfältige Anpassung und Optimierung der Parameter (Sendeleistung, Impulsfolge, Applikationsdauer) ist eine Gesundheitsgefährdung unwahrscheinlich. Eine Untersuchung der Food and Drug Administration (FDA) der USA ergab folgenden Sicherheitsbereich: Eine Schädigung tritt nicht auf, solange die applizierte Intensität mal Einwirkungsdauer unter 50 W·s/cm² bleibt: , wobei dieses nicht als scharfe Grenze aufgefasst werden sollte. ⓘ
Darüber hinaus warnt die FDA vor unnötigen pränatalen Untersuchungen für das Erstellen von Bildern oder Videos als „Andenken“ ohne jede medizinische Indikation (Begründung), wie sie von manchen unseriösen Geschäftemachern und Ärzten angeboten werden. Zwar gibt es keine gesicherten Hinweise auf biologische Effekte, hervorgerufen durch eine Einwirkung gegenwärtig verwendeter Diagnostikinstrumente, allerdings ist es möglich, dass solche Effekte in der Zukunft erkannt werden. ⓘ
Geschichte
Nach der Entdeckung der Piezoelektrizität durch den französischen Physiker Pierre Curie im Jahr 1880 konnten Ultraschallwellen für die Industrie gezielt erzeugt werden. 1940 entwickelte der amerikanische Akustikphysiker Floyd Firestone das erste Ultraschall-Echogerät, das Supersonic Reflectoscope, zum Aufspüren von inneren Fehlern in Metallgussstücken. 1941 gelang es dem österreichischen Neurologen Karl Theo Dussik in Zusammenarbeit mit seinem Bruder Friedrich, einem Physiker, wahrscheinlich als erstem, den menschlichen Körper mit Ultraschall abzubilden, indem er die Ventrikel des menschlichen Gehirns darstellte. Die Ultraschallenergie wurde von Dr. George Ludwig am Naval Medical Research Institute in Bethesda, Maryland, in den späten 1940er Jahren erstmals zu medizinischen Zwecken am menschlichen Körper eingesetzt. Der in England geborene Physiker John Wild (1914-2009) setzte bereits 1949 erstmals Ultraschall ein, um die Dicke des Darmgewebes zu messen; er wird als "Vater des medizinischen Ultraschalls" bezeichnet. Spätere Fortschritte wurden in mehreren Ländern gleichzeitig erzielt, aber erst 1961 führten die Arbeiten von David Robinson und George Kossoff im australischen Gesundheitsministerium zum ersten kommerziell nutzbaren Ultraschallgerät im Wasserbad. 1963 begann Meyerdirk & Wright mit der Produktion des ersten kommerziellen, handgehaltenen B-Mode-Scanners mit Gelenkarm, der den Ultraschall für den medizinischen Gebrauch allgemein verfügbar machte. ⓘ
Frankreich
Léandre Pourcelot, Forscher und Lehrer am INSA (Institut National des Sciences Appliquées) in Lyon, war 1965 Mitverfasser eines Berichts an der Académie des sciences mit dem Titel "Effet Doppler et mesure du débit sanguin" ("Dopplereffekt und Messung des Blutflusses"), auf dessen Grundlage er 1967 einen Doppler-Durchflussmesser entwickelte. ⓘ
Schottland
Parallele Entwicklungen in Glasgow, Schottland, durch Professor Ian Donald und Kollegen am Glasgow Royal Maternity Hospital (GRMH) führten zu den ersten diagnostischen Anwendungen der Technik. Donald war ein Geburtshelfer mit einem bekennenden "kindlichen Interesse an elektronischen und anderen Maschinen", der, nachdem er die Frau eines Firmenchefs behandelt hatte, eingeladen wurde, die Forschungsabteilung des Kesselherstellers Babcock & Wilcox in Renfrew zu besuchen. Er adaptierte deren industrielle Ultraschallgeräte, um Experimente an verschiedenen anatomischen Proben durchzuführen und deren Ultraschalleigenschaften zu bewerten. Gemeinsam mit dem Medizinphysiker Tom Brown [Wikidata]. und dem Geburtshelfer Dr. John MacVicar verfeinerte Donald die Ausrüstung, um eine Differenzierung der Pathologie bei lebenden freiwilligen Patienten zu ermöglichen. Diese Ergebnisse wurden am 7. Juni 1958 in der Zeitschrift The Lancet unter dem Titel "Investigation of Abdominal Masses by Pulsed Ultrasound" (Untersuchung von Bauchgeschwülsten mit gepulstem Ultraschall) veröffentlicht - möglicherweise eine der wichtigsten Veröffentlichungen auf dem Gebiet der diagnostischen medizinischen Bildgebung. ⓘ
Am GRMH verfeinerten Professor Donald und Dr. James Willocks dann ihre Techniken für geburtshilfliche Anwendungen, einschließlich der Messung des fötalen Kopfes zur Beurteilung der Größe und des Wachstums des Fötus. Mit der Eröffnung des neuen Queen Mother's Hospital in Yorkhill im Jahr 1964 wurde es möglich, diese Methoden noch weiter zu verbessern. Die Pionierarbeit von Dr. Stuart Campbell auf dem Gebiet der fetalen Kephalometrie führte dazu, dass sie langfristig als die maßgebliche Methode zur Untersuchung des fetalen Wachstums anerkannt wurde. Mit der Weiterentwicklung der technischen Qualität der Aufnahmen wurde es bald möglich, die Schwangerschaft von Anfang bis Ende zu untersuchen und ihre zahlreichen Komplikationen wie Mehrlingsschwangerschaft, fetale Anomalien und Plazenta praevia zu diagnostizieren. Seitdem hat der diagnostische Ultraschall in praktisch alle anderen Bereiche der Medizin Eingang gefunden. ⓘ
Schweden
Die medizinische Ultraschalluntersuchung wurde 1953 an der Universität Lund von der Kardiologin Inge Edler und dem Sohn von Gustav Ludwig Hertz, Carl Hellmuth Hertz, eingesetzt, der damals Doktorand am Institut für Kernphysik der Universität war. ⓘ
Edler hatte Hertz gefragt, ob es möglich sei, mit Radar in den Körper hineinzuschauen, aber Hertz sagte, dies sei unmöglich. Es sei jedoch möglich, die Ultraschalltechnik zu verwenden. Hertz kannte die Ultraschall-Reflektoskope, die der amerikanische Akustikphysiker Floyd Firestone für die zerstörungsfreie Materialprüfung erfunden hatte, und gemeinsam entwickelten Edler und Hertz die Idee, diese Methodik in der Medizin anzuwenden. ⓘ
Die erste erfolgreiche Messung der Herztätigkeit wurde am 29. Oktober 1953 mit einem von der Schiffsbaugesellschaft Kockums in Malmö geliehenen Gerät durchgeführt. Am 16. Dezember desselben Jahres wurde die Methode zur Erstellung eines Echo-Enzephalogramms (Ultraschallsonde des Gehirns) eingesetzt. Edler und Hertz veröffentlichten ihre Ergebnisse im Jahr 1954. ⓘ
Vereinigte Staaten
1962 entwickelten Joseph Holmes, William Wright und Ralph Meyerdirk nach etwa zweijähriger Arbeit den ersten B-Mode-Scanner mit Kontaktverbindung. Ihre Arbeit wurde von den US-Gesundheitsdiensten und der Universität von Colorado unterstützt. Wright und Meyerdirk verließen die Universität, um die Physionic Engineering Inc. zu gründen, die 1963 den ersten kommerziellen handgehaltenen B-Mode-Scanner mit Gelenkarm auf den Markt brachte. Dies war der Startschuss für das beliebteste Design in der Geschichte der Ultraschallgeräte. ⓘ
In den späten 1960er Jahren forschten Dr. Gene Strandness und die Bioengineering-Gruppe an der University of Washington an Doppler-Ultraschall als Diagnoseinstrument für Gefäßkrankheiten. Schließlich entwickelten sie Technologien zur Verwendung von Duplex-Bildgebung oder Doppler in Verbindung mit B-Mode-Scans, um Gefäßstrukturen in Echtzeit zu betrachten und gleichzeitig hämodynamische Informationen zu liefern. ⓘ
Die erste Demonstration des Farbdopplers wurde von Geoff Stevenson durchgeführt, der an den frühen Entwicklungen und der medizinischen Nutzung der dopplerverlagerten Ultraschallenergie beteiligt war. ⓘ
Hersteller
Die wichtigsten Hersteller von medizinischen Ultraschallgeräten und -ausrüstungen sind:
 Canon Medical Systems Corporation
Canon Medical Systems Corporation Esaote
Esaote GE Gesundheitswesen
GE Gesundheitswesen Hitachi Ltd.
Hitachi Ltd. Mindray Medical International Limited
Mindray Medical International Limited Koninklijke Philips N.V.
Koninklijke Philips N.V. Samsung Medison
Samsung Medison Siemens Healthineers ⓘ
Siemens Healthineers ⓘ
Unternehmen wie Usono entwerfen, entwickeln und verkaufen Zubehör, um die Anwendung von Ultraschall zu erleichtern. ⓘ
Anwendungen in der Medizin
Zugänglichkeit von Organen
Alle wasserhaltigen, blutreichen Organe sind für den Ultraschall gut untersuchbar. Schlecht untersuchbar sind alle gashaltigen oder von Knochen bedeckten Organe, zum Beispiel der Darm bei Blähungen, die Lunge, Gehirn und das Knochenmark. Manche Organe sind im Normalzustand nur schwierig, im krankhaft vergrößerten Zustand dagegen gut erkennbar (Blinddarm, Harnleiter, Nebennieren). ⓘ
Spezielle Sondentypen wie die Endoskopsonde, die in den Körper eingeführt werden, machen eine Untersuchung innerer Organe, genannt Endosonografie, möglich. So führt man beispielsweise eine Sonde vaginal ein zur Untersuchung der Eierstöcke, anal zur Durchschallung der Prostata oder oral zur Betrachtung des Magens oder – häufiger – des Herzens (TEE). ⓘ
Gut untersuchbare Organe:
- Aorta abdominalis – Arterien und Venen (außer im Schädel), z. B. Halsschlagadern, Untere Hohlvene
- Herz – Leber – Milz – Nieren – Pankreas
- Gallenblase – Gallengang
- Darm (teilweise)
- Harnleiter
- Hoden
- Pleura
- Schilddrüse – Speicheldrüsen
- Lymphknoten
- Knochen (im Rahmen der Fraktursonografie)
- Haut
- Zugängliche Muskeln
- Zwerchfell (je nach Fragestellung) ⓘ
Zugänglichkeit nur bedingt oder durch Endoskopsonde, eventuell auch durch die volle Harnblase:
- Enddarm
- Harnleiter
- Prostata
- Gebärmutter – Eierstöcke
- Nebenniere
- Magen – Ösophagus
- Sehnen ⓘ
Schlecht zu untersuchen:
- Gehirn (Ausnahme: Säuglingsgehirn durch die offene Fontanelle) – Nerven
- Wirbelsäule – Rückenmark
- Inneres von Knochen – Inneres von Gelenken
- Herzkranzgefäße (IVUS)
- Luftröhre – Lunge ⓘ
Besonderheiten bei Kindern und Ungeborenen: ⓘ
Bei Kindern können sehr viel mehr Organe als beim Erwachsenen untersucht werden, da die Verknöcherung noch nicht abgeschlossen ist oder bei Neugeborenen erst beginnt (z. B. ist die Fontanelle noch offen):
- Gehirn – Hirngefäße
- Wirbelsäule – Rückenmark
- Nebenniere
- im Wachstumsalter bis 12 Jahre Fraktursonografie ⓘ
Das Ungeborene kann in der Gebärmutter nahezu komplett untersucht werden, da noch keinerlei Gasüberlagerung vorliegt und die Knochenbildung erst am Anfang steht:
- auch Lunge – Magen – Extremitätenknochen u. a. ⓘ
Vorteile
Die Ultraschalldiagnostik wird heute von fast allen medizinischen Fachdisziplinen genutzt. Gründe liegen in der risikoarmen, nichtinvasiven, schmerzlosen und strahlenexpositionsfreien Anwendung, der hohen Verfügbarkeit und der schnellen Durchführung. Die Anschaffungs- und Betriebskosten sind im Vergleich zu anderen bildgebenden Verfahren wie der Computertomografie (CT) oder Magnetresonanztomografie (MRT) geringer. Außerdem entfallen aufwendige Strahlenschutzmaßnahmen und -belehrungen. Eine freie Schnittführung der Sonden erlaubt eine Kontrolle über das gewünschte Schnittbild in Echtzeit. Die Doppler-Sonografie kann als einzige etablierte Methode Flüssigkeitsströme (vor allem den Blutfluss) dynamisch darstellen. ⓘ
Die verwendeten Kontrastmittel verlassen als einzige nicht die Blutbahn. Hiermit wird eine präzise Diagnostik insbesondere von Leberveränderungen möglich. Die Menge benötigten Kontrastverstärkers ist mit 1 bis 2 ml um das ca. 100fache kleiner als bei CT und MRT, die bislang bekannten Nebenwirkungen sind wesentlich seltener (Allergie, Auslösung von Angina Pectoris und Asthmaanfällen). ⓘ
Geschichte der Sonografie
Der Grundgedanke der Sichtbarmachung von Strukturen durch Schall geht auf militärische Anwendungen des seit 1880 bekannten Effekts zur Erzeugung piezoelektrischer Schallwellen zurück. Während des Ersten Weltkrieges übertrug der Franzose Paul Langevin mittels Quarzkristallen erzeugte Ultraschallwellen ins Wasser und entwickelte so ein Verfahren (Echolot) zur Ortung von Unterseebooten. Zu medizinischen Anwendungen eignete sich das Verfahren nicht, denn die Intensität der Schallwellen war so stark, dass von ihnen getroffene Fische zerbarsten. Diese Form der Anwendung wurde mit der Entwicklung von ASDIC und Sonar durch US-Amerikaner und Briten im Zweiten Weltkrieg fortgesetzt. ⓘ
In der Zeit zwischen den Kriegen entwickelten der Russe S. J. Sokoloff und der US-Amerikaner Floyd A. Firestone ultraschallgestützte Verfahren zur Aufdeckung von Materialfehlern in Werkstoffen. Eine erste medizinische Anwendung erfolgte 1942 durch den Neurologen Karl Dussik (1908–1968), der einen Seitenventrikel des Großhirns mittels A-Mode-Messung (Amplitudendarstellung) darstellte. Er nannte sein Verfahren Hyperphonographie. ⓘ
Seit dem Ende der 1940er Jahre entwickelte sich die Sonografie gleichzeitig innerhalb verschiedener medizinischer Fachrichtungen. Erste kardiologische Untersuchungen mittels A-Mode-Messungen wurden durch Wolf-Dieter Keidel vorgenommen, erste M-Mode-artige Messungen (zeitlich aufgereihte Amplitudenverläufe) führten Inge Edler und Carl Helmut Hertz an der Lund-Universität in Schweden durch. Etwa gleichzeitig wurden von dem Engländer John Julian Wild (1914–2009, immigrierte nach dem Zweiten Weltkrieg in die USA), und den US-Amerikanern Douglass H. Howry (1920–1969) und Joseph H. Holmes (1902–1982) erste B-Mode-artige Schnittbilder (bewegter Strahl, Helligkeitsdarstellung ähnlich Impulsradar) aus dem Bereich des Halses und des Abdomens erzeugt. Die hierzu angewendete Methode war das Compound-Verfahren, bei dem die Versuchsperson in einer wassergefüllten Tonne saß und die Ultraschallsonde auf einer Kreisbahn um sie herumwanderte. ⓘ
Im selben Zeitraum erfolgten erste Anwendungen in der Augenheilkunde (G. H. Mundt und W. F. Hughes, 1956) sowie der Gynäkologie (Ian Donald). Eine erste Anwendung des Doppler-Prinzips (Bewegungsdetektion anhand des Dopplereffektes) erfolgte 1959 durch den Japaner Shigeo Satomura (1919–1960), das sich schnell einen Platz in der Angiologie und der Kardiologie erschloss. Farbkodierte Doppler-Darstellungen waren jedoch erst seit den 1980er Jahren mit der Verfügbarkeit leistungsstarker Rechner möglich. ⓘ
Weitere Techniken
Fortschritte der digitalen Signalverarbeitung mit gesteigerter Rechenleistung eröffneten den Ultraschallgeräten neue Anwendungen. Mittels digitaler Schallwellencodierung ist es möglich, Umgebungsrauschen von der zur Bilderzeugung eingesetzten Schallwelle eindeutig abzugrenzen und damit die Auflösung zu verbessern. Auf ähnlichen Effekten wie die 3D-Sonografie beruhende Verfahren erlauben das Generieren von Panoramabildern. ⓘ
Es kam zur Entwicklung weiterer Doppler-Verfahren. Der amplituden-codierte Doppler (Powerd-Doppler) erfasst nicht die Flussgeschwindigkeit, sondern die Menge der bewegten Teilchen und erlaubt somit die Detektion wesentlich langsamerer Flüsse, als es mittels der klassischen Doppler-Verfahren möglich ist. ⓘ
Der Einsatz von sonografischen Kontrastmitteln (Kontrastmittelverstärkter Ultraschall) oder die Darstellung von Blutflüssen im B-Mode verfeinern die Möglichkeiten der Gefäßdiagnostik. Speziell den Kontrastmitteln wird eine steigende Bedeutung zugemessen, da mit ihrer Hilfe Aussagen über die Dignität (Gut- oder Bösartigkeit) von Gewebeneubildungen getroffen werden können. ⓘ
Die B-Bild-Darstellung konnte Ende der 1990er Jahre noch einmal in kontrast- und räumlicher Auflösung mit Tissue Harmonic Imaging (THI) verbessert werden. Dieses Verfahren ist bei heutigen kommerziellen Ultraschallsystemen Standard. ⓘ
Bildfehler



Bei der Bilderzeugung mittels Ultraschall kann es zu Artefakten (Bildfehlern) kommen, die nicht durchweg als störend gelten, sondern auch zusätzliche Gewebe- bzw. Materialinformationen liefern können. ⓘ
Ein sehr charakteristisches Artefakt ist das Speckle-Rauschen, das durch Interferenz der Schallwellen entsteht. Es ist die Ursache für die markanten, sich auf kurzer Distanz abwechselnden hellen und dunklen Flecken in Ultraschallbildern. ⓘ
Ein häufiges Artefakt ist die Abschattung (distale Schallauslöschung) hinter stark reflektierenden Objekten mit einer vom übrigen Gewebe stark abweichenden Impedanz wie Knochen, Luft oder Konkrementen (Ablagerungen). Bei nahezu senkrechtem Schalleinfall gibt es ein starkes Echo, bei schrägem Einfall nicht. ⓘ
Eine distale Schallverstärkung ist ein übermäßig hell dargestelltes Gewebe hinter (distal) einer Struktur, die wenig dämpft. Allgemein wird, um die Dämpfung des Gewebes auszugleichen und zum Beispiel Lebergewebe über die gesamte Tiefe homogen darzustellen, mit Hilfe der time gain compensation oder auch depth gain compensation, tiefer liegende Signale zunehmend verstärkt. Zum Beispiel bei einer Gallenblase in der Leber ist das Lebergewebe deutlich heller als das restliche Lebergewebe, weil Galle weniger dämpft als Lebergewebe, aber das Gewebe hinter der Gallenblase mit dem gleichen Verstärkungsfaktor aufgehellt wird wie das umliegende Gewebe. ⓘ
Bei kreisförmig geschnittenen Objekten können die Randstrahlen weggespiegelt werden; dem Bild fehlen dann die Randstrukturen und es kommt zu Abschattungen (engl.: lateral shadowing). ⓘ
Bei stark reflektierenden Grenzflächen kann es zu Mehrfachreflexionen (Kometenschweifartefakt, auch Ring-Down-Phänomen) beziehungsweise zu Spiegelartefakten in Form von virtuellen Bildern von vor der Grenzfläche befindlichen Objekten kommen. ⓘ
Objekte können hinter Gebieten mit abweichender Schallgeschwindigkeit verschoben erscheinen. ⓘ
Am Rand flüssigkeitsgefüllter Organe erzeugt ein wenig fokussierter Impuls beim Auftreffen auf eine schräg verlaufende Grenzfläche Echos mit geringer Stärke und unscharfer Kontur. Vor allem in flüssigkeitsgefüllten Hohlorganen wie Harn- und Gallenblase können durch dieses Schichtdickenartefakt in Wirklichkeit nicht vorhandene Strukturen vorgetäuscht werden. ⓘ
Ungenügende Ankopplung des Schallkopfes an die Hautoberfläche verursacht das Auftreten mehrerer Echos im gleichen Abstand, ohne dass ein auswertbares Bild entsteht (Reverberationen). ⓘ
Sicherheitsaspekte
Die Anwendung von Ultraschall ist eine sichere Methode für die Bildgebung. Als mögliche Schadensquellen für Mensch und Tier kommen die Wärmeerzeugung und Kavitation in Betracht. ⓘ
Kavitation
Als Kavitation (lat.: cavis, -is = die Höhle) bezeichnet man den Effekt, dass in der Unterdruckphase einer Schallwelle im Gewebe Hohlräume bzw. Gasbläschen entstehen, die in der Druckphase kollabieren und eine Gewebsschädigung verursachen können. Das ist derselbe Effekt, der in einem Ultraschallreinigungsgerät genutzt wird. Je höher die Ultraschallfrequenz ist, desto höhere Spitzendrücke werden vom Gewebe (bzw. von Flüssigkeiten) toleriert. Verwendet man die diagnostisch interessanten Frequenzen zwischen 2 und 20 MHz, darf zur Vermeidung von Kavitation in reinem entgastem Wasser der negative Schalldruck maximal 15 MPa betragen. Das Gewebe selbst enthält jedoch sogenannte „Kavitationskeime“, die die Bildung von Kavitationsblasen begünstigen, sodass Kavitation im Gewebe schon bei deutlich geringeren negativen Schalldrücken auftreten kann. Besonders häufig tritt Kavitation an Übergängen zwischen Medien (Materialien) mit großem Unterschied in der akustischen Impedanz. Solche Übergänge finden sich im Körper vor allem zwischen Weichgewebe und Knochen bzw. Weichgewebe und luftgefüllten Bereichen (Lunge, Darm). Man geht zurzeit davon aus, dass Kavitation im menschlichen Körper nicht unter 4 MPa negativen Spitzendruck auftritt. Kavitation kann auch durch Ultraschallkontrastmittel begünstigt werden, daher kann beim Einsatz solcher Kontrastmittel Kavitation auch schon unterhalb von 4 MPa auftreten. ⓘ
Wärme
Das Maß an erzeugter Wärme ist abhängig von der absorbierten Schallintensität; Wärmeabfuhr geschieht durch Blutströmung und Wärmeleitung. Für gesundes Gewebe ist selbst eine längerfristige Temperaturerhöhung von 1,5 K unbedenklich. Dennoch sollte die Einwirkzeit begrenzt werden. Die einzelnen Verfahren im Detail: Im B-Mode ist die eingebrachte Leistung pro Schallpuls 1 bis 10 mW und verteilt sich auf ein großes Volumen innerhalb einer Beschallungszeit (für den Einzelpuls) von unter 1 µs und einer Impulswiederholfrequenz deutlich unter 5 kHz. ⓘ
Im (T)M-Mode wird statt eines Volumens eine Linie des Gewebes mit einer Impulswiederholrate von etwa 1 kHz durchschallt. ⓘ
Das Puls-Dopplerverfahren erfolgt auch statisch, allerdings ist die Impulsfolgefrequenz mit bis zu 30 kHz viel höher und eine Überwärmung nicht mehr auszuschließen. Daher muss hierbei Impulsfolge und Sendeschalldruck in angemessenem Verhältnis gewählt werden und die Untersuchungszeit so kurz wie möglich sein. ⓘ
Beim Continuous-Wave Doppler-Verfahren wird ständig eine Leistung von etwa 10 bis 100 mW in einem kleinen Volumen appliziert. Wie beim Puls-Doppler sollte die Untersuchungszeit so kurz wie möglich sein. ⓘ
Physikalische Grundlagen
Sonografie als bildgebendes Verfahren in der medizinischen Diagnostik beruht darauf, dass sich Schallwellen in unterschiedlichen Medien verschieden schnell ausbreiten. Sie werden an Grenzflächen unterschiedlicher Wellenimpedanz teilweise reflektiert, ein anderer Teil breitet sich – oft bei geänderter Richtung – weiter aus. Vereinfachend kann die Untersuchung beispielsweise eines Menschen mit der einer Flüssigkeit beschrieben werden, in der sich wichtige materialabhängige Größen in menschlichen Geweben und Wasser sprunghaft ändern (s. Tabelle 1). Mit steigender Differenz der Wellenimpedanz vergrößert sich auch der reflektierte Anteil. In weichen Materialien können sich aufgrund der geringen Scherviskosität nur unpolarisierbare longitudinale Wellen ausbreiten. ⓘ
| Medium | Schallgeschwindigkeit |
Wellenimpedanz |
Dichte |
|---|---|---|---|
| Luft | 340 m/s | 410 kg/m³ | 1,2 kg/m³ |
| Fett/Wasser/Hirn/Muskeln | 1500 m/s | 1,5 · 106 kg/m³ | 1000 kg/m³ |
| Knochen (kompakt) | 3600 m/s | 6 · 106 kg/m³ | 1700 kg/m³ |
Bei einer diagnostischen sonografischen Untersuchung sind folgende Werte für Schallparameter üblich:
Schallphänomene
Mit der Schallausbreitung gehen wie in der Wellenoptik die Phänomene Reflexion, Brechung, Beugung, Streuung und Absorption einher. Reflektierte und gestreute Schallwellen werden als Echos von der Ultraschallsonde registriert, und durch die Auswertung derer Stärken und Laufzeiten ist eine Abbildung des durchstrahlten Objektes möglich. ⓘ
Reflexion
Für die Reflexion unter senkrechtem Einfall des Schalls an glatten Grenzflächen zwischen Gebieten mit unterschiedlicher Impedanz berechnet sich der Reflexionsfaktor (also das Verhältnis von reflektierter zur einfallender Schallamplitude) gemäß:
Für das Verhältnis der Schallintensitäten gilt:
Je größer der Impedanzunterschied, desto stärker die Reflexion. Im Vergleich zur Optik verhält sich hier die Impedanz analog zum Brechungsindex. Um beim Übergang von schallerzeugender Sonde zum Untersuchungsobjekt möglichst wenig Intensität durch Reflexion zu verlieren, soll klein und damit die Impedanzen von Sonde und Körper angepasst sein. Luft führt zu einer schlechten Einkopplung von Schall in den Körper (vgl. Tabelle 1: die Werte ergeben ), man verwendet daher ein auf Wasser basierendes Gel als Übergangsmedium. Aus demselben Grund sind auch luftgefüllte Organe wie Lunge und Magen-Darm-Trakt oder von Knochen umschlossene Gebiete schlecht oder gar nicht für Ultraschalluntersuchungen zugänglich: von außen in den Körper gebrachte Schallwellen werden an den Grenzflächen dieser Organe reflektiert. ⓘ
Streuung
Bei rauen und nicht senkrecht zum Ultraschallstrahl angeordneten Grenzflächen kann trotzdem ein Echo registriert werden, da ein diffuser Strahlungskegel zurückgestreut wird. Die Streuung an Inhomogenitäten erzeugt für eine Gewebestruktur charakteristische Signale aus Gebieten zwischen Grenzflächen, wodurch Gewebetypen unterscheidbar sind. Je nach Durchmesser des Streuzentrums ändert sich die Stärke der Streuung. Im „geometrischen“ Bereich (für , mit : Schallwellenlänge) ist die Streuung stark, z. B. in Gefäßen. Sie sind in B-Mode-Bildern heller. Im „stochastischen“ Bereich () wie in der Leber ist die Streuung mittelstark und macht hier etwa 20 % der Gesamtabsorption aus. Im „Rayleighbereich“ () ist die Streuung schwach, beispielsweise im Blut. ⓘ
Absorption
Eine Absorption von Schallfeldern erfolgt aufgrund Streuung, innerer Reibung, nicht isentroper Kompression sowie Anregung innerer Freiheitsgrade (Molekülrotation, -schwingung) des schalltragenden Mediums. Die Energie wird dabei in Wärme umgesetzt. Die Schwächung erfolgt exponentiell mit zunehmender Entfernung vom Schallkopf: . Der Absorptionskoeffizient ist gewebe- und stark frequenzabhängig. Da er annähernd proportional zur Frequenz ist, kann eine spezifische Dämpfung in dB/(cm · MHz) angegeben werden. Sie beträgt für weiches Gewebe 1 dB/(cm · MHz). Mit zunehmender Schallfrequenz nimmt also die Reichweite ab. Daher muss eine der erforderlichen Eindringtiefe (s. Tabelle 2 nach) angepasste Frequenz gewählt werden, um ein bestimmtes Objekt mit der technisch möglichen Verstärkung gerade noch untersuchen zu können. Da die Auflösung bei höheren Frequenzen besser ist, wird immer die größtmögliche Frequenz gewählt. Signale aus größerer Tiefe müssen in der Auswerteelektronik mehr verstärkt werden, was jedoch an technische Grenzen stößt. Der nachfolgenden Tabelle liegen daher diese technischen Nachweisgrenzen zugrunde, die bis etwa 10 MHz bei über 100 dB liegen und bis 40 MHz auf ca. 50 dB absinken. ⓘ
| Frequenz |
max. Unter- suchungstiefe |
Untersuchungsgebiet |
|---|---|---|
| 1 MHz | 50 cm | |
| 2–3,5 MHz | 25–15 cm | Fötus, Leber, Herz, Veterinärmedizin (Großtiere) |
| 3,5 MHz | 15 cm | Niere, Veterinärmedizin (große Hunde) |
| 5 MHz | 10 cm | Gehirn, Veterinärmedizin (mittelgroße Hunde) |
| 7,5 MHz | 7 cm | Schilddrüse, Brustdrüse, oberflächliche Gefäße, Veterinärmedizin (kleine Hunde, Katzen) |
| 8–9 MHz | 6 cm | Prostata (endoskopisch) |
| 10 MHz | 5 cm | |
| 11–12 MHz | 4–3 cm | Pankreas (intraoperativ) |
| 7,5–15 MHz | 7–2 cm | Brustdiagnostik |
| 20 MHz | 1,2 cm | |
| 21–24 MHz | 1,1–0,9 cm | Auge, Haut |
| 40 MHz | 0,6 cm | Haut, Gefäße |
Erzeugung und Nachweis von Ultraschall
Die Erzeugung von Ultraschall und auch der Nachweis zurückkommender Echos finden zumeist elektromechanisch in einem Wandler statt, der Teil der Sonde ist, und basiert auf dem piezoelektrischen Effekt: In einem piezoelektrischen Material wird durch mechanische Deformation eine elektrische Polarisation, eine Aufladung der Oberfläche und damit eine elektrische Spannung erzeugt. Bei Vibration des Materials wird Wechselspannung erzeugt (Nachweis der Schallschwingungen). Umgekehrt schwingen diese Kristalle mechanisch, wenn man eine elektrische Wechselspannung anlegt (Erzeugung von Schallschwingungen). Verwendung finden vor allem Keramiken wie Bariumtitanat, Bleititanat, -zirkonat, -metaniobat. Diese werden polarisiert durch starke Erhitzung und anschließende Abkühlung unter Anlegen einer elektrischen Spannung. ⓘ
Das Schallfeld eines kreisförmigen Ultraschallwandlers

Die Ausbreitung und Intensitätsverteilung der abgestrahlten durch Beugung begrenzten Schallwellen lässt sich in guter Näherung aus der Annahme des Huygensschen Prinzips herleiten, dass jeder Punkt der Wandleroberfläche eine Kugelwelle aussendet. Das Ergebnis kann man abhängig von der Entfernung zum Wandler in Bereiche einteilen: Der Nahbereich ist geprägt durch starke Interferenzen, die eine sehr inhomogene Intensitätsverteilung zur Folge haben. Im Fernbereich bildet sich eine kontinuierlich aufweitende Strahlkeule. Im Fokalbereich (zwischen Nah- und Fernbereich) ist die Intensität gebündelt und nimmt senkrecht zur Strahlachse ab. Mit : Wandlerdurchmesser, : Schallwellenlänge, liegt er zwischen
wobei der Ausdruck bzw. dessen Näherung auch als Nahfeldlänge bezeichnet wird. ⓘ
Das Beispiel zeigt das durch Simulationsrechnungen ermittelte Schallfeld eines unfokussierten Ultraschallwandlers mit einer Frequenz f = 4 MHz, einem Durchmesser des Schwingers von 10 mm für Wasser mit einer Schallgeschwindigkeit von c = 1500 m/s. Angezeigt werden die Amplituden der Schalldrücke. Die Nahfeldlänge beträgt N = 67 mm. Man erkennt darin die starke Zerklüftung des Schallfeldes im Nahbereich und das allmähliche Abklingen des Schalldrucks im Fernbereich. ⓘ
Das Schallfeld eines fokussierten Ultraschallwandlers

Der Ultraschall kann durch die Krümmung der Wandleroberfläche, durch Verwenden einer akustischen Linse oder – bei entsprechend ausgelegten Mehrkanalwandlern – durch eine geeignete zeitversetzte Ansteuerung der einzelnen Elemente fokussiert werden. Grundsätzlich erfolgt die Fokussierung dabei auf einen Punkt innerhalb der Nahfeldlänge, der typischerweise im Bereich angestrebt wird. Eine Fokussierung auf weiter entfernte Orte als die Nahfeldlänge ist grundsätzlich nicht möglich. ⓘ
Das Beispiel zeigt das durch Simulationsrechnungen ermittelte Schallfeld desselben Ultraschallwandlers wie im vorherigen Abschnitt. Die Fokussierung kommt durch Krümmung der Wandleroberfläche (Krümmungsradius R = 30 mm) zustande. Angezeigt werden die Amplituden der Schalldrücke. ⓘ
Auflösungsvermögen
Das örtliche Auflösungsvermögen ist ein Maß für die Fähigkeit eines Messgeräts, nahe beieinanderliegende Objekte getrennt wahrnehmen zu können. Man unterscheidet das Auflösungsvermögen in Richtung der Strahlachse (axial) und senkrecht zur Achse (lateral). ⓘ
Lateral

Messtechnisch bestimmt man die laterale Auflösung, indem ein punktförmiges Objekt innerhalb des Fokalbereichs vor dem Schallkopf senkrecht zur Schallausbreitungsrichtung vorbeigeschoben und die Amplitude des Echosignals als Funktion des Ortes (also des Abstandes von der Strahlachse) aufgetragen wird. Die Breite , bei der die Amplitude des Empfangssignals im Vergleich zum Maximum um 6 dB gesunken ist, beidseitig vom Maximum, nimmt man als ein Maß für das laterale Ortsauflösungsvermögen. Näherungsweise gilt (: Durchmesser eines kreisförmigen Schallkopfes) im Fokalbereich. Außerhalb des Fokalbereichs nimmt die laterale Auflösung mit der Entfernung zum Wandler ab. ⓘ
Rechnerisch ergibt sich die laterale Auflösung aus der 6-dB-Grenze des sogenannten Sende-Empfangs-Feldes, das heißt, den Quadraten der für die jeweilige Messanordnung berechneten Schalldrücke. Die Quadrierung der Schalldrücke berücksichtigt, dass die Richtwirkung des Ultraschallwandlers sowohl beim Senden, als auch beim Empfang wirksam ist. ⓘ
Das Beispiel zeigt einen x/y-Schnitt des zuvor beschriebenen Ultraschallwandlers (4 MHz, Schwingerdurchmesser 10 mm, Nahfeldlänge N = 67 mm) im Fokus bei z = 67 mm. Die 6-dB-Grenze ist gelb eingefärbt und weist eine Breite von ungefähr 2,8 mm auf. ⓘ
Axial
Zwei in Schallrichtung hintereinanderliegende Gewebeschichten können gerade noch getrennt wahrgenommen werden, wenn von den Grenzflächen zwei unterscheidbare Echos ausgehen. Hauptsächlich entscheidend für das axiale Auflösungsvermögen sind:
- die Schallfrequenz und
- die Dauer und Form des Anregesignals ⓘ
Bei Anwendung der einfachen Echomethode verbessert sich das Auflösungsvermögen mit steigender Frequenz, und sie verschlechtert sich mit der Länge des Anregesignals. Typischerweise verwendet man breitbandige Ultraschallwandler und regt sie mit einem kurzen rechteckförmigen Puls an. Dabei sind Länge und Form des Anregesignals meist nicht variabel und die sich daraus ergebenden Echosignale von einer Gewebeschicht weisen etwa 2 oder 3 Schwingungen mit einer allmählich steigenden und fallenden Einhüllenden auf. Die Empfangssignale sind nur dann unterscheidbar, wenn sie sich zeitlich nicht überschneiden. Aufgrund des doppelten Schallweges im Puls-Echo-Verfahren (hin und zurück), benötigt man bei einem Sendesignal mit einer Länge von 3 Schwingungen somit einen Mindestabstand der Schichten von 1,5 Ultraschall-Wellenlängen. Bei einem Signal mit einer Frequenz von 5 MHz ergibt sich so beispielsweise eine Wellenlänge von und damit eine axiale Auflösung von ungefähr 0,45 mm. ⓘ
Bei Verwendung von speziell codierten breitbandigen Anregesignalen ist die zeitliche Dauer des Anregesignals nicht alleine ausschlaggebend, da die Echosignale durch geeignete mathematische Methoden sehr stark verkürzt und dadurch getrennt werden können. Durch das Pulskompressionsverfahren mit beispielsweise Chirpsignalen wird die Korrelationsfunktion aus Sende- und Empfangssignal ausgewertet. Auf diese Weise erreicht man trotz verlängerter Signaldauer erheblich bessere Signalauflösung und Rauschfreiheit als mit der einfachen Echomethode. Es ist derzeit hauptsächlich in der Forschung im Einsatz. ⓘ
Übliche Werte
Typisch erreichbare Ortsauflösungen je nach Sendefrequenz sind:
| Frequenz: | 2–15 MHz ⓘ |
| Wellenlänge (in Muskulatur) | 0,78–0,1 mm |
| Eindringtiefe (einfach) | 12–1,6 cm |
| Ortsauflösung lateral | 3,0–0,4 mm |
| Ortsauflösung axial | 0,8–0,15 mm |
Der Ultraschall-Markt
Der Preis von Ultraschallgeräten variiert je nach Ausstattung (zum Beispiel Anzahl der Sonden und Zusatzsoftware) und Qualität stark. Die Größe variiert zwischen Smartphone-Größe über Laptop-Format und -Größe zu 200 kg schweren Systemen, die einem schmalen Schreibtisch mit PC auf Rollen ähneln. Auch einfache Dopplergeräte zum Anhören des Herzschlages von Föten sind auf dem Markt. ⓘ
Das Gesamtvolumen des Umsatzes „in Ultraschall“ betrug 2004 weltweit ca. 4 Milliarden Dollar und wächst jährlich um etwa 3 bis 4 %. Die bedeutsamsten Anbieter sind General Electric, Philips, Siemens und Toshiba mit Marktanteilen um jeweils 20 %. Am stärksten wachsen die Segmente mit 3D- und 4D-Darstellung. Außerdem wächst der Markt für Geräte, die in der Hand gehalten werden können stark. Es werden etwa genauso viele Systeme in die Segmente Kardiologie und Radiologie abgesetzt, wie in die Geburtshilfe. ⓘ
Ausbildung
Die Ausbildung im Fachgebiet der Sonographie findet im deutschsprachigen Raum teils bereits während des Medizinstudiums statt. Der Großteil der Ausbildung erfolgt jedoch während der jeweiligen Facharzt-Weiterbildung. Hierbei gibt es verschiedenste Subspezialisierungen der Sonographie: z. B. Echokardiographie, welche während der entsprechenden Fachweiterbildung zum Kardiologen erlernt wird. ⓘ
Im Gegensatz dazu finden sich in anderen Gesundheitssystemen spezielle Ausbildungsprogramme oder Studiengänge, die als Ziel zum Beispiel die Ausbildung zum „Sonographer“ haben (USA). ⓘ
Simulation
Während des Medizinstudiums oder während der Facharztausbildung kann es schwierig sein, gleichzeitig Patienten zum Üben sowie erfahrene Ultraschall-Diagnostiker zur Verfügung zu haben. Dementsprechend hat sich ein Markt für Simulationen und Simulatoren entwickelt. ⓘ
Phantome
Phantome sind Nachbildungen, die sich an einem Ultraschallgerät ähnlich verhalten wie der menschliche Körper. Die Phantome sollen realitätsnahe Aufnahmen zeigen. ⓘ
Simulatoren
Ultraschallsimulatoren sind Geräte, die unter anderem einen Schallkopf darstellen sollen, um die Ultraschalluntersuchung nachzuempfinden. Die Bilder werden dabei meist künstlich erzeugt, ähnlich wie bei einem Computerspiel. ⓘ
Ultraschallsimulator Apps
Neuerdings sind auch Ultraschallsimulator Apps erhältlich, also Applikationen für Smartphones. Sie bieten den Vorteil, dass sich viele Krankheitsfälle auch nicht ortsgebunden darstellen und üben lassen. Die erzeugten Bilder sind bei manchen Herstellern authentisch, sodass ein höherer Grad an Realismus möglich ist. Die Steuerung erfolgt dabei an einem Tablet oder dem Smartphone. Das Smartphone kann einen virtuellen Schallkopf bilden, um so das Tablet zu steuern. ⓘ
Die erste realistische Ultraschallsimulator App wurde 2018 von der Firma Scanbooster entwickelt. ⓘ