Lungenfibrose
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| J62 | Pneumokoniose durch Quarzstaub |
| J63 | Pneumokoniose durch sonstige anorganische Stäube |
| J68.4 | Chronische Krankheiten der Atmungsorgane durch chemische Substanzen, Gase, Rauch und Dämpfe Lungenfibrose (chronisch) |
| J70.1 | Chronische und sonstige Lungenbeteiligung bei Strahleneinwirkung |
| J84.1 | Sonstige interstitielle Lungenkrankheiten mit Fibrose |
| ICD-10 online (WHO-Version 2019) | |
Lungenfibrose (früher teils synonym mit „Lungencirrhose“ und „Lungensklerose“) ist eine Veränderung des Lungengewebes, bei der verstärkt Bindegewebe zwischen den Lungenbläschen (Alveolen) und den sie umgebenden Blutgefäßen gebildet wird, wodurch die Lunge verhärtet und vernarbt (fibrosiert). Durch die verringerte Dehnbarkeit verringert sich das Lungenvolumen und die Atmung wird behindert. ⓘ
Es gibt zahlreiche Krankheitsbilder, die zu einer Lungenfibrose führen können. Sie gehören zur Gruppe der interstitiellen Lungenerkrankungen. Pneumokoniosen (Staublungen) wie die Silikose (Quarzstaublunge) sind dabei vertreten. Ist die Ursache unbekannt, bezeichnet man die Form als idiopathische interstitielle Pneumonien, deren häufigster Vertreter die idiopathische pulmonale Fibrose (IPF, idiopathische Lungenfibrose) ist. Die idiopathische Lungenfibrose ist im Verlauf wesentlich aggressiver, d. h. die Lebenserwartung ist geringer als bei exogen-allergischer Lungenfibrose. ⓘ
Die exogen-allergische Lungenfibrose wird durch Allergene verursacht. Die Entzündung der Lungenbläschen ist ein fortschreitender Prozess, der zum Tode führen kann. Bei der Lungenfibrose versteift die Lunge, ihre Compliance sinkt, und es wird mehr Kraft benötigt, um die Lungenflügel ausreichend zu belüften, damit ein Gasaustausch stattfinden kann. Dieser ist bei einer Gewebevernarbung ohnehin gestört und der Sauerstoffanteil im Blut nimmt ab (Hypoxämie). ⓘ
Lungenfibrose ist eine Erkrankung, bei der die Lunge mit der Zeit vernarbt. Zu den Symptomen gehören Kurzatmigkeit, trockener Husten, Müdigkeit, Gewichtsverlust und Nagelverkrümmungen. Zu den Komplikationen können Lungenhochdruck, Atemversagen, Pneumothorax und Lungenkrebs gehören. ⓘ
Es gibt keine Heilung, und die Behandlungsmöglichkeiten sind begrenzt. Die Behandlung zielt darauf ab, die Symptome zu verbessern und kann eine Sauerstofftherapie und eine pulmonale Rehabilitation umfassen. Mit bestimmten Medikamenten kann versucht werden, die Verschlimmerung der Narbenbildung zu verlangsamen. Gelegentlich kommt auch eine Lungentransplantation in Frage. Weltweit sind mindestens 5 Millionen Menschen betroffen. Die Lebenserwartung beträgt im Allgemeinen weniger als fünf Jahre. ⓘ
Anzeichen und Symptome
Die Symptome der Lungenfibrose sind hauptsächlich:
- Kurzatmigkeit, insbesondere bei Anstrengung
- Chronischer trockener, hackender Husten
- Müdigkeit und Schwäche
- Beschwerden in der Brust, einschließlich Schmerzen in der Brust
- Appetitlosigkeit und schneller Gewichtsverlust
Auf eine Lungenfibrose weist eine Anamnese hin, in der eine zunehmende Kurzatmigkeit (Dyspnoe) bei Anstrengung festgestellt wird. Manchmal sind bei der Auskultation feine inspiratorische Knistergeräusche an den Lungenbasen zu hören. Ein Röntgenbild des Brustkorbs kann abnormal sein oder auch nicht, aber ein hochauflösendes CT zeigt häufig Abnormalitäten. ⓘ
Ursache
Eine Lungenfibrose kann eine sekundäre Folge anderer Krankheiten sein. Die meisten von ihnen werden als interstitielle Lungenerkrankungen eingestuft. Beispiele hierfür sind Autoimmunerkrankungen, Virusinfektionen und bakterielle Infektionen wie Tuberkulose, die fibrotische Veränderungen in beiden Lungenflügeln und andere mikroskopische Verletzungen der Lunge verursachen können. Eine Lungenfibrose kann jedoch auch ohne bekannte Ursache auftreten. In diesem Fall wird sie als "idiopathisch" bezeichnet. Die meisten idiopathischen Fälle werden als idiopathische Lungenfibrose diagnostiziert. Dabei handelt es sich um eine Ausschlussdiagnose für eine Reihe charakteristischer histologischer/pathologischer Merkmale, die als gewöhnliche interstitielle Pneumonie (UIP) bekannt sind. In beiden Fällen gibt es immer mehr Anhaltspunkte, die auf eine genetische Veranlagung bei einer Untergruppe von Patienten hinweisen. So wurde beispielsweise eine Mutation im Surfactant-Protein C (SP-C) in einigen Familien mit einer Vorgeschichte von Lungenfibrose festgestellt. Autosomal dominante Mutationen in den TERC- oder TERT-Genen, die für Telomerase kodieren, wurden bei etwa 15 Prozent der Lungenfibrose-Patienten festgestellt. ⓘ
Zu den Krankheiten und Zuständen, die eine Lungenfibrose als Sekundäreffekt verursachen können, gehören:
- Einatmen von Umwelt- und Berufsschadstoffen, z. B. Metalle bei Asbestose, Silikose und die Exposition gegenüber bestimmten Gasen. Ein erhöhtes Risiko besteht u. a. bei Bergleuten, Schiffsarbeitern und Sandstrahlern.
- Überempfindlichkeitspneumonitis, die meist durch das Einatmen von Staub entsteht, der mit Bakterien, Pilzen oder tierischen Produkten kontaminiert ist
- Zigarettenrauchen kann das Risiko erhöhen oder die Krankheit verschlimmern
- Einige typische Bindegewebserkrankungen wie rheumatoide Arthritis, Spondylitis ankylosans, SLE und Sklerodermie
- Andere Krankheiten, die das Bindegewebe betreffen, wie Sarkoidose und Granulomatose mit Polyangiitis
- Infektionen, einschließlich COVID-19
- Bestimmte Medikamente, z. B. Amiodaron, Bleomycin (Pingyangmycin), Busulfan, Methotrexat, Apomorphin und Nitrofurantoin
- Strahlentherapie des Brustkorbs ⓘ
- Fibrose mit bekannter Ursache (Medikamente, Kollagenosen). So stehen Bleomycin, Busulfan und Amiodaron im Verdacht, als Nebenwirkung eine Lungenfibrose zu verursachen. Weitere bekannte Ursachen (etwa 50 % der Fälle):
- Granulomatöse diffuse parenchymatöse Lungenerkrankung
- Lungenentzündungen: Idiopathische interstitielle Pneumonie (oder infektiöse Vorerkrankungen der Lunge)
- Inhalative oder nicht inhalative Noxen
- Systemerkrankungen wie z. B. Sarkoidose, Rheumatoide Arthritis, Kollagenosen
- Kreislaufbedingte Lungenschäden, u. a. Chronische Stauungslunge bei Linksherzinsuffizienz
- andere Formen (z. B. Histiozytose) ⓘ
Auslöser kann das Einatmen bestimmter Fasern wie Asbest, von Staubteilchen wie Quarzfeinstaub etc. oder eine exogen-allergische Reaktion auf bestimmte Eiweißbestandteile (beispielsweise aus Heusilos oder Taubenkot) sein. Auch Strahlentherapie von Lungenkrebs kann zur Lungenfibrose führen. ⓘ
Pathogenese
Bei der Lungenfibrose kommt es zu einem allmählichen Austausch des normalen Lungenparenchyms durch fibrotisches Gewebe. Der Ersatz der normalen Lunge durch Narbengewebe führt zu einer irreversiblen Verringerung der Sauerstoffdiffusionskapazität, und die daraus resultierende Steifheit oder verminderte Compliance macht die Lungenfibrose zu einer restriktiven Lungenerkrankung. Die Lungenfibrose wird nicht durch eine chronische Entzündung, sondern durch eine gestörte Wundheilung aufrechterhalten. Sie ist die Hauptursache für eine restriktive Lungenerkrankung, die dem Lungenparenchym innewohnt. Im Gegensatz dazu sind Tetraplegie und Kyphose Beispiele für Ursachen einer restriktiven Lungenerkrankung, die nicht unbedingt mit einer Lungenfibrose einhergehen. ⓘ
Diagnose

Die Diagnose kann durch eine Lungenbiopsie bestätigt werden. Eine videoskopisch assistierte thorakoskopische Keilbiopsie (VATS) unter Vollnarkose kann notwendig sein, um genügend Gewebe für eine genaue Diagnose zu gewinnen. Bei dieser Art der Biopsie werden mehrere Schläuche durch die Brustwand eingeführt, aus denen ein Stück der Lunge herausgeschnitten und zur Untersuchung eingeschickt wird. Das entnommene Gewebe wird histopathologisch mikroskopisch untersucht, um das Vorhandensein und das Muster der Fibrose sowie das Vorhandensein anderer Merkmale zu bestätigen, die auf eine bestimmte Ursache, z. B. bestimmte Arten von Mineralstaub, oder ein mögliches Ansprechen auf eine Therapie, z. B. ein Muster der so genannten unspezifischen interstitiellen Fibrose, hinweisen können. ⓘ
Fehldiagnosen sind häufig, da zwar die Lungenfibrose insgesamt nicht selten ist, aber jede einzelne Form der Lungenfibrose ungewöhnlich ist und die Beurteilung von Patienten mit diesen Erkrankungen komplex ist und einen multidisziplinären Ansatz erfordert. Die Terminologie wurde zwar vereinheitlicht, aber es gibt immer noch Schwierigkeiten bei ihrer Anwendung. Selbst Experten können bei der Klassifizierung einiger Fälle unterschiedlicher Meinung sein. ⓘ
Bei der Spirometrie sind bei einer restriktiven Lungenerkrankung sowohl das FEV1 (forciertes Ausatmungsvolumen in 1 Sekunde) als auch die FVC (forcierte Vitalkapazität) reduziert, so dass das FEV1/FVC-Verhältnis normal oder sogar erhöht ist, im Gegensatz zu einer obstruktiven Lungenerkrankung, bei der dieses Verhältnis reduziert ist. Die Werte für das Residualvolumen und die Gesamtkapazität der Lunge sind bei restriktiven Lungenerkrankungen im Allgemeinen verringert. ⓘ
Behandlung
Bei der Lungenfibrose entsteht Narbengewebe. Die Vernarbung ist dauerhaft, wenn sie einmal entstanden ist. Die Verlangsamung des Fortschreitens und die Prävention hängen von der zugrunde liegenden Ursache ab:
- Die Behandlungsmöglichkeiten für idiopathische Lungenfibrose sind sehr begrenzt. Obwohl die Forschungsarbeiten noch andauern, gibt es keine Beweise dafür, dass Medikamente bei dieser Erkrankung wesentlich helfen können. In schweren Fällen ist die Lungentransplantation die einzige therapeutische Option. Da einige Formen der Lungenfibrose auf Kortikosteroide (wie Prednison) und/oder andere Medikamente, die das körpereigene Immunsystem unterdrücken, ansprechen können, werden diese Arten von Medikamenten manchmal verschrieben, um zu versuchen, die Prozesse, die zur Fibrose führen, zu verlangsamen.
- Man geht davon aus, dass das Immunsystem eine zentrale Rolle bei der Entstehung vieler Formen der Lungenfibrose spielt. Ziel der Behandlung mit immunsuppressiven Mitteln wie Kortikosteroiden ist es, die Entzündung der Lunge und die anschließende Narbenbildung zu verringern. Das Ansprechen auf die Behandlung ist unterschiedlich. Diejenigen, deren Zustand sich durch eine immunsuppressive Behandlung verbessert, haben wahrscheinlich keine idiopathische Lungenfibrose, denn für die idiopathische Lungenfibrose gibt es keine nennenswerte Behandlung oder Heilung.
- Zwei pharmakologische Wirkstoffe, die die Narbenbildung bei leichter idiopathischer Fibrose verhindern sollen, sind Pirfenidon, das den Rückgang der 1-Jahres-Rate der FVC reduzierte. Pirfenidon verringerte auch die Abnahme der Entfernungen beim 6-Minuten-Gehtest, hatte aber keine Auswirkungen auf die Atemsymptome. Der zweite Wirkstoff ist Nintedanib, der über die Hemmung einer Reihe von Tyrosinkinase-Rezeptoren (einschließlich Thrombozyten-Wachstumsfaktor, Fibroblasten-Wachstumsfaktor und vaskulärer endothelialer Wachstumsfaktor) antifibrotisch wirkt. Eine randomisierte klinische Studie zeigte, dass es die Verschlechterung der Lungenfunktion und akute Exazerbationen reduziert.
- Entzündungshemmende Mittel haben nur begrenzten Erfolg bei der Verringerung des fibrotischen Prozesses. Einige der anderen Fibrosearten, wie z. B. die unspezifische interstitielle Lungenentzündung, können auf eine immunsuppressive Therapie wie Kortikosteroide ansprechen. Allerdings spricht nur eine Minderheit der Patienten auf Kortikosteroide allein an, so dass zusätzliche Immunsuppressiva wie Cyclophosphamid, Azathioprin, Methotrexat, Penicillamin und Cyclosporin eingesetzt werden können. Auch Colchicin wurde mit begrenztem Erfolg eingesetzt. Derzeit laufen Versuche mit neueren Medikamenten wie IFN-γ und Mycophenolatmofetil.
- Bei der Hypersensitivitätspneumonitis, einer weniger schweren Form der Lungenfibrose, wird eine Verschlimmerung verhindert, indem der Kontakt mit dem verursachenden Material vermieden wird.
- Eine Sauerstoffergänzung verbessert die Lebensqualität und die körperliche Leistungsfähigkeit. Bei einigen Patienten kann eine Lungentransplantation in Betracht gezogen werden. ⓘ
Eine Behandlung erfolgt manchmal mit kortisolhaltigen Präparaten und der Verabreichung von Sauerstoff (beispielsweise als Langzeittherapie) bei unzureichender Atemfunktion. Auch besteht die Möglichkeit, mit Immunsuppressiva zu therapieren – in geringerer Dosis als in der Chemotherapie. Dazu gehören z. B. Cyclophosphamid und Azathioprin. ⓘ
Nintedanib wirkt positiv auf die Lungenfunktion von Patienten mit Systemischer Sklerose. Über 52 Wochen verzögerte die Einnahme zweimal täglich den Abbau der Lungenfunktion gegenüber Vergleichspatienten deutlich. ⓘ
Es ist auch eine Behandlung mit Pirfenidon zu erwägen. Die zuvor verwendete Substanz Acetylcystein wird seltener eingesetzt. In schweren Fällen wird eine Lungentransplantation erwogen. Nach der Lungentransplantation wegen einer ILD beträgt die mittlere Überlebenszeit etwa fünf Jahre. ⓘ
Prognose
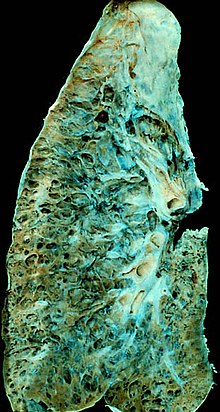
Die durch die Lungenfibrose verursachte Hypoxie kann zu pulmonaler Hypertonie führen, die wiederum eine Herzinsuffizienz des rechten Ventrikels zur Folge haben kann. Eine Hypoxie kann durch eine Sauerstoffergänzung verhindert werden. ⓘ
Eine Lungenfibrose kann auch ein erhöhtes Risiko für Lungenembolien mit sich bringen, die durch Antikoagulanzien verhindert werden können. ⓘ
Epidemiologie
Weltweit sind fünf Millionen Menschen von einer Lungenfibrose betroffen. Die nachstehenden Raten beziehen sich auf 100.000 Personen, und die Spannen spiegeln die engen bzw. weiten Einschlusskriterien wider. Diese Daten spiegeln keine erhöhten Raten aufgrund der COVID-19-Pandemie wider; Lungenfibrose ist ein bekanntes Symptom von COVID-19 und tritt schätzungsweise (Stand Juli 2020) bei etwa einem Drittel der wegen COVID-19 hospitalisierten Patienten auf. ⓘ
| Inzidenzrate | Prävalenzrate | Bevölkerung | Erfasste Jahre | Referenz ⓘ |
|---|---|---|---|---|
| 6.8-16.3 | 14.0-42.7 | U.S.-amerikanisches System zur Bearbeitung von Gesundheitsleistungen | 1996–2000 | Raghu et al. |
| 8.8-17.4 | 27.9-63.0 | Olmsted County, MN | 1997–2005 | Fernandez Perez et al. |
| 27.5 | 30.3 | Männer in Bernalillo County, NM | 1988–1990 | Coultas et al. |
| 11.5 | 14.5 | Frauen |
Ausgehend von diesen Raten könnte die Prävalenz der Lungenfibrose in den Vereinigten Staaten zwischen mehr als 29.000 und fast 132.000 liegen, basierend auf der Bevölkerung im Jahr 2000, die 18 Jahre oder älter war. Die tatsächlichen Zahlen könnten aufgrund von Fehldiagnosen wesentlich höher liegen. In der Regel sind die Patienten in den Vierzigern und Fünfzigern, wenn die Diagnose gestellt wird, während die Häufigkeit der idiopathischen Lungenfibrose nach dem fünfzigsten Lebensjahr drastisch ansteigt. Der Verlust der Lungenfunktion wird jedoch in der Regel dem Alter, einer Herzerkrankung oder häufigeren Lungenerkrankungen zugeschrieben. ⓘ
Symptome
Beschwerden sind häufig Luftnot, geringe körperliche Belastbarkeit, stetiger Husten, Anstieg der Atemfrequenz sowie Kraftlosigkeit. Ein weiteres Indidiz können Trommelschlägelfinger sein. ⓘ
