Herzfrequenz
Die Herzfrequenz (oder Pulsfrequenz) ist die Geschwindigkeit des Herzschlags, gemessen an der Anzahl der Kontraktionen (Schläge) des Herzens pro Minute (bpm). Die Herzfrequenz kann entsprechend den physischen Bedürfnissen des Körpers variieren, einschließlich der Notwendigkeit, Sauerstoff aufzunehmen und Kohlendioxid auszuscheiden, wird aber auch durch zahlreiche Faktoren moduliert, einschließlich, aber nicht beschränkt auf, Genetik, körperliche Fitness, Stress oder psychologischen Status, Ernährung, Medikamente, Hormonstatus, Umwelt und Krankheit/Krankheit sowie die Wechselwirkung zwischen diesen Faktoren. Er entspricht in der Regel dem an einem beliebigen peripheren Punkt gemessenen Puls oder liegt nahe bei diesem. ⓘ
Nach Angaben der American Heart Association liegt die normale Herzfrequenz eines erwachsenen Menschen im Ruhezustand bei 60-100 Schlägen pro Minute. Tachykardie ist eine hohe Herzfrequenz, definiert als über 100 Schläge pro Minute in Ruhe. Unter Bradykardie versteht man eine niedrige Herzfrequenz von unter 60 Schlägen pro Minute im Ruhezustand. Wenn ein Mensch schläft, ist ein Herzschlag mit einer Frequenz von etwa 40-50 Schlägen pro Minute üblich und gilt als normal. Wenn das Herz nicht in einem regelmäßigen Muster schlägt, spricht man von einer Arrhythmie. Anomalien der Herzfrequenz weisen manchmal auf eine Krankheit hin. ⓘ
Die Herzfrequenz oder Herzschlagfrequenz (kurz: HF) oder Herzrate (HR) ist die Anzahl der Herzschläge pro Zeitspanne. Die übliche Einheit ist min−1 oder gleichbedeutend bpm (englisch beats per minute). Die Herzschlagfrequenz wird häufig mit dem Puls gleichgesetzt, was streng genommen nicht richtig ist, da der Puls sämtliche Qualitäten der Druckkurve umfasst. Die Herzfrequenz ist sowohl der Quotient aus Herzzeitvolumen und Schlagvolumen als auch der Quotient aus mittlerer Herzleistung und mittlerer Arbeit eines Herzschlags. Der Kehrwert der Herzfrequenz ist die mittlere Dauer eines vollständigen Herzzyklus. ⓘ
Physiologie

Während der Herzrhythmus unter normalen Bedingungen vollständig durch den Sinusknoten reguliert wird, wird die Herzfrequenz durch den sympathischen und parasympathischen Input zum Sinusknoten reguliert. Der Nervus Accelerans versorgt das Herz mit sympathischem Input, indem er Noradrenalin an die Zellen des Sinusknotens (SA-Knoten) abgibt, und der Nervus Vagus versorgt das Herz mit parasympathischem Input, indem er Acetylcholin an die Zellen des Sinusknotens abgibt. Daher erhöht die Stimulation des Nervus accelerans die Herzfrequenz, während die Stimulation des Nervus vagus sie senkt. ⓘ
Da Wasser und Blut inkompressible Flüssigkeiten sind, besteht eine der physiologischen Möglichkeiten, einem Organ mehr Blut zuzuführen, darin, die Herzfrequenz zu erhöhen. Die normale Herzfrequenz im Ruhezustand liegt zwischen 60 und 100 Schlägen pro Minute. Bradykardie ist definiert als eine Ruheherzfrequenz unter 60 Schlägen pro Minute. Herzfrequenzen zwischen 50 und 60 Schlägen pro Minute sind jedoch bei gesunden Menschen üblich und erfordern nicht unbedingt besondere Aufmerksamkeit. Tachykardie ist definiert als eine Ruheherzfrequenz von über 100 Schlägen pro Minute. Anhaltende Ruheherzfrequenzen zwischen 80 und 100 Schlägen pro Minute, vor allem wenn sie während des Schlafs auftreten, können Anzeichen einer Schilddrüsenüberfunktion oder Anämie sein (siehe unten).
- Stimulanzien des zentralen Nervensystems wie substituierte Amphetamine erhöhen die Herzfrequenz.
- Beruhigungsmittel für das zentrale Nervensystem senken die Herzfrequenz (abgesehen von einigen besonders merkwürdigen Mitteln mit ebenso merkwürdigen Wirkungen, wie z. B. Ketamin, das - neben vielen anderen Dingen - stimulanzähnliche Wirkungen wie Tachykardie hervorrufen kann).
Es gibt viele Möglichkeiten, die Herzfrequenz zu beschleunigen oder zu verlangsamen. In den meisten Fällen werden im Gehirn stimulierende Endorphine und Hormone ausgeschüttet, von denen einige durch die Einnahme und Verarbeitung von Drogen wie Kokain oder Atropin "erzwungen"/"herausgelockt" werden. ⓘ
In diesem Abschnitt wird die Zielherzfrequenz für gesunde Personen erörtert, die für die meisten Personen mit koronarer Herzkrankheit unangemessen hoch wäre. ⓘ
Einflüsse aus dem zentralen Nervensystem
Kardiovaskuläre Zentren
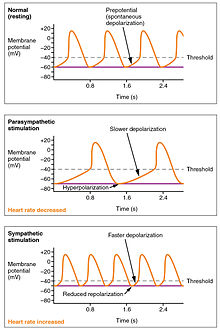
Die Herzfrequenz wird durch den Sinusknoten rhythmisch erzeugt. Sie wird auch durch zentrale Faktoren über Sympathikus- und Parasympathikusnerven beeinflusst. Der nervliche Einfluss auf die Herzfrequenz ist in den beiden paarigen kardiovaskulären Zentren der Medulla oblongata zentralisiert. Die kardioakzeleratorischen Regionen stimulieren die Aktivität über die sympathische Stimulation der kardioakzeleratorischen Nerven, und die kardioinhibitorischen Zentren verringern die Herztätigkeit über die parasympathische Stimulation als eine Komponente des Vagusnervs. In Ruhe üben beide Zentren eine leichte Stimulation auf das Herz aus und tragen so zum autonomen Tonus bei. Dies ist ein ähnliches Konzept wie der Tonus der Skelettmuskulatur. Normalerweise überwiegt die vagale Stimulation, da der SA-Knoten, wenn er nicht reguliert wird, einen Sinusrhythmus von etwa 100 Schlägen pro Minute einleiten würde. ⓘ
Sowohl sympathische als auch parasympathische Reize fließen durch den paarigen Herzplexus in der Nähe der Herzbasis. Das Herzbeschleunigungszentrum sendet auch zusätzliche Fasern, die über sympathische Ganglien (die zervikalen Ganglien plus die superioren thorakalen Ganglien T1-T4) die Herznerven sowohl zum SA- als auch zum AV-Knoten bilden, sowie zusätzliche Fasern zu den Vorhöfen und Kammern. Die Ventrikel werden von sympathischen Fasern stärker innerviert als von parasympathischen Fasern. Die sympathische Stimulation bewirkt die Freisetzung des Neurotransmitters Noradrenalin an der neuromuskulären Verbindung der Herznerven. Dies verkürzt die Repolarisationszeit und beschleunigt so die Depolarisations- und Kontraktionsrate, was zu einer erhöhten Herzfrequenz führt. Es öffnet chemische oder ligandengesteuerte Natrium- und Kalzium-Ionenkanäle und ermöglicht so den Einstrom positiv geladener Ionen. ⓘ
Norepinephrin bindet an den Beta-1-Rezeptor. Medikamente gegen Bluthochdruck werden eingesetzt, um diese Rezeptoren zu blockieren und so die Herzfrequenz zu senken. ⓘ

Die parasympathische Stimulation geht von der kardioinhibitorischen Region des Gehirns aus, wobei die Impulse über den Vagusnerv (Hirnnerv X) geleitet werden. Der Vagusnerv sendet Äste sowohl zum SA- und AV-Knoten als auch zu Teilen der Vorhöfe und Kammern. Die parasympathische Stimulation setzt den Neurotransmitter Acetylcholin (ACh) an der neuromuskulären Verbindung frei. ACh verlangsamt die Herzfrequenz, indem es chemie- oder ligandengesteuerte Kalium-Ionenkanäle öffnet und so die Rate der spontanen Depolarisation verlangsamt, was die Repolarisation verlängert und die Zeit bis zur nächsten spontanen Depolarisation erhöht. Ohne jegliche nervliche Stimulation würde der SA-Knoten einen Sinusrhythmus von etwa 100 Schlägen pro Minute einstellen. Da die Ruhefrequenz deutlich unter diesem Wert liegt, wird deutlich, dass die parasympathische Stimulation normalerweise die Herzfrequenz verlangsamt. Dies ist vergleichbar mit einer Person, die mit einem Fuß auf dem Bremspedal Auto fährt. Um schneller zu fahren, braucht man nur den Fuß von der Bremse zu nehmen und den Motor auf Touren kommen zu lassen. Im Falle des Herzens wird durch die Verringerung der parasympathischen Stimulation die Freisetzung von ACh verringert, wodurch die Herzfrequenz bis auf etwa 100 Schläge pro Minute ansteigen kann. Ein darüber hinausgehender Anstieg würde eine sympathische Stimulation erfordern. ⓘ
Input für die kardiovaskulären Zentren
Die kardiovaskulären Zentren werden von einer Reihe viszeraler Rezeptoren mit Impulsen versorgt, die durch viszerale sensorische Fasern im Vagus und im Sympathikus über den Herzplexus übertragen werden. Zu diesen Rezeptoren gehören verschiedene Propriorezeptoren, Barorezeptoren und Chemorezeptoren sowie Reize aus dem limbischen System, die normalerweise eine präzise Regulierung der Herzfunktion über Herzreflexe ermöglichen. Erhöhte körperliche Aktivität führt zu einer erhöhten Feuerkraft verschiedener Propriorezeptoren, die sich in Muskeln, Gelenkkapseln und Sehnen befinden. Die kardiovaskulären Zentren überwachen diese erhöhten Feuerraten und unterdrücken je nach Bedarf die parasympathische Stimulation oder erhöhen die sympathische Stimulation, um den Blutfluss zu steigern. ⓘ
In ähnlicher Weise sind Barorezeptoren Dehnungsrezeptoren, die sich im Sinus aorticus, in den Karotiskörpern, den Venae cavae und an anderen Stellen, einschließlich der Lungengefäße und der rechten Seite des Herzens selbst, befinden. Die Feuerungsraten der Barorezeptoren geben Aufschluss über den Blutdruck, den Grad der körperlichen Aktivität und die relative Verteilung des Blutes. Die Herzzentren überwachen das Feuern der Barorezeptoren, um die Homöostase des Herzens aufrechtzuerhalten, ein Mechanismus, der als Barorezeptorenreflex bezeichnet wird. Bei erhöhtem Druck und erhöhter Dehnung steigt die Feuerungsrate der Barorezeptoren, und die Herzzentren verringern die sympathische Stimulation und erhöhen die parasympathische Stimulation. Wenn Druck und Dehnung abnehmen, sinkt die Feuerungsrate der Barorezeptoren, und die Herzzentren erhöhen die sympathische Stimulation und verringern die parasympathische Stimulation. ⓘ
Es gibt einen ähnlichen Reflex, den so genannten Vorhofreflex oder Bainbridge-Reflex, der mit unterschiedlichen Blutflussgeschwindigkeiten in den Vorhöfen einhergeht. Ein erhöhter venöser Rückfluss dehnt die Wände der Vorhöfe aus, in denen sich spezialisierte Barorezeptoren befinden. Wenn jedoch die Barorezeptoren der Vorhöfe ihre Feuerrate erhöhen und sich aufgrund des erhöhten Blutdrucks dehnen, reagiert das Herzzentrum mit einer verstärkten Stimulation des Sympathikus und einer Hemmung der parasympathischen Stimulation, um die Herzfrequenz zu erhöhen. Auch das Gegenteil ist der Fall. ⓘ
Erhöhte Stoffwechselnebenprodukte, die mit erhöhter Aktivität einhergehen, wie Kohlendioxid, Wasserstoffionen und Milchsäure, sowie sinkende Sauerstoffwerte werden von einer Reihe von Chemorezeptoren erkannt, die vom Glossopharyngeus- und Vagusnerven innerviert werden. Diese Chemorezeptoren geben den kardiovaskulären Zentren eine Rückmeldung über die Notwendigkeit eines erhöhten oder verringerten Blutflusses, basierend auf den relativen Werten dieser Substanzen. ⓘ
Auch das limbische System kann die Herzfrequenz in Abhängigkeit vom emotionalen Zustand erheblich beeinflussen. In Stresssituationen ist es nicht ungewöhnlich, dass die Herzfrequenz höher als normal ausfällt, oft begleitet von einem Anstieg des Stresshormons Cortisol. Bei Personen, die unter extremer Angst leiden, können Panikattacken mit Symptomen auftreten, die denen eines Herzinfarkts ähneln. Diese Ereignisse sind in der Regel vorübergehend und behandelbar. Es wurden Meditationstechniken entwickelt, um Ängste zu lindern, und es hat sich gezeigt, dass sie die Herzfrequenz wirksam senken. Auch einfache tiefe und langsame Atemübungen mit geschlossenen Augen können die Angst und die Herzfrequenz deutlich senken. ⓘ
Faktoren, die die Herzfrequenz beeinflussen
| ||||||||||||||||||||||||||
|
Durch eine Kombination aus Autorhythmie und Innervation ist das Herz-Kreislauf-Zentrum in der Lage, die Herzfrequenz relativ genau zu steuern, aber auch andere Faktoren können dies beeinflussen. Dazu gehören Hormone, insbesondere Epinephrin, Norepinephrin und Schilddrüsenhormone, der Spiegel verschiedener Ionen wie Kalzium, Kalium und Natrium, die Körpertemperatur, Hypoxie und das pH-Gleichgewicht. ⓘ
Epinephrin und Norepinephrin
Die Katecholamine Epinephrin und Norepinephrin, die vom Nebennierenmark ausgeschüttet werden, bilden eine Komponente des erweiterten Kampf-oder-Flucht-Mechanismus. Die andere Komponente ist die sympathische Stimulation. Epinephrin und Norepinephrin haben ähnliche Wirkungen: Sie binden sich an die adrenergen Beta-1-Rezeptoren und öffnen Natrium- und Kalzium-Ionen-Kanäle, die durch Chemikalien oder Liganden gesteuert werden. Durch diesen zusätzlichen Zustrom positiv geladener Ionen wird die Depolarisationsrate erhöht, so dass die Schwelle schneller erreicht und die Dauer der Repolarisation verkürzt wird. Die massive Ausschüttung dieser Hormone in Verbindung mit der Stimulation des Sympathikus kann jedoch zu Herzrhythmusstörungen führen. Eine parasympathische Stimulation des Nebennierenmarks findet nicht statt. ⓘ
Schilddrüsenhormone
Im Allgemeinen erhöht ein erhöhter Spiegel der Schilddrüsenhormone (Thyroxin (T4) und Trijodthyronin (T3)) die Herzfrequenz; ein zu hoher Spiegel kann Tachykardie auslösen. Die Wirkung der Schilddrüsenhormone ist in der Regel von wesentlich längerer Dauer als die der Katecholamine. Die physiologisch aktive Form von Trijodthyronin dringt nachweislich direkt in die Kardiomyozyten ein und verändert die Aktivität auf der Ebene des Genoms. Außerdem beeinflusst es die beta-adrenerge Reaktion ähnlich wie Epinephrin und Norepinephrin. ⓘ
Kalzium
Der Kalziumionenspiegel hat einen großen Einfluss auf die Herzfrequenz und die Kontraktilität: Ein erhöhter Kalziumspiegel führt zu einem Anstieg beider Werte. Ein hoher Kalziumspiegel führt zu einer Hyperkalzämie, und ein zu hoher Kalziumspiegel kann einen Herzstillstand auslösen. Als Kalziumkanalblocker bezeichnete Medikamente verlangsamen die Herzfrequenz, indem sie sich an diese Kanäle binden und die Einwärtsbewegung von Kalziumionen blockieren oder verlangsamen. ⓘ
Koffein und Nikotin
Koffein und Nikotin sind beides Stimulanzien des Nervensystems und der Herzzentren, die zu einer erhöhten Herzfrequenz führen. Koffein wirkt, indem es die Depolarisationsraten am SA-Knoten erhöht, während Nikotin die Aktivität der sympathischen Neuronen stimuliert, die die Impulse an das Herz weiterleiten. ⓘ
Auswirkungen von Stress
Sowohl Überraschung als auch Stress lösen eine physiologische Reaktion aus: Sie erhöhen die Herzfrequenz erheblich. In einer Studie mit 8 weiblichen und männlichen Schauspielschülern im Alter von 18 bis 25 Jahren wurde ihre Reaktion auf ein unvorhergesehenes Ereignis (die Ursache von Stress) während einer Aufführung anhand der Herzfrequenz beobachtet. In den gesammelten Daten zeigte sich ein deutlicher Trend zwischen dem Aufenthaltsort der Schauspieler (auf und hinter der Bühne) und ihrer Erhöhung der Herzfrequenz als Reaktion auf Stress; die Schauspieler, die sich hinter der Bühne aufhielten, reagierten sofort auf den Stressor, was sich in einer sofortigen Erhöhung der Herzfrequenz in der Minute zeigte, in der das unerwartete Ereignis eintrat, während die Schauspieler, die sich zum Zeitpunkt des Stressors auf der Bühne aufhielten, erst in den folgenden fünf Minuten reagierten (was sich in einer zunehmend erhöhten Herzfrequenz zeigte). Diese Tendenz in Bezug auf Stress und Herzfrequenz wird durch frühere Studien bestätigt: Negative Emotionen/Reize haben eine anhaltende Wirkung auf die Herzfrequenz bei Personen, die direkt betroffen sind. In Bezug auf die auf der Bühne anwesenden Personen wurde eine verringerte Schreckreaktion mit einer passiven Verteidigung in Verbindung gebracht, und die verringerte anfängliche Reaktion der Herzfrequenz wurde mit einer größeren Tendenz zur Dissoziation in Verbindung gebracht. Aktuelle Erkenntnisse deuten darauf hin, dass die Herzfrequenzvariabilität als genaues Maß für psychologischen Stress verwendet werden kann und für eine objektive Messung von psychologischem Stress geeignet ist. ⓘ
Faktoren, die die Herzfrequenz verringern
Die Herzfrequenz kann durch veränderte Natrium- und Kaliumwerte, Hypoxie, Azidose, Alkalose und Hypothermie verlangsamt werden. Die Beziehung zwischen Elektrolyten und Herzfrequenz ist komplex, aber die Aufrechterhaltung des Elektrolytgleichgewichts ist entscheidend für die normale Depolarisationswelle. Von den beiden Ionen hat Kalium die größere klinische Bedeutung. Anfänglich können sowohl Hyponatriämie (niedriger Natriumspiegel) als auch Hypernatriämie (hoher Natriumspiegel) zu Tachykardie führen. Schwere Hypernatriämie kann zu Herzflimmern führen, was den Ausfall der CO zur Folge haben kann. Schwere Hyponatriämie führt sowohl zu Bradykardie als auch zu anderen Arrhythmien. Eine Hypokaliämie (niedriger Kaliumspiegel) führt ebenfalls zu Arrhythmien, während eine Hyperkaliämie (hoher Kaliumspiegel) das Herz schwach und schlaff werden lässt und schließlich zum Versagen führt. ⓘ
Der Herzmuskel ist zur Energiegewinnung ausschließlich auf den aeroben Stoffwechsel angewiesen. Ein schwerer Myokardinfarkt (allgemein als Herzinfarkt bezeichnet) kann zu einer sinkenden Herzfrequenz führen, da die Stoffwechselreaktionen, die die Kontraktion des Herzens antreiben, eingeschränkt sind. ⓘ
Azidose ist ein Zustand, bei dem ein Überschuss an Wasserstoffionen vorhanden ist und das Blut des Patienten einen niedrigen pH-Wert aufweist. Alkalose ist ein Zustand, in dem zu wenig Wasserstoffionen vorhanden sind und das Blut des Patienten einen erhöhten pH-Wert aufweist. Der normale pH-Wert des Blutes liegt im Bereich von 7,35 bis 7,45, so dass ein Wert unterhalb dieses Bereichs eine Azidose und ein höherer Wert eine Alkalose darstellt. Enzyme, die als Regulatoren oder Katalysatoren praktisch aller biochemischen Reaktionen fungieren, reagieren empfindlich auf den pH-Wert und verändern ihre Form leicht, wenn die Werte außerhalb ihres normalen Bereichs liegen. Diese Schwankungen des pH-Werts und die damit einhergehenden leichten physikalischen Veränderungen an der aktiven Stelle des Enzyms verringern die Geschwindigkeit der Bildung des Enzym-Substrat-Komplexes, wodurch die Geschwindigkeit vieler enzymatischer Reaktionen verringert wird, was komplexe Auswirkungen auf die HR haben kann. Starke Veränderungen des pH-Wertes führen zur Denaturierung des Enzyms. ⓘ
Die letzte Variable ist die Körpertemperatur. Eine erhöhte Körpertemperatur wird als Hyperthermie, eine erniedrigte Körpertemperatur als Hypothermie bezeichnet. Eine leichte Hyperthermie führt zu einem Anstieg der Herzfrequenz und der Kontraktionsstärke. Bei Hypothermie verlangsamen sich die Herzfrequenz und die Stärke der Herzkontraktionen. Diese deutliche Verlangsamung des Herzens ist eine Komponente des umfassenderen Tauchreflexes, der das Blut zu den lebenswichtigen Organen umleitet, während man unter Wasser ist. Wenn das Herz ausreichend gekühlt ist, hört es auf zu schlagen, eine Technik, die bei Operationen am offenen Herzen eingesetzt werden kann. In diesem Fall wird das Blut des Patienten normalerweise in eine künstliche Herz-Lungen-Maschine umgeleitet, um die Blutversorgung und den Gasaustausch des Körpers aufrechtzuerhalten, bis der Eingriff abgeschlossen ist und der Sinusrhythmus wiederhergestellt werden kann. Sowohl eine übermäßige Hyperthermie als auch eine Hypothermie führen zum Tod, da Enzyme die Körpersysteme dazu bringen, ihre normale Funktion einzustellen, angefangen mit dem zentralen Nervensystem. ⓘ
Physiologische Kontrolle der Herzfrequenz
Eine Studie zeigt, dass Große Tümmler - offenbar durch instrumentelle Konditionierung - lernen können, ihre Herzfrequenz beim Tauchen schnell und selektiv zu verlangsamen, um Sauerstoff zu sparen, und zwar in Abhängigkeit von externen Signalen. Beim Menschen dauert die Regulierung der Herzfrequenz durch Methoden wie Musikhören, Meditation oder ein vagales Manöver länger und senkt die Frequenz nur in einem viel geringeren Maße. ⓘ
Unter verschiedenen Umständen

Die Herzfrequenz ist kein stabiler Wert und steigt oder sinkt als Reaktion auf die Bedürfnisse des Körpers, um ein Gleichgewicht (Grundumsatz) zwischen Bedarf und Zufuhr von Sauerstoff und Nährstoffen aufrechtzuerhalten. Die normale Feuerungsrate des SA-Knotens wird durch die Aktivität des autonomen Nervensystems beeinflusst: Eine Stimulierung des Sympathikus erhöht und eine Stimulierung des Parasympathikus senkt die Feuerungsrate. Zur Beschreibung der Herzfrequenz wird eine Reihe verschiedener Messgrößen verwendet. ⓘ
Herzfrequenz in Ruhe
Normale Pulsfrequenz in Ruhe, in Schlägen pro Minute (BPM):
| Neugeborenes (0-1 Monate alt) |
Säuglinge (1 - 11 Monate) |
Kinder (1 - 2 Jahre alt) |
Kinder (3 - 4 Jahre) |
Kinder (5 - 6 Jahre) |
Kinder (7 - 9 Jahre) |
Kinder über 10 Jahre & Erwachsene, einschließlich Senioren |
gut trainierte erwachsene Sportler ⓘ |
|---|---|---|---|---|---|---|---|
| 70-190 | 80–160 | 80-130 | 80-120 | 75–115 | 70–110 | 60–100 | 40–60 |
Die Basal- oder Ruheherzfrequenz (HRrest) ist definiert als die Herzfrequenz, wenn eine Person wach ist, sich in einer neutral temperierten Umgebung befindet und in letzter Zeit keiner Anstrengung oder Stimulation, wie z. B. Stress oder Überraschung, ausgesetzt war. Die verfügbaren Daten weisen darauf hin, dass der normale Bereich für die Ruheherzfrequenz bei 50-90 Schlägen pro Minute liegt. Diese Ruheherzfrequenz wird häufig mit der Sterblichkeit korreliert. So ist beispielsweise die Gesamtmortalität um 1,22 (Hazard Ratio) erhöht, wenn die Herzfrequenz 90 Schläge pro Minute übersteigt. Die Sterblichkeitsrate von Patienten mit Myokardinfarkt stieg von 15 % auf 41 %, wenn die Herzfrequenz bei der Aufnahme über 90 Schläge pro Minute lag. Die EKG-Untersuchung von 46.129 Personen mit geringem Risiko für Herz-Kreislauf-Erkrankungen ergab, dass 96 % eine Ruheherzfrequenz zwischen 48 und 98 Schlägen pro Minute hatten. Schließlich schlugen in einer Studie 98 % der Kardiologen vor, dass als wünschenswerter Zielbereich 50 bis 90 Schläge pro Minute angemessener sind als 60 bis 100. Die normale Ruheherzfrequenz basiert auf der Feuerungsrate des sinoatrialen Knotens des Herzens in Ruhe, wo sich die schnelleren Schrittmacherzellen befinden, die das selbst erzeugte rhythmische Feuern steuern und für die Autorhythmizität des Herzens verantwortlich sind. Bei Ausdauersportlern auf Spitzenniveau ist eine Ruheherzfrequenz zwischen 33 und 50 Schlägen pro Minute nicht ungewöhnlich. ⓘ
Maximale Herzfrequenz
Die maximale Herzfrequenz (HFmax) ist die höchste Herzfrequenz, die ein Mensch ohne ernsthafte Probleme bei körperlicher Belastung erreichen kann, und nimmt im Allgemeinen mit dem Alter ab. Da die HRmax von Person zu Person unterschiedlich ist, lässt sich die HRmax einer einzelnen Person am genauesten mit einem Herzbelastungstest messen. Bei diesem Test wird eine Person einer kontrollierten physiologischen Belastung ausgesetzt (in der Regel auf einem Laufband oder Fahrradergometer), während sie mit einem EKG überwacht wird. Die Belastungsintensität wird in regelmäßigen Abständen erhöht, bis bestimmte Veränderungen der Herzfunktion auf dem EKG-Monitor zu erkennen sind, woraufhin die Testperson zum Aufhören aufgefordert wird. Die typische Dauer des Tests beträgt zehn bis zwanzig Minuten. ⓘ
Die theoretische maximale Herzfrequenz eines Menschen liegt bei 300 Schlägen pro Minute, es gab jedoch mehrere Fälle, in denen diese theoretische Obergrenze überschritten wurde. Die schnellste menschliche ventrikuläre Erregungsleitung, die bis heute aufgezeichnet wurde, ist eine geleitete Tachyarrhythmie mit einer ventrikulären Frequenz von 480 Schlägen pro Minute, was mit der Herzfrequenz einer Maus vergleichbar ist. ⓘ
Erwachsenen, die ein neues Trainingsprogramm beginnen, wird oft geraten, diesen Test wegen der mit hohen Herzfrequenzen verbundenen Risiken nur in Anwesenheit von medizinischem Personal durchzuführen. Für allgemeine Zwecke wird häufig eine Formel verwendet, um die maximale Herzfrequenz einer Person zu schätzen. Diese Vorhersageformeln wurden jedoch als ungenau kritisiert, da sie auf allgemeinen Bevölkerungsdurchschnitten beruhen und sich in der Regel auf das Alter einer Person konzentrieren und nicht einmal die normale Ruhepulsfrequenz berücksichtigen. Es ist allgemein bekannt, dass es eine "schlechte Beziehung zwischen der maximalen Herzfrequenz und dem Alter" und große Standardabweichungen in Bezug auf die vorhergesagten Herzfrequenzen gibt. (siehe Beschränkungen der Schätzformeln). ⓘ

Zur Schätzung der HRmax wird eine Reihe von Formeln verwendet ⓘ
Nes, et al. (2013)
Auf der Grundlage von Messungen an 3320 gesunden Männern und Frauen im Alter zwischen 19 und 89 Jahren und unter Berücksichtigung der potenziell modifizierenden Wirkung von Geschlecht, Körperzusammensetzung und körperlicher Aktivität fanden Nes et al:
- HRmax = 211 - (0,64 × Alter) ⓘ
Diese Beziehung blieb im Wesentlichen unabhängig von Geschlecht, körperlicher Aktivität, maximaler Sauerstoffaufnahme, Rauchen oder Body-Mass-Index bestehen. Allerdings wurde ein Standardfehler der Schätzung von 10,8 Schlägen/Min. berücksichtigt werden, wenn die Formel auf klinische Situationen angewendet wird, und die Forscher kamen zu dem Schluss, dass eine tatsächliche Messung mittels eines Maximaltests vorzuziehen ist, wann immer dies möglich ist. ⓘ
Tanaka, Monahan, & Siegel
Aus Tanaka, Monahan, & Seals (2001):
- HRmax = 208 - (0,7 × Alter) ⓘ
Ihre Meta-Analyse (von 351 früheren Studien mit 492 Gruppen und 18.712 Probanden) und ihre Laborstudie (mit 514 gesunden Probanden) kamen zu dem Schluss, dass die HRmax bei Verwendung dieser Gleichung sehr stark mit dem Alter korreliert (r = -0,90). Die in der Laborstudie ermittelte Regressionsgleichung (209 - 0,7 x Alter) war praktisch identisch mit derjenigen der Metastudie. Die Ergebnisse zeigten, dass die HRmax unabhängig vom Geschlecht und von großen Schwankungen im gewohnten körperlichen Aktivitätsniveau ist. Diese Studie ergab eine Standardabweichung von ~10 Schlägen pro Minute für Personen jeden Alters, was bedeutet, dass die angegebene HRmax-Formel eine Genauigkeit von ±20 Schlägen pro Minute hat. ⓘ
Universität Oakland
Im Jahr 2007 analysierten Forscher der Oakland University die maximalen Herzfrequenzen von 132 Personen, die über einen Zeitraum von 25 Jahren jährlich aufgezeichnet wurden, und ermittelten eine lineare Gleichung, die der Tanaka-Formel sehr ähnlich ist: HRmax = 207 - (0,7 × Alter), und eine nichtlineare Gleichung: HRmax = 192 - (0,007 × Alter2). Die lineare Gleichung hatte ein Konfidenzintervall von ±5-8 bpm und die nichtlineare Gleichung hatte einen engeren Bereich von ±2-5 bpm ⓘ
Haskell & Fox

Ungeachtet der Forschungsergebnisse von Tanaka, Monahan und Seals ist die am häufigsten zitierte Formel für HRmax (die keinen Hinweis auf eine Standardabweichung enthält) immer noch die folgende:
- HRmax = 220 - Alter ⓘ
Obwohl sie verschiedenen Quellen zugeschrieben wird, wird allgemein angenommen, dass sie 1970 von Dr. William Haskell und Dr. Samuel Fox entwickelt wurde. Eine Untersuchung der Geschichte dieser Formel zeigt, dass sie nicht auf der Grundlage von Forschungsergebnissen entwickelt wurde, sondern auf der Grundlage von Beobachtungen, die sich auf Daten aus etwa 11 Referenzen aus veröffentlichten Forschungsarbeiten oder unveröffentlichten wissenschaftlichen Zusammenstellungen stützen. Sie erlangte weite Verbreitung, da sie von Polar Electro in ihren Herzfrequenzmessgeräten verwendet wurde, worüber Dr. Haskell "lachte", da die Formel "nie als absoluter Leitfaden für das Training von Menschen gedacht war". ⓘ
Diese Formel ist zwar die gebräuchlichste (und leicht zu merken und zu berechnen), wird aber von seriösen Gesundheits- und Fitnessexperten nicht als guter Prädiktor für die HFmax angesehen. Trotz der weit verbreiteten Veröffentlichung dieser Formel zeigen Untersuchungen aus zwei Jahrzehnten, dass sie einen großen inhärenten Fehler aufweist: Sxy = 7-11 bpm. Folglich hat die durch HRmax = 220 - Alter berechnete Schätzung weder die Genauigkeit noch den wissenschaftlichen Wert für die Verwendung in der Trainingsphysiologie und verwandten Bereichen. ⓘ
Dennoch ist es gängige Praxis, 85 % der vorhergesagten HRmax (Haskel & Fox) zu verwenden, um die chronotrope Reaktion auf Bewegung zu bewerten. Eine laufende Studie hat ergeben, dass das 5. Perzentil der maximalen Herzfrequenz der Studienkohorte viel besser mit den 85 % der vorhergesagten HFmax (Haskel & Fox) korreliert als das 5. Perzentil der Herzfrequenzreserve der Studienkohorte mit den 80 % der vorhergesagten Herzfrequenzreserve. ⓘ
Robergs & Landwehr
Eine 2002 im Journal of Exercise Psychology veröffentlichte Studie über 43 verschiedene Formeln für die HFmax (einschließlich derjenigen von Haskell und Fox - siehe oben) kam zu dem Schluss, dass:
- dass es derzeit keine "akzeptable" Formel gibt (der Begriff "akzeptabel" bedeutet, dass sie sowohl für die Vorhersage der VO2 als auch für die Vorgabe von HF-Bereichen für das Training akzeptabel ist)
- die am wenigsten zu beanstandende Formel (Inbar, et al., 1994) war:
- HRmax = 205,8 - (0,685 × Alter)
- Diese Formel wies eine Standardabweichung auf, die zwar groß war (6,4 Schläge pro Minute), aber als akzeptabel für die Vorgabe von HF-Bereichen für das Training angesehen wurde. ⓘ
Gulati (für Frauen)
Die von Martha Gulati et al. 2010 an der Northwestern University durchgeführte Forschung schlug eine Formel für die maximale Herzfrequenz für Frauen vor:
- HRmax = 206 - (0,88 × Alter) ⓘ
Wohlfart, B. und Farazdaghi, G.R.
Eine Studie aus Lund, Schweden, aus dem Jahr 2003 nennt Referenzwerte (ermittelt bei Fahrradergometrie) für Männer:
- HRmax = 203,7 / ( 1 + exp( 0,033 × (Alter - 104,3) ) )
und für Frauen:
- HRmax = 190,2 / ( 1 + exp( 0,0453 × (Alter - 107,5) ) ) ⓘ
Beschränkungen
Die maximalen Herzfrequenzen variieren von Person zu Person erheblich. Selbst innerhalb eines einzelnen Spitzensportteams, z. B. bei olympischen Ruderern in ihren 20ern, wurden maximale Herzfrequenzen zwischen 160 und 220 angegeben. Eine solche Schwankung würde in den obigen linearen Gleichungen einem Altersunterschied von 60 bzw. 90 Jahren entsprechen und auf die extremen Schwankungen bei diesen Durchschnittswerten hinweisen. ⓘ
Die Zahlen gelten im Allgemeinen als Durchschnittswerte und hängen stark von der individuellen Physiologie und Fitness ab. So ist die Herzfrequenz eines Ausdauerläufers in der Regel niedriger, weil das Herz für die Belastung größer ist, während die Herzfrequenz eines Sprinters aufgrund der besseren Reaktionszeit und der kurzen Dauer höher ist. Während beide Personen eine vorhergesagte Herzfrequenz von 180 (= 220 - Alter) haben, könnte die tatsächliche HFmax dieser beiden Personen 20 Schläge auseinander liegen (z. B. 170-190). ⓘ
Beachten Sie außerdem, dass bei Personen gleichen Alters, gleichen Trainings, gleicher Sportart und gleicher Mannschaft die tatsächliche HFmax 60 Schläge auseinander liegen kann (160-220): Der Bereich ist extrem breit, und manche sagen: "Die Herzfrequenz ist wahrscheinlich die unwichtigste Variable beim Vergleich von Sportlern." ⓘ
Herzfrequenz-Reserve
Die Herzfrequenzreserve (HRreserve) ist die Differenz zwischen der gemessenen oder vorhergesagten maximalen Herzfrequenz einer Person und der Herzfrequenz in Ruhe. Einige Methoden zur Messung der Trainingsintensität messen den Prozentsatz der Herzfrequenzreserve. Wenn eine Person ihre kardiovaskuläre Fitness steigert, sinkt ihre Ruheherzfrequenz, und die Herzfrequenzreserve steigt. Der Prozentsatz der HR-Reserve entspricht dem Prozentsatz der VO2-Reserve. ⓘ
- HRReserve = HRmax - HRRest ⓘ
Dieser Wert wird häufig zur Messung der Trainingsintensität verwendet (erstmals 1957 von Karvonen verwendet). ⓘ
Die Ergebnisse der Studie von Karvonen wurden aus folgenden Gründen angezweifelt:
- In der Studie wurden keine VO2-Daten zur Entwicklung der Gleichung verwendet.
- Es wurden nur sechs Probanden verwendet, und die Korrelation zwischen den Prozentsätzen der HR-Reserve und der VO2 max war statistisch nicht signifikant. ⓘ
Zielherzfrequenz
Bei gesunden Menschen ist die Zielherzfrequenz (THR) oder der Trainingsherzfrequenzbereich (THRR) ein gewünschter Bereich der Herzfrequenz, der während einer aeroben Übung erreicht wird und der es Herz und Lunge ermöglicht, den größten Nutzen aus einem Training zu ziehen. Dieser theoretische Bereich variiert vor allem aufgrund des Alters, aber auch die körperliche Verfassung, das Geschlecht und das bisherige Training einer Person fließen in die Berechnung mit ein. Im Folgenden werden zwei Methoden zur Berechnung der THR vorgestellt. Bei jeder dieser Methoden gibt es ein Element namens "Intensität", das als Prozentsatz ausgedrückt wird. Die THR kann in einem Bereich von 65-85 % Intensität berechnet werden. Damit diese Berechnungen aussagekräftig sind, ist es jedoch wichtig, eine genaue HFmax zu ermitteln. ⓘ
Beispiel für jemanden mit einer HFmax von 180 (Alter 40, Schätzung der HFmax als 220 - Alter): ⓘ
- 65% Intensität: (220 - (Alter = 40)) × 0,65 → 117 bpm
- 85 % Intensität: (220 - (Alter = 40)) × 0,85 → 154 bpm ⓘ
Karvonen-Methode
Bei der Karvonen-Methode wird die Herzfrequenz in Ruhe (HRrest) berücksichtigt, um die Zielherzfrequenz (THR) zu berechnen, wobei ein Bereich von 50-85 % Intensität verwendet wird:
- THR = ((HRmax - HRrest) × % Intensität) + HRrest
Gleichbedeutend,
- THR = (HRReserve × % Intensität) + HRRest ⓘ
Beispiel für jemanden mit einer HFmax von 180 und einer HFRest von 70 (und somit einer HF-Reserve von 110):
- 50% Intensität: ((180 - 70) × 0,50) + 70 = 125 bpm
- 85%ige Intensität: ((180 - 70) × 0,85) + 70 = 163 bpm ⓘ
Zoladz-Methode
Eine Alternative zur Karvonen-Methode ist die Zoladz-Methode, mit der die Leistungsfähigkeit eines Sportlers bei bestimmten Herzfrequenzen getestet wird. Diese sind nicht als Trainingszonen gedacht, obwohl sie oft als solche verwendet werden. Die Zoladz-Testzonen werden durch Subtraktion der Werte von HRmax ermittelt:
- THR = HRmax - Einsteller ± 5 bpm
- Zone 1 Einsteller = 50 bpm
- Zone 2 Einsteller = 40 bpm
- Zone 3 Einsteller = 30 bpm
- Zone 4 Einsteller = 20 bpm
- Zone 5 Einsteller = 10 bpm ⓘ
Beispiel für eine Person mit einer HFmax von 180:
- Zone 1 (leichte Übung): 180 - 50 ± 5 → 125 - 135 bpm
- Zone 4 (schwere Übung): 180 - 20 ± 5 → 155 - 165 bpm ⓘ
Erholung der Herzfrequenz
Die Erholung der Herzfrequenz (HRR) ist die Verringerung der Herzfrequenz bei Spitzenbelastung und die nach einer Abkühlungsphase von festgelegter Dauer gemessene Herzfrequenz. Eine stärkere Verringerung der Herzfrequenz nach der Belastung während des Referenzzeitraums wird mit einem höheren Grad an kardialer Fitness in Verbindung gebracht. ⓘ
Die während eines Laufband-Belastungstests ermittelte Herzfrequenz, die eine Minute nach Beendigung der Belastung nicht um mehr als 12 Schläge pro Minute (bei einer Abkühlphase nach der Belastung) bzw. um mehr als 18 Schläge pro Minute (bei keiner Abkühlphase und so bald wie möglich in Rückenlage) abfällt, ist mit einem erhöhten Sterberisiko verbunden. Bei Personen mit einer abnormalen Herzfrequenz, definiert als ein Abfall von 42 Schlägen pro Minute oder weniger zwei Minuten nach dem Training, war die Sterblichkeitsrate 2,5-mal höher als bei Patienten mit einer normalen Erholung. In einer anderen Studie wurde eine vierfach höhere Sterblichkeitsrate bei Probanden mit einer abnormalen Herzfrequenz, definiert als ein Abfall von ≤12 Schlägen pro Minute eine Minute nach Beendigung der Belastung, festgestellt. In einer Studie wurde berichtet, dass eine HRR von ≤22 bpm nach zwei Minuten "Hochrisikopatienten am besten identifiziert". Außerdem wurde festgestellt, dass die HRR zwar einen signifikanten prognostischen Wert hat, aber keinen diagnostischen Wert. ⓘ
Entwicklung
Das menschliche Herz schlägt mehr als 2,8 Milliarden Mal in einem durchschnittlichen Leben. ⓘ
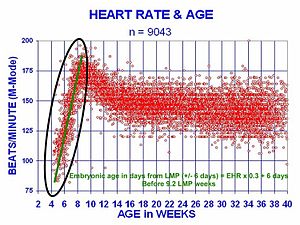
Der Herzschlag eines menschlichen Embryos beginnt etwa 21 Tage nach der Empfängnis, d. h. fünf Wochen nach der letzten normalen Menstruationsblutung (LMP), die in der Medizin üblicherweise als Datum für eine Schwangerschaft verwendet wird. Die elektrischen Depolarisationen, die die Kontraktion der Herzmuskelzellen auslösen, entstehen spontan innerhalb der Myozyten selbst. Der Herzschlag wird in den Schrittmacherregionen ausgelöst und breitet sich über die Erregungsleitung auf den Rest des Herzens aus. Schrittmacherzellen entwickeln sich im primitiven Vorhof und im Sinus venosus und bilden den sinoatrialen Knoten bzw. den atrioventrikulären Knoten. Leitende Zellen bilden das His-Bündel und leiten die Depolarisation in die Herzunterseite weiter. ⓘ
Das menschliche Herz beginnt mit einer Schlagfrequenz, die der der Mutter nahe kommt, etwa 75-80 Schläge pro Minute (bpm). Die embryonale Herzfrequenz beschleunigt sich dann im ersten Monat linear und erreicht in der frühen 7. Woche (frühe 9. Woche nach der LMP) mit 165-185 Schlägen pro Minute ihren Höhepunkt. Diese Beschleunigung beträgt etwa 3,3 Schläge pro Tag oder etwa 10 Schläge pro Minute alle drei Tage, was einem Anstieg von 100 Schlägen pro Minute im ersten Monat entspricht. ⓘ
Nach dem Höchststand etwa 9,2 Wochen nach der LMP verlangsamt sie sich in der 15. Woche nach der LMP auf etwa 150 bpm (+/-25 bpm). Nach der 15. Woche verlangsamt sich die Verlangsamung und erreicht eine durchschnittliche Rate von etwa 145 (+/-25 bpm) bpm bei der Geburt. Die Regressionsformel, die diese Beschleunigung beschreibt, bevor der Embryo 25 mm Scheitel-Steiß-Länge oder 9,2 LMP-Wochen erreicht, lautet: ⓘ
Klinische Bedeutung
Manuelle Messung


Die Herzfrequenz wird gemessen, indem der Puls des Herzens ermittelt wird. Dieser Puls kann an jeder Stelle des Körpers ermittelt werden, an der die Pulsation der Arterie auf die Oberfläche übertragen wird, indem man sie mit Zeige- und Mittelfinger zusammendrückt; oft wird sie gegen eine darunter liegende Struktur wie einen Knochen gedrückt. Der Daumen sollte nicht zur Messung der Herzfrequenz einer anderen Person verwendet werden, da sein starker Puls die korrekte Wahrnehmung des Zielpulses beeinträchtigen kann. ⓘ
Die Radialarterie lässt sich am einfachsten zur Überprüfung der Herzfrequenz verwenden. In Notfallsituationen sind jedoch die Karotisarterien die zuverlässigsten Arterien zur Messung der Herzfrequenz. Dies ist vor allem bei Patienten mit Vorhofflimmern wichtig, bei denen die Herzschläge unregelmäßig sind und sich das Schlagvolumen von einem Schlag zum anderen stark unterscheidet. Bei den Schlägen, die auf ein kürzeres diastolisches Intervall folgen, füllt sich der linke Ventrikel nicht richtig, das Schlagvolumen ist geringer und die Pulswelle ist nicht stark genug, um durch Abtasten einer distalen Arterie wie der Arteria radialis erkannt zu werden. Sie kann jedoch mittels Doppler nachgewiesen werden. ⓘ
Mögliche Punkte für die Messung der Herzfrequenz sind:
- Die ventrale Seite des Handgelenks auf der Seite des Daumens (Arteria radialis).
- Die Arteria ulnaris.
- An der Innenseite des Ellenbogens oder unter dem Bizepsmuskel (Arteria brachialis).
- In der Leiste (Arteria femoralis).
- Hinter dem Innenknöchel am Fuß (Arteria tibialis posterior).
- Mitte des Fußrückens (Dorsalis pedis).
- Hinter dem Knie (Poplitealarterie).
- Über dem Bauch (abdominale Aorta).
- In der Brust (Herzspitze), die mit der Hand oder den Fingern ertastet werden kann. Es ist auch möglich, das Herz mit einem Stethoskop abzuhören.
- Im Hals, seitlich des Kehlkopfes (Arteria carotis)
- An der Schläfe (Arteria temporalis superficialis).
- Am seitlichen Rand des Unterkiefers (Arteria facialis).
- Die Seite des Kopfes in der Nähe des Ohrs (hintere Ohrmuschelarterie). ⓘ

Elektronische Messung

Eine genauere Methode zur Bestimmung der Herzfrequenz ist die Verwendung eines Elektrokardiographen oder EKG (auch EKG abgekürzt). Ein EKG erzeugt ein Muster, das auf der elektrischen Aktivität des Herzens basiert und die Herzfunktion genau verfolgt. Die kontinuierliche EKG-Überwachung wird in vielen klinischen Bereichen, insbesondere in der Intensivmedizin, routinemäßig durchgeführt. Auf dem EKG wird die momentane Herzfrequenz anhand des R-Welle-zu-R-Welle (RR)-Intervalls und durch Multiplikation/Division berechnet, um die Herzfrequenz in Herzschlägen/Minute abzuleiten. Es gibt mehrere Methoden:
- HR = 1000*60/(RR-Intervall in Millisekunden)
- HR = 60/(RR-Intervall in Sekunden)
- HR = 300/Anzahl der "großen" Quadrate zwischen aufeinanderfolgenden R-Wellen.
- HR= 1.500 Anzahl der großen Blöcke
Herzfrequenzmessgeräte ermöglichen eine kontinuierliche Messung und können während des Trainings eingesetzt werden, wenn eine manuelle Messung schwierig oder unmöglich wäre (z. B. wenn die Hände benutzt werden). Es sind auch verschiedene kommerzielle Herzfrequenzmessgeräte erhältlich. Einige Geräte, die beim Sport verwendet werden, bestehen aus einem Brustgurt mit Elektroden. Das Signal wird zur Anzeige an einen Empfänger am Handgelenk übertragen. ⓘ
Zu den alternativen Messmethoden gehört die Seismokardiographie. ⓘ
Optische Messungen
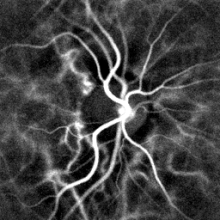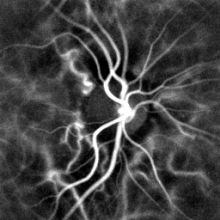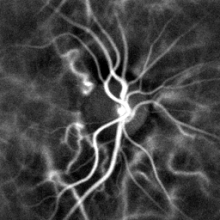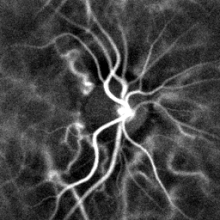
Die Pulsoxymetrie am Finger und die Laser-Doppler-Bildgebung des Augenhintergrunds werden häufig in Kliniken eingesetzt. Mit diesen Techniken kann die Herzfrequenz durch Messung der Verzögerung zwischen den Impulsen ermittelt werden. ⓘ
Tachykardie
Tachykardie ist eine Ruheherzfrequenz von mehr als 100 Schlägen pro Minute. Diese Zahl kann variieren, da kleinere Menschen und Kinder eine schnellere Herzfrequenz haben als durchschnittliche Erwachsene. ⓘ
Physiologische Bedingungen, unter denen Tachykardie auftritt:
- Schwangerschaft
- Emotionale Zustände wie Angst oder Stress.
- Anstrengung ⓘ
Pathologische Zustände, bei denen Tachykardie auftritt:
- Sepsis
- Fieber
- Anämie
- Hypoxie
- Hyperthyreose
- Hypersekretion von Katecholaminen
- Kardiomyopathie
- Herzklappen-Erkrankungen
- Akutes Strahlensyndrom ⓘ
Bradykardie
Bradykardie wurde als eine Herzfrequenz von weniger als 60 Schlägen pro Minute definiert, als in den Lehrbüchern noch behauptet wurde, dass der normale Bereich für Herzfrequenzen bei 60-100 Schlägen pro Minute liegt. Inzwischen wurde der Normalbereich in Lehrbüchern auf 50-90 Schläge pro Minute für einen Menschen in völliger Ruhe revidiert. Die Festlegung eines niedrigeren Schwellenwerts für Bradykardie verhindert, dass fitte Personen fälschlicherweise als Personen mit einer pathologischen Herzfrequenz eingestuft werden. Der normale Wert für die Herzfrequenz kann variieren, da Kinder und Jugendliche tendenziell eine höhere Herzfrequenz haben als durchschnittliche Erwachsene. Bradykardie kann mit Erkrankungen wie einer Schilddrüsenunterfunktion einhergehen. ⓘ
Trainierte Sportler haben in der Regel eine langsame Ruheherzfrequenz, und eine Bradykardie im Ruhezustand sollte bei Sportlern nicht als abnormal angesehen werden, wenn die Person keine damit verbundenen Symptome aufweist. Miguel Indurain, ein spanischer Radrennfahrer und fünfmaliger Gewinner der Tour de France, hatte beispielsweise eine Ruheherzfrequenz von 28 Schlägen pro Minute, eine der niedrigsten, die jemals bei einem gesunden Menschen gemessen wurde. Daniel Green hat 2014 mit einer Herzfrequenz von nur 26 Schlägen pro Minute den Weltrekord für den langsamsten Herzschlag bei einem gesunden Menschen aufgestellt. ⓘ
Herzrhythmusstörungen
Herzrhythmusstörungen sind Anomalien der Herzfrequenz und des Herzrhythmus (manchmal als Herzklopfen empfunden). Sie lassen sich in zwei große Kategorien einteilen: schnelle und langsame Herzfrequenzen. Einige verursachen nur wenige oder minimale Symptome. Andere verursachen schwerwiegendere Symptome wie Benommenheit, Schwindel und Ohnmacht. ⓘ
Zusammenhang mit kardiovaskulärem Sterberisiko
Eine Reihe von Untersuchungen deutet darauf hin, dass sich eine schnellere Herzfrequenz in Ruhe als neuer Risikofaktor für die Sterblichkeit bei homöothermen Säugetieren und insbesondere für die kardiovaskuläre Sterblichkeit beim Menschen erwiesen hat. Eine schnellere Herzfrequenz geht möglicherweise mit einer erhöhten Produktion von Entzündungsmolekülen und reaktiven Sauerstoffspezies im kardiovaskulären System einher, zusätzlich zu einer erhöhten mechanischen Belastung des Herzens. Es besteht eine Korrelation zwischen erhöhter Ruhefrequenz und kardiovaskulärem Risiko. Es handelt sich dabei nicht um die "Nutzung eines Kontingents von Herzschlägen", sondern vielmehr um ein erhöhtes Risiko für das System aufgrund der erhöhten Rate. ⓘ
Eine internationale Studie unter australischer Leitung an Patienten mit Herz-Kreislauf-Erkrankungen hat gezeigt, dass die Herzschlagfrequenz ein Schlüsselindikator für das Risiko eines Herzinfarkts ist. In der in The Lancet (September 2008) veröffentlichten Studie wurden 11 000 Menschen aus 33 Ländern untersucht, die wegen Herzproblemen behandelt wurden. Diejenigen Patienten, deren Herzfrequenz über 70 Schläge pro Minute lag, hatten eine signifikant höhere Inzidenz von Herzinfarkten, Krankenhauseinweisungen und der Notwendigkeit einer Operation. Man geht davon aus, dass eine höhere Herzfrequenz mit einer Zunahme von Herzinfarkten und einer etwa 46-prozentigen Zunahme von Krankenhauseinweisungen wegen eines nicht tödlichen oder tödlichen Herzinfarkts zusammenhängt. ⓘ
Andere Studien haben gezeigt, dass eine hohe Herzfrequenz im Ruhezustand mit einem Anstieg der kardiovaskulären und der Gesamtmortalität in der Allgemeinbevölkerung und bei Patienten mit chronischen Krankheiten verbunden ist. Eine schnellere Ruheherzfrequenz wird mit einer kürzeren Lebenserwartung in Verbindung gebracht und gilt als starker Risikofaktor für Herzkrankheiten und Herzversagen, unabhängig vom Grad der körperlichen Fitness. Insbesondere eine Ruheherzfrequenz von mehr als 65 Schlägen pro Minute hat nachweislich eine starke unabhängige Wirkung auf die vorzeitige Sterblichkeit; jede Erhöhung der Ruheherzfrequenz um 10 Schläge pro Minute ist nachweislich mit einem um 10-20 % höheren Sterberisiko verbunden. In einer Studie hatten Männer ohne Anzeichen einer Herzerkrankung mit einer Ruheherzfrequenz von mehr als 90 Schlägen pro Minute ein fünfmal höheres Risiko für einen plötzlichen Herztod. In einer anderen Studie wurde festgestellt, dass Männer mit einer Ruheherzfrequenz von über 90 Schlägen pro Minute ein fast zweifach erhöhtes Sterberisiko durch Herz-Kreislauf-Erkrankungen hatten; bei Frauen war es sogar dreifach erhöht. ⓘ
Angesichts dieser Daten sollte die Herzfrequenz bei der Bewertung des kardiovaskulären Risikos berücksichtigt werden, selbst bei scheinbar gesunden Personen. Die Herzfrequenz hat als klinischer Parameter viele Vorteile: Sie lässt sich kostengünstig und schnell messen und ist leicht verständlich. Obwohl die akzeptierten Grenzwerte für die Herzfrequenz zwischen 60 und 100 Schlägen pro Minute liegen, wurde dies der Einfachheit halber anhand der Skala der Quadrate auf dem Elektrokardiogrammpapier festgelegt; eine bessere Definition der normalen Sinusherzfrequenz könnte zwischen 50 und 90 Schlägen pro Minute liegen. ⓘ
In den Standardlehrbüchern für Physiologie und Medizin wird erwähnt, dass sich die Herzfrequenz (HR) anhand des EKGs wie folgt berechnen lässt: HR = 1000*60/RR-Intervall in Millisekunden, HR = 60/RR-Intervall in Sekunden, oder HR = 300/Anzahl der großen Quadrate zwischen aufeinander folgenden R-Wellen. In jedem Fall beziehen sich die Autoren auf die momentane Herzfrequenz, d. h. die Anzahl der Herzschläge, die bei konstanten RR-Intervallen erfolgen würde. ⓘ
Eine bestimmte Lebensweise und pharmakologische Maßnahmen können für Menschen mit einer hohen Ruheherzfrequenz von Vorteil sein. Bewegung ist eine mögliche Maßnahme, wenn die Herzfrequenz einer Person höher als 80 Schläge pro Minute ist. Auch die Ernährung hat sich bei der Senkung der Ruheherzfrequenz als vorteilhaft erwiesen: In Studien über die Ruheherzfrequenz und das Risiko für Tod und kardiale Komplikationen bei Patienten mit Typ-2-Diabetes wurde festgestellt, dass Hülsenfrüchte die Ruheherzfrequenz senken. Es wird vermutet, dass dies darauf zurückzuführen ist, dass Hülsenfrüchte nicht nur eine direkte positive Wirkung haben, sondern auch tierische Proteine in der Ernährung ersetzen, die einen höheren Anteil an gesättigten Fetten und Cholesterin aufweisen. Ein weiterer Nährstoff sind die langkettigen, mehrfach ungesättigten Omega-3-Fettsäuren (Omega-3-Fettsäuren oder LC-PUFA). In einer Meta-Analyse mit insgesamt 51 randomisierten kontrollierten Studien (RCTs) mit 3.000 Teilnehmern führte die Ergänzung zu einer leichten, aber signifikanten Senkung der Herzfrequenz (-2,23 bpm; 95% CI: -3,07, -1,40 bpm). Beim Vergleich von Docosahexaensäure (DHA) und Eicosapentaensäure (EPA) wurde in den Studien, die mit DHA supplementiert wurden, eine mäßige Verringerung der Herzfrequenz beobachtet (-2,47 bpm; 95% CI: -3,47, -1,46 bpm), nicht aber in den Studien, die EPA erhielten. ⓘ
Eine sehr langsame Herzfrequenz (Bradykardie) kann mit einem Herzblock einhergehen. Sie kann auch durch eine Beeinträchtigung des autonomen Nervensystems verursacht werden. ⓘ
Herzfrequenz bei Tieren
Bei Säugetieren gilt in der Regel, dass die Herzschlagfrequenz umso niedriger ist, je größer ein Tier ist. Die Gesamtzahl der Herzschläge im gesamten Leben eines Säugetieres beträgt rund eine Milliarde. Der Mensch ist dabei eine Ausnahme: er bringt es maximal auf fast vier Milliarden Herzschläge. ⓘ
In der folgenden Tabelle sind Herzfrequenzen für ausgewachsene Tiere in Ruhe angegeben, bei manchen Arten zusätzlich das Körpergewicht und bei wechselwarmen Tieren die Temperatur, bei der gemessen wurde. Wenn nicht anders angegeben, beruhen die Zahlenangaben auf Penzlin. ⓘ
|
|
|
|
Herzfrequenzvariabilität
Die Herzfrequenzvariabilität, auch „Herzratenvariabilität“ (HRV, von englisch heart rate variability), bezeichnet die Eigenschaft der Herzfrequenz des Gesunden, sich ständig geringfügig zu ändern. Sie ist Ausdruck der diversen Regulationsmechanismen des Körpers, die zur Erhaltung der Stabilität des Herz-Kreislauf-Systems erforderlich sind. Die Herzfrequenzvariabilitätsanalyse versucht diese Veränderungen quantitativ zu erfassen und für diagnostische und prognostische Zwecke nutzbar zu machen. Eine Veränderung (meist Reduktion) einzelner Maße bzw. Komponenten der Herzfrequenzvariabilität ist für verschiedene Erkrankungen beschrieben worden, so u. a. bei Bluthochdruck und septischem Schock. Die Analyse der Herzschlagstreuung sowie deren Veränderung bei Belastung gestattet Rückschlüsse auf Art und Schwere bestimmter Erkrankungen. Insbesondere als Kriterium für die Prognoseeinschätzung des Myokardinfarktes hat sie Akzeptanz gefunden. Sportmedizinische Forschungsergebnisse weisen auf eingeschränkte Eignung der HRV bei der Trainingssteuerung hin. Die Herzratenvariabilität kann durch biofeedbackgestützte Verfahren trainiert und verbessert werden. ⓘ
Anwendungsgebiete:
- Unblutige Messung der Aktivität des Nervus vagus
- Autonome Störungen (Diabetes mellitus, Koronare Herzkrankheit)
- Unblutige Messung der Anaeroben Schwelle
- Übertraining
- Depression
- Stress
- Physische und psychische Belastungen
- Regenerationszeit nach Wettkämpfen ⓘ