Thymus
| Thymus ⓘ | |
|---|---|
 Thymus | |
Erläuterung der Funktion des Thymus | |
| Einzelheiten | |
| Vorläufer | Dritter Rachentrakt |
| System | Lymphatisches System, Teil des Immunsystems |
| Lymphe | tracheobronchial, parasternal |
| Funktion | Unterstützung der Entwicklung von funktionellen T-Zellen |
| Bezeichnungen | |
| Lateinisch | Thymus |
| Anatomische Terminologie (Bearbeiten auf Wikidata) | |
Der Thymus ist ein spezialisiertes primäres lymphatisches Organ des Immunsystems. Im Thymus reifen die Thymuszell-Lymphozyten oder T-Zellen heran. T-Zellen sind von entscheidender Bedeutung für das adaptive Immunsystem, bei dem sich der Körper speziell auf fremde Eindringlinge einstellt. Der Thymus befindet sich im oberen vorderen Teil des Brustkorbs, im vorderen oberen Mediastinum, hinter dem Brustbein und vor dem Herzen. Er besteht aus zwei Lappen, die jeweils aus einem zentralen Mark und einer äußeren Rinde bestehen und von einer Kapsel umgeben sind. ⓘ
Der Thymus besteht aus unreifen T-Zellen, den so genannten Thymozyten, sowie aus Auskleidungszellen, den Epithelzellen, die die Entwicklung der Thymozyten unterstützen. T-Zellen, die sich erfolgreich entwickeln, reagieren in geeigneter Weise mit den MHC-Immunrezeptoren des Körpers (so genannte positive Selektion) und nicht gegen Proteine des Körpers (so genannte negative Selektion). Der Thymus ist während der Neugeborenen- und Vorpubertätszeit am größten und aktivsten. Im frühen Teenageralter beginnen Größe und Aktivität des Thymus abzunehmen, und das Thymusgewebe wird allmählich durch Fettgewebe ersetzt. Dennoch entwickelt sich ein Teil der T-Zellen bis ins Erwachsenenalter weiter. ⓘ
Anomalien des Thymus können zu einer verminderten Anzahl von T-Zellen und zu Autoimmunkrankheiten wie dem autoimmunen polyendokrinen Syndrom Typ 1 und Myasthenia gravis führen. Diese stehen häufig in Verbindung mit Krebs des Thymusgewebes, dem so genannten Thymom, oder mit Geweben, die aus unreifen Lymphozyten wie den T-Zellen entstehen, dem so genannten Lymphom. Die Entfernung des Thymus wird als Thymektomie bezeichnet. Obwohl der Thymus schon bei den alten Griechen als Teil des Körpers erkannt wurde, ist die Funktion des Thymus im Immunsystem erst seit den 1960er Jahren klarer geworden. ⓘ
Der Thymus (latinisiert von altgriechisch θυμός Thymos, deutsch ‚Lebenskraft, Erregung‘), oft auch die Thymusdrüse oder das Bries genannt, ist eine Drüse des lymphatischen Systems von Wirbeltieren und somit Teil des Immunsystems. Das Organ befindet sich bei Säugetieren kopfwärts (kranial) des Herzens im Mittelfell hinter dem Brustbein. Bei einigen Säugetieren (z. B. Paarhufer, Meerschweinchen) erstreckt es sich über den gesamten Hals, bei Vögeln ist es ausschließlich im Halsbereich ausgebildet. Mit dem Eintritt in die Geschlechtsreife bildet sich das Organ physiologisch zurück (Involution). ⓘ
Der Thymus prägt als lymphatisches Organ die spezifische Abwehr aus, namentlich die T-Lymphozyten. Die volkstümliche Bezeichnung „Wachstumsdrüse“ ist dahingehend korrekt, dass das Organ nur in der Phase des heranwachsenden Organismus auftritt, mit dem Körperwachstum an sich ist es jedoch nicht assoziiert. ⓘ
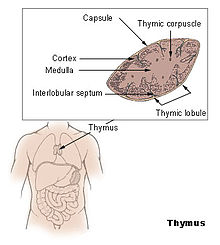
Aufbau
Der Thymus ist ein Organ, das unterhalb des Brustbeins im oberen vorderen Teil des Brustkorbs sitzt und sich nach oben zum Hals hin erstreckt. Bei Kindern ist der Thymus rosa-grau, weich und an der Oberfläche gelappt. Bei der Geburt ist er etwa 4-6 cm lang, 2,5-5 cm breit und etwa 1 cm dick. Bis zur Pubertät nimmt er an Größe zu und kann bis zu 40-50 g wiegen, danach schrumpft er in einem Prozess, der als Involution bezeichnet wird. ⓘ
Der Thymus befindet sich im vorderen Mediastinum. Er besteht aus zwei Lappen, die in der oberen Mittellinie zusammentreffen und sich von unterhalb der Schilddrüse im Hals bis zum Knorpel der vierten Rippe erstrecken. Die Lappen sind von einer Kapsel bedeckt. Der Thymus liegt unterhalb des Brustbeins, ruht auf dem Herzbeutel und ist durch eine Faszienschicht vom Aortenbogen und den großen Gefäßen getrennt. Die linke Vena brachiocephalica kann sogar in den Thymus eingebettet sein. Im Hals liegt sie vor und seitlich der Luftröhre, hinter dem Sternohyoideus und dem Sternothyroidus. ⓘ
Mikroanatomie
Der Thymus besteht aus zwei Lappen, die in der Mitte zusammengewachsen und von einer Kapsel umgeben sind, die sich mit Blutgefäßen ins Innere erstreckt. Die Lappen bestehen aus einem äußeren, zellreichen Kortex und einem inneren, weniger dichten Medulla. Die Lappen sind in kleinere Läppchen von 0,5-2 mm Durchmesser unterteilt, zwischen denen entlang von Septen strahlenförmige Ausläufer aus der Kapsel austreten. ⓘ
Der Kortex besteht hauptsächlich aus Thymozyten und Epithelzellen. Die Thymozyten, unreife T-Zellen, werden von einem Netz fein verzweigter epithelialer Netzzellen getragen, das mit einem ähnlichen Netz in der Medulla verbunden ist. Dieses Netzwerk bildet eine Adventitia für die Blutgefäße, die über Septen in der Nähe des Übergangs zur Medulla in die Rinde eintreten. Im Thymus sind auch andere Zellen vorhanden, darunter Makrophagen, dendritische Zellen und eine geringe Anzahl von B-Zellen, Neutrophilen und Eosinophilen. ⓘ
In der Medulla ist das Netz der Epithelzellen gröber als in der Rinde, und die Zahl der Lymphoidzellen ist relativ gering. Konzentrische, nestartige Körper, die Hassall-Körperchen (auch Thymuskörperchen genannt), werden durch Ansammlungen der Markepithelzellen gebildet. Dabei handelt es sich um konzentrische, geschichtete Wirbel von Epithelzellen, deren Anzahl im Laufe des Lebens zunimmt. Sie sind die Überreste der Epithelröhren, die aus den dritten Rachentaschen des Embryos herauswachsen und den Thymus bilden. ⓘ
Die mikroskopische Aufnahme zeigt ein Hassall-Körperchen, das sich in der Medulla des Thymus befindet. ⓘ
Blut- und Nervenzufuhr
Die Arterien, die den Thymus versorgen, sind Äste der Arteria thoracica interna und der Arteria thyroidea inferior, wobei manchmal Äste der Arteria thyroidea superior zu sehen sind. Die Äste erreichen den Thymus und verlaufen mit den Septen der Kapsel in den Bereich zwischen Kortex und Medulla, wo sie in den Thymus selbst eintreten, oder sie treten direkt in die Kapsel ein. ⓘ
Die Thymusvenen münden in die linke Vena brachiocephalica, die Vena thoracica interna und in die Vena thyroidea inferior. Manchmal münden die Venen auch direkt in die Vena cava superior. ⓘ
Lymphgefäße verlaufen nur vom Thymus weg und begleiten die Arterien und Venen. Sie münden in die brachiozephalen, tracheobronchialen und parasternalen Lymphknoten. ⓘ
Die Nerven, die den Thymus versorgen, entspringen dem Nervus vagus und der zervikalen Sympathikuskette. Äste des Nervus phrenicus erreichen die Thymuskapsel, treten aber nicht in den Thymus selbst ein. ⓘ
Variation
Die beiden Lappen unterscheiden sich leicht in ihrer Größe, wobei der linke Lappen in der Regel höher liegt als der rechte. Thymusgewebe kann verstreut auf oder um die Drüse herum und gelegentlich auch innerhalb der Schilddrüse zu finden sein. Bei Kindern dehnt sich der Thymus unterschiedlich weit nach oben aus, manchmal bis auf die Höhe der Schilddrüse. ⓘ
Entwicklung
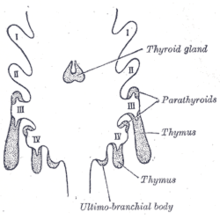
Die Thymozyten und das Epithel des Thymus haben einen unterschiedlichen Entwicklungsursprung. Das Thymusepithel entwickelt sich zuerst und erscheint als zwei Ausstülpungen auf beiden Seiten des dritten Rachensackes. Manchmal ist auch der vierte Rachensack betroffen. Diese Ausstülpungen erstrecken sich nach außen und nach hinten in das umgebende Mesoderm und das von der Neuralleiste stammende Mesenchym vor der ventralen Aorta. Hier treffen die Thymozyten und das Epithel aufeinander und verbinden sich mit dem Bindegewebe. Die Schlundöffnung jedes Divertikels wird bald verödet, aber der Kolbenhals bleibt noch einige Zeit als zellulärer Strang erhalten. Durch weitere Proliferation der Zellen, die den Kolben auskleiden, bilden sich Zellknospen, die vom eindringenden Mesoderm umgeben und isoliert werden. ⓘ
Das Epithel bildet feine Läppchen und entwickelt sich zu einer schwammartigen Struktur. In diesem Stadium wandern hämatopoetische Vorläufer des Knochenmarks in den Thymus ein. Die normale Entwicklung hängt von der Interaktion zwischen dem Epithel und den hämatopoetischen Thymozyten ab. Auch Jod ist für die Entwicklung und Aktivität des Thymus notwendig. ⓘ
Entfaltung
Der Thymus wächst nach der Geburt weiter und erreicht in der Pubertät seine relative Maximalgröße. Am aktivsten ist er während des fötalen und neonatalen Lebens. Bis zur Pubertät nimmt er auf eine Masse von 20 bis 50 Gramm zu. Danach nimmt seine Größe und Aktivität in einem Prozess ab, der Thymusinvolution genannt wird. Nach dem ersten Lebensjahr beginnt die Menge der produzierten T-Zellen zu sinken. Fett- und Bindegewebe füllt einen Teil des Thymusvolumens aus. Während der Involution nimmt der Thymus an Größe und Aktivität ab. Fettzellen sind bei der Geburt vorhanden, nehmen aber nach der Pubertät in Größe und Anzahl deutlich zu und dringen zunächst von den Wänden zwischen den Läppchen in die Drüse, dann in die Rinde und das Mark ein. Dieser Prozess setzt sich bis ins hohe Alter fort, wo der Thymus unter dem Mikroskop oder mit dem menschlichen Auge nur schwer zu erkennen ist, obwohl er typischerweise 5-15 Gramm wiegt. ⓘ
Die Atrophie ist auf den erhöhten Spiegel der zirkulierenden Sexualhormone zurückzuführen, und die chemische oder physische Kastration eines Erwachsenen führt dazu, dass der Thymus an Größe und Aktivität zunimmt. Schwere Krankheiten oder eine Infektion mit dem Humanen Immundefizienz-Virus können ebenfalls zu einer Rückbildung führen. ⓘ
Funktion
Reifung der T-Zellen
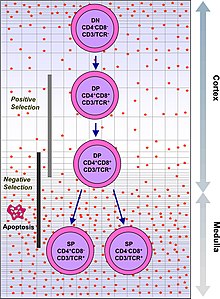
Der Thymus fördert die Reifung von T-Zellen, einem wichtigen Teil des Immunsystems, der für die zellvermittelte Immunität sorgt. T-Zellen beginnen als hämatopoetische Vorläuferzellen im Knochenmark und wandern in den Thymus, wo sie als Thymozyten bezeichnet werden. In der Thymusdrüse durchlaufen sie einen Reifungsprozess, bei dem sichergestellt wird, dass die Zellen auf Antigene reagieren ("positive Selektion"), aber nicht auf Antigene, die sich im Körpergewebe befinden ("negative Selektion"). Sobald sie ausgereift sind, wandern die T-Zellen aus dem Thymus aus, um lebenswichtige Funktionen im Immunsystem zu übernehmen. ⓘ
Jede T-Zelle verfügt über einen eigenen T-Zell-Rezeptor, der auf eine bestimmte Substanz, ein so genanntes Antigen, abgestimmt ist. Die meisten T-Zell-Rezeptoren binden an den Haupthistokompatibilitätskomplex auf den Körperzellen. Der MHC präsentiert dem T-Zell-Rezeptor ein Antigen, das aktiv wird, wenn es mit dem spezifischen T-Zell-Rezeptor übereinstimmt. Um richtig funktionieren zu können, muss eine reife T-Zelle in der Lage sein, an das MHC-Molekül zu binden ("positive Selektion") und nicht gegen Antigene zu reagieren, die eigentlich aus dem Gewebe des Körpers stammen ("negative Selektion"). Die positive Selektion findet in der Rinde und die negative Selektion in der Medulla des Thymus statt. Nach diesem Prozess verlassen die überlebenden T-Zellen den Thymus, reguliert durch Sphingosin-1-phosphat. Die weitere Reifung erfolgt in der peripheren Zirkulation. Dies ist zum Teil auf Hormone und Zytokine zurückzuführen, die von Zellen im Thymus ausgeschüttet werden, darunter Thymulin, Thymopoietin und Thymosine. ⓘ
Positive Auswahl
T-Zellen haben unterschiedliche T-Zell-Rezeptoren. Diese unterschiedlichen Rezeptoren werden durch einen Prozess der V(D)J-Rekombination gebildet, der durch die RAG1- und RAG2-Gene angeregt wird. Dieser Prozess ist fehleranfällig, und einige Thymozyten bilden keine funktionalen T-Zell-Rezeptoren, während andere Thymozyten T-Zell-Rezeptoren bilden, die autoreaktiv sind. Wenn ein funktionsfähiger T-Zell-Rezeptor gebildet wird, beginnt der Thymozyt, gleichzeitig die Zelloberflächenproteine CD4 und CD8 zu exprimieren. ⓘ
Das Überleben und die Art der T-Zelle hängt dann von ihrer Interaktion mit den umgebenden Thymusepithelzellen ab. Dabei interagiert der T-Zell-Rezeptor mit den MHC-Molekülen auf der Oberfläche der Epithelzellen. Eine T-Zelle mit einem Rezeptor, der nicht oder nur schwach reagiert, stirbt durch Apoptose. Eine T-Zelle, die reagiert, wird überleben und sich vermehren. Eine reife T-Zelle exprimiert nur CD4 oder CD8, aber nicht beide. Dies hängt von der Stärke der Bindung zwischen dem TCR und MHC Klasse 1 oder Klasse 2 ab. Ein T-Zell-Rezeptor, der hauptsächlich an MHC-Klasse I bindet, bringt eher eine reife "zytotoxische" CD8-positive T-Zelle hervor; ein T-Zell-Rezeptor, der hauptsächlich an MHC-Klasse II bindet, bringt eher eine CD4-positive T-Zelle hervor. ⓘ
Negative Auswahl
T-Zellen, die körpereigene Proteine angreifen, werden im Thymus eliminiert, was als "negative Selektion" bezeichnet wird. Epithelzellen in der Medulla und dendritische Zellen im Thymus exprimieren wichtige Proteine aus anderen Bereichen des Körpers. Das Gen, das dies anregt, ist AIRE. Thymozyten, die stark auf Selbstantigene reagieren, überleben nicht und sterben durch Apoptose ab. Einige CD4-positive T-Zellen, die Selbstantigenen ausgesetzt sind, überleben als regulatorische T-Zellen. ⓘ
Klinische Bedeutung
Immundefizienz
Da der Thymus der Ort ist, an dem sich die T-Zellen entwickeln, können angeborene Probleme bei der Entwicklung des Thymus zu Immundefizienz führen, sei es aufgrund eines Problems bei der Entwicklung der Thymusdrüse oder eines spezifischen Problems bei der Entwicklung der Thymozyten. Die Immunschwäche kann tiefgreifend sein. Der Verlust der Thymusdrüse in jungen Jahren durch eine genetische Mutation (wie beim DiGeorge-Syndrom, CHARGE-Syndrom oder bei der sehr seltenen "nackten" Thymusdrüse, bei der die Haare und die Thymusdrüse fehlen) führt zu einer schweren Immunschwäche und einer hohen Anfälligkeit für Infektionen durch Viren, Protozoen und Pilze. Nacktmäuse mit dem sehr seltenen "Nackt"-Mangel infolge einer FOXN1-Mutation sind ein Forschungsmausstamm als Modell für T-Zell-Mangel. ⓘ
Die häufigste angeborene Ursache für thymusbedingten Immundefekt ist die Deletion des 22. Chromosoms, das so genannte DiGeorge-Syndrom. Chromosoms, dem so genannten DiGeorge-Syndrom. Dies führt zu einer fehlenden Entwicklung der dritten und vierten Rachentasche und damit zu einer fehlenden Entwicklung des Thymus sowie zu verschiedenen anderen damit verbundenen Problemen, wie z. B. angeborenen Herzfehlern, Anomalien des Mundes (z. B. Gaumenspalte und Lippenspalte), einer fehlenden Entwicklung der Nebenschilddrüsen und dem Vorhandensein einer Fistel zwischen Luft- und Speiseröhre. Die Zahl der zirkulierenden T-Zellen ist sehr niedrig. Die Erkrankung wird durch Fluoreszenz-in-situ-Hybridisierung diagnostiziert und mit einer Thymustransplantation behandelt. ⓘ
Schwere kombinierte Immunschwäche (SCID) ist eine Gruppe seltener angeborener genetischer Erkrankungen, die zu einem kombinierten Mangel an T-, B- und NK-Zellen führen können. Diese Syndrome werden durch Mutationen verursacht, die die Reifung der hämatopoetischen Vorläuferzellen beeinträchtigen, die die Vorläufer der B- und T-Zellen sind. Eine Reihe genetischer Defekte kann SCID verursachen, darunter der Funktionsverlust des IL-2-Rezeptorgens und eine Mutation, die zu einem Mangel des Enzyms Adenin-Desaminase führt. ⓘ
Autoimmunerkrankung
Autoimmunes polyendokrines Syndrom
Das polyendokrine Autoimmun-Syndrom Typ 1 ist ein seltenes genetisches Autoimmun-Syndrom, das auf einen Gendefekt des Thymusgewebes zurückzuführen ist. Die Krankheit entsteht insbesondere durch Defekte im Autoimmunregulator-Gen (AIRE), das die Expression von Selbstantigenen in den Epithelzellen im Thymusmark stimuliert. Aufgrund von Defekten in diesem Zustand werden Selbstantigene nicht exprimiert, was dazu führt, dass T-Zellen nicht darauf konditioniert sind, körpereigenes Gewebe zu tolerieren, und dieses als fremd behandeln können, was eine Immunreaktion auslöst und zu Autoimmunität führt. Menschen mit APECED entwickeln eine Autoimmunerkrankung, die mehrere endokrine Gewebe betrifft. Die am häufigsten betroffenen Organe sind eine Schilddrüsenunterfunktion, die Addison-Krankheit der Nebennieren und eine Candida-Infektion der Körperoberflächen, einschließlich der Mundschleimhaut und der Nägel, die auf eine Funktionsstörung der TH17-Zellen zurückzuführen ist, wobei die Symptome häufig in der Kindheit beginnen. Viele andere Autoimmunkrankheiten können ebenfalls auftreten. Die Behandlung richtet sich auf die betroffenen Organe. ⓘ
Thymom-assoziierte Multiorgan-Autoimmunität
Thymom-assoziierte Multiorgan-Autoimmunität kann bei Menschen mit Thymom auftreten. Bei dieser Erkrankung richten sich die im Thymus entwickelten T-Zellen gegen die Gewebe des Körpers. Dies liegt daran, dass der bösartige Thymus nicht in der Lage ist, die sich entwickelnden Thymozyten angemessen auszubilden, um selbstreaktive T-Zellen zu eliminieren. Die Erkrankung ist praktisch nicht von der Graft-versus-Host-Krankheit zu unterscheiden. ⓘ
Myasthenie gravis
Myasthenia gravis ist eine Autoimmunerkrankung, die meist auf Antikörper zurückzuführen ist, die Acetylcholinrezeptoren blockieren, die an der Signalübertragung zwischen Nerven und Muskeln beteiligt sind. Sie geht häufig mit einer Thymushyperplasie oder einem Thymom einher, wobei die Antikörper wahrscheinlich aufgrund von T-Zellen gebildet werden, die sich abnormal entwickeln. Die Myasthenia gravis entwickelt sich meist zwischen jungem und mittlerem Alter und führt zu einer leichten Ermüdung der Muskelbewegungen. Zu den Untersuchungen gehören der Nachweis von Antikörpern (z. B. gegen Acetylcholinrezeptoren oder muskelspezifische Kinase) sowie eine CT-Untersuchung zum Nachweis eines Thymoms oder eine Thymektomie. In Bezug auf den Thymus kann die Entfernung des Thymus, die so genannte Thymektomie, als Behandlung in Betracht gezogen werden, insbesondere wenn ein Thymom gefunden wird. Zu den weiteren Behandlungsmöglichkeiten gehört die Verlängerung der Wirkungsdauer von Acetylcholin an den Nervensynapsen durch Verringerung der Abbaurate. Dies geschieht durch Acetylcholinesterase-Hemmer wie Pyridostigmin. ⓘ
Krebs
Thymome
Tumore, die von den Epithelzellen des Thymus ausgehen, werden als Thymome bezeichnet. Sie treten am häufigsten bei Erwachsenen auf, die älter als 40 Jahre sind. Tumore werden in der Regel entdeckt, wenn sie Symptome verursachen, z. B. eine Masse am Hals, oder wenn sie nahe gelegene Strukturen wie die obere Hohlvene befallen; sie werden im Rahmen von Vorsorgeuntersuchungen bei Patienten mit Myasthenia gravis entdeckt, die stark mit Thymomen und Hyperplasie assoziiert ist; und sie werden als Zufallsbefund bei bildgebenden Verfahren wie Röntgenaufnahmen der Brust entdeckt. Hyperplasie und Tumore, die vom Thymus ausgehen, werden mit anderen Autoimmunkrankheiten in Verbindung gebracht - wie Hypogammaglobulinämie, Morbus Basedow, reine Erythrozytenaplasie, perniziöse Anämie und Dermatomyositis, wahrscheinlich aufgrund von Defekten bei der negativen Selektion in proliferierenden T-Zellen. ⓘ
Thymome können gutartig sein; gutartig, aber durch Ausdehnung über die Thymuskapsel hinauswachsend ("invasives Thyom"), oder bösartig (ein Karzinom). Diese Klassifizierung beruht auf dem Aussehen der Zellen. Es gibt auch eine WHO-Klassifikation, die jedoch in der klinischen Standardpraxis nicht verwendet wird. Gutartige, auf den Thymus beschränkte Tumoren sind am häufigsten, gefolgt von lokal invasiven Tumoren und Karzinomen. Die Berichte variieren, wobei einige Quellen bösartige Tumore als häufiger bezeichnen. Invasive Tumore sind zwar technisch gesehen nicht bösartig, können aber dennoch in andere Körperregionen streuen (metastasieren). Auch wenn Thymome aus Epithelzellen bestehen, können sie auch Thymozyten enthalten. Die Behandlung von Thymomen erfordert häufig einen chirurgischen Eingriff zur Entfernung des gesamten Thymus. Dies kann auch zu einer vorübergehenden Remission der damit verbundenen Autoimmunerkrankungen führen. ⓘ
Lymphome
Tumore, die von T-Zellen des Thymus ausgehen, bilden eine Untergruppe der akuten lymphoblastischen Leukämie (ALL). Die Symptome, der Untersuchungsansatz und die Behandlung sind ähnlich wie bei anderen Formen der ALL. Die Symptome, die sich wie bei anderen Formen der ALL entwickeln, beziehen sich auf einen Mangel an Blutplättchen, der zu Blutergüssen oder Blutungen führt, auf eine Immunsuppression, die zu Infektionen führt, oder auf das Eindringen von Zellen in Teile des Körpers, was zu einer Vergrößerung von Leber, Milz, Lymphknoten oder anderen Stellen führt. Eine Blutuntersuchung kann eine große Menge weißer Blutkörperchen oder Lymphoblasten und einen Mangel an anderen Zelllinien - wie niedrige Blutplättchen oder Anämie - aufzeigen. Eine Immunphänotypisierung zeigt Zellen mit dem CD3-Protein, das auf T-Zellen zu finden ist, und hilft, den Reifegrad der T-Zellen weiter zu bestimmen. Eine genetische Analyse, einschließlich Karyotypisierung, kann spezifische Anomalien aufzeigen, die die Prognose oder die Behandlung beeinflussen können, wie z. B. die Philadelphia-Translokation. Die Behandlung kann mehrere Chemotherapien, eine Stammzelltransplantation und die Behandlung von Begleitproblemen, wie die Behandlung von Infektionen mit Antibiotika und Bluttransfusionen, umfassen. Bei sehr hohen Leukozytenzahlen kann auch eine Zytoreduktion mit Apherese erforderlich sein. ⓘ
Tumoren, die von der kleinen Population von B-Zellen im Thymus ausgehen, führen zu primären mediastinalen (thymischen) großen B-Zell-Lymphomen. Diese sind ein seltener Subtyp des Non-Hodgkins-Lymphoms, obwohl sie durch die Aktivität der Gene und gelegentlich durch die mikroskopische Form ungewöhnlicherweise auch die Merkmale der Hodgkins-Lymphome aufweisen. die am häufigsten bei jungen und mittleren Altersgruppen auftreten, wobei Frauen häufiger betroffen sind. Wenn Symptome auftreten, liegt das meist an der Kompression thymusnaher Strukturen wie der oberen Hohlvene oder der oberen Atemwege; wenn Lymphknoten betroffen sind, dann häufig im Mittelfell und in den Halsgruppen. Solche Tumore werden häufig durch eine Biopsie entdeckt, die immunhistochemisch untersucht wird. Diese zeigt das Vorhandensein von Differenzierungsclustern, Zelloberflächenproteinen - nämlich CD30 - mit CD19, CD20 und CD22 und dem Fehlen von CD15. Auch andere Marker können zur Bestätigung der Diagnose herangezogen werden. Die Behandlung umfasst in der Regel die typischen Schemata von CHOP oder EPOCH oder andere Schemata; Schemata, die im Allgemeinen Cyclophosphamid, ein Anthrazyklin, Prednison und andere Chemotherapeutika umfassen; und möglicherweise auch eine Stammzellentransplantation. ⓘ
Thymuszysten
Der Thymus kann Zysten enthalten, die in der Regel einen Durchmesser von weniger als 4 cm haben. Thymuszysten werden in der Regel zufällig entdeckt und verursachen im Allgemeinen keine Symptome. Thymuszysten können am Hals oder im Brustkorb (Mediastinum) auftreten. Zysten enthalten in der Regel nur Flüssigkeit und sind entweder mit vielen Schichten flacher Zellen oder mit säulenförmigen Zellen ausgekleidet. Trotzdem kann das Vorhandensein einer Zyste ähnliche Probleme wie bei Thymomen verursachen, da sie nahe gelegene Strukturen zusammendrückt, und manche Zysten können mit Innenwänden (Septen) in Berührung kommen und schwer von Tumoren zu unterscheiden sein. Wenn Zysten gefunden werden, kann eine Untersuchung auf Tumore durchgeführt werden, die auch eine CT- oder MRT-Untersuchung des Bereichs, in dem die Zyste vermutet wird, umfassen kann. ⓘ
Chirurgische Entfernung
Die Thymusektomie ist die chirurgische Entfernung der Thymusdrüse. Der übliche Grund für die Entfernung ist der Zugang zum Herzen, um angeborene Herzfehler in der Neugeborenenperiode operativ zu korrigieren. Weitere Indikationen für die Thymusektomie sind die Entfernung von Thymomen und die Behandlung von Myasthenia gravis. Bei Neugeborenen behindert die relative Größe des Thymus den chirurgischen Zugang zum Herzen und den umgebenden Gefäßen. Die Entfernung des Thymus im Säuglingsalter führt zu einer oft tödlichen Immunschwäche, da sich keine funktionellen T-Zellen entwickelt haben. Bei älteren Kindern und Erwachsenen, die über ein funktionierendes Lymphsystem mit reifen T-Zellen verfügen, die sich auch in anderen lymphatischen Organen befinden, sind die Auswirkungen geringer und beschränken sich auf das Ausbleiben von Immunreaktionen gegen neue Antigene. ⓘ
Gesellschaft und Kultur
Bei der Verwendung als Nahrungsmittel für den Menschen ist der Thymus von Tieren als eine der Arten von Bries bekannt. ⓘ
Geschichte
Der Thymus war schon den alten Griechen bekannt, und sein Name leitet sich vom griechischen Wort θυμός (thumos) ab, das "Zorn" oder im Altgriechischen "Herz, Seele, Verlangen, Leben" bedeutet, möglicherweise aufgrund seiner Lage in der Brust, in der Nähe des Bereichs, in dem die Gefühle subjektiv empfunden werden; oder aber der Name stammt vom Thymian (auch griechisch θύμος oder θυμάρι), der zum Namen für eine "warzige Wucherung" wurde, möglicherweise aufgrund seiner Ähnlichkeit mit einem Thymianstrauß. ⓘ
Galen war der erste, der feststellte, dass sich die Größe des Organs im Laufe des Lebens eines Menschen verändert. ⓘ
Jahrhundert wurde ein Zustand als Status thymicolymphaticus bezeichnet, der durch eine Zunahme des lymphatischen Gewebes und einen vergrößerten Thymus gekennzeichnet war. Er wurde als Ursache des plötzlichen Kindstods angesehen, ist aber heute ein veralteter Begriff. ⓘ
Die Bedeutung des Thymus für das Immunsystem wurde 1961 von Jacques Miller entdeckt, als er den Thymus von einen Tag alten Mäusen operativ entfernte und daraufhin einen Mangel an einer Lymphozytenpopulation feststellte, die später nach dem Organ, aus dem sie stammen, T-Zellen genannt wurde. Bis zur Entdeckung seiner immunologischen Rolle war der Thymus als "evolutionärer Unfall" ohne funktionelle Bedeutung abgetan worden. Die Rolle, die der Thymus bei der Gewährleistung der Toleranz reifer T-Zellen gegenüber den Geweben des Körpers spielt, wurde 1962 aufgedeckt, als man feststellte, dass T-Zellen eines transplantierten Thymus bei Mäusen Toleranz gegenüber Geweben der Spendermaus zeigten. B-Zellen und T-Zellen wurden 1968 als verschiedene Arten von Lymphozyten identifiziert, und die Tatsache, dass T-Zellen im Thymus reifen müssen, wurde verstanden. Die Subtypen der T-Zellen (CD8 und CD4) wurden 1975 identifiziert. Die Art und Weise der Reifung dieser Unterklassen von T-Zellen - positive Selektion von Zellen, die funktionell an MHC-Rezeptoren gebunden sind - war in den 1990er Jahren bekannt. Die wichtige Rolle des AIRE-Gens und die Rolle der negativen Selektion bei der Verhinderung der Reifung autoreaktiver T-Zellen war 1994 bekannt. ⓘ
In jüngster Zeit haben Fortschritte in der Immunologie dazu geführt, dass die Funktion des Thymus bei der T-Zell-Reifung besser verstanden wird. ⓘ
Andere Tiere
Der Thymus ist bei allen Kieferwirbeltieren vorhanden, wo er mit zunehmendem Alter die gleiche Schrumpfung erfährt und die gleiche immunologische Funktion erfüllt wie bei anderen Wirbeltieren. Kürzlich, im Jahr 2011, wurde in den Kiemen von Neunaugenlarven eine diskrete thymusähnliche Lymphoepithelstruktur, das so genannte Thymoid, entdeckt. Schleimaale besitzen einen Protothymus, der mit den Rachenmuskeln verbunden ist und für eine Vielzahl von Immunreaktionen verantwortlich ist. ⓘ
Der Thymus ist auch bei den meisten anderen Wirbeltieren vorhanden und hat eine ähnliche Struktur und Funktion wie der menschliche Thymus. Wie beim Menschen verkümmert der Thymus des Meerschweinchens auf natürliche Weise, wenn das Tier das Erwachsenenalter erreicht. Das athymische haarlose Meerschweinchen (das aus einer spontanen Labormutation hervorgegangen ist) besitzt jedoch überhaupt kein Thymusgewebe, und die Organhöhle ist durch zystische Räume ersetzt. ⓘ
Weitere Bilder
Thymus eines Fötus
Auf dem Röntgenbild des Brustkorbs erscheint der Thymus als radiodense (in diesem Bild hellere) Masse am oberen Lappen der rechten (im Bild linken) Lunge des Kindes. ⓘ
Involution

Nach der Ausbildung eines umfangreichen Reservoirs an gegen spezifische Antigene gerichteten T-Lymphozyten ist der Thymus nicht mehr notwendig, denn die Vermehrung der einzelnen T-Lymphozyten-Klone erfolgt, falls entsprechende Antigene in den Körper gelangen, in den T-Lymphozyten-Regionen der sekundären lymphatischen Organe (z. B. Paracortex im Lymphknoten, PALS der Milz). Mit Einsetzen der Pubertät bildet sich der Thymus zurück (Involution), so dass bei Erwachsenen nur noch ein Thymusrestkörper – beim Menschen auch als retrosternaler Fettkörper bezeichnet – übrig bleibt, der hauptsächlich aus Fettgewebe besteht. ⓘ
Die vollständige Rückbildung des Thymus ist ein wesentlicher Faktor für die Immunoseneszenz. ⓘ
Fehlender Thymus
Bei der extrem seltenen Retikulären Dysgenesie ist angeboren kein Thymusgewebe nachweisbar mit Fehlen jeglicher Immunfunktion. (Vergleiche auch Thymusaplastische Maus) ⓘ
Thymuspeptide
Aus dem Thymus können verschiedene Peptide isoliert werden wie Thymomodulin, Thymostimulin (TP-1), Thymopentin (TP-5), Thymus-Serum-Faktor (thymic humoral factor, THF) und Thymosine (z. B. Thymosin α1, Thymosin β4). ⓘ
Einige Peptide werden zurzeit als Wirkstoffe auf ihre Heilwirkung untersucht. Andere, wie beispielsweise das Thymosin α1, sind mittlerweile in vielen Ländern der Welt als Arzneimittelwirkstoff zugelassen und befinden sich in der therapeutischen Anwendung. Eine Metastudie zeigte, dass Tumortherapien mit Thymuspeptiden kaum positive Effekte auf den Krankheitsverlauf zeigen, lediglich für Thymosin α1 zeigten sich im Trend verlängerte Überlebensraten. ⓘ
Thymus als Lebensmittel
Der Thymus des Kalbs und des Lamms wird als Kalbsbries oder Milken (schweizerisch) beziehungsweise Lammbries als Spezialität angeboten. ⓘ