Pfeiffer-Drüsenfieber
| Infektiöse Mononukleose ⓘ | |
|---|---|
| Andere Namen | Drüsenfieber, Pfeiffersches Drüsenfieber, Filatovsche Krankheit, Kusskrankheit |
 | |
| Geschwollene Lymphknoten am Hals einer Person mit infektiöser Mononukleose | |
| Fachgebiet | Infektiöse Krankheit |
| Symptome | Fieber, Halsschmerzen, vergrößerte Lymphknoten am Hals, Müdigkeit |
| Komplikationen | Schwellung der Leber oder Milz |
| Dauer | 2-4 Wochen |
| Auslöser | Epstein-Barr-Virus (EBV), in der Regel über den Speichel übertragen |
| Diagnostische Methode | Anhand von Symptomen und Bluttests |
| Behandlung | Ausreichende Flüssigkeitszufuhr, ausreichende Ruhe, Schmerzmittel wie Paracetamol (Paracetamol) und Ibuprofen |
| Häufigkeit | 45 pro 100.000 pro Jahr (USA) |
Infektiöse Mononukleose (IM, Mono), auch bekannt als Drüsenfieber, ist eine Infektion, die in der Regel durch das Epstein-Barr-Virus (EBV) verursacht wird. Die meisten Menschen infizieren sich als Kinder mit dem Virus, wenn die Krankheit nur wenige oder gar keine Symptome verursacht. Bei jungen Erwachsenen führt die Krankheit häufig zu Fieber, Halsschmerzen, vergrößerten Lymphknoten im Nacken und Müdigkeit. Die meisten Menschen erholen sich innerhalb von zwei bis vier Wochen; die Müdigkeit kann jedoch monatelang anhalten. Auch die Leber oder die Milz können anschwellen, und in weniger als einem Prozent der Fälle kann es zu einem Milzriss kommen. ⓘ
Die Krankheit wird in der Regel durch das Epstein-Barr-Virus, auch bekannt als Humanes Herpesvirus 4, verursacht, das zur Familie der Herpesviren gehört. Die Krankheit wird in erster Linie durch Speichel übertragen, kann aber selten auch durch Sperma oder Blut übertragen werden. Die Übertragung kann durch Gegenstände wie Trinkgläser oder Zahnbürsten oder durch Husten oder Niesen erfolgen. Die Infizierten können die Krankheit schon Wochen vor dem Auftreten von Symptomen weitergeben. Mono wird in erster Linie anhand der Symptome diagnostiziert und kann durch Bluttests auf spezifische Antikörper bestätigt werden. Ein weiterer typischer Befund sind erhöhte Lymphozyten im Blut, von denen mehr als 10 % atypisch sind. Der Monospot-Test wird aufgrund seiner geringen Genauigkeit nicht für den allgemeinen Gebrauch empfohlen. ⓘ
Es gibt keinen Impfstoff gegen EBV, obwohl es vielversprechende Forschungsergebnisse zu einem Impfstoff gibt. Eine Infektion kann verhindert werden, indem man keine persönlichen Gegenstände oder Speichel mit einer infizierten Person teilt. Mono bessert sich im Allgemeinen ohne spezifische Behandlung. Die Symptome können durch ausreichende Flüssigkeitszufuhr, ausreichend Ruhe und die Einnahme von Schmerzmitteln wie Paracetamol (Paracetamol) und Ibuprofen gelindert werden. ⓘ
In den Industrieländern sind am häufigsten Menschen im Alter von 15 bis 24 Jahren von Mononukleose betroffen. In den Entwicklungsländern infizieren sich die Menschen häufiger in der frühen Kindheit, wenn es weniger Symptome gibt. Bei den 16- bis 20-Jährigen ist sie die Ursache für etwa 8 % der Halsentzündungen. In den Vereinigten Staaten erkranken jedes Jahr etwa 45 von 100 000 Menschen an infektiösem Pfeifferschem Drüsenfieber. Nahezu 95 % der Menschen haben im Erwachsenenalter eine EBV-Infektion durchgemacht. Die Krankheit tritt zu allen Jahreszeiten gleichermaßen auf. Die Mononukleose wurde erstmals in den 1920er Jahren beschrieben und ist umgangssprachlich als "Kusskrankheit" bekannt. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| B27.- | Infektiöse Mononukleose |
| B27.0 | Mononukleose durch Gamma-Herpesviren |
| B27.1 | Mononukleose durch Cytomegalieviren |
| B27.8 | Sonstige infektiöse Mononukleose |
| B27.9 | Infektiöse Mononukleose, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
Das Pfeiffer-Drüsenfieber (Pfeiffersches Drüsenfieber, Morbus Pfeiffer), auch infektiöse Mononukleose (Mononucleosis infectiosa), Monozytenangina oder Kusskrankheit (Studentenkrankheit, Studentenfieber) genannt, ist eine sehr häufige und meist harmlos verlaufende Viruserkrankung, die durch das Epstein-Barr-Virus hervorgerufen wird. Schätzungsweise 95 Prozent aller Europäer infizieren sich bis zum 30. Lebensjahr mit dem Virus (98 Prozent bis zum 40.), was durch Antikörper im Blut nachgewiesen werden kann. Bei mehr als der Hälfte der Betroffenen zeigt sich das Pfeiffer-Drüsenfieber mit einer Trias von Symptomen: Fieber (manchmal mit Schüttelfrost), Lymphknotenschwellungen und Entzündungen der Gaumenmandeln (Tonsillitis) mit typischen Blutbildveränderungen (Monozyten-Angina). Ein spezielles Präparat gegen das Pfeiffer-Drüsenfieber gibt es bisher nicht. Die Therapie behandelt die Symptome. Impfstoffe befinden sich erst in der Entwicklung. ⓘ
Der Krankheitsname geht auf den Kinderarzt Emil Pfeiffer (1846–1921) zurück. Er selbst bezeichnete die Erkrankung zunächst als idiopathische Adenitis. Spätere Bezeichnungen waren auch lymphämoides Drüsenfieber und Lymphoidzell(en)angina. ⓘ
Anzeichen und Symptome


Die Anzeichen und Symptome der infektiösen Mononukleose variieren je nach Alter. ⓘ
Kinder
Vor der Pubertät ruft die Krankheit in der Regel nur grippeähnliche Symptome hervor, wenn sie überhaupt auftritt. Wenn sie auftritt, ähneln die Symptome denen einer gewöhnlichen Racheninfektion (leichte Pharyngitis mit oder ohne Mandelentzündung). ⓘ
Heranwachsende und junge Erwachsene
Im Jugend- und jungen Erwachsenenalter tritt die Krankheit mit einem charakteristischen Dreiklang auf:
- Fieber - in der Regel 14 Tage lang; oft leicht
- Halsschmerzen - in der Regel 3 bis 5 Tage lang stark, bevor sie in den nächsten 7 bis 10 Tagen abklingen.
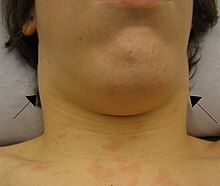
- Geschwollene Drüsen - beweglich; sie befinden sich in der Regel im hinteren Halsbereich (hintere Halslymphknoten) und manchmal im ganzen Körper. ⓘ
Ein weiteres wichtiges Symptom ist Müdigkeit. Kopfschmerzen sind häufig, und manchmal treten auch Bauchschmerzen mit Übelkeit oder Erbrechen auf. Die Symptome verschwinden in den meisten Fällen nach etwa 2-4 Wochen. Müdigkeit und ein allgemeines Unwohlsein können jedoch manchmal monatelang anhalten. In schätzungsweise 28 % der Fälle hält die Müdigkeit länger als einen Monat an. Leichtes Fieber, geschwollene Halsdrüsen und Körperschmerzen können auch länger als 4 Wochen anhalten. Die meisten Menschen sind in der Lage, ihre gewohnten Aktivitäten innerhalb von 2-3 Monaten wieder aufzunehmen. ⓘ
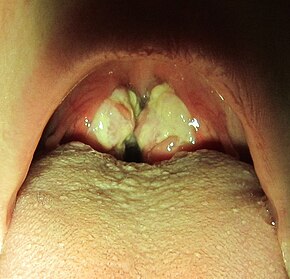
Das auffälligste Anzeichen der Krankheit ist oft die Rachenentzündung, die häufig von vergrößerten Mandeln mit Eiter begleitet wird - ein Exsudat, das dem bei Streptokokken ähnelt. In etwa 50 % der Fälle sind kleine rötlich-violette Flecken, so genannte Petechien, auf dem Mundboden zu sehen. Auch ein Gaumennanthem kann auftreten, ist aber relativ selten. ⓘ
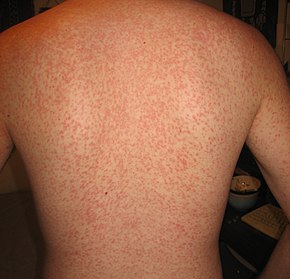
Bei einer kleinen Minderheit von Personen tritt spontan ein Ausschlag auf, meist an den Armen oder am Rumpf, der makulös (morbilliform) oder papulös sein kann. Fast alle Personen, die Amoxicillin oder Ampicillin erhalten haben, entwickeln schließlich einen generalisierten, juckenden makulopapulösen Ausschlag, was jedoch nicht bedeutet, dass die Person in Zukunft erneut unerwünschte Reaktionen auf Penicilline haben wird. Gelegentliche Fälle von Erythema nodosum und Erythema multiforme wurden berichtet. Gelegentlich können auch Krampfanfälle auftreten. ⓘ

Komplikationen
In der zweiten und dritten Woche kommt es häufig zu einer Vergrößerung der Milz, auch wenn dies bei der körperlichen Untersuchung möglicherweise nicht erkennbar ist. In seltenen Fällen kann die Milz reißen. Auch eine gewisse Vergrößerung der Leber kann auftreten. Gelbsucht tritt nur gelegentlich auf. ⓘ
Im Allgemeinen bessert sie sich bei ansonsten gesunden Menschen von selbst. Die durch EBV verursachte infektiöse Mononukleose wird als eine der Epstein-Barr-Virus-assoziierten lymphoproliferativen Erkrankungen eingestuft. Gelegentlich kann die Krankheit persistieren und zu einer chronischen Infektion führen. Daraus kann sich ein systemisches EBV-positives T-Zell-Lymphom entwickeln. ⓘ
Ältere Erwachsene
Die infektiöse Mononukleose betrifft hauptsächlich jüngere Erwachsene. Wenn ältere Erwachsene erkranken, zeigen sie seltener charakteristische Anzeichen und Symptome wie Halsschmerzen und Lymphadenopathie. Stattdessen leiden sie vor allem unter anhaltendem Fieber, Müdigkeit, Unwohlsein und Körperschmerzen. Bei ihnen sind Lebervergrößerung und Gelbsucht wahrscheinlicher. Menschen über 40 Jahre haben ein höheres Risiko, ernsthaft zu erkranken. (Siehe Prognose.) ⓘ
Inkubationszeit
Die genaue Zeitspanne zwischen der Infektion und den ersten Symptomen ist unklar. Eine Überprüfung der Literatur ergab eine Schätzung von 33-49 Tagen. Bei Jugendlichen und jungen Erwachsenen treten die Symptome vermutlich etwa 4-6 Wochen nach der Erstinfektion auf. Der Beginn ist oft schleichend, kann aber auch abrupt sein. Den Hauptsymptomen können 1 bis 2 Wochen mit Müdigkeit, Unwohlsein und Körperschmerzen vorausgehen. ⓘ
Ursache
Da der Erreger üblicherweise nur durch direkten Kontakt übertragen wird, kann man eine Infektion vermeiden, indem man solche Kontakte zu erkrankten Personen unterlässt. Eine Isolierung von Kindern mit infektiöser Mononukleose ist dagegen nicht erforderlich. Ein Impfstoff gegen den Erreger wäre auch wegen dessen vermuteter Ursache für spätere bösartige Erkrankungen von Interesse, ist aber bisher (Stand 2020) erst in Entwicklung, siehe Epstein-Barr-Virus-Impfstoff. ⓘ
Epstein-Barr-Virus
Etwa 90 % der Fälle von infektiöser Mononukleose werden durch das Epstein-Barr-Virus verursacht, das zur Familie der Herpesviridae, den DNA-Viren, gehört. Es ist eines der am häufigsten vorkommenden Viren auf der ganzen Welt. Entgegen der landläufigen Meinung ist das Epstein-Barr-Virus nicht hoch ansteckend. Es kann nur durch direkten Kontakt mit dem Speichel einer infizierten Person übertragen werden, z. B. durch Küssen oder gemeinsame Benutzung einer Zahnbürste. Etwa 95 % der Bevölkerung sind bis zum Alter von 40 Jahren mit dem Virus in Berührung gekommen, aber nur 15-20 % der Jugendlichen und etwa 40 % der infizierten Erwachsenen werden tatsächlich infiziert. ⓘ
Cytomegalovirus
Etwa 5 % bis 7 % der Fälle von infektiöser Mononukleose werden durch das humane Cytomegalovirus (CMV), eine andere Form des Herpesvirus, verursacht. Dieses Virus findet sich in Körperflüssigkeiten wie Speichel, Urin, Blut und Tränen. Eine Person infiziert sich mit diesem Virus durch direkten Kontakt mit infizierten Körperflüssigkeiten. Das Cytomegalovirus wird am häufigsten durch Küssen und Geschlechtsverkehr übertragen. Es kann auch von einer infizierten Mutter auf ihr ungeborenes Kind übertragen werden. Das Virus ist oft "stumm", da die Anzeichen und Symptome von der infizierten Person nicht wahrgenommen werden können. Bei Säuglingen, HIV-Infizierten, Transplantatempfängern und Menschen mit geschwächtem Immunsystem kann es jedoch zu lebensbedrohlichen Erkrankungen führen. Bei Menschen mit geschwächtem Immunsystem kann das Zytomegalievirus schwerwiegendere Erkrankungen wie Lungenentzündung und Entzündungen der Netzhaut, der Speiseröhre, der Leber, des Dickdarms und des Gehirns verursachen. Etwa 90 % der Menschen sind bis zum Erreichen des Erwachsenenalters mit dem Zytomegalie-Virus infiziert, aber die meisten sind sich der Infektion nicht bewusst. Sobald sich eine Person mit dem Zytomegalie-Virus infiziert hat, verbleibt das Virus lebenslang in den Körperflüssigkeiten der Person. ⓘ
Übertragung
Der Erreger wird vor allem über den Speichel übertragen. Auch noch einige Wochen nach Beendigung der Krankheitssymptome ist das Virus hierüber übertragbar. Als weitere Übertragungswege werden Tröpfcheninfektion, Kontaktinfektion und Schmierinfektion vermutet. Besonders jugendliche Paare übertragen die Krankheit sehr oft von Mund zu Mund, weshalb diese im Volksmund ihre Bezeichnung Kusskrankheit, Studentenkrankheit oder Studentenfieber erhalten hat. Studien an Studenten und Militärangehörigen haben gezeigt, dass diese allein durch das Bewohnen desselben Zimmers mit den infizierten Personen nicht einem erhöhten Infektionsrisiko ausgesetzt sind. ⓘ
Die Infektion mit dem Epstein-Barr-Virus wird über den Speichel übertragen und hat eine Inkubationszeit von vier bis sieben Wochen. Wie lange eine Person ansteckend bleibt, ist unklar, aber die Wahrscheinlichkeit, dass die Krankheit auf eine andere Person übertragen wird, ist in den ersten sechs Wochen nach der Infektion am größten. Einige Studien deuten darauf hin, dass eine Person die Infektion über viele Monate, möglicherweise bis zu anderthalb Jahren, weitergeben kann. ⓘ
Pathophysiologie
Das Virus vermehrt sich zunächst in den Epithelzellen des Rachens (was zu Pharyngitis oder Halsschmerzen führt) und später vor allem in den B-Zellen (die über ihr CD21 infiziert werden). Die Immunantwort des Wirts umfasst zytotoxische (CD8-positive) T-Zellen gegen infizierte B-Lymphozyten, was zu vergrößerten, atypischen Lymphozyten (Downey-Zellen) führt. ⓘ
Bei einer akuten Infektion (die nicht chronisch, sondern erst kürzlich ausgebrochen ist) werden heterophile Antikörper gebildet. ⓘ
Infektionen mit Cytomegaloviren, Adenoviren und Toxoplasma gondii (Toxoplasmose) können ähnliche Symptome wie die infektiöse Mononukleose hervorrufen, aber ein Test auf heterophile Antikörper ist negativ und unterscheidet diese Infektionen von der infektiösen Mononukleose. ⓘ
Die Mononukleose wird manchmal von einer sekundären Kälteagglutinin-Krankheit begleitet, einer Autoimmunerkrankung, bei der abnorme zirkulierende Antikörper, die gegen rote Blutkörperchen gerichtet sind, zu einer Form der autoimmunen hämolytischen Anämie führen können. Das nachgewiesene Kälteagglutinin ist von Anti-i-Spezifität. ⓘ
Diagnose



Zu den diagnostischen Modalitäten für infektiöse Mononukleose gehören:
- Das Alter der Person, wobei das höchste Risiko bei 10 bis 30 Jahren liegt.
- Anamnese, z. B. enger Kontakt mit anderen Personen, die an infektiöser Mononukleose erkrankt sind, sowie Vorhandensein und Zeitpunkt des Auftretens "mononukleoseähnlicher Symptome" wie Fieber und Halsschmerzen.
- Körperliche Untersuchung, einschließlich des Abtastens vergrößerter Lymphknoten im Nacken oder einer vergrößerten Milz.
- Der Heterophilen-Antikörpertest ist ein Screening-Test, der innerhalb eines Tages Ergebnisse liefert, aber in den ersten zwei Wochen nach Beginn der klinischen Symptome deutlich weniger als die volle Empfindlichkeit (70-92 %) aufweist.
- Serologische Tests benötigen mehr Zeit als der heterophile Antikörpertest, sind aber genauer. ⓘ
Körperliche Untersuchung
Das Vorhandensein einer vergrößerten Milz und geschwollener hinterer Hals-, Axillar- und Leistenlymphknoten sind die wichtigsten Anhaltspunkte für die Diagnose einer infektiösen Mononukleose. Das Fehlen geschwollener zervikaler Lymphknoten und Müdigkeit sind dagegen die besten Voraussetzungen, um eine infektiöse Mononukleose als korrekte Diagnose auszuschließen. Die Unempfindlichkeit der körperlichen Untersuchung beim Nachweis einer vergrößerten Milz bedeutet, dass sie nicht als Beweis gegen infektiöse Mononukleose verwendet werden sollte. Bei der körperlichen Untersuchung können auch Petechien am Gaumen festgestellt werden. ⓘ
Heterophiler Antikörpertest
Der Heterophilie-Antikörpertest, auch Monospot-Test genannt, funktioniert durch Agglutination roter Blutkörperchen von Meerschweinchen, Schafen und Pferden. Dieser Test ist spezifisch, aber nicht besonders empfindlich (mit einer falsch-negativen Rate von bis zu 25 % in der ersten Woche, 5-10 % in der zweiten und 5 % in der dritten Woche). Etwa 90 % der diagnostizierten Personen haben in der 3. Woche heterophile Antikörper, die in weniger als einem Jahr wieder verschwinden. Die am Test beteiligten Antikörper interagieren nicht mit dem Epstein-Barr-Virus oder einem seiner Antigene. ⓘ
Der Monospot-Test wird von der CDC wegen seiner geringen Genauigkeit nicht für den allgemeinen Gebrauch empfohlen. ⓘ
Serologie
Serologische Tests weisen gegen das Epstein-Barr-Virus gerichtete Antikörper nach. Ein positives Immunglobulin G (IgG) weist hauptsächlich auf eine zurückliegende Infektion hin, während Immunglobulin M (IgM) hauptsächlich eine aktuelle Infektion anzeigt. EBV-Antikörper können auch danach klassifiziert werden, an welchen Teil des Virus sie binden:
- Virales Kapsid-Antigen (VCA):
- Anti-VCA-IgM treten früh nach der Infektion auf und verschwinden normalerweise innerhalb von 4 bis 6 Wochen.
- Anti-VCA-IgG tritt in der akuten Phase der EBV-Infektion auf, erreicht 2 bis 4 Wochen nach Auftreten der Symptome ein Maximum und nimmt danach leicht ab und bleibt für den Rest des Lebens bestehen.
- Frühes Antigen (EA)
- Anti-EA-IgG tritt in der akuten Phase der Erkrankung auf und verschwindet nach 3 bis 6 Monaten. Es wird mit einer aktiven Infektion in Verbindung gebracht. Dennoch können 20 % der Menschen jahrelang Antikörper gegen EA haben, obwohl sie keine anderen Anzeichen einer Infektion aufweisen.
- EBV-Kernantigen (EBNA)
- Antikörper gegen EBNA treten langsam 2 bis 4 Monate nach dem Auftreten der Symptome auf und bleiben lebenslang bestehen. ⓘ
Bei negativem Befund schließen diese Tests die infektiöse Mononukleose mit größerer Genauigkeit aus als der heterophile Antikörpertest. Sind sie positiv, weisen sie eine ähnliche Spezifität wie der heterophile Antikörpertest auf. Daher sind diese Tests für die Diagnose von infektiösem Pfeifferschem Drüsenfieber bei Personen mit sehr suggestiven Symptomen und einem negativen Heterophilen-Antikörper-Test nützlich. ⓘ

Andere Tests
- Nachweis des nuklearen Epstein-Barr-Antigens. Der Nachweis von Epstein-Barr-Nuklearantigen ist normalerweise erst nach mehreren Wochen erkennbar und nützlich, um zwischen einer erst kürzlich aufgetretenen infektiösen Mononukleose und Symptomen zu unterscheiden, die durch eine frühere Infektion verursacht wurden.
- Erhöhte Transaminasenwerte in der Leber sind ein deutlicher Hinweis auf infektiöse Mononukleose und treten bei bis zu 50 % der Betroffenen auf.
- Ein diagnostisches Kriterium für die infektiöse Mononukleose ist das Vorhandensein von 50 % Lymphozyten mit mindestens 10 % atypischen Lymphozyten (große, unregelmäßige Zellkerne) im Blutbild, während die Person außerdem Fieber, Pharyngitis und geschwollene Lymphknoten hat. Die atypischen Lymphozyten ähnelten bei ihrer Entdeckung den Monozyten, weshalb der Begriff "Mononukleose" geprägt wurde.
- Es kann ein Fibrinringgranulom vorhanden sein. ⓘ
Differentialdiagnose
Etwa 10 % der Personen, die das klinische Bild einer infektiösen Mononukleose aufweisen, haben keine akute Infektion mit dem Epstein-Barr-Virus. Bei der Differentialdiagnose der akuten infektiösen Mononukleose müssen auch akute Cytomegalievirus-Infektionen und Infektionen mit Toxoplasma gondii berücksichtigt werden. Da ihre Behandlung weitgehend gleich ist, ist es nicht immer hilfreich oder möglich, zwischen einer Epstein-Barr-Virus-Mononukleose und einer Cytomegalovirus-Infektion zu unterscheiden. Bei schwangeren Frauen ist es jedoch wichtig, die Mononukleose von der Toxoplasmose zu unterscheiden, da diese mit erheblichen Folgen für den Fötus verbunden ist. ⓘ
Eine akute HIV-Infektion kann ähnliche Symptome wie eine infektiöse Mononukleose hervorrufen, so dass bei schwangeren Frauen aus demselben Grund wie bei Toxoplasmose Tests durchgeführt werden sollten. ⓘ
Menschen mit infektiöser Mononukleose werden manchmal mit einer Streptokokken-Pharyngitis fehldiagnostiziert (wegen der Symptome Fieber, Pharyngitis und Adenopathie) und erhalten zur Behandlung Antibiotika wie Ampicillin oder Amoxicillin. ⓘ
Andere Erkrankungen, von denen die infektiöse Mononukleose zu unterscheiden ist, sind Leukämie, Mandelentzündung, Diphtherie, Erkältung und Influenza (Grippe). ⓘ
Behandlung
Die infektiöse Mononukleose ist im Allgemeinen selbstlimitierend, so dass nur symptomatische oder unterstützende Behandlungen eingesetzt werden. Die Notwendigkeit, sich auszuruhen und nach der akuten Phase der Infektion zu den gewohnten Aktivitäten zurückzukehren, kann vernünftigerweise auf dem allgemeinen Energieniveau der Person basieren. Um das Risiko eines Milzrisses zu verringern, raten Experten jedoch dazu, Kontaktsportarten und andere schwere körperliche Aktivitäten zu vermeiden, insbesondere wenn sie mit erhöhtem Druck auf den Bauch oder dem Valsalva-Manöver verbunden sind (wie beim Rudern oder Kraftsport), und zwar mindestens in den ersten drei bis vier Wochen nach der Erkrankung oder bis die Vergrößerung der Milz nach Feststellung des behandelnden Arztes abgeklungen ist. ⓘ
Medikamente
Paracetamol (Paracetamol) und NSAIDs, wie Ibuprofen, können zur Senkung von Fieber und Schmerzen eingesetzt werden. Prednison, ein Kortikosteroid, wird zwar zur Linderung von Halsschmerzen oder vergrößerten Mandeln eingesetzt, ist jedoch umstritten, da es keine Beweise für seine Wirksamkeit gibt und Nebenwirkungen auftreten können. Intravenöse Kortikosteroide, in der Regel Hydrocortison oder Dexamethason, werden nicht für den routinemäßigen Einsatz empfohlen, können aber nützlich sein, wenn das Risiko einer Atemwegsobstruktion, einer sehr niedrigen Thrombozytenzahl oder einer hämolytischen Anämie besteht. ⓘ
Antivirale Mittel wirken durch Hemmung der viralen DNA-Replikation. Es gibt wenig Belege für den Einsatz von Virostatika wie Aciclovir und Valacyclovir, obwohl sie die anfängliche Virusausscheidung verringern können. Virostatika sind teuer, bergen das Risiko einer Resistenz gegen antivirale Mittel und können (in 1 bis 10 % der Fälle) unangenehme Nebenwirkungen hervorrufen. Obwohl antivirale Medikamente für Menschen mit einfacher infektiöser Mononukleose nicht empfohlen werden, können sie (in Verbindung mit Steroiden) bei der Behandlung schwerer EBV-Manifestationen wie EBV-Meningitis, peripherer Neuritis, Hepatitis oder hämatologischen Komplikationen nützlich sein. ⓘ
Obwohl Antibiotika keine antivirale Wirkung haben, können sie zur Behandlung bakterieller Sekundärinfektionen des Rachens, z. B. mit Streptokokken (Streptokokken), angezeigt sein. Ampicillin und Amoxicillin werden jedoch bei einer akuten Epstein-Barr-Virus-Infektion nicht empfohlen, da sich ein diffuser Ausschlag entwickeln kann. ⓘ
Beobachtung
Splenomegalie ist ein häufiges Symptom der infektiösen Mononukleose, und Gesundheitsdienstleister können eine abdominale Ultraschalluntersuchung in Erwägung ziehen, um Aufschluss über die Vergrößerung der Milz einer Person zu erhalten. Da die Größe der Milz jedoch stark variiert, ist die Ultraschalluntersuchung kein geeignetes Verfahren zur Beurteilung der Milzvergrößerung und sollte nicht unter typischen Umständen oder bei Routineentscheidungen über die Sporttauglichkeit eingesetzt werden. ⓘ
Prognose
Schwerwiegende Komplikationen sind ungewöhnlich und treten in weniger als 5 % der Fälle auf:
- Zu den ZNS-Komplikationen gehören Meningitis, Enzephalitis, Hemiplegie, Guillain-Barré-Syndrom und transversale Myelitis. Eine frühere infektiöse Mononukleose wurde mit der Entwicklung von Multipler Sklerose in Verbindung gebracht.
- Hämatologisch: Hämolytische Anämie (direkter Coombs-Test ist positiv) und verschiedene Zytopenien sowie Blutungen (verursacht durch Thrombozytopenie) können auftreten.
- Leichte Gelbsucht
- Hepatitis mit dem Epstein-Barr-Virus ist selten.
- Eine Obstruktion der oberen Atemwege durch eine Tonsillenhypertrophie ist selten.
- Fulminante Krankheitsverläufe bei immungeschwächten Personen sind selten.
- Eine Ruptur der Milz ist selten.
- Myokarditis und Perikarditis sind selten.
- Posturales orthostatisches Tachykardie-Syndrom
- Chronisches Müdigkeitssyndrom
- Zu den Krebserkrankungen, die mit dem Epstein-Barr-Virus in Verbindung gebracht werden, gehören das Burkitt-Lymphom, das Hodgkin-Lymphom und Lymphome im Allgemeinen sowie Nasopharynx- und Magenkarzinome.
- Hämophagozytische Lymphohistiozytose ⓘ
Sobald die akuten Symptome einer Erstinfektion verschwinden, kehren sie oft nicht mehr zurück. Einmal infiziert, trägt die Person das Virus jedoch für den Rest ihres Lebens in sich. Das Virus schlummert in der Regel in B-Lymphozyten. Unabhängige Mononukleose-Infektionen können mehrfach auftreten, unabhängig davon, ob die Person das Virus bereits in sich trägt oder nicht. Von Zeit zu Zeit kann das Virus reaktiviert werden, wobei die Person wieder infektiös ist, aber in der Regel keine Krankheitssymptome aufweist. Normalerweise hat eine Person mit IM nur wenige, wenn überhaupt, weitere Symptome oder Probleme aufgrund der latenten B-Lymphozyten-Infektion. Bei anfälligen Wirten kann das Virus jedoch unter den entsprechenden Umweltstressoren reaktiviert werden und vage körperliche Symptome verursachen (oder subklinisch sein), und während dieser Phase kann das Virus auf andere übertragen werden. ⓘ
Anamnese
Die charakteristische Symptomatik der infektiösen Mononukleose scheint erst im späten neunzehnten Jahrhundert beschrieben worden zu sein. Im Jahr 1885 berichtete der renommierte russische Kinderarzt Nil Filatov über einen infektiösen Prozess, den er "idiopathische Adenitis" nannte und der Symptome aufwies, die denen der infektiösen Mononukleose entsprechen. 1889 berichtete der deutsche Balneologe und Kinderarzt Emil Pfeiffer unabhängig davon über ähnliche Fälle (einige mit geringerem Schweregrad), die in Familien gehäuft auftraten und für die er den Begriff "Drüsenfieber" prägte. ⓘ
Das Wort Mononukleose hat mehrere Bedeutungen, wird aber heute meist im Sinne der infektiösen Mononukleose verwendet, die durch EBV verursacht wird. ⓘ
Der Begriff "infektiöse Mononukleose" wurde 1920 von Thomas Peck Sprunt und Frank Alexander Evans in einer klassischen klinischen Beschreibung der Krankheit geprägt, die im Bulletin of the Johns Hopkins Hospital unter dem Titel "Mononuclear leukocytosis in reaction to acute infection (infectious mononucleosis)" veröffentlicht wurde. Ein Labortest für infektiöse Mononukleose wurde 1931 von John Rodman Paul, Professor an der Yale School of Public Health, und Walls Willard Bunnell entwickelt, nachdem sie heterophile Antikörper in den Seren von Erkrankten entdeckt hatten. Der Paul-Bunnell-Test oder PBT wurde später durch den Heterophilen-Antikörper-Test ersetzt. ⓘ
Das Epstein-Barr-Virus wurde erstmals 1964 von Michael Anthony Epstein und Yvonne Barr an der Universität von Bristol in Burkitt-Lymphomzellen nachgewiesen. Der Zusammenhang mit der infektiösen Mononukleose wurde 1967 von Werner und Gertrude Henle am Kinderkrankenhaus von Philadelphia aufgedeckt, nachdem ein Labortechniker, der mit dem Virus hantierte, erkrankt war: Der Vergleich von Serumproben, die dem Techniker vor und nach dem Ausbruch der Krankheit entnommen wurden, zeigte die Entwicklung von Antikörpern gegen das Virus. ⓘ
Der Epidemiologe Alfred E. Evans von der Yale School of Public Health bestätigte durch Tests, dass Mononukleose hauptsächlich durch Küssen übertragen wird, was dazu führte, dass die Krankheit umgangssprachlich als "Kusskrankheit" bezeichnet wurde. ⓘ
Differentialdiagnose
Differentialdiagnostisch ist vor allem eine Infektion mit dem Cytomegalievirus (CMV) oder mit dem HI-Virus auszuschließen. Zu Beginn der Erkrankung steht häufig eine Rachenentzündung im Vordergrund, die von einer eitrigen Angina, z. B. durch Streptokokken der Gruppe A, abgegrenzt werden muss. Bei den häufig vorkommenden Lymphknotenschwellungen muss neben anderen Infektionskrankheiten (z. B. Toxoplasmose, Katzenkratzkrankheit, Tuberkulose) auch an eine Autoimmunerkrankung und an eine bösartige Erkrankung wie beispielsweise malignes Lymphom gedacht werden. ⓘ
Ungewöhnlicher Verlauf
Einerseits sind asymptomatische Verläufe besonders bei Kleinkindern möglich. Andererseits kann die Erkrankung auch chronisch (über mehr als sechs Monate) verlaufen. Dann sind extrem hohe Mengen der Antikörper gegen den Erreger zu finden. Subjektiv leiden die Betroffenen dann unter Symptomen wie Fieber, Müdigkeit, Abgeschlagenheit, depressiven Verstimmungen, Gefühlen von Antriebsschwäche und Lymphknotenschwellungen. Bei Patienten mit AIDS oder anderweitig stark immungeschwächten Patienten können besonders schwere Verlaufsformen auftreten. An den Zungenrändern können bei ihnen außerdem sehr feine, weiße, haarförmige Ausläufer entstehen (Haarleukoplakie). ⓘ
Verlaufsformen und Prozentzahlen
- Glanduläre Form: bei 50 % der Fälle generalisierte Lymphknotenschwellung, oft mit Milzschwellung und/oder Tonsillitis.
- Exanthematische Form: bei 3 % der Fälle punktförmiges (petachiales) Enanthem am harten Gaumen
- Hepatische Form: bei 5 % der Fälle Hepatitis mit guter Prognose ⓘ
Komplikationen
Seltene Komplikationen sind das Reye-Syndrom und weitere Arten der Gehirnentzündung (Enzephalitis), infektiöse Blutarmut (autoimmunhämolytische Anämie), Blutplättchenarmut (Thrombozytopenie), starke Verminderung der Granulozyten (Agranulozytose), Lungenentzündung, Herzmuskelentzündung (Myokarditis), Nierenentzündung (Nephritis) und Gelbsucht (Ikterus). Beim Auftreten dieser Symptome kann ein Krankenhausaufenthalt notwendig werden. Solange eine Milzschwellung besteht, sollten wegen der Gefahr eines Milzrisses körperliche Anstrengungen unterbleiben. ⓘ
Therapie
Ein spezielles Präparat gegen das Pfeiffer-Drüsenfieber gibt es bisher nicht. Bei Fieber ohne größere Beschwerden reicht es, genügend zu trinken. Nur wenn zusätzlich kühlende Wickel nicht ausreichen, sind fiebersenkende Medikamente indiziert. Vor allem bei Kindern dürfen zur Fiebersenkung keine Abkömmlinge der Salicylsäure wie etwa Aspirin eingesetzt werden, da hierdurch vermehrt das lebensgefährliche Reye-Syndrom droht. In ca. 10 Prozent der Fälle kommt es zu einem bakteriellen Infekt, der notfalls mit Antibiotika behandelt werden muss. Allerdings verursachen bestimmte Antibiotika bei einer EBV-Infektion Hautausschläge mit Juckreiz am ganzen Körper, in schweren Verlaufsformen bis hin zum gefährlichen Lyell-Syndrom. Aminopenicilline, insbesondere die Breitbandantibiotika Ampicillin und Amoxicillin, rufen in bis zu 90 Prozent der Fälle solche Ausschläge hervor. Sie können auch noch nach Beendigung der Einnahme des Antibiotikums auftreten und benötigen in der Regel etwa drei Tage, um sich vollständig über den Körper zu verteilen. Danach klingen sie sehr langsam wieder ab, bis sie nach etwa zwei Wochen vollständig verschwinden. Bei diesem Exanthem handelt es sich nicht um eine Allergie, sondern um eine Interaktion von Aminopenicillin und Lymphozyten mit Störung des Arachidonsäurestoffwechsels. Gegen andere Erreger können daher bei diesen Patienten weiterhin Aminopenicilline verwendet werden. ⓘ