Tonsillitis
| Tonsillitis ⓘ | |
|---|---|
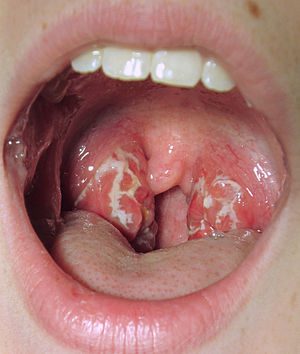 | |
| Ein kulturpositiver Fall von Streptokokken-Pharyngitis mit typischem Tonsillenexsudat bei einem 16-Jährigen | |
| Aussprache |
|
| Fachgebiet | Infektiöse Krankheit |
| Symptome | Halsschmerzen, Fieber, Vergrößerung der Mandeln, Schluckbeschwerden, große Lymphknoten am Hals |
| Komplikationen | Peritonsillarabszess |
| Dauer | ~ etwa 1 Woche |
| Ursachen | Virale Infektion, bakterielle Infektion |
| Diagnostische Methode | Anhand der Symptome, Rachenabstrich, Streptokokken-Schnelltest |
| Medikation | Paracetamol (Acetaminophen), Ibuprofen, Penicillin |
| Häufigkeit | 7,5 % (innerhalb von 3 Monaten) |
Tonsillitis ist eine Entzündung der Mandeln im oberen Teil des Rachens. Die Tonsillitis ist eine Form der Rachenentzündung, die typischerweise schnell auftritt (Rapid Onset). Zu den Symptomen gehören Halsschmerzen, Fieber, vergrößerte Mandeln, Schluckbeschwerden und große Lymphknoten im Halsbereich. Zu den Komplikationen gehört ein Peritonsillarabszess. ⓘ
Die Tonsillitis wird in den meisten Fällen durch eine Virusinfektion verursacht, etwa 5 % bis 40 % der Fälle sind auf eine bakterielle Infektion zurückzuführen. Wird sie durch das Bakterium Streptokokken der Gruppe A verursacht, spricht man von einer Streptokokkeninfektion. Seltener können Bakterien wie Neisseria gonorrhoeae, Corynebacterium diphtheriae oder Haemophilus influenzae die Ursache sein. In der Regel wird die Infektion von Mensch zu Mensch über die Luft übertragen. Ein Punktesystem, wie z. B. der Centor-Score, kann helfen, mögliche Ursachen zu unterscheiden. Die Bestätigung kann durch einen Rachenabstrich oder einen Streptokokken-Schnelltest erfolgen. ⓘ
Bei der Behandlung geht es darum, die Symptome zu lindern und die Komplikationen zu verringern. Paracetamol (Paracetamol) und Ibuprofen können zur Schmerzlinderung eingesetzt werden. Liegt eine Streptokokkeninfektion vor, wird in der Regel das Antibiotikum Penicillin zum Einnehmen empfohlen. Bei einer Penicillin-Allergie können Cephalosporine oder Makrolide verwendet werden. Bei Kindern mit häufigen Tonsillitis-Episoden verringert eine Tonsillektomie das Risiko künftiger Episoden nur geringfügig. ⓘ
Etwa 7,5 % der Menschen haben innerhalb eines Zeitraums von drei Monaten Halsschmerzen, und 2 % der Menschen suchen jedes Jahr wegen einer Mandelentzündung einen Arzt auf. Sie tritt am häufigsten bei Kindern im Schulalter auf und ist typischerweise in den kälteren Herbst- und Wintermonaten zu beobachten. Die Mehrheit der Betroffenen erholt sich mit oder ohne Medikamente. Bei 82 % der Betroffenen klingen die Symptome innerhalb einer Woche ab, unabhängig davon, ob es sich um Bakterien oder Viren handelt. Antibiotika verringern wahrscheinlich die Zahl der Personen, die unter Hals- und Kopfschmerzen leiden, doch muss das Gleichgewicht zwischen einer bescheidenen Symptomlinderung und den potenziellen Gefahren einer Antibiotikaresistenz gewahrt bleiben. ⓘ
| Klassifikation nach ICD-10 | |
|---|---|
| J03 | Akute Tonsillitis |
| J03.0 | Streptokokken-Tonsillitis |
| J03.8 | Akute Tonsillitis durch sonstige näher bezeichnete Erreger |
| J03.9 | Akute Tonsillitis, nicht näher bezeichnet |
| J35.0 | Chronische Tonsillitis |
| ICD-10 online (WHO-Version 2019) | |
Als Tonsillitis, Angina tonsillaris oder Mandelentzündung bezeichnet man eine schmerzhafte Entzündung der Tonsillen. In der Praxis ist der Begriff für die Entzündung der Gaumenmandeln (Tonsilla palatina) reserviert. Die Erkrankung ist ansteckend und kann durch Tröpfcheninfektion übertragen werden. Eine akute Streptokokken-Tonsillitis ist 24 Stunden nach Beginn der Antibiotikatherapie nicht mehr ansteckend. Die Inkubationszeit beträgt ein bis drei Tage. Die Tonsillitis gehört zu den 20 häufigsten Beratungsanlässen in allgemeinmedizinischen Praxen. ⓘ
Anzeichen und Symptome

Menschen mit Tonsillitis leiden in der Regel unter Halsschmerzen, Schluckbeschwerden, Unwohlsein und Fieber. Die Mandeln - und oft auch der hintere Teil des Rachens - erscheinen rot und geschwollen und geben manchmal einen weißen Ausfluss ab. Bei einigen sind auch die Halslymphknoten geschwollen. ⓘ
Viele Virusinfektionen, die eine Mandelentzündung verursachen, führen auch zu Husten, laufender Nase, heiserer Stimme oder Blasenbildung im Mund oder Rachen. Bei der infektiösen Mononukleose können die Mandeln anschwellen und rote Flecken oder weißen Ausfluss zeigen, der sich bis auf die Zunge ausbreiten kann. Dies kann von Fieber, Halsschmerzen, geschwollenen Halslymphknoten und einer Vergrößerung von Leber und Milz begleitet sein. Bakterielle Infektionen, die eine Tonsillitis verursachen, können auch einen ausgeprägten "scarletiniformen" Ausschlag, Erbrechen und Tonsillenflecken oder -ausfluss hervorrufen. ⓘ
Tonsillolithen treten bei bis zu 10 % der Bevölkerung auf, häufig als Folge von Tonsillitis-Episoden. ⓘ
Ursachen

Virusinfektionen verursachen 40 bis 60 % der Fälle von Tonsillitis. Viele Viren können eine Entzündung der Mandeln (und des übrigen Rachens) verursachen, darunter Adenovirus, Rhinovirus, Coronavirus, Influenzavirus, Parainfluenzavirus, Coxsackievirus, Masernvirus, Epstein-Barr-Virus, Cytomegalovirus, Respiratorisches Synzytialvirus und Herpes-simplex-Virus. Tonsillitis kann auch Teil der ersten Reaktion auf eine HIV-Infektion sein. Schätzungsweise 1 bis 10 % der Fälle werden durch das Epstein-Barr-Virus verursacht. ⓘ
Eine Tonsillitis kann auch durch eine Infektion mit Bakterien verursacht werden, vor allem mit β-hämolysierenden Streptokokken der Gruppe A (GABHS), die eine Streptokokkeninfektion verursachen. Die bakterielle Infektion der Mandeln folgt in der Regel auf die ursprüngliche Virusinfektion. Wenn die Mandelentzündung nach einer Antibiotikabehandlung gegen Streptokokkenbakterien erneut auftritt, ist sie in der Regel auf dieselben Bakterien wie beim ersten Mal zurückzuführen, was darauf hindeutet, dass die Antibiotikabehandlung nicht vollständig wirksam war. Zu den weniger häufigen bakteriellen Ursachen gehören: Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamydia pneumoniae, Bordetella pertussis, Fusobacterium sp., Corynebacterium diphtheriae, Treponema pallidum und Neisseria gonorrhoeae. ⓘ
Anaerobe Bakterien wurden in die Tonsillitis miteinbezogen, und eine mögliche Rolle im akuten Entzündungsprozess wird durch mehrere klinische und wissenschaftliche Beobachtungen unterstützt. ⓘ
Manchmal wird die Mandelentzündung durch eine Infektion mit Spirochaeta und Treponema verursacht, was als Vincent-Angina oder Plaut-Vincent-Angina bezeichnet wird. ⓘ
In den Mandeln zerstören die weißen Blutkörperchen des Immunsystems die Viren oder Bakterien, indem sie entzündungsfördernde Zytokine wie Phospholipase A2 produzieren, die auch zu Fieber führen. Die Infektion kann auch im Rachen und den umliegenden Bereichen auftreten und eine Entzündung des Rachens verursachen. ⓘ
Die akute Tonsillitis wird meistens (70–95 % der Fälle) durch Viren, weniger häufig durch Bakterien ausgelöst. Die typischen Erreger bei bakteriellen Auslösern sind beta-hämolysierende Streptokokken der Lancefield-Gruppe A (v. a. Streptococcus pyogenes). Daneben spielen seltener Pneumokokken, Staphylokokken, Haemophilus influenzae, Branhamella catarrhalis, Chlamydophila pneumoniae und Neisseria gonorrhoeae eine Rolle. Viele dieser Keime gehören zur residenten Mundflora. Die Infektion wird jedoch meist durch neue Serotypen der Erreger ausgelöst, gegen die keine Immunität besteht. Als zusätzliche Faktoren können ein geschwächter Allgemeinzustand oder eine Immunschwäche hinzutreten. ⓘ
Bei chronischer Tonsillitis liegt meist eine Mischinfektion mit anaeroben und aeroben Erregern vor. ⓘ
Diagnose
Es gibt keine eindeutige Unterscheidung zwischen Halsschmerzen, bei denen es sich um eine spezifische Tonsillitis handelt, und Halsschmerzen, die durch eine Entzündung sowohl der Mandeln als auch des umliegenden Gewebes verursacht werden. Akute Halsschmerzen können je nach klinischem Befund als Tonsillitis, Pharyngitis oder Tonsillopharyngitis (auch Pharyngotonsillitis genannt) diagnostiziert werden. ⓘ

In der Primärversorgung werden die Centor-Kriterien verwendet, um die Wahrscheinlichkeit einer Infektion mit beta-hämolysierenden Streptokokken der Gruppe A (GABHS) bei einer akuten Tonsillitis und die Notwendigkeit einer antibiotischen Behandlung der Tonsillitis zu bestimmen. Die Centor-Kriterien haben jedoch ihre Schwächen, wenn es darum geht, bei Erwachsenen eine genaue Diagnose zu stellen. Die Centor-Kriterien sind auch bei der Diagnose von Tonsillitis bei Kindern und in der Sekundärversorgung (Krankenhäusern) unwirksam. Eine modifizierte Version der Centor-Kriterien, mit der die ursprünglichen Centor-Kriterien 1998 geändert wurden, wird häufig zur Unterstützung der Diagnose verwendet. Die ursprünglichen Centor-Kriterien umfassten vier Hauptkriterien, während die modifizierten Centor-Kriterien fünf Kriterien umfassen. Die fünf Hauptkriterien des modifizierten Centor-Scores sind:
- Vorhandensein von Tonsillenexsudat
- Schmerzhafte Halslymphknoten
- Fieber in der Vorgeschichte
- Alter zwischen fünf und fünfzehn Jahren
- Abwesenheit von Husten ⓘ
Die Wahrscheinlichkeit einer GABHS-Infektion steigt mit zunehmender Punktzahl. Die Wahrscheinlichkeit, an GABHS zu erkranken, beträgt 2 bis 23 % bei einem Score von 1 und 25 bis 85 % bei einem Score von 4. Die Diagnose einer GABHS-Tonsillitis kann durch eine Kultur von Proben bestätigt werden, die durch Abstrich des Rachens und Ausplattieren auf Blutagar-Medium gewonnen wurden. Dieser geringe Prozentsatz an falsch-negativen Ergebnissen ist Teil der Eigenschaften der verwendeten Tests, ist aber auch möglich, wenn die Person vor dem Test Antibiotika erhalten hat. Die Identifizierung mittels Kultur dauert 24 bis 48 Stunden, aber es gibt auch Schnelltests (10-60 Minuten), die eine Empfindlichkeit von 85-90 % haben. Bei 40 % der Personen, die keine Symptome aufweisen, kann die Rachenkultur positiv sein. Daher wird die Rachenkultur in der klinischen Praxis nicht routinemäßig für den Nachweis von GABHS verwendet. ⓘ
Bei einem negativen Streptokokken-Schnelltest muss möglicherweise eine Bakterienkultur angelegt werden. Ein Anstieg des Antistreptolysin O (ASO)-Streptokokken-Antikörpertiters nach der akuten Infektion kann einen retrospektiven Beweis für eine GABHS-Infektion liefern und gilt als definitiver Beweis für eine GABHS-Infektion, aber nicht notwendigerweise für die Tonsillen. Die Epstein-Barr-Virus-Serologie kann bei Personen getestet werden, die möglicherweise an infektiöser Mononukleose leiden und deren Lymphozytenzahl im Vollblutbild typisch ist. Blutuntersuchungen sind nur bei Krankenhauseinweisungen erforderlich, die intravenöse Antibiotika erfordern. Erhöhte Werte der sezernierten Phospholipase A2 und ein veränderter Fettsäurestoffwechsel, die bei Menschen mit Tonsillitis beobachtet werden, können diagnostisch nützlich sein. ⓘ
Eine Nasenspiegelung kann bei starken Nackenschmerzen und der Unfähigkeit, Flüssigkeiten zu schlucken, zum Ausschluss einer maskierten Epiglotitis und Supraglotitis eingesetzt werden. Eine routinemäßige Nasenspiegelung wird für Kinder nicht empfohlen. ⓘ
Behandlung
Zu den Behandlungen zur Linderung der Beschwerden bei einer Mandelentzündung gehören:
- schmerz- und fiebersenkende Medikamente wie Paracetamol (Paracetamol) und Ibuprofen
- Gurgeln mit warmem Salzwasser, Lutschtabletten, Honig oder warme Flüssigkeiten ⓘ
Es gibt keine antiviralen medizinischen Behandlungen für viral verursachte Mandelentzündungen. ⓘ
Antibiotika
Wenn die Tonsillitis durch Streptokokken der Gruppe A verursacht wird, sind Antibiotika sinnvoll, wobei Penicillin oder Amoxicillin die erste Wahl sind. Cephalosporine und Makrolide gelten in der Akutversorgung als gute Alternativen zu Penicillin. Ein Makrolid wie Azithromycin oder Erythromycin wird bei einer Penicillin-Allergie eingesetzt. Wenn die Penicillintherapie versagt, kann die bakterielle Tonsillitis auf eine Behandlung ansprechen, die gegen Beta-Laktamase produzierende Bakterien wirksam ist, wie z. B. Clindamycin oder Amoxicillin-Clavulanat. Aerobe und anaerobe Beta-Laktamase-produzierende Bakterien, die sich im Tonsillengewebe befinden, können Streptokokken der Gruppe A vor Penicillinen "schützen". Es gibt keine signifikanten Unterschiede in der Wirksamkeit der verschiedenen Antibiotikagruppen bei der Behandlung von Tonsillitis. Intravenöse Antibiotika können bei Krankenhausaufenthalten mit Schluckstörungen und Komplikationen eingesetzt werden. Orale Antibiotika können sofort wieder eingenommen werden, wenn sich der klinische Zustand der Person verbessert hat und sie in der Lage ist, oral zu schlucken. Die Antibiotikabehandlung wird in der Regel sieben bis zehn Tage lang durchgeführt. ⓘ
Die Therapie ist abhängig von der Ursache und vom Verlauf der Tonsillitis. In der Regel wird eine Kombination aus Lokal- und Allgemeinbehandlung eingesetzt. ⓘ
Bei wiederkehrender Tonsillitis (mindestens drei Episoden) kann eine Mandelentfernung (Tonsillektomie) die Zahl der Episoden möglicherweise vermindern. Die Evidenz zur Wirksamkeit dieser operativen Behandlung wird allerdings nur als „allenfalls moderat“ eingeschätzt. ⓘ
Schmerzmittel
Paracetamol und nichtsteroidale Antirheumatika (NSAIDs) können zur Behandlung von Halsschmerzen bei Kindern und Erwachsenen eingesetzt werden. Kodein wird bei Kindern unter 12 Jahren zur Behandlung von Halsschmerzen oder nach einer Tonsillektomie vermieden. NSAR (z. B. Ibuprofen) und Opioide (z. B. Codein und Tramadol) sind gleichermaßen wirksam bei der Schmerzlinderung, doch sollten bei diesen Schmerzmitteln Vorsichtsmaßnahmen getroffen werden. NSAIDs können Magengeschwüre und Nierenschäden verursachen. Opioide können bei gefährdeten Personen eine Atemdepression verursachen. Anästhetische Mundspülungen können ebenfalls zur Linderung der Symptome eingesetzt werden. ⓘ
Kortikosteroide
Kortikosteroide lindern die Schmerzen bei Tonsillitis und verbessern die Symptome innerhalb von 24 bis 48 Stunden. Orale Kortikosteroide werden empfohlen, es sei denn, die Person ist nicht in der Lage, Medikamente zu schlucken. ⓘ
Chirurgie
Wenn die Mandelentzündung häufig wiederkehrt (oft willkürlich definiert als mindestens fünf Episoden von Mandelentzündung innerhalb eines Jahres) oder wenn die Gaumenmandeln so stark geschwollen sind, dass das Schlucken nicht nur schmerzhaft, sondern auch schwierig ist, kann eine Tonsillektomie durchgeführt werden, bei der die Mandeln operativ entfernt werden. ⓘ
Bei Kindern hat die Tonsillektomie bei wiederholten Fällen von Mandelentzündungen nur einen bescheidenen Nutzen. ⓘ
Prognose
Seit der Einführung von Penicillin in den 1940er Jahren liegt das Hauptaugenmerk bei der Behandlung von Streptokokken-Tonsillitis auf der Vorbeugung von rheumatischem Fieber und dessen Auswirkungen auf das Nervensystem und das Herz. ⓘ
Zu den seltenen Komplikationen gehören Dehydrierung und Nierenversagen aufgrund von Schluckbeschwerden, blockierte Atemwege aufgrund von Entzündungen und Pharyngitis aufgrund der Ausbreitung der Infektion. ⓘ
Während einer Infektion kann sich seitlich der Tonsille ein Abszess bilden, typischerweise einige Tage nach Beginn der Tonsillitis. Dies wird als peritonsillärer Abszess (oder Quinsy) bezeichnet. ⓘ
In seltenen Fällen kann sich die Infektion über die Tonsillen hinaus ausbreiten und zu einer Entzündung und Infektion der Vena jugularis interna führen, was zu einer sich ausbreitenden infektiösen Thrombophlebitis (Lemierre-Syndrom) führt. ⓘ
Bei einer Streptokokkeninfektion können Krankheiten wie eine poststreptokokkale Glomerulonephritis auftreten. Diese Komplikationen sind in den Industrieländern äußerst selten, stellen aber in den ärmeren Ländern nach wie vor ein erhebliches Problem dar. ⓘ
Bei einem Übergreifen einer bakteriellen Infektion auf benachbarte Abschnitte kann es zu einem Peritonsillarabszess, einem Retropharyngealabszess oder einer Halsphlegmone kommen. Letztere können durch Einbruch in die großen Halsvenen zu einer Jugularvenenthrombose führen. ⓘ
Eine Tonsillitis kann als Streptokokkeninfektion eine Schuppenflechte (Psoriasis) auslösen, die auch erst nach Abklingen der Tonsillitis in Erscheinung treten kann. ⓘ
Epidemiologie
Tonsillitis tritt weltweit auf, ohne rassische oder ethnische Unterschiede. Die meisten Kinder haben zumindest während ihrer Kindheit eine Tonsillitis, obwohl sie selten vor dem zweiten Lebensjahr auftritt. Am häufigsten tritt sie zwischen dem vierten und fünften Lebensjahr auf; bakterielle Infektionen treten in der Regel in einem späteren Alter auf. ⓘ
Gesellschaft und Kultur
Die Tonsillitis wird im antiken griechischen Hippokratischen Corpus beschrieben. ⓘ
Wiederkehrende Mandelentzündungen können die Stimmfunktion und die Leistungsfähigkeit von Menschen, die ihre Stimme beruflich nutzen, beeinträchtigen. ⓘ
Einteilung

Nach dem zeitlichen Verlauf unterscheidet man die akute (Tonsillitis acuta), die chronische (Tonsillitis chronica) und wiederkehrende (rezidivierende) Tonsillitis. Ist nur eine Seite betroffen, spricht man von einer unilateralen, sind beide Seiten betroffen, von einer bilateralen Tonsillitis. ⓘ
Nach dem klinischen Aspekt werden unterschieden:
- katarrhalische Angina (Angina catarrhalis): Rötung und Schwellung der Tonsillen
- follikuläre Angina (Angina follicularis): fibrinöse Beläge (Stippchen) auf den Krypten der Tonsillen
- lakunäre Angina (Angina lacunaris): Rötung und zusammenfließende (konfluierende) fibrinöse Beläge ⓘ
Weitere Formen sind bzw. waren Angina diphtherica (Halsbräune), Angina lympho-monocytaria (Monozytenangina als Begleitangina beim Pfeiffer-Drüsenfieber), Angina Plaut-Vincent, Angina herpetica (Herpesangina), Peritonsillarabszess, Angina syphilitica und Angina agranulocytotica. ⓘ
Symptome
Bei einer Tonsillitis kommt es zu Schluckbeschwerden infolge der Verengung der Rachenenge. Eine kloßige Sprache, Mundgeruch (Foetor ex ore) und ein bitterer Nachgeschmack nach dem Essen und Trinken sind typisch. Schleimhautulzerationen und Schwellung der Unterkieferlymphknoten sind möglich. Häufig treten auch Allgemeinsymptome wie Fieber, Kopfschmerzen und Abgeschlagenheit auf. ⓘ
Bei einer Angina catarrhalis sind die Gaumenmandeln geschwollen und gerötet. Bei der Angina follicularis treten Fibrinbeläge (Stippchen) auf, bei der Angina lacunaris größere Fibrinflecken. Bei der Scharlach-Angina ist Ausschlag (Scarlatiniformes Exanthem) typisch. Bei chronischer Tonsillitis sammelt sich Detritus an den Mandeln. ⓘ
Diagnostik
Die Diagnose erfolgt in der Regel aus dem typischen klinischen Bild (Inspektion). Zum Abschätzen der Wahrscheinlichkeit einer Infektion mit beta-hämolysierenden Streptokokken können der Centor-Score (für Patienten >15 Jahre) oder McIsaac-Score (für Patienten <15 Jahre) berechnet werden. Zur Sicherung der Diagnose kann gegebenenfalls zusätzlich ein Streptokokken-Schnelltest durchgeführt sowie eine Bakterienkultur aus einem Rachenabstrich angelegt werden. Der Antikörper-Nachweis (Antistreptolysin-AK) zeigt erst nach Wochen einen Anstieg. ⓘ
Differentialdiagnostik
Differentialdiagnostisch sind andere bakterielle Erkrankungen mit Mandelbeteiligung wie Angina Plaut-Vincent (einseitige, nekrotisierende Tonsillitis), Diphtherie, Scharlach, ein syphilitischer Primäraffekt und Tuberkulose abzuklären. ⓘ
Viruskrankheiten wie das Pfeiffer-Drüsenfieber (Mononucleosis infectiosa) und die Herpangina können sich ebenfalls an den Tonsillen manifestieren. ⓘ
Von den nichtinfektiösen Erkrankungen können eine Agranulozytose sowie ein Tonsillenkarzinom für Veränderungen der Mandeln verantwortlich sein. ⓘ
