Cholera
| Cholera ⓘ | |
|---|---|
| Andere Namen | Asiatische Cholera, epidemische Cholera |
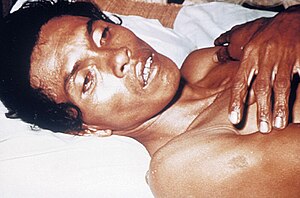 | |
| Eine Person, die aufgrund von Cholera stark dehydriert ist, was zu eingefallenen Augen und faltigen Händen und Haut führt. | |
| Fachgebiet | Ansteckende Krankheit |
| Symptome | Große Mengen wässriger Durchfälle, Erbrechen, Muskelkrämpfe |
| Komplikationen | Dehydrierung, Elektrolyt-Ungleichgewicht |
| Gewöhnlicher Ausbruch | 2 Stunden bis 5 Tage nach der Exposition |
| Dauer | ein paar Tage |
| Verursacht | Verbreitung von Vibrio cholerae über den fäkal-oralen Weg |
| Risikofaktoren | Schlechte sanitäre Einrichtungen, nicht genügend sauberes Trinkwasser, Armut |
| Diagnostische Methode | Stuhltest |
| Vorbeugung | Verbesserte sanitäre Einrichtungen, sauberes Wasser, Händewaschen, Cholera-Impfstoffe |
| Behandlung | Orale Rehydratationstherapie, Zinkergänzung, intravenöse Flüssigkeiten, Antibiotika |
| Häufigkeit | 3-5 Millionen Menschen pro Jahr |
| Todesfälle | 28,800 (2015) |
Cholera ist eine Infektion des Dünndarms durch einige Stämme des Bakteriums Vibrio cholerae. Die Symptome können von nicht vorhanden über leicht bis hin zu schwer reichen. Das klassische Symptom sind große Mengen wässriger Durchfälle, die einige Tage andauern. Erbrechen und Muskelkrämpfe können ebenfalls auftreten. Der Durchfall kann so stark sein, dass er innerhalb weniger Stunden zu einer schweren Dehydrierung und einem Elektrolyt-Ungleichgewicht führt. Dies kann zu eingefallenen Augen, kalter Haut, verminderter Hautelastizität und Faltenbildung an Händen und Füßen führen. Durch die Dehydrierung kann sich die Haut bläulich verfärben. Die Symptome treten zwei Stunden bis fünf Tage nach der Exposition auf. ⓘ
Cholera wird durch verschiedene Arten von Vibrio cholerae verursacht, wobei einige Arten schwerere Erkrankungen hervorrufen als andere. Die Krankheit wird vor allem durch unsicheres Wasser und unsichere Lebensmittel verbreitet, die mit menschlichen Fäkalien, die die Bakterien enthalten, verunreinigt wurden. Ungekochte Schalentiere sind eine häufige Quelle. Der Mensch ist der einzige bekannte Wirt für diese Bakterien. Zu den Risikofaktoren für die Krankheit gehören schlechte sanitäre Verhältnisse, nicht genügend sauberes Trinkwasser und Armut. Cholera kann durch einen Stuhltest diagnostiziert werden. Ein Schnelltest mit dem Peilstab ist ebenfalls verfügbar, aber nicht so genau. ⓘ
Zu den Präventionsmethoden gegen Cholera gehören verbesserte sanitäre Einrichtungen und Zugang zu sauberem Wasser. Cholera-Impfstoffe, die über den Mund verabreicht werden, bieten einen angemessenen Schutz für etwa sechs Monate. Sie haben den zusätzlichen Vorteil, dass sie vor einer anderen Art von Durchfall schützen, die durch E. coli verursacht wird. Die wichtigste Behandlung ist die orale Rehydratationstherapie - der Ersatz von Flüssigkeit durch leicht süße und salzige Lösungen. Bevorzugt werden reisbasierte Lösungen. Eine Zinkergänzung ist bei Kindern sinnvoll. In schweren Fällen kann eine intravenöse Flüssigkeitszufuhr (z. B. Ringer-Laktat) erforderlich sein, und auch Antibiotika können hilfreich sein. Ein Test, um festzustellen, für welches Antibiotikum die Cholera anfällig ist, kann bei der Auswahl helfen. ⓘ
Weltweit sind schätzungsweise 3 bis 5 Millionen Menschen von Cholera betroffen, und jedes Jahr sterben 28 800 bis 130 000 Menschen daran. Obwohl sie seit 2010 als Pandemie eingestuft wird, ist sie in Ländern mit hohem Einkommen selten. Meist sind Kinder betroffen. Cholera tritt sowohl in Form von Ausbrüchen als auch chronisch in bestimmten Gebieten auf. Zu den Gebieten mit einem anhaltenden Erkrankungsrisiko gehören Afrika und Südostasien. Das Sterberisiko der Betroffenen liegt in der Regel unter 5 %, kann aber bis zu 50 % betragen. Der fehlende Zugang zur Behandlung führt zu einer höheren Sterblichkeitsrate. Beschreibungen der Cholera finden sich bereits im 5. Jahrhundert v. Chr. im Sanskrit. Die Untersuchung der Cholera in England durch John Snow zwischen 1849 und 1854 führte zu bedeutenden Fortschritten auf dem Gebiet der Epidemiologie. In den letzten 200 Jahren gab es sieben große Ausbrüche mit Millionen von Todesopfern. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| A00.0 | Cholera durch Vibrio cholerae O:1, Biovar cholerae |
| A00.1 | Cholera durch Vibrio cholerae O:1, Biovar eltor |
| A00.9 | Cholera, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
Cholera („Gallenfluss“, Bezeichnung für ‚Durchfallserkrankung‘, von griechisch χολή cholḗ ‚Galle‘), auch Cholera asiatica (asiatische Cholera), Gallenbrechdurchfall (früher auch Gallenruhr), ist eine schwere bakterielle Infektionskrankheit vorwiegend des Dünndarms, die durch das Bakterium Vibrio cholerae verursacht wird. Die Infektion erfolgt zumeist über verunreinigtes Trinkwasser oder infizierte Nahrung. Die Bakterien können extremen Durchfall (mit „Reiswasserstühlen“) und starkes Erbrechen (Brechdurchfall) verursachen, was zu einer Exsikkose durch Elektrolytverlust mit Untertemperatur und Kollaps führen kann. Obwohl die meisten Infektionen (etwa 85 Prozent) ohne Symptome verlaufen, beträgt die Letalität bei Ausbruch der Krankheit unbehandelt zwischen 20 und 70 Prozent. ⓘ
Die in Ostasien endemische Cholera („Cholera asiatica“, „Asiatische Cholera“, „Cholera Morbus“) trat auf dem indischen Subkontinent vermutlich (ausgehend vom Gangesdelta) über mehrere Jahrhunderte in Form lokal begrenzter Epidemien auf, war aber auf anderen Kontinenten unbekannt. Die erste Pandemie trat im Zeitraum 1817 bis 1824 auf und betraf Teile Asiens sowie Ostafrika und Kleinasien und in der Folge Russland und Europa. 1830 trat sie in Ostgalizien und Ungarn auf, im Juni 1831 in Wien. Erste Erkrankungen in Deutschland erfolgten 1831. Der 1854 vom Arzt John Snow erbrachte Nachweis, dass eine Choleraepidemie im Londoner Stadtteil Soho in Zusammenhang mit verunreinigtem Trinkwasser stand, gilt als Geburtsstunde der modernen Epidemiologie. Die Cholera-Epidemie von 1892, bei der in Hamburg über 8600 Menschen starben, gilt als eine der letzten schweren Choleraepidemien auf dem europäischen Kontinent. Bei der Cholera-Epidemie seit 2017 im Jemen gab es (Stand April 2019) über 1,7 Millionen Verdachtsfälle und fast 3500 bestätigte Todesfälle. ⓘ
Vibrio cholerae, der Erreger der Cholera, wurde – unbeachtet von der Öffentlichkeit – 1854 von Filippo Pacini beschrieben und 1883 von Robert Koch im Darm von an Cholera Gestorbenen entdeckt. Koch konnte beweisen, dass der von ihm „Kommabakterium“ genannte Erreger von Keimträgern ausgeschieden wird und sich im Wasser weiterverbreiten kann. Ebenfalls 1854 beschrieb der Katalane Joaquim Balcells i Pascual den Erreger und 1856 wahrscheinlich die beiden Portugiesen António Augusto da Costa Simões und José Ferreira de Macedo Pinto. ⓘ
Die Krankheit kann epidemisch auftreten und ist in Deutschland und Österreich meldepflichtig; es sind namentlich zu melden: der Krankheitsverdacht, die Erkrankung, der Tod, in Deutschland auch der Nachweis des Erregers. In der Schweiz sind erkrankte, infizierte und exponierte Personen identifizierbar zu melden. ⓘ
Anzeichen und Symptome

Die Hauptsymptome der Cholera sind heftiger Durchfall und Erbrechen von klarer Flüssigkeit. Diese Symptome treten in der Regel plötzlich auf, einen halben Tag bis fünf Tage nach Aufnahme der Bakterien. Der Durchfall wird häufig als "Reiswasser" beschrieben und kann einen fischigen Geruch haben. Eine unbehandelte Person mit Cholera kann täglich 10 bis 20 Liter Durchfall produzieren. Eine schwere Cholera führt unbehandelt bei etwa der Hälfte der Betroffenen zum Tod. Wird der schwere Durchfall nicht behandelt, kann er zu einer lebensbedrohlichen Dehydrierung und einem Elektrolyt-Ungleichgewicht führen. Schätzungen des Verhältnisses zwischen asymptomatischen und symptomatischen Infektionen reichen von 3 bis 100. Die Cholera hat den Spitznamen "blauer Tod", weil sich die Haut einer Person aufgrund des extremen Flüssigkeitsverlustes bläulich-grau verfärben kann. ⓘ
Fieber ist selten und sollte den Verdacht auf eine Sekundärinfektion wecken. Die Patienten können lethargisch sein und haben möglicherweise eingefallene Augen, einen trockenen Mund, kalte, klamme Haut oder faltige Hände und Füße. Kussmaulatmung, ein tiefes und schwerfälliges Atemmuster, kann aufgrund von Azidose durch Bikarbonatverluste im Stuhl und Laktatazidose in Verbindung mit schlechter Durchblutung auftreten. Der Blutdruck sinkt aufgrund der Dehydrierung, der periphere Puls ist schnell und schwach, und die Urinausscheidung nimmt mit der Zeit ab. Muskelkrämpfe und -schwäche, Bewusstseinsstörungen, Krampfanfälle oder sogar Koma aufgrund eines Elektrolyt-Ungleichgewichts sind häufig, insbesondere bei Kindern. ⓘ
Ursache

Übertragung
Cholera-Bakterien wurden in Schalentieren und Plankton gefunden. ⓘ
Die Übertragung erfolgt in der Regel über den fäkal-oralen Weg durch verunreinigte Lebensmittel oder Wasser, verursacht durch schlechte hygienische Verhältnisse. Die meisten Cholerafälle in den Industrieländern werden durch Lebensmittel übertragen, während es in den Entwicklungsländern häufiger das Wasser ist. Die Übertragung über Lebensmittel kann erfolgen, wenn Menschen Meeresfrüchte wie Austern in abwasserbelasteten Gewässern ernten, da sich Vibrio cholerae in planktischen Krustentieren anreichert und die Austern das Zooplankton fressen. ⓘ
Menschen, die mit Cholera infiziert sind, haben häufig Durchfall, und die Krankheit kann übertragen werden, wenn dieser sehr flüssige Stuhl, der umgangssprachlich als "Reiswasser" bezeichnet wird, das von anderen genutzte Wasser verunreinigt. Ein einziges Durchfallereignis kann zu einem millionenfachen Anstieg der Zahl von V. cholerae in der Umwelt führen. Die Quelle der Kontamination sind in der Regel andere Menschen mit Cholera, wenn deren unbehandelte Durchfallausscheidungen in die Wasserläufe, das Grundwasser oder die Trinkwasserversorgung gelangen können. Durch das Trinken von kontaminiertem Wasser und den Verzehr von Lebensmitteln, die im Wasser gewaschen wurden, sowie von Schalentieren, die in den betroffenen Gewässern leben, kann sich eine Person infizieren. Die Cholera wird selten direkt von Mensch zu Mensch übertragen. ⓘ
V. cholerae kommt auch außerhalb des menschlichen Körpers in natürlichen Wasserquellen vor, entweder von selbst oder durch Wechselwirkung mit Phytoplankton, Zooplankton oder biotischem und abiotischem Detritus. Das Trinken von solchem Wasser kann auch ohne vorherige Kontamination durch Fäkalien zu einer Erkrankung führen. In der aquatischen Umwelt gibt es jedoch selektive Einflüsse, die die Virulenz von V. cholerae verringern können. Insbesondere zeigen Tiermodelle, dass sich das Transkriptionsprofil des Erregers verändert, wenn er sich auf den Eintritt in ein aquatisches Milieu vorbereitet. Diese Transkriptionsveränderung führt dazu, dass V. cholerae nicht mehr in der Lage ist, auf Standardmedien kultiviert zu werden, ein Phänotyp, der als "lebensfähig, aber nicht kultivierbar" (VBNC) oder, konservativer, als "aktiv, aber nicht kultivierbar" (ABNC) bezeichnet wird. Aus einer Studie geht hervor, dass die Kultivierbarkeit von V. cholerae innerhalb von 24 Stunden nach dem Eintritt ins Wasser um 90 % abnimmt, und dass dieser Verlust an Kultivierbarkeit mit einem Verlust an Virulenz einhergeht. ⓘ
Es gibt sowohl toxische als auch nicht-toxische Stämme. Nicht-toxische Stämme können durch einen gemäßigten Bakteriophagen toxisch werden. ⓘ
Anfälligkeit
In der Regel müssen etwa 100 Millionen Bakterien aufgenommen werden, um bei einem gesunden Erwachsenen Cholera auszulösen. Diese Dosis ist jedoch bei Personen mit vermindertem Magensäuregehalt (z. B. Personen, die Protonenpumpenhemmer einnehmen) geringer. Auch Kinder sind anfälliger, wobei die Infektionsrate bei Zwei- bis Vierjährigen am höchsten ist. Die Anfälligkeit für Cholera wird auch durch die Blutgruppe beeinflusst, wobei Menschen mit Blutgruppe O am anfälligsten sind. Personen mit geschwächtem Immunsystem, wie AIDS-Kranke oder unterernährte Kinder, haben ein höheres Risiko, schwer zu erkranken, wenn sie sich infizieren. Jeder Mensch, auch ein gesunder Erwachsener im mittleren Alter, kann einen schweren Fall erleiden, und der Fall jeder Person sollte anhand des Flüssigkeitsverlustes gemessen werden, vorzugsweise in Absprache mit einem professionellen Gesundheitsdienstleister. ⓘ
Die als delta-F508 bekannte Genmutation der Mukoviszidose beim Menschen soll einen selektiven heterozygoten Vorteil bieten: Heterozygote Träger der Mutation (die also nicht von Mukoviszidose betroffen sind) sind resistenter gegen V. cholerae-Infektionen. In diesem Modell behindert der genetische Mangel an den Kanalproteinen des Transmembran-Leitfähigkeitsreglers der Mukoviszidose die Bindung der Bakterien an das Darmepithel und verringert so die Auswirkungen einer Infektion. ⓘ
Mechanismus

Wenn sie verzehrt werden, überleben die meisten Bakterien die sauren Bedingungen des menschlichen Magens nicht. Die wenigen überlebenden Bakterien sparen ihre Energie und gespeicherten Nährstoffe während der Magenpassage, indem sie die Proteinproduktion herunterfahren. Wenn die überlebenden Bakterien den Magen verlassen und den Dünndarm erreichen, müssen sie sich durch den dicken Schleim, mit dem der Dünndarm ausgekleidet ist, fortbewegen, um die Darmwände zu erreichen, wo sie sich festsetzen und gedeihen können. ⓘ
Sobald die Cholera-Bakterien die Darmwand erreicht haben, brauchen sie die Geißeln nicht mehr, um sich fortzubewegen. Die Bakterien stellen die Produktion des Proteins Flagellin ein, um Energie und Nährstoffe zu sparen, indem sie die Mischung der Proteine ändern, die sie als Reaktion auf die veränderte chemische Umgebung exprimieren. Wenn sie die Darmwand erreichen, beginnen V. cholerae mit der Produktion der toxischen Proteine, die bei den Infizierten wässrigen Durchfall verursachen. Dadurch werden die sich vermehrenden neuen Generationen von V. cholerae-Bakterien in das Trinkwasser des nächsten Wirtes getragen, wenn keine angemessenen Hygienemaßnahmen vorhanden sind. ⓘ
Das Choleratoxin (CTX oder CT) ist ein oligomerer Komplex, der aus sechs Proteinuntereinheiten besteht: einer einzigen Kopie der A-Untereinheit (Teil A) und fünf Kopien der B-Untereinheit (Teil B), die durch eine Disulfidbindung verbunden sind. Die fünf B-Untereinheiten bilden einen fünfgliedrigen Ring, der sich an GM1-Ganglioside auf der Oberfläche der Darmepithelzellen bindet. Der A1-Teil der A-Untereinheit ist ein Enzym, das G-Proteine ADP-ribosyliert, während die A2-Kette in die zentrale Pore des Rings der B-Untereinheit passt. Nach der Bindung wird der Komplex durch rezeptorvermittelte Endozytose in die Zelle aufgenommen. In der Zelle wird die Disulfidbindung abgebaut, und die A1-Untereinheit kann sich mit einem menschlichen Partnerprotein namens ADP-Ribosylierungsfaktor 6 (Arf6) verbinden. Durch die Bindung wird seine aktive Stelle freigelegt, so dass er die Gs-Alpha-Untereinheit des heterotrimeren G-Proteins dauerhaft ribosylieren kann. Dies führt zu einer konstitutiven cAMP-Produktion, die wiederum zur Sekretion von Wasser, Natrium, Kalium und Bikarbonat in das Lumen des Dünndarms und zu einer raschen Dehydratation führt. Das Gen, das für das Choleratoxin kodiert, wurde durch horizontalen Gentransfer in V. cholerae eingeführt. Virulente Stämme von V. cholerae tragen eine Variante eines gemäßigten Bakteriophagen namens CTXφ. ⓘ
Mikrobiologen haben die genetischen Mechanismen untersucht, mit denen die V. cholerae-Bakterien die Produktion einiger Proteine abschalten und die Produktion anderer Proteine einschalten, wenn sie auf die verschiedenen chemischen Umgebungen reagieren, denen sie auf ihrem Weg durch den Magen, durch die Schleimschicht des Dünndarms und weiter zur Darmwand begegnen. Von besonderem Interesse sind die genetischen Mechanismen, durch die Cholera-Bakterien die Proteinproduktion der Toxine einschalten, die mit den Mechanismen der Wirtszellen interagieren, um Chloridionen in den Dünndarm zu pumpen, wodurch ein ionischer Druck entsteht, der verhindert, dass Natriumionen in die Zelle eindringen. Die Chlorid- und Natriumionen schaffen im Dünndarm ein Salzwassermilieu, das durch Osmose bis zu sechs Liter Wasser pro Tag durch die Darmzellen ziehen kann, was zu den massiven Durchfallmengen führt. Der Wirt kann schnell dehydrieren, wenn er nicht richtig behandelt wird. ⓘ
Durch das Einfügen separater, aufeinander folgender Abschnitte der DNA von V. cholerae in die DNA anderer Bakterien, wie z. B. E. coli, die von Natur aus die Proteintoxine nicht produzieren würden, haben die Forscher die Mechanismen untersucht, mit denen V. cholerae auf die wechselnden chemischen Umgebungen des Magens, der Schleimhäute und der Darmwand reagiert. Die Forscher entdeckten, dass eine komplexe Kaskade von Regulierungsproteinen die Expression der Virulenzfaktoren von V. cholerae steuert. Als Reaktion auf die chemische Umgebung an der Darmwand produzieren die V. cholerae-Bakterien die TcpP/TcpH-Proteine, die zusammen mit den ToxR/ToxS-Proteinen die Expression des regulatorischen Proteins ToxT aktivieren. ToxT aktiviert dann direkt die Expression von Virulenzgenen, die die Toxine produzieren, was bei der infizierten Person Durchfall verursacht und es den Bakterien ermöglicht, sich im Darm anzusiedeln. Die derzeitige Forschung zielt darauf ab, "das Signal zu entdecken, das die Cholera-Bakterien dazu veranlasst, das Schwimmen einzustellen und sich im Dünndarm anzusiedeln (d. h. sich an die Zellen des Dünndarms anzuheften)". ⓘ
Genetische Struktur
Die Untersuchung der Pandemie-Isolate von V. cholerae mit Hilfe des Amplified Fragment Length Polymorphism Fingerprinting hat Variationen in der genetischen Struktur ergeben. Es wurden zwei Cluster identifiziert: Cluster I und Cluster II. Cluster I besteht größtenteils aus Stämmen aus den 1960er und 1970er Jahren, während Cluster II hauptsächlich Stämme aus den 1980er und 1990er Jahren enthält, was auf die Veränderung der Klonstruktur zurückzuführen ist. Diese Gruppierung der Stämme ist am besten bei den Stämmen vom afrikanischen Kontinent zu erkennen. ⓘ
Antibiotikaresistenz
In vielen Gebieten der Welt nimmt die Antibiotikaresistenz der Cholera-Bakterien zu. In Bangladesch zum Beispiel sind die meisten Fälle resistent gegen Tetracyclin, Trimethoprim-Sulfamethoxazol und Erythromycin. Für die Identifizierung von multiresistenten Fällen gibt es Schnelldiagnoseverfahren. Es wurden antimikrobielle Mittel der neuen Generation entdeckt, die in In-vitro-Studien gegen Cholera-Bakterien wirksam sind. ⓘ
Diagnose
Für den Nachweis von V. cholerae steht ein Dipstick-Schnelltest zur Verfügung. Bei positiv getesteten Proben sollten weitere Tests durchgeführt werden, um die Antibiotikaresistenz festzustellen. In epidemischen Situationen kann eine klinische Diagnose durch eine Anamnese und eine kurze Untersuchung gestellt werden. Die Behandlung wird in der Regel ohne oder vor der Bestätigung durch eine Laboranalyse eingeleitet. ⓘ
Stuhl- und Abstrichproben, die im akuten Stadium der Krankheit vor der Verabreichung von Antibiotika entnommen werden, sind die nützlichsten Proben für die Labordiagnose. Besteht der Verdacht auf eine Cholera-Epidemie, ist der häufigste Erreger V. cholerae O1. Wenn V. cholerae Serogruppe O1 nicht isoliert wird, sollte das Labor auf V. cholerae O139 testen. Wird jedoch keiner der beiden Erreger isoliert, müssen die Stuhlproben an ein Referenzlabor geschickt werden. ⓘ
Eine Infektion mit V. cholerae O139 sollte auf die gleiche Weise gemeldet und behandelt werden wie eine durch V. cholerae O1 verursachte. Die damit verbundene Durchfallerkrankung sollte als Cholera bezeichnet werden und ist in den Vereinigten Staaten meldepflichtig. ⓘ
Vorbeugung

Die Weltgesundheitsorganisation (WHO) empfiehlt, sich bei der Bekämpfung der Ausbreitung der Cholera auf Prävention, Bereitschaft und Reaktion zu konzentrieren. Sie betont auch die Bedeutung eines wirksamen Überwachungssystems. Die Regierungen können in all diesen Bereichen eine Rolle spielen. ⓘ
Wasser, sanitäre Einrichtungen und Hygiene
Obwohl die Cholera lebensbedrohlich sein kann, ist die Vorbeugung der Krankheit in der Regel einfach, wenn die richtigen Hygienemaßnahmen befolgt werden. In den Industrieländern ist die Cholera aufgrund der dort fast durchgängig vorhandenen fortschrittlichen Wasseraufbereitungs- und Sanitärpraktiken selten. So ereignete sich der letzte größere Choleraausbruch in den Vereinigten Staaten in den Jahren 1910-1911. Cholera ist vor allem in Entwicklungsländern ein Risiko, wo der Zugang zu WASH-Infrastrukturen (Wasser, Sanitärversorgung und Hygiene) noch unzureichend ist. ⓘ
Wenn wirksame Hygienemaßnahmen rechtzeitig eingeleitet und befolgt werden, reicht dies in der Regel aus, um eine Epidemie zu stoppen. Es gibt mehrere Punkte auf dem Übertragungsweg der Cholera, an denen ihre Ausbreitung gestoppt werden kann:
- Sterilisation: Die ordnungsgemäße Entsorgung und Behandlung aller Materialien, die mit den Fäkalien anderer Cholerakranker in Berührung gekommen sein könnten (z. B. Kleidung, Bettzeug usw.), ist unerlässlich. Diese sollten durch Waschen in heißem Wasser desinfiziert werden, wenn möglich mit Chlorbleiche. Hände, die mit Cholera-Patienten oder deren Kleidung, Bettzeug usw. in Berührung kommen, sollten gründlich gereinigt und mit chloriertem Wasser oder anderen wirksamen antimikrobiellen Mitteln desinfiziert werden.
- Abwasser- und Fäkalschlammbehandlung: In den von Cholera betroffenen Gebieten müssen Abwasser und Fäkalschlamm sorgfältig behandelt und gehandhabt werden, um die Ausbreitung der Krankheit über menschliche Ausscheidungen zu verhindern. Die Bereitstellung von sanitären Einrichtungen und Hygiene ist eine wichtige Präventivmaßnahme. Offene Defäkation, die Einleitung unbehandelter Abwässer oder die Entsorgung von Fäkalschlamm aus Grubenlatrinen oder Klärgruben in die Umwelt müssen verhindert werden. In vielen von Cholera betroffenen Gebieten gibt es nur ein geringes Maß an Abwasseraufbereitung. Daher könnte die Einführung von Trockentoiletten, die nicht zur Wasserverschmutzung beitragen, da sie nicht mit Wasser gespült werden, eine interessante Alternative zu Toiletten mit Wasserspülung darstellen.
- Quellen: In der Nähe von kontaminierten Wasserquellen sollten Warnungen vor einer möglichen Cholera-Kontamination angebracht werden, mit Hinweisen, wie das Wasser dekontaminiert werden kann (Abkochen, Chlorierung usw.), damit es verwendet werden kann.
- Wasseraufbereitung: Das gesamte Wasser, das zum Trinken, Waschen oder Kochen verwendet wird, sollte in allen Gebieten, in denen Cholera vorkommen kann, entweder durch Abkochen, Chlorierung, Ozonbehandlung, Sterilisierung mit ultraviolettem Licht (z. B. durch solare Wasserdesinfektion) oder durch antimikrobielle Filtration sterilisiert werden. Chlorierung und Abkochen sind oft die kostengünstigsten und wirksamsten Mittel, um die Übertragung zu stoppen. Stofffilter oder Sari-Filter haben, obwohl sie sehr einfach sind, das Auftreten von Cholera in armen Dörfern in Bangladesch, die auf unbehandeltes Oberflächenwasser angewiesen sind, erheblich reduziert. Bessere antimikrobielle Filter, wie sie in fortschrittlichen individuellen Wasseraufbereitungs-Wanderkits enthalten sind, sind am wirksamsten. Um die Übertragung von Cholera und anderen Krankheiten zu verhindern und zu kontrollieren, sind Gesundheitserziehung und die Einhaltung geeigneter Hygienepraktiken von größter Bedeutung. ⓘ
Das Händewaschen mit Seife oder Asche nach dem Toilettengang und vor dem Umgang mit Lebensmitteln oder dem Essen wird von der WHO Afrika ebenfalls zur Choleraprävention empfohlen. ⓘ
Beispiel für eine urinableitende Trockentoilette in einem von der Cholera betroffenen Gebiet in Haiti. Diese Art von Toilette verhindert die Übertragung der Krankheit über den fäkal-oralen Weg aufgrund von Wasserverschmutzung.
Überwachung
Durch Überwachung und sofortige Meldung lassen sich Cholera-Epidemien schnell eindämmen. Die Cholera ist in vielen endemischen Ländern eine saisonale Krankheit, die jährlich vor allem während der Regenzeit auftritt. Überwachungssysteme können frühzeitig vor Ausbrüchen warnen und so zu einer koordinierten Reaktion führen und bei der Ausarbeitung von Bereitschaftsplänen helfen. Effiziente Überwachungssysteme können auch die Risikobewertung für potenzielle Choleraausbrüche verbessern. Die Kenntnis der Saisonalität und des Ortes von Ausbrüchen liefert Anhaltspunkte für die Verbesserung der Cholerakontrollmaßnahmen für die am meisten gefährdeten Bevölkerungsgruppen. Für eine wirksame Prävention ist es wichtig, dass die Fälle den nationalen Gesundheitsbehörden gemeldet werden. ⓘ
Impfung

Der spanische Arzt Jaume Ferran i Clua entwickelte 1885 eine Cholera-Impfung, die erste, die Menschen gegen eine bakterielle Krankheit immunisierte. Sein Impfstoff und seine Impfung waren jedoch sehr umstritten und wurden von seinen Fachkollegen und mehreren Untersuchungskommissionen abgelehnt. Der russisch-jüdische Bakteriologe Waldemar Haffkine entwickelte im Juli 1892 erfolgreich den ersten Cholera-Impfstoff für Menschen. Er führte ein umfangreiches Impfprogramm in Britisch-Indien durch. ⓘ
Es gibt eine Reihe von sicheren und wirksamen Schluckimpfstoffen gegen Cholera. Die Weltgesundheitsorganisation (WHO) verfügt über drei präqualifizierte orale Cholera-Impfstoffe (OCV): Dukoral, Sanchol und Euvichol. Dukoral, ein oral verabreichter, inaktivierter Vollzellimpfstoff, hat eine Gesamtwirksamkeit von etwa 52 % im ersten Jahr nach der Verabreichung und 62 % im zweiten Jahr, bei minimalen Nebenwirkungen. Er ist in über 60 Ländern erhältlich. Allerdings wird er derzeit von den Centers for Disease Control and Prevention (CDC) für die meisten Menschen, die aus den Vereinigten Staaten in endemische Länder reisen, nicht empfohlen. Der von der US Food and Drug Administration (FDA) empfohlene Impfstoff, Vaxchora, ist ein oraler abgeschwächter Lebendimpfstoff, der als Einzeldosis wirksam ist. ⓘ
Ein injizierbarer Impfstoff erwies sich für zwei bis drei Jahre als wirksam. Die Schutzwirkung war bei Kindern unter fünf Jahren um 28 % geringer. Seit 2010 ist dieser Impfstoff jedoch nur noch begrenzt verfügbar. Derzeit wird untersucht, welche Rolle eine Massenimpfung spielen kann. Die WHO empfiehlt in Ländern, in denen die Krankheit endemisch ist, die Immunisierung von Hochrisikogruppen wie Kindern und HIV-Infizierten. Wenn die Menschen auf breiter Basis geimpft werden, entsteht eine Herdenimmunität, die zu einer geringeren Ansteckung in der Umwelt führt. ⓘ
Die WHO empfiehlt die orale Cholera-Impfung in Gebieten, in denen die Krankheit endemisch ist (mit saisonalen Spitzen), als Teil der Reaktion auf Ausbrüche oder in humanitären Krisen, in denen ein hohes Cholerarisiko besteht. Der orale Cholera-Impfstoff (OCV) wurde als zusätzliches Mittel zur Prävention und Bekämpfung der Cholera anerkannt. Die Weltgesundheitsorganisation (WHO) hat drei bivalente Cholera-Impfstoffe präqualifiziert - Dukoral (SBL Vaccines), der eine nicht-toxische B-Untereinheit des Cholera-Toxins enthält und Schutz gegen V. cholerae O1 bietet, und zwei Impfstoffe, die auf der Grundlage desselben Technologietransfers entwickelt wurden - ShanChol (Shantha Biotec) und Euvichol (EuBiologics Co.), die bivalente orale abgetötete Cholera-Impfstoffe gegen O1 und O139 enthalten. Die orale Cholera-Impfung könnte in verschiedenen Situationen eingesetzt werden, von Cholera-Endemiegebieten bis hin zu humanitären Krisengebieten, aber es gibt keinen klaren Konsens. ⓘ
Zur Vorbeugung empfiehlt sich vor allem die Einhaltung hoher hygienischer Standards, vor allem die Bereitstellung hygienisch einwandfreien Trinkwassers. Eine besonders einfache, aber bislang kaum bekannte Möglichkeit der Trinkwasserdesinfektion ist die Nutzung einer PET-Flasche zur Sonnenlichtaussetzung von Wasser unterschiedlichen Ursprungs. Dieses auch SODIS genannte Verfahren ist von der Weltgesundheitsorganisation (WHO) in seiner Wirksamkeit anerkannt. Sogar Wasserfilter aus gefaltetem Stoff (z. B. ein alter Sari) senken das Risiko einer Erkrankung um immerhin fast die Hälfte, wie Forscher der National Science Foundation um Rita R. Colwell in Bangladesch feststellten. ⓘ
Sari-Filterung

Der "Sari-Filter" wurde für den Einsatz in Bangladesch entwickelt und ist eine einfache und kostengünstige Methode zur Verringerung der Verunreinigung des Trinkwassers. Gebrauchte Sari-Stoffe sind zu bevorzugen, aber auch andere Arten von gebrauchten Stoffen können mit einer gewissen Wirkung verwendet werden, wenngleich die Wirksamkeit stark variiert. Gebrauchte Tücher sind wirksamer als neue, da sich durch wiederholtes Waschen der Abstand zwischen den Fasern verringert. Das auf diese Weise gesammelte Wasser weist eine deutlich geringere Anzahl von Krankheitserregern auf - auch wenn es nicht unbedingt vollkommen sicher ist, stellt es für arme Menschen mit begrenzten Möglichkeiten eine Verbesserung dar. In Bangladesch wurde festgestellt, dass diese Praxis die Cholera-Raten um fast die Hälfte reduziert. Dabei wird ein Sari vier bis acht Mal gefaltet. Zwischen den Einsätzen sollte das Tuch in sauberem Wasser gespült und in der Sonne getrocknet werden, um alle Bakterien abzutöten. Ein Nylontuch scheint ebenso gut zu funktionieren, ist aber nicht so erschwinglich. ⓘ
Behandlung
Die wichtigste Behandlungsmaßnahme ist der ausreichende Ersatz von Flüssigkeit, Zucker und Salzen. Dieser Ersatz erfolgt am besten intravenös, weil so der entzündete Magen-Darm-Trakt umgangen wird. In Ländern der Dritten Welt wird aber auch der orale Flüssigkeitsersatz (WHO-Trinklösung) einfach und erfolgreich praktiziert: Die WHO empfiehlt eine oral zu verabreichende Salz- und Glucoselösung in Wasser. ⓘ
- Komponenten
- Glucose (Traubenzucker) 13,5 g/l
- Natriumcitrat 2,9 g/l
- Natriumchlorid (Kochsalz) 2,6 g/l
- Kaliumchlorid 1,5 g/l ⓘ
Die optimale Mischung enthält die Lösung Oral Rehydratation Solution, die als Fertigpulver zu kaufen ist. ⓘ
Die WHO empfiehlt eine Gabe von Antibiotika nur in schweren Verlaufsformen von Cholera. Kinder unter 12 Jahren sollten für drei Tage Erythromycin erhalten, 12,5 mg/kg viermal täglich. Kinder unter 5 Jahren sollten zudem 20 mg Zink für zehn Tage erhalten, bzw. bei Kindern unter 6 Monaten 10 mg. Für Menschen über 12 Jahren sollte für drei Tage 12,5 mg/kg viermal täglich Tetrazyklin oder eine einzelne Dosis von 300 mg Doxycyclin verabreicht werden. Allerdings sollten Antibiotikumresistenzen bestimmt werden, da in allen Regionen resistente Stämme beschrieben wurden. Teilweise werden auch Chinolon-Antibiotika wie Ciprofloxacin und bei Kindern Trimethoprim-Sulfamethoxazol oder bei Kindern und Schwangeren Azithromycin verwendet. ⓘ

Die Fortsetzung der Nahrungsaufnahme beschleunigt die Wiederherstellung der normalen Darmfunktion. Die WHO empfiehlt dies generell für alle Fälle von Durchfall, unabhängig von der zugrunde liegenden Ursache. In einem CDC-Schulungshandbuch speziell für Cholera heißt es: "Stillen Sie Ihr Baby weiter, wenn es wässrigen Durchfall hat, auch wenn es auf dem Weg zur Behandlung ist. Erwachsene und ältere Kinder sollten weiterhin häufig essen." ⓘ
Flüssigkeitszufuhr
Der häufigste Fehler bei der Versorgung von Cholera-Patienten besteht darin, die Geschwindigkeit und Menge der erforderlichen Flüssigkeitszufuhr zu unterschätzen. und die Menge der benötigten Flüssigkeit zu unterschätzen. In den meisten Fällen kann Cholera erfolgreich mit einer oralen Rehydratationstherapie (ORT) behandelt werden, die hochwirksam, sicher und einfach zu verabreichen ist. Lösungen auf Reisbasis werden aufgrund ihrer größeren Effizienz den Lösungen auf Glukosebasis vorgezogen. In schweren Fällen mit erheblicher Dehydratation kann eine intravenöse Rehydratation erforderlich sein. Ringer-Laktat ist die bevorzugte Lösung, oft mit Kaliumzusatz. Möglicherweise sind große Mengen und eine kontinuierliche Zufuhr bis zum Abklingen der Diarrhöe erforderlich. In den ersten zwei bis vier Stunden kann es erforderlich sein, zehn Prozent des Körpergewichts einer Person in Form von Flüssigkeit zu verabreichen. Diese Methode wurde erstmals während des Befreiungskriegs in Bangladesch in großem Maßstab erprobt und erwies sich als sehr erfolgreich. Entgegen der weit verbreiteten Meinung sind Fruchtsäfte und handelsübliche kohlensäurehaltige Getränke wie Cola nicht ideal für die Rehydrierung von Menschen mit schweren Darminfektionen, und ihr übermäßiger Zuckergehalt kann die Wasseraufnahme sogar beeinträchtigen. ⓘ
Wenn kommerziell hergestellte orale Rehydratationslösungen zu teuer oder schwer zu beschaffen sind, können Lösungen selbst hergestellt werden. Ein solches Rezept besteht aus 1 Liter abgekochtem Wasser, 1/2 Teelöffel Salz, 6 Teelöffeln Zucker und dem Zusatz von zerdrückter Banane für Kalium und zur Verbesserung des Geschmacks. ⓘ
Elektrolyte
Da anfangs häufig eine Azidose vorliegt, kann der Kaliumspiegel normal sein, obwohl große Verluste aufgetreten sind. Wenn die Dehydrierung behoben ist, kann der Kaliumspiegel schnell sinken und muss daher ersetzt werden. Dies kann durch den Verzehr von kaliumreichen Lebensmitteln wie Bananen oder Kokosnusswasser geschehen. ⓘ
Antibiotika
Eine ein- bis dreitägige Behandlung mit Antibiotika verkürzt den Krankheitsverlauf und mindert die Schwere der Symptome. Der Einsatz von Antibiotika verringert auch den Flüssigkeitsbedarf. Die Menschen erholen sich jedoch auch ohne Antibiotika, wenn sie ausreichend Flüssigkeit zu sich nehmen. Die WHO empfiehlt Antibiotika nur bei schwerer Dehydrierung. ⓘ
Doxycyclin wird in der Regel als Erstbehandlung eingesetzt, obwohl einige V. cholerae-Stämme Resistenzen entwickelt haben. Eine Resistenztestung während eines Ausbruchs kann helfen, die richtige Wahl für die Zukunft zu treffen. Andere Antibiotika, die sich als wirksam erwiesen haben, sind Cotrimoxazol, Erythromycin, Tetracyclin, Chloramphenicol und Furazolidon. Fluorchinolone wie Ciprofloxacin können ebenfalls eingesetzt werden, aber es wurde über Resistenzen berichtet. ⓘ
Antibiotika verbessern die Ergebnisse sowohl bei schwer als auch bei weniger schwer dehydrierten Patienten. Azithromycin und Tetracyclin wirken möglicherweise besser als Doxycyclin oder Ciprofloxacin. ⓘ
Zinkergänzung
In Bangladesch verringerte eine Zinksupplementierung die Dauer und den Schweregrad der Diarrhöe bei Kindern mit Cholera, wenn sie zusammen mit Antibiotika und einer Rehydratationstherapie nach Bedarf verabreicht wurde. Sie verringerte die Dauer der Krankheit um acht Stunden und die Menge des Durchfallstuhls um 10 %. Die Supplementierung scheint auch bei der Behandlung und Prävention von infektiösem Durchfall anderer Ursachen bei Kindern in den Entwicklungsländern wirksam zu sein. ⓘ
Prognose
Wenn Menschen mit Cholera schnell und richtig behandelt werden, beträgt die Sterblichkeitsrate weniger als 1 %; bei unbehandelter Cholera steigt die Sterblichkeitsrate jedoch auf 50-60 %. ⓘ
Bei bestimmten genetisch bedingten Cholerastämmen, wie z. B. bei der Epidemie 2010 in Haiti und dem Ausbruch 2004 in Indien, kann der Tod innerhalb von zwei Stunden nach der Erkrankung eintreten. ⓘ
Epidemiologie
Weltweit sind schätzungsweise 2,8 Millionen Menschen an Cholera erkrankt, und im Jahr 2015 starben etwa 95.000 Menschen (Unsicherheitsspanne: 21.000-143.000). Sie tritt hauptsächlich in den Entwicklungsländern auf. In den frühen 1980er Jahren soll die Zahl der Todesfälle bei mehr als drei Millionen pro Jahr gelegen haben. Es ist schwierig, die genaue Zahl der Fälle zu ermitteln, da viele Fälle nicht gemeldet werden, weil man befürchtet, dass sich ein Ausbruch negativ auf den Tourismus eines Landes auswirken könnte. Die Cholera ist in vielen Gebieten der Welt nach wie vor sowohl epidemisch als auch endemisch. Im Oktober 2016 brach im kriegszerstörten Jemen die Cholera aus. Die WHO sprach vom "schlimmsten Choleraausbruch der Welt". Die jüngsten großen Ausbrüche waren der Choleraausbruch in Haiti in den 2010er Jahren und der Choleraausbruch im Jemen von 2016 bis 2021. Im Jahr 2019 stammten 93 % der gemeldeten 923.037 Cholera-Fälle aus dem Jemen (mit 1911 gemeldeten Todesfällen). Zwischen September 2019 und September 2020 wurden weltweit mehr als 450.000 Fälle und mehr als 900 Todesfälle gemeldet; diese Zahlen leiden jedoch unter der Übererfassung von Ländern, die Verdachtsfälle (und nicht laborbestätigte Fälle) melden, sowie der Untererfassung von Ländern, die keine offiziellen Fälle melden (wie Bangladesch, Indien und die Philippinen). ⓘ
Obwohl viel über die Mechanismen der Ausbreitung der Cholera bekannt ist, konnte noch nicht vollständig geklärt werden, warum es an einigen Orten zu Choleraausbrüchen kommt und an anderen nicht. Die unzureichende Behandlung menschlicher Fäkalien und die mangelnde Aufbereitung von Trinkwasser begünstigen die Ausbreitung der Krankheit, aber auch Gewässer können als Reservoir dienen, und über weite Entfernungen transportierte Meeresfrüchte können die Krankheit verbreiten. ⓘ
Während des größten Teils des 20. Jahrhunderts war die Cholera auf dem amerikanischen Kontinent nicht bekannt, doch gegen Ende des Jahrhunderts tauchte sie wieder auf. Nach dem Ende des Cholera-Ausbruchs in Haiti in den 2010er Jahren gab es seit Februar 2019 keine Cholera-Fälle mehr in Amerika. Ab August 2021 ist die Krankheit in Afrika und einigen Gebieten Asiens (Bangladesch, Indien und Jemen) endemisch. Die Cholera ist in Europa nicht endemisch, alle gemeldeten Fälle hatten eine Reisegeschichte in endemische Gebiete. ⓘ
Geschichte der Ausbrüche

Das Wort Cholera stammt aus dem Griechischen: χολέρα kholera von χολή kholē "Galle". Die Cholera hat ihren Ursprung wahrscheinlich auf dem indischen Subkontinent, wie die jahrhundertelange Verbreitung der Krankheit in dieser Region beweist. ⓘ
In der europäischen Literatur taucht die Krankheit bereits 1642 in der Beschreibung des niederländischen Arztes Jakob de Bondt in seinem Werk De Medicina Indorum auf. (Das "Indorum" des Titels bezieht sich auf Ostindien. Er gab auch erste europäische Beschreibungen anderer Krankheiten.) ⓘ
Man geht davon aus, dass die frühen Ausbrüche auf dem indischen Subkontinent auf die schlechten Lebensbedingungen und das Vorhandensein von Tümpeln mit stehendem Wasser zurückzuführen sind, die ideale Bedingungen für das Gedeihen der Cholera bieten. Die Krankheit verbreitete sich erstmals 1817 über die Handelswege (Land- und Seewege) nach Russland, später in das übrige Europa und von dort nach Nordamerika und in die übrige Welt (daher der Name "Asiatische Cholera"). In den letzten 200 Jahren gab es sieben Cholera-Pandemien, wobei die siebte Pandemie 1961 in Indonesien ausbrach. ⓘ
Die erste Cholera-Pandemie trat in der indischen Region Bengalen in der Nähe von Kalkutta zwischen 1817 und 1824 auf. Die Krankheit breitete sich von Indien aus nach Südostasien, in den Nahen Osten, nach Europa und Ostafrika aus. Es wird angenommen, dass die Schiffe und das Personal der britischen Armee und Marine zur Verbreitung der Pandemie beigetragen haben, da die Schiffe Menschen mit der Krankheit an die Küsten des Indischen Ozeans, von Afrika nach Indonesien und weiter nach Norden nach China und Japan brachten. Die zweite Pandemie dauerte von 1826 bis 1837 und betraf vor allem Nordamerika und Europa, was auf die Fortschritte im Transportwesen und im Welthandel sowie auf die verstärkte Migration von Menschen, einschließlich Soldaten, zurückzuführen war. Die dritte Pandemie brach 1846 aus, hielt bis 1860 an, dehnte sich auf Nordafrika aus und erreichte Südamerika, wobei zum ersten Mal speziell Brasilien betroffen war. Die vierte Pandemie dauerte von 1863 bis 1875 und breitete sich von Indien bis Neapel und Spanien aus. Die fünfte Pandemie dauerte von 1881 bis 1896, begann in Indien und verbreitete sich in Europa, Asien und Südamerika. Die sechste Pandemie begann zwischen 1899 und 1923. Diese Epidemien verliefen weniger tödlich, da die Cholera-Bakterien besser erforscht waren. Ägypten, die arabische Halbinsel, Persien, Indien und die Philippinen waren während dieser Epidemien am stärksten betroffen, während andere Gebiete, wie Deutschland 1892 (vor allem die Stadt Hamburg, wo mehr als 8.600 Menschen starben) und Neapel von 1910 bis 1911, ebenfalls schwere Ausbrüche erlebten. Die siebte Pandemie wurde 1961 in Indonesien ausgelöst und ist durch das Auftreten eines neuen Stammes gekennzeichnet, der den Spitznamen El Tor trägt und in Entwicklungsländern immer noch (Stand 2018) vorkommt. ⓘ
Die Cholera wurde im 19. Jahrhundert weit verbreitet. Seitdem hat sie Dutzende Millionen von Menschen getötet. Allein in Russland starben zwischen 1847 und 1851 mehr als eine Million Menschen an der Krankheit. Während der zweiten Pandemie starben 150.000 Amerikaner an der Krankheit. Zwischen 1900 und 1920 starben in Indien etwa acht Millionen Menschen an der Cholera. In den Vereinigten Staaten wurde die Cholera aufgrund ihrer erheblichen Auswirkungen auf die Gesundheit zur ersten meldepflichtigen Krankheit. John Snow in England war der erste, der 1854 die Bedeutung von verunreinigtem Wasser als Ursache der Krankheit erkannte. Heute gilt die Cholera in Europa und Nordamerika aufgrund der Filterung und Chlorierung der Wasserversorgung nicht mehr als dringende Gesundheitsbedrohung, doch die Bevölkerung in den Entwicklungsländern ist immer noch stark betroffen. ⓘ
In der Vergangenheit wehte auf Schiffen eine gelbe Quarantäneflagge, wenn Besatzungsmitglieder oder Passagiere an Cholera erkrankt waren. Niemand an Bord eines Schiffes, das unter gelber Flagge fuhr, durfte für einen längeren Zeitraum, in der Regel 30 bis 40 Tage, an Land gehen. ⓘ
Historisch gesehen gab es in der Folklore viele verschiedene angebliche Heilmittel. Viele der älteren Heilmittel basierten auf der Miasma-Theorie. Einige glaubten, dass eine Unterleibskälte die Anfälligkeit erhöht, und Flanell- und Choleragürtel gehörten zur Standardausrüstung der Armee. Bei dem Ausbruch der Cholera 1854-1855 in Neapel wurde nach Hahnemann homöopathischer Kampfer verwendet. In T. J. Ritters Buch "Mother's Remedies" wird Tomatensirup als Hausmittel aus dem Norden Amerikas aufgeführt. Nach William Thomas Fernie wurde im Vereinigten Königreich Alant empfohlen. Der erste wirksame Impfstoff für Menschen wurde 1885 entwickelt, und das erste wirksame Antibiotikum wurde 1948 entwickelt. ⓘ
In den Industrieländern, in denen die Regierungen dazu beigetragen haben, die Wasserhygiene zu verbessern und wirksame medizinische Behandlungen einzuführen, treten Cholerafälle viel seltener auf. In den Vereinigten Staaten beispielsweise gab es früher ein ähnliches schweres Cholera-Problem wie in einigen Entwicklungsländern. In den 1800er Jahren gab es drei große Choleraausbrüche, die auf die Ausbreitung von Vibrio cholerae über Wasserstraßen im Landesinneren wie den Eriekanal und die Routen entlang der Ostküste zurückgeführt werden können. Die Insel Manhattan in New York City berührte den Atlantischen Ozean, wo sich die Cholera direkt vor der Küste sammelte. Zu dieser Zeit verfügte New York City noch nicht über ein so effizientes Abwassersystem wie heute, so dass sich die Cholera ausbreiten konnte. ⓘ
Cholera morbus ist ein historischer Begriff, der sich auf die Gastroenteritis und nicht auf die Cholera bezog. ⓘ
Handzettel der Gesundheitsbehörde von New York City, 1832 - die veralteten Ratschläge für die öffentliche Gesundheit zeigen, dass die Krankheit und ihre tatsächlichen Auslöser nicht bekannt waren. ⓘ
Forschung

Einer der wichtigsten Beiträge zur Bekämpfung der Cholera stammt von dem Arzt und Pionier der medizinischen Forschung John Snow (1813-1858), der 1854 einen Zusammenhang zwischen Cholera und verunreinigtem Trinkwasser herstellte. Dr. Snow schlug 1849 einen mikrobiellen Ursprung für die epidemische Cholera vor. In seinem großen "State of the Art"-Bericht von 1855 schlug er ein im Wesentlichen vollständiges und korrektes Modell für die Ursache der Krankheit vor. In zwei bahnbrechenden epidemiologischen Feldstudien konnte er nachweisen, dass bei zwei großen Epidemien in London im Jahr 1854 die Verunreinigung durch menschliche Abwässer der wahrscheinlichste Krankheitsüberträger war. Sein Modell wurde nicht sofort akzeptiert, aber es wurde im Laufe der Entwicklung der medizinischen Mikrobiologie in den nächsten 30 Jahren als das plausibelste angesehen. Aufgrund seiner Arbeiten über die Cholera wird John Snow oft als "Vater der Epidemiologie" bezeichnet. ⓘ
Das Bakterium wurde 1854 vom italienischen Anatomen Filippo Pacini isoliert, aber seine genaue Natur und seine Ergebnisse waren nicht allgemein bekannt. Im selben Jahr entdeckte der Katalane Joaquim Balcells i Pascual das Bakterium, und 1856 taten dies wahrscheinlich António Augusto da Costa Simões und José Ferreira de Macedo Pinto, zwei Portugiesen. ⓘ
Die Städte in den Industrieländern investierten zwischen Mitte der 1850er und Anfang der 1900er Jahre massiv in eine saubere Wasserversorgung und eine gut getrennte Kläranlageninfrastruktur. Dadurch wurde die Gefahr von Choleraepidemien in den großen Industriestädten der Welt gebannt. 1883 identifizierte Robert Koch V. cholerae unter dem Mikroskop als den Bazillus, der die Krankheit verursacht. ⓘ
Hemendra Nath Chatterjee, ein bengalischer Wissenschaftler, der als erster die Wirksamkeit von oralem Rehydratationssalz (ORS) bei Durchfallerkrankungen formulierte und nachwies. In seinem 1953 in der Zeitschrift The Lancet veröffentlichten Artikel stellt er fest, dass Promethazin das Erbrechen während der Cholera stoppen kann, so dass eine orale Rehydratation möglich ist. Die Rezeptur der Flüssigkeitsersatzlösung bestand aus 4 g Natriumchlorid, 25 g Glukose und 1000 ml Wasser. ⓘ

Der indische Mediziner Sambhu Nath De entdeckte das Choleratoxin, das Tiermodell der Cholera, und wies erfolgreich die Methode der Übertragung des Choleraerregers Vibrio cholerae nach. ⓘ
Robert Allan Phillips, der an der US Naval Medical Research Unit Two in Südostasien arbeitete, untersuchte die Pathophysiologie der Krankheit mit modernen laborchemischen Techniken und entwickelte ein Protokoll zur Rehydrierung. Für seine Forschungen wurde er 1967 mit dem Preis der Lasker-Stiftung ausgezeichnet. ⓘ
In jüngerer Zeit, im Jahr 2002, untersuchten Alam et al. Stuhlproben von Patienten des Internationalen Zentrums für Durchfallerkrankungen in Dhaka, Bangladesch. Bei den verschiedenen Experimenten, die sie durchführten, fanden die Forscher einen Zusammenhang zwischen der Passage von V. cholerae durch das menschliche Verdauungssystem und einem erhöhten Infektionsstatus. Darüber hinaus stellten die Forscher fest, dass das Bakterium einen hyperinfizierten Zustand erzeugt, in dem Gene, die die Biosynthese von Aminosäuren, die Eisenaufnahmesysteme und die Bildung von periplasmatischen Nitratreduktasekomplexen kontrollieren, kurz vor der Defäkation induziert werden. Diese induzierten Eigenschaften ermöglichen den Cholera-Vibrios das Überleben im "Reiswasser"-Stuhl, einer sauerstoff- und eisenarmen Umgebung, von Patienten mit einer Cholera-Infektion. ⓘ
Die Cholera wird durch die Bakterienart Vibrio cholerae ausgelöst, deren Exotoxin (das Choleratoxin) zu starkem, reiswasserartigem Durchfall (nahezu flüssig wie Wasser mit einer weiß-trüben Färbung) mit großem Flüssigkeitsverlust führt. ⓘ
Der Erreger wurde erstmals von Filippo Pacini 1854 als gekrümmtes, kommaförmiges und hochbewegliches Bakterium beschrieben. John Snow erkannte ebenfalls 1854, dass die herrschende Cholera in London nicht durch Dünste (Miasmen) verbreitet wurde, wie seinerzeit allgemein angenommen wurde. Robert Koch züchtete 1884 zusammen mit Bernhard Fischer und Georg Gaffky in Indien den Erreger aus dem Darm verstorbener Patienten in Reinkultur an. ⓘ
Neuere Erkenntnisse zeigten außerdem, dass das letztlich krankheitsauslösende (pathogene) Choleratoxin durch einen DNA-Abschnitt des Vibrio cholerae exprimiert wird, der ursprünglich von einem Bakteriophagen der Art Vibrio virus CTXphi stammt. ⓘ
Globale Strategie
2017 hat die WHO die Strategie "Ending Cholera: a global roadmap to 2030" (Cholera beenden: ein globaler Fahrplan bis 2030) ins Leben gerufen, die darauf abzielt, die Cholera-Todesfälle bis 2030 um 90 % zu reduzieren. Die Strategie wurde von der Global Task Force on Cholera Control (GTFCC) entwickelt, die länderspezifische Pläne ausarbeitet und die Fortschritte überwacht. Der Ansatz zur Erreichung dieses Ziels kombiniert Überwachung, Wasserhygiene, Behandlung und orale Impfstoffe. Im Einzelnen konzentriert sich die Bekämpfungsstrategie auf drei Ansätze: i) frühzeitige Erkennung von und Reaktion auf Ausbrüche, um diese einzudämmen, ii) Unterbindung der Choleraübertragung durch verbesserte sanitäre Einrichtungen und Impfstoffe in Krisengebieten und iii) ein globaler Rahmen für die Cholerakontrolle durch die GTFCC. ⓘ
Die WHO und das GTFCC halten die weltweite Ausrottung der Cholera nicht für ein realistisches Ziel. Obwohl der Mensch der einzige Wirt für Cholera ist, kann das Bakterium in der Umwelt auch ohne einen menschlichen Wirt überleben. Eine globale Ausrottung ist zwar nicht möglich, wohl aber die Eliminierung der Übertragung von Mensch zu Mensch. Auch eine lokale Eliminierung ist möglich, wie zuletzt während des Choleraausbruchs in Haiti 2010, dessen Eliminierung bis 2022 zertifiziert werden soll. ⓘ
Das GTFCC hat 47 Länder im Visier, von denen 13 bereits Impfkampagnen durchgeführt haben. ⓘ
Gesellschaft und Kultur
Gesundheitspolitik
In vielen Entwicklungsländern erreicht die Cholera ihre Opfer immer noch über verunreinigte Wasserquellen, und in Ländern ohne angemessene sanitäre Einrichtungen tritt die Krankheit häufiger auf. Die Regierungen können hier eine Rolle spielen. Einem Bericht des James Baker Institute zufolge war der Choleraausbruch in Simbabwe im Jahr 2008 zum Teil auf die Rolle der Regierung zurückzuführen. Die Unfähigkeit der haitianischen Regierung, nach dem Erdbeben von 2010 sicheres Trinkwasser bereitzustellen, führte ebenfalls zu einem Anstieg der Cholerafälle. ⓘ
In ähnlicher Weise wurde der Choleraausbruch in Südafrika durch die Politik der Regierung, Wasserprogramme zu privatisieren, verschlimmert. Die wohlhabende Elite des Landes konnte sich sicheres Wasser leisten, während andere das Wasser aus cholerainfizierten Flüssen nutzen mussten. ⓘ
Nach Ansicht von Rita R. Colwell vom James Baker Institute ist die Bereitschaft der Regierung von entscheidender Bedeutung, wenn sich die Cholera ausbreitet. Die Fähigkeit einer Regierung, die Krankheit einzudämmen, bevor sie sich auf andere Gebiete ausbreitet, kann eine hohe Zahl von Todesopfern und die Entwicklung einer Epidemie oder sogar Pandemie verhindern. Eine wirksame Krankheitsüberwachung kann sicherstellen, dass Choleraausbrüche so schnell wie möglich erkannt und angemessen behandelt werden. In vielen Fällen können die öffentlichen Gesundheitsprogramme so die Ursache der Fälle ermitteln und bekämpfen, sei es unhygienisches Wasser oder Meeresfrüchte, in denen sich viele Vibrio cholerae-Exemplare angesammelt haben. Ein wirksames Überwachungsprogramm trägt dazu bei, dass eine Regierung die Ausbreitung der Cholera verhindern kann. Im Jahr 2000 wurde der Distrikt Kottayam im indischen Bundesstaat Kerala als "Cholera-gefährdet" eingestuft. Diese Erklärung führte zu Task Forces, die sich auf die Aufklärung der Bürger konzentrierten und 13.670 Informationsveranstaltungen zur menschlichen Gesundheit durchführten. Diese Task Forces propagierten das Abkochen von Wasser, um sicheres Wasser zu erhalten, und stellten Chlor und orale Rehydrationssalze zur Verfügung. Dies trug letztlich dazu bei, die Ausbreitung der Krankheit auf andere Gebiete einzudämmen und die Zahl der Todesfälle zu minimieren. Andererseits haben Forscher gezeigt, dass die meisten der während des Choleraausbruchs 1991 in Bangladesch infizierten Bürger in ländlichen Gebieten lebten und vom Überwachungsprogramm der Regierung nicht erkannt wurden. Dadurch waren die Ärzte nicht in der Lage, Cholera-Fälle frühzeitig zu erkennen. ⓘ
Laut Colwell wirken sich die Qualität und der Umfang des Gesundheitssystems eines Landes auf die Bekämpfung der Cholera aus, wie es auch beim Choleraausbruch in Simbabwe der Fall war. Hygienemaßnahmen sind zwar wichtig, aber wenn die Regierungen schnell reagieren und Impfstoffe zur Verfügung haben, wird die Zahl der Cholera-Toten in dem Land geringer sein. Die Erschwinglichkeit von Impfstoffen kann ein Problem sein: Wenn die Regierungen keine Impfungen zur Verfügung stellen, können sie sich möglicherweise nur die Wohlhabenden leisten, und die Armen des Landes werden stärker betroffen sein. Die Geschwindigkeit, mit der die Regierung auf Choleraausbrüche reagiert, ist wichtig. ⓘ
Die Regierung kann nicht nur dazu beitragen, dass das öffentliche Gesundheitssystem und die Wasseraufbereitung effizient sind oder nicht, sondern sie kann auch indirekte Auswirkungen auf die Cholera-Bekämpfung und die Wirksamkeit der Reaktion auf die Cholera haben. Die Regierung eines Landes kann die Fähigkeit beeinflussen, Krankheiten zu verhindern und ihre Ausbreitung zu kontrollieren. Eine rasche Reaktion der Regierung, die durch ein gut funktionierendes Gesundheitssystem und finanzielle Mittel unterstützt wird, kann die Ausbreitung der Cholera verhindern. Dies schränkt die Möglichkeiten der Cholera ein, Todesfälle oder zumindest einen Rückgang der Bildung zu verursachen, da die Kinder der Schule ferngehalten werden, um das Risiko einer Ansteckung zu minimieren. ⓘ
Bemerkenswerte Fälle
- Tschaikowskis Tod wird traditionell der Cholera zugeschrieben, die er sich höchstwahrscheinlich durch das Trinken von verunreinigtem Wasser einige Tage zuvor zugezogen hatte. Tschaikowskys Mutter starb an der Cholera, und sein Vater erkrankte zu dieser Zeit an der Cholera, erholte sich jedoch vollständig. Einige Wissenschaftler, darunter der englische Musikwissenschaftler und Tschaikowsky-Kenner David Brown und der Biograf Anthony Holden, vermuten jedoch, dass sein Tod ein Selbstmord war.
- Ausbruch der Cholera in Haiti 2010. Zehn Monate nach dem Erdbeben von 2010 brach in Haiti die Cholera aus, die auf einen Stützpunkt der Vereinten Nationen mit Friedenssoldaten aus Nepal zurückgeführt wurde. Dies war der schlimmste Choleraausbruch der jüngeren Geschichte und der am besten dokumentierte Choleraausbruch in der modernen öffentlichen Gesundheitspolitik.
- Adam Mickiewicz, polnischer Dichter und Romancier, starb vermutlich 1855 in Istanbul an Cholera.
- Sadi Carnot, Physiker, ein Pionier der Thermodynamik (gest. 1832)
- Karl X., König von Frankreich (gest. 1836)
- James K. Polk, elfter Präsident der Vereinigten Staaten (gest. 1849)
- Carl von Clausewitz, preußischer Soldat und deutscher Militärtheoretiker (gest. 1831)
- Elliot Bovill, Oberster Richter der Straits Settlements (1893)
- Nikola Tesla, serbisch-amerikanischer Erfinder, Ingenieur und Futurist, bekannt für seine Beiträge zur Entwicklung des modernen Wechselstromsystems, erkrankte 1873 im Alter von 17 Jahren an Cholera, war neun Monate lang bettlägerig und mehrmals dem Tod nahe, überlebte jedoch und erholte sich vollständig. ⓘ
In der Volkskultur
Im Gegensatz zur Tuberkulose ("Schwindsucht"), die in der Literatur und in der Kunst oft als Krankheit von Bewohnern der Demimonde oder von Menschen mit künstlerischem Temperament romantisiert wurde, ist die Cholera eine Krankheit, die fast ausschließlich die in Schmutz und Armut lebenden Unterschichten betrifft. Dieser Umstand und der unangenehme Verlauf der Krankheit, zu dem unter anderem umfangreiche "Reiswasser"-Durchfälle, das Ausbluten von Flüssigkeiten aus dem Mund und heftige Muskelkontraktionen gehören, die auch nach dem Tod noch andauern, haben die Romantisierung der Krankheit und sogar die tatsächliche Darstellung der Krankheit in der Populärkultur verhindert.
- Der Roman Mastro-don Gesualdo von Giovanni Verga aus dem Jahr 1889 schildert den Verlauf einer Choleraepidemie auf der Insel Sizilien, zeigt aber nicht das Leiden der Betroffenen.
- In Thomas Manns Novelle Tod in Venedig, die erstmals 1912 unter dem Titel Der Tod in Venedig veröffentlicht wurde, "stellt Mann die Krankheit als Sinnbild für die endgültige 'bestialische Degradierung' des sexuell transgressiven Schriftstellers Gustav von Aschenbach dar". Entgegen den Tatsachen, wie gewaltsam die Cholera tötet, lässt Mann seinen Protagonisten friedlich an einem Strand in einem Liegestuhl sterben. Auch die Verfilmung von Luchino Visconti aus dem Jahr 1971 verheimlichte dem Publikum den tatsächlichen Verlauf der Krankheit. Manns Novelle wurde 1973 von Benjamin Britten zu einer Oper verarbeitet, seiner letzten, und im Dezember 2003 von John Neumeier für sein Hamburg Ballett zu einem Ballett.*
- In Gabriel Garcia Márquez' Roman Liebe in der Zeit der Cholera aus dem Jahr 1985 ist die Cholera "eher eine drohende Hintergrundpräsenz als eine zentrale Figur, die einer abscheulichen Beschreibung bedarf". Der Roman wurde 2007 für den gleichnamigen Film unter der Regie von Mike Newell adaptiert. ⓘ
Länderbeispiele
Sambia
In Sambia kommt es seit 1977 immer wieder zu großflächigen Choleraausbrüchen, vor allem in der Hauptstadt Lusaka. Im Jahr 2017 wurde in Sambia ein Choleraausbruch ausgerufen, nachdem im Labor Vibrio cholerae O1, Biotyp El Tor, Serotyp Ogawa, in Stuhlproben von zwei Patienten mit akuter wässriger Diarrhöe nachgewiesen worden war. Die Zahl der Fälle stieg rasch an, von einigen hundert Fällen Anfang Dezember 2017 auf etwa 2.000 Anfang Januar 2018. Mit der Intensivierung der Regenfälle kamen täglich neue Fälle hinzu und erreichten in der ersten Januarwoche 2018 mit über 700 gemeldeten Fällen einen Höhepunkt. ⓘ
In Zusammenarbeit mit Partnern leitete das sambische Gesundheitsministerium eine vielseitige Reaktion des öffentlichen Gesundheitswesens ein, die eine verstärkte Chlorierung der städtischen Wasserversorgung von Lusaka, die Bereitstellung von Notwasservorräten, die Überwachung und Prüfung der Wasserqualität, eine verstärkte Überwachung, epidemiologische Untersuchungen, eine Cholera-Impfkampagne, ein aggressives Fallmanagement und die Schulung von Gesundheitspersonal sowie Labortests von klinischen Proben umfasste. ⓘ
Das sambische Gesundheitsministerium führte im April 2016 in drei Bezirken von Lusaka eine reaktive Kampagne mit einer Dosis des oralen Cholera-Impfstoffs (OCV) durch, gefolgt von einer präventiven zweiten Runde im Dezember. ⓘ
Indien
Die indische Stadt Kolkata im Bundesstaat Westbengalen im Ganges-Delta wird als "Heimat der Cholera" bezeichnet, mit regelmäßigen Ausbrüchen und ausgeprägter Saisonalität. In Indien, wo die Krankheit endemisch ist, treten Choleraausbrüche jedes Jahr zwischen Trocken- und Regenzeit auf. Indien ist außerdem durch eine hohe Bevölkerungsdichte, unsicheres Trinkwasser, offene Abflüsse und schlechte sanitäre Einrichtungen gekennzeichnet, die eine optimale Nische für das Überleben, die Ernährung und die Übertragung von Vibrio cholerae bieten. ⓘ
Demokratische Republik Kongo
In Goma in der Demokratischen Republik Kongo hat die Cholera einen bleibenden Eindruck in der Geschichte der Menschheit und der Medizin hinterlassen. Die Cholera-Pandemien im 19. und 20. Jahrhundert führten zur Entwicklung der Epidemiologie als Wissenschaft, die in den letzten Jahren weitere Fortschritte in den Bereichen Krankheitsökologie, grundlegende Membranbiologie und Transmembran-Signalübertragung sowie bei der Nutzung wissenschaftlicher Informationen und der Entwicklung von Behandlungsmethoden erzielt hat. ⓘ
Vorkommen
Cholera tritt häufig in Ländern auf, in denen Trinkwasser- und Abwassersysteme nicht voneinander getrennt sind und daher das Trinkwasser häufig mit Choleraerregern verunreinigt ist. Diese Erreger finden sich vor allem in Kot sowie in Fluss- und Meerwasser, in welche Fäkalien eingeleitet werden. Außerdem können Fische und andere Nahrungsmittel aus Flüssen und dem Meer mit Cholera-Erregern verunreinigt sein. ⓘ
In Industrieländern ist durch Wasserwerke und Kläranlagen eine ausreichende Versorgung der Bevölkerung mit hygienisch einwandfreiem Trinkwasser gewährleistet, so dass Cholerafälle selten sind. ⓘ
Die Cholerainfektion
Symptome und Beschwerden


Nur in etwa 15 Prozent der Fälle führt eine Infektion mit dem Erreger zum Ausbruch der Krankheit – nach einer Inkubationszeit von 2 bis 3 Tagen. ⓘ
Die Cholera verläuft dann meist in drei Stadien:
- Stadium mit Brechdurchfall mit häufig dünnflüssigem Stuhl, oft mit Schleimflocken durchsetzt („Reiswasserstuhl“) und selten mit Schmerzen im Bauch.
- Stadium des Flüssigkeitsmangels (Exsikkose). Dabei kommt es zu Untertemperatur und zu einem auffälligen Gesichtsausdruck mit spitzer Nase, eingefallenen Wangen und stehenden Hautfalten.
- Stadium der allgemeinen Körperreaktion mit Benommenheit, Verwirrtheit, Koma und Hautausschlag. Komplikationen wie zum Beispiel eine Lungenentzündung, eine Entzündung der Ohrspeicheldrüse und eine Sepsis können hinzukommen. ⓘ
Menschen mit der Blutgruppe 0 erscheinen besonders gefährdet, solche mit der Blutgruppe AB am wenigsten. ⓘ
Diagnose
Zur Diagnose führen die typischen Beschwerden, die bei einer Person in einem Gebiet mit bekannter Choleragefahr auftreten. Akut erfolgt eine Mikroskopie und Stuhlkultur. Die Anzucht geschieht mittels des Selektivmediums Thiosulfate-Citrate-Bile-Sucrose-Agar (TCBS). Zusätzlich können Stuhlproben in alkalischem Peptonwasser (APW) bei pH 8,4 über Nacht inokuliert werden. Das Inokulat wird nach 4 bis 8 Stunden Inkubationszeit bei 20 bis 40 °C (ideal 37 °C) auf TCBS ausgestrichen. Eine definitive Labordiagnose erfolgt mit Hilfe von Antiserum. Weitere Methoden sind unter Nachweise von Vibrio cholerae aufgeführt. ⓘ
Meldepflicht
In Deutschland ist Cholera eine meldepflichtige Krankheit nach § 6 Absatz 1 des Infektionsschutzgesetzes. Die namentliche Meldepflicht besteht bei Verdacht, Erkrankung und Tod. Meldepflichtig sind hinsichtlich der Erkrankung die feststellenden Ärzte usw. (§ 8 IfSG). ⓘ
In Österreich ist Cholera auch eine anzeigepflichtige Krankheit gemäß § 1 Abs. 1 Epidemiegesetz 1950. Die Meldepflicht bezieht sich auf Verdachts-, Erkrankungs- und Todesfälle. Zur Anzeige verpflichtet sind unter anderen Ärzte und Labore (§ 3 Epidemiegesetz). ⓘ
In der Schweiz ist Cholera ebenfalls für Ärzte, Spitäler usw. eine meldepflichtige Krankheit und zwar nach dem Epidemiengesetz (EpG) in Verbindung mit der Epidemienverordnung und Anhang 1 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen. Meldepflichtig ist ein positiver laboranalytischer Befund. ⓘ
Cholera-Pandemien
Eine Krankheit, die nach heutigem Wissensstand möglicherweise die Cholera war, wurde seit etwa 600 v. Chr. im Gangestal in Indien beobachtet. Es wird vermutet, dass der Krankheitserreger permanent in einigen Wasserläufen vorkam, aber über einen langen Zeitraum periodisch in einer vergleichsweise milden und jeweils lokal begrenzten Form auftrat. ⓘ







