Sympathikus
| Sympathisches Nervensystem ⓘ | |
|---|---|
 Schematische Darstellung des sympathischen Nervensystems mit Sympathikusstrang und Zielorganen. | |
| Einzelheiten | |
| Bezeichner | |
| Lateinisch | pars sympathica divisionis autonomici systematis nervosi |
| Akronym(e) | SANS, SYNS |
| Anatomische Terminologie [Bearbeiten auf Wikidata] | |
Das sympathische Nervensystem (SANS oder SYNS) ist eine der drei Abteilungen des autonomen Nervensystems, die anderen sind das parasympathische Nervensystem und das enterische Nervensystem. Das enterische Nervensystem wird manchmal als Teil des autonomen Nervensystems und manchmal als unabhängiges System betrachtet. ⓘ
Das autonome Nervensystem hat die Aufgabe, die unbewussten Handlungen des Körpers zu regulieren. Der Hauptprozess des sympathischen Nervensystems besteht darin, die Kampf- oder Fluchtreaktion des Körpers zu stimulieren. Er ist jedoch auf einer grundlegenden Ebene ständig aktiv, um die Homöostase aufrechtzuerhalten. Der Sympathikus wird als Antagonist zum Parasympathikus beschrieben, der den Körper zum "Fressen und Brüten" und zum "Ruhen und Verdauen" anregt. ⓘ
Aufbau
Es gibt zwei Arten von Neuronen, die an der Übertragung von Signalen durch das sympathische System beteiligt sind: präganglionäre und postganglionäre. Die kürzeren präganglionären Neuronen haben ihren Ursprung in der thorakolumbalen Abteilung des Rückenmarks, und zwar im Bereich von T1 bis L2~L3, und wandern zu einem Ganglion, häufig einem der paravertebralen Ganglien, wo sie eine Synapse mit einem postganglionären Neuron bilden. Von dort aus erstrecken sich die langen postganglionären Neuronen über den größten Teil des Körpers. ⓘ
An den Synapsen innerhalb der Ganglien setzen die präganglionären Neuronen Acetylcholin frei, einen Neurotransmitter, der die nikotinischen Acetylcholinrezeptoren der postganglionären Neuronen aktiviert. Als Reaktion auf diesen Reiz setzen die postganglionären Neuronen Noradrenalin frei, das die adrenergen Rezeptoren in den peripheren Zielgeweben aktiviert. Die Aktivierung der Zielgeweberezeptoren bewirkt die mit dem Sympathikus verbundenen Wirkungen. Es gibt jedoch drei wichtige Ausnahmen:
- Die postganglionären Neuronen der Schweißdrüsen setzen Acetylcholin zur Aktivierung von Muskarinrezeptoren frei, mit Ausnahme von Bereichen mit dicker Haut, den Handflächen und den Fußsohlen, wo Noradrenalin freigesetzt wird und auf adrenerge Rezeptoren wirkt. Dies führt zu einer Aktivierung der Sudomotorik, die durch den elektrochemischen Hautleitwert gemessen wird.
- Die Chromaffinzellen des Nebennierenmarks entsprechen den postganglionären Neuronen; das Nebennierenmark entwickelt sich parallel zum sympathischen Nervensystem und fungiert als modifiziertes sympathisches Ganglion. In dieser endokrinen Drüse kommt es zu einer Synapse zwischen präganglionären Neuronen und Chromaffinzellen, die die Freisetzung von zwei Transmittern auslöst: einem kleinen Teil Noradrenalin und dem größeren Teil Epinephrin. Die Synthese und Freisetzung von Epinephrin im Gegensatz zu Norepinephrin ist ein weiteres Unterscheidungsmerkmal der chromaffinen Zellen gegenüber den postganglionären sympathischen Neuronen.
- Postganglionäre sympathische Nerven, die in der Niere enden, setzen Dopamin frei, das auf Dopamin-D1-Rezeptoren der Blutgefäße einwirkt, um die Blutfiltermenge der Niere zu steuern. Dopamin ist die unmittelbare Stoffwechselvorstufe von Noradrenalin, ist aber dennoch ein eigenständiges Signalmolekül. ⓘ
Organisation

Die sympathischen Nerven entspringen in der Nähe der Mitte des Rückenmarks im intermediolateralen Nucleus der lateralen grauen Säule, der am ersten Brustwirbel der Wirbelsäule beginnt und sich vermutlich bis zum zweiten oder dritten Lendenwirbel erstreckt. Da seine Zellen in der thorakolumbalen Abteilung - der thorakalen und lumbalen Region des Rückenmarks - beginnen, spricht man von einem thorakolumbalen Ausfluss des sympathischen Nervensystems. Die Axone dieser Nerven verlassen das Rückenmark durch die vordere Wurzel. Sie verlaufen in der Nähe des (sensorischen) Spinalganglions, wo sie in die vorderen Rami der Spinalnerven eintreten. Anders als bei der somatischen Innervation trennen sie sich jedoch schnell durch die weißen Rami-Konnektoren (so genannt wegen der glänzenden weißen Myelinhüllen um jedes Axon), die sich entweder mit den paravertebralen (in der Nähe der Wirbelsäule) oder den prävertebralen (in der Nähe der Aortenbifurkation) Ganglien verbinden, die sich entlang der Wirbelsäule erstrecken. ⓘ
Um die Zielorgane und -drüsen zu erreichen, müssen die Axone weite Strecken im Körper zurücklegen. Um dies zu erreichen, leiten viele Axone ihre Botschaft durch synaptische Übertragung an eine zweite Zelle weiter. Die Enden der Axone verbinden sich über einen Raum, die Synapse, mit den Dendriten der zweiten Zelle. Die erste Zelle (die präsynaptische Zelle) sendet einen Neurotransmitter über den synaptischen Spalt, wo er die zweite Zelle (die postsynaptische Zelle) aktiviert. Die Nachricht wird dann an den endgültigen Bestimmungsort weitergeleitet. ⓘ

Die Axone der präsynaptischen Nerven enden entweder in den paravertebralen Ganglien oder in den prävertebralen Ganglien. Es gibt vier verschiedene Wege, die ein Axon einschlagen kann, bevor es sein Ende erreicht. In allen Fällen tritt das Axon in das paravertebrale Ganglion auf der Höhe des entspringenden Spinalnervs ein. Danach kann es entweder in diesem Ganglion synapsen, zu einem höher gelegenen oder zu einem tiefer gelegenen paravertebralen Ganglion aufsteigen und dort synapsen, oder es kann zu einem prävertebralen Ganglion absteigen und dort mit der postsynaptischen Zelle synapsen. ⓘ
Die postsynaptische Zelle innerviert dann den gewünschten Endeffektor (z. B. Drüse, glatte Muskulatur usw.). Da die paravertebralen und prävertebralen Ganglien in der Nähe des Rückenmarks liegen, sind die präsynaptischen Neuronen viel kürzer als ihre postsynaptischen Gegenstücke, die sich durch den ganzen Körper erstrecken müssen, um ihr Ziel zu erreichen. ⓘ
Eine bemerkenswerte Ausnahme von den oben genannten Wegen ist die sympathische Innervation des Nebennierenmarks. In diesem Fall wandern die präsynaptischen Neuronen durch paravertebrale Ganglien, weiter durch prävertebrale Ganglien und synaptieren dann direkt mit suprarenalem Gewebe. Dieses Gewebe besteht aus Zellen, die pseudoneuronenähnliche Eigenschaften haben, da sie bei Aktivierung durch das präsynaptische Neuron ihren Neurotransmitter (Adrenalin) direkt in den Blutkreislauf abgeben. ⓘ
Im sympathischen Nervensystem und anderen Komponenten des peripheren Nervensystems werden diese Synapsen an Stellen gebildet, die Ganglien genannt werden. Die Zelle, die ihre Fasern aussendet, wird als präganglionäre Zelle bezeichnet, während die Zelle, deren Fasern das Ganglion verlassen, als postganglionäre Zelle bezeichnet wird. Wie bereits erwähnt, befinden sich die präganglionären Zellen des sympathischen Nervensystems zwischen dem ersten thorakalen Segment und dem dritten lumbalen Segment des Rückenmarks. Die postganglionären Zellen haben ihre Zellkörper in den Ganglien und senden ihre Axone zu den Zielorganen oder -drüsen. ⓘ
Zu den Ganglien gehören nicht nur die sympathischen Stämme, sondern auch die zervikalen Ganglien (superior, middle und inferior), die sympathische Nervenfasern zu den Organen des Kopfes und des Thorax senden, sowie die zöliakalen und mesenterialen Ganglien, die sympathische Fasern zum Darm senden. ⓘ
| Organ | Nerven | Ursprung der Wirbelsäule ⓘ |
|---|---|---|
| Magen |
|
T5, T6, T7, T8, T9, manchmal T10 |
| Zwölffingerdarm |
|
T5, T6, T7, T8, T9, manchmal T10 |
| Jejunum und Ileum |
|
T5, T6, T7, T8, T9 |
| Milz |
|
T6, T7, T8 |
| Gallenblase und Leber |
|
T6, T7, T8, T9 |
| Dickdarm |
|
|
| Pankreaskopf |
|
T8, T9 |
| Blinddarm |
|
T10 |
| Nieren und Harnleiter |
|
T11, T12 |
Das größte sympathische Paraganglion ist das Nebennierenmark. Hier ist das zweite Neuron eine neuroendokrine Zelle, die ihren Transmitter an das Blut abgibt, also als Hormon freisetzt. Über den Blutkreislauf bindet es dann an die adrenergen Rezeptoren der Zellen der Effektororgane, z. B. Herz. ⓘ
Übertragung von Informationen
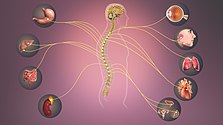
Botschaften durchlaufen das sympathische Nervensystem in einem bidirektionalen Fluss. Efferente Botschaften können gleichzeitig Veränderungen in verschiedenen Teilen des Körpers auslösen. So kann der Sympathikus beispielsweise die Herzfrequenz beschleunigen, die Bronchien erweitern, die Motilität (Bewegung) des Dickdarms verringern, die Blutgefäße verengen, die Peristaltik in der Speiseröhre verstärken, Pupillenerweiterung, Piloerektion (Gänsehaut) und Transpiration (Schwitzen) verursachen und den Blutdruck erhöhen. Eine Ausnahme bilden bestimmte Blutgefäße wie die der Gehirn- und Herzkranzgefäße, die sich bei einer Erhöhung des Sympathikustonus erweitern (und nicht verengen). Dies liegt an einer proportionalen Zunahme der Präsenz von β2-Adrenorezeptoren anstelle von α1-Rezeptoren. β2-Rezeptoren fördern die Gefäßerweiterung und nicht die Verengung wie α1-Rezeptoren. Eine alternative Erklärung ist, dass die primäre (und direkte) Wirkung der sympathischen Stimulation auf die Koronararterien eine Vasokonstriktion ist, gefolgt von einer sekundären Vasodilatation, die durch die Freisetzung von gefäßerweiternden Metaboliten aufgrund der sympathisch erhöhten kardialen Inotropie und Herzfrequenz verursacht wird. Diese durch die primäre Vasokonstriktion hervorgerufene sekundäre Vasodilatation wird als funktionelle Sympatholyse bezeichnet, deren Gesamteffekt auf die Koronararterien eine Dilatation ist. ⓘ
Die Zielsynapse des postganglionären Neurons ist durch adrenerge Rezeptoren vermittelt und wird entweder durch Noradrenalin oder Adrenalin aktiviert. ⓘ
Funktion
| Organ | Wirkung |
|---|---|
| Auge | Erweitert |
| Herz | Erhöht Rate und Kraft der Kontraktion |
| Lunge | Erweitert die Bronchiolen durch zirkulierendes Adrenalin |
| Blutgefäße | Erweitert die Skelettmuskulatur |
| Verdauungsapparat | Verengt sich in den Magen-Darm-Organen |
| Schweißdrüsen | Aktiviert die Sudomotorik und die Schweißsekretion |
| Verdauungstrakt | Hemmt die Peristaltik |
| Niere | Erhöht die Reninausschüttung |
| Penis | hemmt die Tumeszenz |
| Ductus deferens | Fördert den Samenerguss vor der Ejakulation |
Das sympathische Nervensystem ist für die Auf- und Abwärtsregulierung vieler homöostatischer Mechanismen in lebenden Organismen verantwortlich. Fasern des SYNS innervieren Gewebe in fast allen Organsystemen und sorgen zumindest für eine gewisse Regulierung so unterschiedlicher Funktionen wie Pupillendurchmesser, Darmmotilität und Leistung und Funktion des Harnsystems. Am bekanntesten ist es vielleicht für die Vermittlung der neuronalen und hormonellen Stressreaktion, die gemeinhin als Kampf-oder-Flucht-Reaktion bekannt ist. Diese Reaktion ist auch als sympatho-adrenale Reaktion des Körpers bekannt, da die präganglionären sympathischen Fasern, die im Nebennierenmark enden (aber auch alle anderen sympathischen Fasern), Acetylcholin absondern, das die große Sekretion von Adrenalin (Epinephrin) und in geringerem Maße von Noradrenalin (Norepinephrin) aktiviert. Diese Reaktion, die in erster Linie auf das Herz-Kreislauf-System einwirkt, wird also direkt durch Impulse vermittelt, die über das sympathische Nervensystem übertragen werden, und indirekt durch Katecholamine, die vom Nebennierenmark ausgeschüttet werden. ⓘ
Das sympathische Nervensystem ist dafür verantwortlich, den Körper vor allem in überlebensbedrohlichen Situationen auf Aktion zu trimmen. Ein Beispiel dafür sind die Momente vor dem Aufwachen, in denen der Ausfluss des Sympathikus spontan ansteigt, um sich auf eine Aktion vorzubereiten. ⓘ
Die Stimulation des sympathischen Nervensystems führt zu einer Vasokonstriktion der meisten Blutgefäße, einschließlich vieler Gefäße in der Haut, im Verdauungstrakt und in den Nieren. Dies geschieht durch die Aktivierung von Alpha-1-adrenergen Rezeptoren durch Noradrenalin, das von postganglionären sympathischen Neuronen freigesetzt wird. Diese Rezeptoren sind im gesamten Gefäßsystem des Körpers vorhanden, werden jedoch während einer sympathoadrenalen Reaktion durch adrenerge Beta-2-Rezeptoren (die durch die Adrenalinausschüttung der Nebennieren stimuliert werden) in der Skelettmuskulatur, im Herzen, in der Lunge und im Gehirn gehemmt und ausgeglichen. Der Nettoeffekt ist eine Umleitung des Blutes aus den Organen, die für das unmittelbare Überleben des Organismus nicht notwendig sind, und ein Anstieg des Blutflusses zu den Organen, die an intensiver körperlicher Aktivität beteiligt sind. ⓘ
Empfindung
Die afferenten Fasern des autonomen Nervensystems, die sensorische Informationen von den inneren Organen des Körpers an das zentrale Nervensystem (oder ZNS) zurückleiten, sind nicht wie die efferenten Fasern in parasympathische und sympathische Fasern unterteilt. Stattdessen werden die autonomen sensorischen Informationen von allgemeinen viszeralen afferenten Fasern weitergeleitet. ⓘ
Allgemeine viszerale afferente Empfindungen sind meist unbewusste viszerale motorische Reflexempfindungen von Hohlorganen und Drüsen, die an das ZNS weitergeleitet werden. Während die unbewussten Reflexbögen normalerweise nicht nachweisbar sind, können sie in bestimmten Fällen Schmerzempfindungen an das ZNS senden, die als Referenzschmerz maskiert werden. Wenn sich die Peritonealhöhle entzündet oder der Darm plötzlich gedehnt wird, interpretiert der Körper den afferenten Schmerzreiz als somatischen Ursprung. Dieser Schmerz ist in der Regel nicht lokalisiert. Der Schmerz bezieht sich in der Regel auch auf Dermatome, die sich auf der gleichen Spinalnervenebene befinden wie die viszerale afferente Synapse. ⓘ
Beziehung zum parasympathischen Nervensystem
Zusammen mit der anderen Komponente des autonomen Nervensystems, dem Parasympathikus, ist der Sympathikus an der Steuerung der meisten inneren Organe des Körpers beteiligt. Es wird angenommen, dass die Reaktion auf Stress - wie die Flucht-oder-Kampf-Reaktion - durch den Sympathikus ausgelöst wird und dem Parasympathikus entgegenwirkt, der für die Aufrechterhaltung des Körpers in Ruhe sorgt. Die umfassenden Funktionen sowohl des Parasympathikus als auch des Sympathikus sind nicht so eindeutig, aber dies ist eine nützliche Faustregel. ⓘ
Störungen
Bei Herzinsuffizienz steigert der Sympathikus seine Aktivität, was zu einer erhöhten Kraft der Muskelkontraktionen führt, die wiederum das Schlagvolumen erhöht, sowie zu einer peripheren Vasokonstriktion zur Aufrechterhaltung des Blutdrucks. Diese Effekte beschleunigen jedoch das Fortschreiten der Krankheit und erhöhen schließlich die Sterblichkeit bei Herzinsuffizienz. ⓘ
Sympathikotonie ist ein stimulierter Zustand des sympathischen Nervensystems, der durch Gefäßspasmen, erhöhten Blutdruck und Gänsehaut gekennzeichnet ist. ⓘ
Wortherkunft
Der Begriff wurde von dem dänischen (aber in Paris tätigen) Anatomen Jacob Winslow (Winsløw, 1669–1760) erstmals im Zusammenhang mit Nerventätigkeit verwendet und in seinem Lehrbuch Exposition anatomique de la structure du corps humain verwendet. Er leitet sich von den altgriechischen Wörtern συμπαθεῖν sympatheín „mitleiden“ und συμπάθεια sympátheia „Mitempfindung“ ab und wurde in dieser Weise auch bereits von dem altgriechischen Arzt Hippokrates (um 460–370 v. Chr.) gebraucht. Der altgriechische Arzt Galenos (um 129–216 n. Chr.) ging von einer Art Mitfühlen zwischen verschiedenen Körperteilen aus. Siehe auch den medizingeschichtlichen Begriff der Sympathie. ⓘ
Der Name dieses Systems lässt sich auf den Begriff Sympathie im Sinne von "Verbindung zwischen Teilen" zurückführen, der erstmals von Galen medizinisch verwendet wurde. Im 18. Jahrhundert wandte Jacob B. Winslow den Begriff speziell auf die Nerven an. ⓘ
Funktionelle Aspekte
Zielgewebe des Sympathikus sind vor allem die glatte Muskulatur der Blutgefäße und Drüsen. Wie die übrigen Anteile des vegetativen Nervensystems steuert der Sympathikus lebenswichtige Vorgänge. Diese Regulation erfolgt weitgehend ohne bewusste Wahrnehmung und kann kaum willentlich beeinflusst werden. ⓘ
Der Sympathikus bewirkt insgesamt eine Leistungssteigerung des Organismus (Ergotropie). Er versetzt den Körper in hohe Leistungsbereitschaft, bereitet ihn auf Angriff oder Flucht oder andere außergewöhnliche Anstrengungen vor (→ Stressreaktion). ⓘ
Er steigert:
- Herztätigkeit
- Blutdruck
- Durchblutung und Tonus der Herz- und Skelettmuskulatur
- Glykolyse (Bereitstellung von Energie durch Abbau von Kohlenhydraten)
- Stoffwechsel. ⓘ
Er hemmt dafür andere, für die unmittelbare Aktivität nicht unbedingt erforderliche Vorgänge, wie z. B. die Darmtätigkeit. In der Haut, Darm und insbesondere den Nieren verringert er die Durchblutung, indem er dort die Gefäße verengt. ⓘ
Außerdem hat er Einfluss auf die:
- Lungenfunktion (Erweiterung der Bronchien)
- Blasenfunktion (bewirkt die Kontinenz)
- Geschlechtsorgane (bewirkt u. a. die Ejakulation beim Mann und den Orgasmus bei der Frau)
- inneren Augenmuskeln (Pupillenerweiterung, Mydriasis)
- Sekretion der Drüsen (Steigerung der Schweißdrüsensekretion und Adrenalinausschüttung im Nebennierenmark, Minderung der Speichel- und Bauchspeicheldrüsensekretion). ⓘ
Ältere Literatur
- Günter Clauser: Vegetative Störungen und klinische Psychotherapie. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 1218–1297, hier S. 1218–1229 (Die Organisation des vegetativen Nervensystems). ⓘ
