Botulismus
| Botulismus ⓘ | |
|---|---|
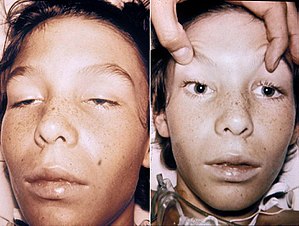 | |
| Ein 14-Jähriger mit Botulismus, gekennzeichnet durch eine Schwäche der Augenmuskeln und hängende Augenlider (linkes Bild) sowie erweiterte und unbewegliche Pupillen (rechtes Bild). Der Jugendliche war bei vollem Bewusstsein. | |
| Aussprache |
|
| Fachgebiet | Infektionskrankheiten, Gastroenterologie |
| Symptome | Schwäche, Sehstörungen, Müdigkeit, Schwierigkeiten beim Sprechen |
| Komplikationen | Versagen der Atemwege |
| Gewöhnlicher Ausbruch | 12 bis 72 Stunden |
| Dauer | Variabel |
| Ursachen | Clostridium botulinum |
| Diagnostische Methode | Nachweis der Bakterien oder ihres Toxins |
| Differentialdiagnose | Myasthenia gravis, Guillain-Barré-Syndrom, Amyotrophe Lateralsklerose, Lambert-Eaton-Syndrom |
| Vorbeugung | Richtige Nahrungszubereitung, kein Honig für Kinder unter einem Jahr |
| Behandlung | Antitoxin, Antibiotika, mechanische Beatmung |
| Prognose | ~7,5 % Sterberisiko |
Botulismus ist eine seltene und potenziell tödliche Krankheit, die durch ein Toxin verursacht wird, das von dem Bakterium Clostridium botulinum produziert wird. Die Krankheit beginnt mit Schwäche, verschwommenem Sehen, Müdigkeit und Schwierigkeiten beim Sprechen. Danach kann eine Schwäche der Arme, der Brustmuskulatur und der Beine folgen. Erbrechen, Schwellungen des Bauches und Durchfall können ebenfalls auftreten. Die Krankheit beeinträchtigt normalerweise weder das Bewusstsein noch verursacht sie Fieber. ⓘ
Botulismus kann auf verschiedene Weise verbreitet werden. Die bakteriellen Sporen, die die Krankheit verursachen, sind sowohl im Boden als auch im Wasser verbreitet. Sie produzieren das Botulinumtoxin, wenn sie einem niedrigen Sauerstoffgehalt und bestimmten Temperaturen ausgesetzt sind. Lebensmittelbotulismus tritt auf, wenn Lebensmittel verzehrt werden, die das Toxin enthalten. Säuglingsbotulismus tritt auf, wenn sich die Bakterien im Darm entwickeln und das Toxin freisetzen. Dies geschieht in der Regel nur bei Kindern im Alter von weniger als sechs Monaten, da sich die Schutzmechanismen erst nach diesem Zeitraum entwickeln. Wundbotulismus tritt am häufigsten bei Personen auf, die Straßendrogen injizieren. In diesem Fall dringen die Sporen in eine Wunde ein und setzen in Abwesenheit von Sauerstoff das Toxin frei. Es wird nicht direkt von Mensch zu Mensch übertragen. Die Diagnose wird durch den Nachweis des Toxins oder der Bakterien bei der betreffenden Person bestätigt. ⓘ
Die Vorbeugung erfolgt in erster Linie durch die richtige Zubereitung von Lebensmitteln. Die Bakterien, nicht aber die Sporen, werden durch Erhitzen auf mehr als 85 °C (185 °F) für mehr als 5 Minuten zerstört. Honig kann den Erreger enthalten und sollte daher nicht an Kinder unter 12 Monaten verfüttert werden. Die Behandlung erfolgt mit einem Antitoxin. Bei Personen, die nicht mehr selbstständig atmen können, kann eine monatelange mechanische Beatmung erforderlich sein. Bei Wundbotulismus können Antibiotika eingesetzt werden. Der Tod tritt bei 5 bis 10 % der Menschen ein. Botulismus befällt auch viele andere Tiere. Das Wort stammt vom lateinischen botulus, was Wurst bedeutet. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| A05.1 | Botulismus – Klassische Lebensmittelvergiftung durch Clostridium botulinum |
| ICD-10 online (WHO-Version 2019) | |
Botulismus (von lateinisch botulus ‚Wurst‘), auch Fleischvergiftung, Wurstvergiftung oder Allantiasis (von altgriechisch ἀλλᾶς ‚Wurst‘) genannt, ist eine lebensbedrohliche Vergiftung, die von Botulinumtoxin (auch Botulismus-Toxin) verursacht wird. Dieser Giftstoff wird vom Bakterium Clostridium botulinum, das 1896 in Schinkenresten durch den Bakteriologen Emile van Ermengem als Verursacher nachgewiesen wurde, produziert. Meist wird die durch Lähmungen der Augenmuskeln und bulbären Zentren (vgl. Bulbärhirnsyndrom) charakterisierte Vergiftung durch verdorbenes Fleisch (auch Fisch und Wurst) oder nicht fachgerecht eingekochtes Gemüse hervorgerufen. In der Lebensmittelherstellung wird das Wachstum des Bakteriums durch Pökeln oder Hitzesterilisation verhindert. ⓘ
Man unterscheidet zwischen der Erkrankung beim Menschen und beim Rind. Die Inkubationszeit (Ausbruchszeit nach der Infektion) beträgt beim Menschen in der Regel 12 bis 36 Stunden, kann aber auch kürzer oder länger sein, d. h. zwischen zwei Stunden und 14 Tagen liegen. ⓘ
Anzeichen und Symptome
Die Muskelschwäche bei Botulismus beginnt typischerweise in den Muskeln, die von den Hirnnerven versorgt werden - einer Gruppe von zwölf Nerven, die die Augenbewegungen, die Gesichtsmuskeln und die Muskeln für das Kauen und Schlucken steuern. Doppeltsehen, das Herabhängen beider Augenlider, Verlust der Mimik und Schluckstörungen können daher auftreten. Neben der Beeinträchtigung der willkürlichen Muskeln kann es auch zu Störungen im autonomen Nervensystem kommen. Dies äußert sich in Form von trockenem Mund und Rachen (aufgrund der verminderten Speichelproduktion), posturaler Hypotonie (verminderter Blutdruck beim Stehen, mit der Folge von Benommenheit und dem Risiko von Ohnmachtsanfällen) und schließlich Verstopfung (aufgrund der verminderten Vorwärtsbewegung des Darminhalts). Einige der Toxine (B und E) lösen auch Übelkeit, Erbrechen und Schwierigkeiten beim Sprechen aus. Die Schwäche breitet sich dann auf die Arme (von den Schultern bis zu den Unterarmen) und die Beine (wiederum von den Oberschenkeln bis zu den Füßen) aus. ⓘ
Schwerer Botulismus führt zu einer eingeschränkten Bewegung der Atemmuskulatur und damit zu Problemen beim Gasaustausch. Dies kann sich als Dyspnoe (Atemnot) bemerkbar machen, kann aber in schweren Fällen aufgrund der Ansammlung von nicht ausgeatmetem Kohlendioxid und der daraus resultierenden depressiven Wirkung auf das Gehirn zu Atemversagen führen. Dies kann unbehandelt zum Atemstillstand und zum Tod führen. ⓘ
Kliniker stellen sich die Symptome des Botulismus häufig in Form einer klassischen Trias vor: Bulbärparese und absteigende Lähmung, Fieberfreiheit und klare Sinne und mentaler Status ("clear sensorium"). ⓘ
Erstmals genau beschrieben wurde die Krankheit von dem Dichter und Weinsberger Amtsarzt Justinus Kerner 1820. Die Giftwirkung beruht auf der Blockade der Signalübertragung zwischen Nerven und Muskeln. Die Ausschüttung von Acetylcholin wird gehemmt. Zuerst sind meist die Augenmuskeln betroffen, der Patient sieht verschwommen und/oder doppelt, die Augen fallen immer wieder zu und die Pupillen sind geweitet. Im weiteren Krankheitsverlauf sind Lippen-, Zungen-, Gaumen- und Kehlkopfmuskel betroffen, es kommt zu starker Mundtrockenheit (dadurch Durst), Sprech- und Schluckstörungen. Die betroffene Person hat hierbei typischerweise kein Fieber. In schweren Fällen breitet sich die Lähmung vom Kopf absteigend auf die Muskulatur der inneren Organe aus, es kommt zu Erbrechen, Durchfall, später Verstopfung und Bauchkrämpfen, schließlich durch Lähmung der Herz- und Atemmuskulatur zum Tod durch Ersticken oder Herzstillstand. ⓘ
Aufgrund der Seltenheit der Erkrankung und der Vielzahl scheinbar zusammenhangloser Symptome gibt es häufig Probleme bei der Differentialdiagnose. ⓘ
Säuglingsbotulismus
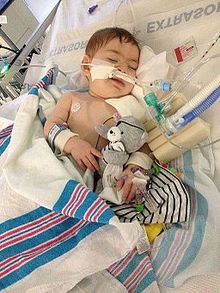
Säuglingsbotulismus (auch Floppy-Baby-Syndrom genannt) wurde erstmals 1976 erkannt und ist die häufigste Form von Botulismus in den Vereinigten Staaten. Säuglinge sind im ersten Lebensjahr anfällig für Säuglingsbotulismus, wobei mehr als 90 % der Fälle bei Säuglingen unter sechs Monaten auftreten. Säuglingsbotulismus entsteht durch die Aufnahme von C. botulinum-Sporen und die anschließende Besiedlung des Dünndarms. Der Säuglingsdarm kann kolonisiert werden, wenn die Zusammensetzung der Darmmikroflora (Normalflora) nicht ausreicht, um das Wachstum von C. botulinum kompetitiv zu hemmen, und der Gehalt an Gallensäuren (die normalerweise das Wachstum von Clostridien hemmen) niedriger ist als im späteren Leben. ⓘ
Durch das Wachstum der Sporen wird Botulinumtoxin freigesetzt, das dann in den Blutkreislauf aufgenommen und im ganzen Körper verteilt wird und durch die Blockierung der Freisetzung von Acetylcholin an der neuromuskulären Verbindung Lähmungen verursacht. Zu den typischen Symptomen des Säuglingsbotulismus gehören Verstopfung, Lethargie, Schwäche, Schwierigkeiten beim Füttern und ein veränderter Schrei, der oft zu einer vollständigen absteigenden schlaffen Lähmung führt. Obwohl Verstopfung in der Regel das erste Symptom von Säuglingsbotulismus ist, wird es häufig übersehen. ⓘ
Honig ist ein bekanntes Reservoir für C. botulinum-Sporen in der Nahrung und wurde mit Säuglingsbotulismus in Verbindung gebracht. Aus diesem Grund wird Honig für Säuglinge unter einem Jahr nicht empfohlen. Man geht jedoch davon aus, dass die meisten Fälle von Botulismus bei Säuglingen durch die Aufnahme der Sporen aus der natürlichen Umgebung verursacht werden. Clostridium botulinum ist ein ubiquitäres, im Boden lebendes Bakterium. Viele Säuglingsbotulismus-Patienten leben nachweislich in der Nähe einer Baustelle oder eines Bereichs, in dem der Boden gestört wurde. ⓘ
Säuglingsbotulismus wurde in 49 von 50 US-Bundesstaaten (mit Ausnahme von Rhode Island) gemeldet, und Fälle wurden in 26 Ländern auf fünf Kontinenten festgestellt. ⓘ
Komplikationen
Säuglingsbotulismus hat keine langfristigen Nebenwirkungen. ⓘ
Botulismus kann zum Tod durch Atemstillstand führen. In den letzten 50 Jahren ist jedoch der Anteil der Patienten mit Botulismus, die sterben, aufgrund einer verbesserten unterstützenden Behandlung von etwa 50 % auf 7 % gesunken. Ein Patient mit schwerem Botulismus kann mechanische Beatmung (Unterstützung der Atmung durch ein Beatmungsgerät) sowie intensive medizinische und pflegerische Betreuung benötigen, manchmal für mehrere Monate. Nach der Entlassung aus dem Krankenhaus kann eine Rehabilitationstherapie erforderlich sein. ⓘ
Ursache

Clostridium botulinum ist ein anaerobes, grampositives, sporenbildendes Stäbchen. Botulinumtoxin ist eines der stärksten bekannten Toxine: Etwa ein Mikrogramm ist für den Menschen tödlich, wenn es eingeatmet wird. Es wirkt durch Blockierung der Nervenfunktion (neuromuskuläre Blockade), indem es die Freisetzung des erregenden Neurotransmitters Acetylcholin aus der präsynaptischen Membran der neuromuskulären Verbindungen im somatischen Nervensystem hemmt. Dies führt zu Lähmungen. Fortgeschrittener Botulismus kann durch die Lähmung der Brustmuskulatur eine Atemlähmung verursachen, die bis zum Atemstillstand führen kann. Außerdem wird die Freisetzung von Acetylcholin aus den präsynaptischen Membranen der muskarinischen Nervensynapsen blockiert. Dies kann zu einer Vielzahl der oben beschriebenen autonomen Anzeichen und Symptome führen. ⓘ
In allen Fällen wird die Krankheit durch das Botulinumtoxin verursacht, das von dem Bakterium C. botulinum unter anaeroben Bedingungen produziert wird, und nicht durch das Bakterium selbst. Das Schädigungsmuster entsteht dadurch, dass das Toxin zuerst die Nerven trifft, die mit einer höheren Frequenz feuern (depolarisieren). ⓘ
Die Mechanismen, über die Botulinumtoxin in den menschlichen Körper gelangt, werden im Folgenden beschrieben. ⓘ
Besiedlung des Darms
Die in den westlichen Ländern am häufigsten auftretende Form ist der Säuglingsbotulismus. Er tritt bei Säuglingen auf, die in den ersten Lebensjahren mit dem Bakterium im Dünndarm kolonisiert werden. Das Bakterium produziert dann das Toxin, das in den Blutkreislauf aufgenommen wird. Der Verzehr von Honig während des ersten Lebensjahres wurde als Risikofaktor für Säuglingsbotulismus identifiziert; er spielt bei einem Fünftel aller Fälle eine Rolle. Die Erwachsenenform des Säuglingsbotulismus wird als Erwachsenen-Darmtoxämie bezeichnet und ist äußerst selten. ⓘ
Lebensmittel
Die häufigste Ursache für lebensmittelbedingten Botulismus ist das Toxin, das von dem Bakterium in unsachgemäß konservierten Lebensmittelbehältern produziert wird. Fisch, der ohne den Salz- oder Säuregehalt einer essigsäure- und natriumhaltigen Salzlake eingelegt wurde, sowie geräucherter Fisch, der bei zu hohen Temperaturen gelagert wurde, stellen ebenso ein Risiko dar wie unsachgemäß konservierte Lebensmittel. ⓘ
Lebensmittelbedingter Botulismus entsteht durch kontaminierte Lebensmittel, in denen C. botulinum-Sporen unter sauerstoffarmen Bedingungen keimen konnten. Dies geschieht typischerweise bei unsachgemäß zubereiteten, hausgemachten Konserven und fermentierten Gerichten ohne ausreichenden Salz- oder Säuregehalt. Da häufig mehrere Personen Lebensmittel aus der gleichen Quelle verzehren, ist es üblich, dass mehr als eine Person gleichzeitig betroffen ist. Die Symptome treten in der Regel 12-36 Stunden nach dem Essen auf, können aber auch innerhalb von 6 Stunden bis 10 Tagen auftreten. ⓘ
Wunde
Wundbotulismus entsteht durch die Kontamination einer Wunde mit den Bakterien, die dann das Toxin in den Blutkreislauf absondern. Seit den 1990er Jahren tritt dies häufiger bei intravenösem Drogenkonsum auf, insbesondere bei Konsumenten von schwarzem Teer und bei Personen, die Heroin in die Haut statt in die Venen injizieren. Der Wundbotulismus macht 29 % der Fälle aus. ⓘ
Inhalation
Vereinzelte Fälle von Botulismus wurden nach dem Einatmen durch Laborpersonal beschrieben. ⓘ
Injektion
Die Symptome des Botulismus können auch außerhalb der Injektionsstelle des Botulinumtoxins auftreten. Dazu können Kraftverlust, verschwommenes Sehen, Stimmveränderung oder Atemprobleme gehören, die zum Tod führen können. Der Ausbruch kann Stunden bis Wochen nach einer Injektion erfolgen. Dies tritt in der Regel nur bei ungeeigneten Stärken von Botulinumtoxin für kosmetische Zwecke oder aufgrund der höheren Dosen auf, die zur Behandlung von Bewegungsstörungen verwendet werden. Nach einer Überprüfung im Jahr 2008 fügte die FDA diese Bedenken als Warnhinweis hinzu. ⓘ
Mechanismus
Bei dem Toxin handelt es sich um das Protein Botulinumtoxin, das unter anaeroben Bedingungen (unter Ausschluss von Sauerstoff) von dem Bakterium Clostridium botulinum produziert wird. ⓘ
Clostridium botulinum ist ein großer anaerober gram-positiver Bazillus, der subterminale Endosporen bildet. ⓘ
Es gibt acht serologische Varietäten des Bakteriums, die mit den Buchstaben A bis H bezeichnet werden. Das Toxin aller dieser Varietäten wirkt auf die gleiche Weise und ruft ähnliche Symptome hervor: Die motorischen Nervenenden werden an der Freisetzung von Acetylcholin gehindert, was zu schlaffen Lähmungen und Symptomen wie verschwommenem Sehen, Ptosis, Übelkeit, Erbrechen, Durchfall oder Verstopfung, Krämpfen und Atembeschwerden führt. ⓘ
Botulinumtoxin wird in acht Neurotoxine unterteilt (bezeichnet als Typ A, B, C [C1, C2], D, E, F und G), die sich antigenisch und serologisch unterscheiden, aber strukturell ähnlich sind. Botulismus beim Menschen wird hauptsächlich durch die Typen A, B, E und (selten) F verursacht. Die Typen C und D verursachen nur bei anderen Tieren Toxizität. ⓘ
Im Oktober 2013 gaben Wissenschaftler die Entdeckung des Typs H bekannt, des ersten neuen Botulismus-Neurotoxins, das seit vierzig Jahren gefunden wurde. Weitere Untersuchungen ergaben jedoch, dass es sich bei Typ H um ein chimäres Toxin handelt, das sich aus Teilen der Typen F und A (FA) zusammensetzt. ⓘ
Einige Typen erzeugen einen charakteristischen Fäulnisgeruch und verdauen Fleisch (Typ A und einige der Typen B und F); diese gelten als proteolytisch; Typ E und einige Typen von B, C, D und F sind nicht proteolytisch und können unentdeckt bleiben, da sie keinen starken Geruch haben. ⓘ
Wenn die Bakterien unter Stress stehen, entwickeln sie Sporen, die inert sind. Ihr natürlicher Lebensraum ist der Boden, der Schlamm, der das Bodensediment von Flüssen, Seen, Küstengewässern und Ozeanen bildet, während einige Arten natürliche Bewohner des Darmtrakts von Säugetieren (z. B. Pferde, Rinder, Menschen) sind und in deren Ausscheidungen vorkommen. Die Sporen können in ihrer inerten Form viele Jahre lang überleben. ⓘ
Das Toxin wird von den Bakterien produziert, wenn die Umweltbedingungen für die Vermehrung und das Wachstum der Sporen günstig sind, aber das Gen, das für das Toxinprotein kodiert, wird von einem Virus oder Phagen getragen, der die Bakterien infiziert. Leider ist nur wenig über die natürlichen Faktoren bekannt, die die Phageninfektion und -vermehrung in den Bakterien steuern. ⓘ
Die Sporen benötigen warme Temperaturen, eine Proteinquelle, eine anaerobe Umgebung und Feuchtigkeit, um aktiv zu werden und Toxin zu produzieren. In der freien Natur bieten zersetzende Vegetation und wirbellose Tiere in Verbindung mit warmen Temperaturen ideale Bedingungen für die Aktivierung der Botulismusbakterien und die Bildung von Toxinen, die Futtervögel und andere Tiere beeinträchtigen können. Die Sporen werden durch Kochen nicht abgetötet, aber Botulismus ist ungewöhnlich, weil für die Produktion von Botulinumtoxin aus C. botulinum-Sporen besondere, seltene Bedingungen erforderlich sind, darunter eine anaerobe, salz-, säure- und zuckerarme Umgebung bei Umgebungstemperatur. ⓘ
Botulinum hemmt im Nervensystem die Freisetzung von Acetylcholin, einem Neurotransmitter, der für die Kommunikation zwischen Motoneuronen und Muskelzellen verantwortlich ist. Alle Formen von Botulismus führen zu Lähmungen, die typischerweise mit den Gesichtsmuskeln beginnen und sich dann auf die Gliedmaßen ausbreiten. Bei schweren Formen führt der Botulismus zu einer Lähmung der Atemmuskulatur und verursacht Atemstillstand. Angesichts dieser lebensbedrohlichen Komplikation werden alle Verdachtsfälle von Botulismus als medizinische Notfälle behandelt, und in der Regel werden Beamte des öffentlichen Gesundheitswesens eingeschaltet, um die Quelle zu ermitteln und Maßnahmen zu ergreifen, um das Auftreten weiterer Fälle zu verhindern. ⓘ
Botulinumtoxin A, C und E spalten das SNAP-25, was letztlich zu Lähmungen führt. ⓘ
| Typ | Betroffene Spezies/ Gruppe |
Verbreitung | Toxisch f. Menschen |
|---|---|---|---|
| A | Mensch Küken |
USA | ja |
| B | Mensch „Kinder-Botulismus“ Pferde, Rinder |
Europa | ja |
| C1 | Wasservögel | weltweit | nein |
| C2 | Rinder, Pferde, Nerze | weltweit | nein |
| D | Rinder, Geflügel | weltweit | nein |
| E | Mensch | weltweit | ja |
| F | Mensch | weltweit | ja |
| G | Vergiftungsfälle bisher unbekannt von Clostridium argentinense |
– | nein |
Clostridium botulinum wächst wie alle Clostridien nur anaerob, d. h. unter Luftabschluss. Es vermehrt sich rasch in Tierkadavern, selten auch in eiweißhaltigem Pflanzenmaterial (z. B. mit Erde kontaminierte Hülsenfrüchte in ungenügend erhitzten Konserven). Gelangen Tierkadaver z. B. in Heu oder Silage, werden die Futtermittel mit Botulinumtoxinen kontaminiert. ⓘ
Diagnose
Bei Botulismus bei Säuglingen sollte die Diagnose anhand von Anzeichen und Symptomen gestellt werden. Die Bestätigung der Diagnose erfolgt durch Untersuchung einer Stuhl- oder Klistierprobe mit dem Maus-Bioassay. ⓘ
Bei Menschen, deren Anamnese und körperliche Untersuchung auf Botulismus hindeuten, reichen diese Hinweise oft nicht aus, um eine Diagnose zu stellen. Andere Krankheiten wie das Guillain-Barré-Syndrom, Schlaganfall und Myasthenia gravis können ähnlich aussehen wie Botulismus, und es können spezielle Tests erforderlich sein, um diese anderen Krankheiten auszuschließen. Diese Tests können eine Gehirnuntersuchung, eine Liquoruntersuchung, einen Nervenleitungstest (Elektromyographie oder EMG) und einen Edrophoniumchlorid-Test (Tensilon) für Myasthenia gravis umfassen. Eine eindeutige Diagnose kann gestellt werden, wenn Botulinumtoxin in der Nahrung, im Magen- oder Darminhalt, im Erbrochenen oder im Stuhl nachgewiesen wird. Gelegentlich wird das Toxin in perakuten Fällen auch im Blut nachgewiesen. Botulinumtoxin lässt sich mit verschiedenen Techniken nachweisen, u. a. mit Enzymimmunoassays (ELISA), Elektrochemilumineszenztests (ECL) und Inokulations- oder Fütterungsversuchen mit Mäusen. Die Toxine können mit Neutralisationstests an Mäusen typisiert werden. Beim toxisch-infektiösen Botulismus kann der Organismus aus Geweben kultiviert werden. Auf Eigelbmedium zeigen toxinproduzierende Kolonien in der Regel eine Oberflächeniriszenz, die über die Kolonie hinausreicht. ⓘ
Vorbeugung
Obwohl die vegetative Form des Bakteriums durch Kochen abgetötet wird, wird die Spore selbst nicht durch die Temperaturen abgetötet, die beim normalen Kochen auf Meereshöhe erreicht werden, so dass sie frei wachsen und erneut das Toxin produzieren kann, wenn die Bedingungen günstig sind. ⓘ
Eine empfohlene Vorbeugungsmaßnahme gegen Säuglingsbotulismus besteht darin, Säuglingen unter 12 Monaten keinen Honig zu geben, da Botulinumsporen häufig vorhanden sind. Bei älteren Kindern und Erwachsenen unterdrücken die normalen Darmbakterien die Entwicklung von C. botulinum. ⓘ
Kommerzielle Konserven müssen in einem Schnellkochtopf bei 121 °C (250 °F) 3 Minuten lang mit Botulinum gekocht werden und verursachen daher nur selten Botulismus, aber es gab bemerkenswerte Ausnahmen. Zwei davon waren der Ausbruch von Lachs aus Alaska im Jahr 1978 und der Ausbruch bei Castleberry's Food Company im Jahr 2007. Lebensmittelbotulismus ist jedoch die seltenste Form, die nur etwa 15 % der Fälle (USA) ausmacht, und wurde häufiger durch selbst eingemachte Lebensmittel mit geringem Säuregehalt verursacht, wie Karottensaft, Spargel, grüne Bohnen, Rüben und Mais. Ausbrüche von Botulismus sind jedoch auch auf ungewöhnlichere Quellen zurückzuführen. Im Juli 2002 aßen vierzehn Alaskaner Muktuk (Walfleisch) von einem gestrandeten Wal, und acht von ihnen entwickelten Symptome von Botulismus, wobei zwei von ihnen eine mechanische Beatmung benötigten. ⓘ
Andere, viel seltenere Infektionsquellen (in den USA etwa alle zehn Jahre) sind Knoblauch oder Kräuter, die in Öl ohne Säuerung gelagert werden, Chilischoten, unsachgemäß behandelte, in Alufolie eingewickelte Ofenkartoffeln, Tomaten und selbst eingemachter oder fermentierter Fisch. ⓘ
Beim Einmachen oder Konservieren von Lebensmitteln zu Hause sollte auf Hygiene, Druck, Temperatur, Kühlung und Lagerung geachtet werden. Bei der Herstellung von Konserven für den Hausgebrauch sollten nur säurehaltige Früchte wie Äpfel, Birnen, Steinobst und Beeren verwendet werden. Tropische Früchte und Tomaten haben einen geringen Säuregehalt und müssen vor dem Einmachen mit Säure versetzt werden. ⓘ
Lebensmittel mit niedrigem Säuregehalt haben einen pH-Wert von mehr als 4,6. Dazu gehören rotes Fleisch, Meeresfrüchte, Geflügel, Milch und alle frischen Gemüse mit Ausnahme der meisten Tomaten. Die meisten Mischungen aus säurearmen und sauren Lebensmitteln haben ebenfalls einen pH-Wert über 4,6, es sei denn, die Rezepte enthalten genügend Zitronensaft, Zitronensäure oder Essig, um sie sauer zu machen. Saure Lebensmittel haben einen pH-Wert von 4,6 oder weniger. Dazu gehören Obst, Essiggurken, Sauerkraut, Konfitüren, Gelees, Marmeladen und Fruchtbutter. ⓘ
Obwohl Tomaten in der Regel zu den sauren Lebensmitteln gezählt werden, gibt es inzwischen einige, die einen pH-Wert von etwas über 4,6 aufweisen. Auch Feigen haben einen pH-Wert von etwas über 4,6. Wenn sie als saure Lebensmittel konserviert werden sollen, müssen diese Produkte daher mit Zitronensaft oder Zitronensäure auf einen pH-Wert von 4,6 oder weniger gesäuert werden. Richtig gesäuerte Tomaten und Feigen sind saure Lebensmittel und können gefahrlos in einer Konservenfabrik mit kochendem Wasser verarbeitet werden. ⓘ
Mit frischem Knoblauch oder Kräutern aufgegossene Öle sollten angesäuert und gekühlt werden. Kartoffeln, die in Alufolie eingewickelt gebacken wurden, sollten bis zum Verzehr warm gehalten oder gekühlt werden. Da das Botulismustoxin durch hohe Temperaturen zerstört wird, sollten Konserven vor dem Verzehr 10 Minuten lang gekocht werden. Metalldosen mit Lebensmitteln, in denen Bakterien wachsen, können sich aufgrund der Gasproduktion durch das Bakterienwachstum nach außen wölben, oder die Lebensmittel im Inneren können schaumig sein oder einen schlechten Geruch aufweisen; solche Dosen mit einem dieser Anzeichen sollten weggeworfen werden. ⓘ
Alle Behälter mit Lebensmitteln, die hitzebehandelt wurden und von denen man annimmt, dass sie luftdicht sind, die aber Anzeichen aufweisen, dass sie es nicht sind, z. B. Metalldosen mit stechenden Löchern durch Rost oder mechanische Beschädigung, sollten weggeworfen werden. Eine Kontamination eines Lebensmittels in Dosen ausschließlich mit C. botulinum darf keine optischen Mängel am Behältnis, wie z. B. Ausbeulungen, verursachen. Als Indikatoren für die Lebensmittelsicherheit sollten nur die Gewährleistung einer ausreichenden thermischen Verarbeitung während der Produktion und das Fehlen eines Weges für eine spätere Kontamination herangezogen werden. ⓘ
Der Zusatz von Nitriten und Nitraten zu verarbeitetem Fleisch wie Schinken, Speck und Würstchen verringert das Wachstum und die Toxinproduktion von C. botulinum. ⓘ
Impfstoff
Impfstoffe befinden sich in der Entwicklung, haben aber Nachteile, und in einigen Fällen besteht die Sorge, dass sie zu einer gefährlichen ursprünglichen Aktivität zurückkehren könnten. Im Jahr 2017 wurde an der Entwicklung eines besseren Impfstoffs gearbeitet, aber die US-amerikanische Gesundheitsbehörde FDA hat noch keinen Impfstoff gegen Botulismus zugelassen. ⓘ
Behandlung
Botulismus wird in der Regel mit Botulismus-Antitoxin und unterstützenden Maßnahmen behandelt. ⓘ
Die unterstützende Behandlung von Botulismus umfasst die Überwachung der Atemfunktion. Atemversagen aufgrund von Lähmungen kann eine mechanische Beatmung für 2 bis 8 Wochen sowie intensive medizinische und pflegerische Betreuung erfordern. Nach dieser Zeit bessert sich die Lähmung im Allgemeinen, da sich neue neuromuskuläre Verbindungen bilden. ⓘ
In einigen abdominalen Fällen können die Ärzte versuchen, kontaminierte Nahrung, die sich noch im Verdauungstrakt befindet, durch Auslösen von Erbrechen oder Einläufe zu entfernen. Wunden sollten behandelt werden, in der Regel chirurgisch, um die Quelle der toxinproduzierenden Bakterien zu entfernen. ⓘ
Antitoxin
Botulinum-Antitoxin besteht aus Antikörpern, die das Botulinumtoxin im Kreislaufsystem durch passive Immunisierung neutralisieren. Dadurch wird verhindert, dass zusätzliches Toxin an die neuromuskuläre Verbindung bindet, eine bereits eingetretene Lähmung wird jedoch nicht rückgängig gemacht. ⓘ
Bei Erwachsenen wird meist ein trivalentes Antitoxin verwendet, das Antikörper gegen die Botulinumtoxin-Typen A, B und E enthält; es wurde jedoch auch ein heptavalentes Botulismus-Antitoxin entwickelt, das 2013 von der US-amerikanischen FDA zugelassen wurde. Bei Säuglingen wird Antitoxin vom Pferd manchmal vermieden, weil man befürchtet, dass sie die Serumkrankheit oder eine dauerhafte Überempfindlichkeit gegen Pferdeproteine entwickeln. Um dies zu vermeiden, wurde ein vom Menschen stammendes Antitoxin entwickelt und 2003 von der FDA für die Behandlung von Botulismus bei Säuglingen zugelassen. Dieses vom Menschen stammende Antitoxin hat sich bei der Behandlung von Säuglingsbotulismus als sicher und wirksam erwiesen. Die Gefährlichkeit von Antitoxin vom Pferd für Säuglinge ist jedoch nicht eindeutig erwiesen, und in einer Studie erwies sich das vom Pferd stammende Antitoxin bei der Behandlung von Säuglingsbotulismus als sicher und wirksam. ⓘ
Trivalentes (A,B,E) Botulinum-Antitoxin wird aus Pferden gewonnen, wobei ganze Antikörper (Fab- und Fc-Anteile) verwendet werden. In den Vereinigten Staaten ist dieses Antitoxin bei den örtlichen Gesundheitsämtern über das CDC erhältlich. Das zweite Antitoxin, das heptavalente (A,B,C,D,E,F,G) Botulinum-Antitoxin, wird aus "despeciated" equinen IgG-Antikörpern gewonnen, bei denen der Fc-Anteil abgespalten wurde, so dass die F(ab')2-Anteile übrig blieben. Dieses weniger immunogene Antitoxin ist gegen alle bekannten Botulismus-Stämme wirksam, sofern es nicht kontraindiziert ist. ⓘ
Prognose
Die durch Botulismus hervorgerufene Lähmung kann 2 bis 8 Wochen andauern, während derer unterstützende Pflege und Beatmung notwendig sein können, um die Person am Leben zu erhalten. Botulismus kann bei 5 bis 10 % der Betroffenen tödlich verlaufen. Unbehandelt verläuft Botulismus jedoch in 40 bis 50 % der Fälle tödlich. ⓘ
Botulismus bei Säuglingen hat in der Regel keine langfristigen Nebenwirkungen, kann aber durch behandlungsbedingte unerwünschte Ereignisse kompliziert werden. Die Sterblichkeitsrate bei hospitalisierten Säuglingen beträgt weniger als 2 %. ⓘ
Epidemiologie
2007 wurden von 26 EU-Mitgliedsstaaten zusammen mit Island und Norwegen insgesamt 171 Fälle von Botulismus beim Menschen gemeldet, von denen 129 bestätigt werden konnten. Dies war ein geringer Anstieg im Vergleich zu 109 bestätigten Vergiftungen aus 2006. Die meisten Fälle traten dabei in Rumänien (31), Polen (24), Italien (16), UK (14), Portugal (10), Frankreich (10) und Deutschland (9) auf. In Deutschland wurden 2009 sieben Fälle, im Jahr 2010 noch vier Fälle gemeldet. 2017 wurden drei Botulismus-Erkrankungen übermittelt, 2018 kam es zu neun Fällen und 2019 zu sieben Erkrankungen. ⓘ
Weltweit ist Botulismus mit etwa 1.000 identifizierten Fällen pro Jahr relativ selten. ⓘ
Vereinigte Staaten
In den Vereinigten Staaten werden durchschnittlich 145 Fälle pro Jahr gemeldet. Davon entfallen etwa 65 % auf Säuglingsbotulismus, 20 % auf Wundbotulismus und 15 % auf lebensmittelbedingten Botulismus. Säuglingsbotulismus tritt überwiegend sporadisch auf und wird nicht mit Epidemien in Verbindung gebracht, doch gibt es große geografische Schwankungen. Von 1974 bis 1996 traten beispielsweise 47 % aller in den USA gemeldeten Fälle von Säuglingsbotulismus in Kalifornien auf. ⓘ
Zwischen 1990 und 2000 meldeten die Centers for Disease Control and Prevention 263 einzelne lebensmittelbedingte Fälle von 160 Botulismusereignissen in den Vereinigten Staaten mit einer Sterblichkeitsrate von 4 %. Neununddreißig Prozent (103 Fälle und 58 Ereignisse) traten in Alaska auf, wobei alle Fälle auf traditionelle Lebensmittel der Ureinwohner Alaskas zurückzuführen waren. In den unteren 49 Bundesstaaten waren 70 Fälle (~69 %) auf hausgemachte Konserven zurückzuführen, wobei Spargelkonserven die häufigste Ursache waren. Zwei Ausbrüche im Zusammenhang mit Restaurants betrafen 25 Personen. Die durchschnittliche Zahl der Fälle pro Jahr lag bei 23 (Spanne 17-43), die durchschnittliche Zahl der Ereignisse pro Jahr bei 14 (Spanne 9-24). Die höchsten Inzidenzraten traten in Alaska, Idaho, Washington und Oregon auf. In allen anderen Staaten lag die Inzidenzrate bei 1 Fall pro zehn Millionen Menschen oder darunter. ⓘ
Die Zahl der Fälle von lebensmittelbedingtem Botulismus und Botulismus bei Säuglingen hat sich in den letzten Jahren kaum verändert, während die Zahl der Fälle von Wundbotulismus aufgrund des Konsums von Schwarzteer-Heroin, insbesondere in Kalifornien, gestiegen ist. ⓘ
Alle Daten über die Freisetzung von Botulismus-Antitoxin und die Laborbestätigung von Fällen in den USA werden jährlich von den Centers for Disease Control and Prevention erfasst und auf deren Website veröffentlicht.
- Am 2. Juli 1971 gab die US Food and Drug Administration (FDA) eine öffentliche Warnung heraus, nachdem sie erfahren hatte, dass ein New Yorker Mann gestorben und seine Frau nach dem Verzehr einer Dose Bon Vivant Vichyssoise-Suppe schwer an Botulismus erkrankt war.
- Zwischen dem 31. März und dem 6. April 1977 erkrankten 59 Personen an Botulismus Typ B. Alle Erkrankten hatten in demselben mexikanischen Restaurant in Pontiac, Michigan, gegessen und eine scharfe Soße aus unsachgemäß selbst eingemachten Jalapeño-Paprikaschoten konsumiert, entweder indem sie diese ihrem Essen beifügten oder indem sie Nachos aßen, die mit der scharfen Soße zubereitet worden waren. Das gesamte klinische Spektrum (leichte Symptome mit neurologischen Befunden bis hin zu lebensbedrohlichen Atemlähmungen) des Botulismus Typ B wurde dokumentiert.
- Im April 1994 ereignete sich in El Paso, Texas, der größte Ausbruch von Botulismus in den Vereinigten Staaten seit 1978. Dreißig Personen waren betroffen; 4 mussten mechanisch beatmet werden. Alle hatten Lebensmittel aus einem griechischen Restaurant gegessen. Die Anfallsrate bei Personen, die einen Dip auf Kartoffelbasis gegessen hatten, betrug 86 % (19/22) im Vergleich zu 6 % (11/176) bei Personen, die den Dip nicht gegessen hatten (relatives Risiko [RR] = 13,8; 95 % Konfidenzintervall [CI], 7,6-25,1). Die Anfallsrate bei Personen, die einen Dip auf Auberginenbasis aßen, betrug 67 % (6/9) gegenüber 13 % (24/189) bei Personen, die den Dip nicht aßen (RR = 5,2; 95 % CI, 2,9-9,5). Botulismustoxin Typ A wurde bei Patienten und in beiden Dips nachgewiesen. Das Toxin bildete sich, weil die in Aluminiumfolie eingewickelten Backkartoffeln offenbar mehrere Tage bei Raumtemperatur gelagert wurden, bevor sie für die Dips verwendet wurden. Das Personal, das mit Lebensmitteln umgeht, sollte über die potenziellen Gefahren informiert werden, die durch das Aufbewahren von in Folie eingewickelten Kartoffeln bei Raumtemperatur nach dem Kochen entstehen.
- Im Jahr 2002 aßen vierzehn Alaskaner Muktuk (Walblubber) von einem gestrandeten Wal, woraufhin acht von ihnen an Botulismus erkrankten, wobei zwei der Betroffenen mechanisch beatmet werden mussten.
- Ende Juni 2007 zogen sich acht Personen eine Botulismus-Vergiftung zu, nachdem sie Lebensmittelkonserven gegessen hatten, die von der Castleberry's Food Company in ihrem Werk in Augusta, Georgia, hergestellt worden waren. Wie sich später herausstellte, gab es in der Castleberry's-Fabrik schwerwiegende Produktionsprobleme in einer bestimmten Retortenlinie, in der die Konservendosen nicht ausreichend verarbeitet wurden. Zu diesen Problemen gehörten defekte Kochalarme, undichte Wasserventile und ungenaue Temperaturmessgeräte, die alle auf ein schlechtes Management des Unternehmens zurückzuführen waren. Alle Opfer wurden in Krankenhäuser eingeliefert und mussten mechanisch beatmet werden. Der Ausbruch bei Castleberry's Food Company war der erste Fall von Botulismus in kommerziellen Lebensmittelkonserven in den Vereinigten Staaten seit über 30 Jahren.
- Eine Person starb, 21 Fälle wurden bestätigt und 10 weitere wurden in Lancaster, Ohio, vermutet, als es im April 2015 nach einem Kirchenfest zu einem Botulismus-Ausbruch kam. Die vermutete Quelle war ein Salat aus selbst eingemachten Kartoffeln.
- Im Mai 2017 kam es in Nordkalifornien zu einem Botulismus-Ausbruch, nachdem 10 Personen Nacho-Käse-Dip verzehrt hatten, der an einer Tankstelle in Sacramento County serviert wurde. Ein Mann starb an den Folgen des Ausbruchs. ⓘ
Vereinigtes Königreich
Der größte registrierte Ausbruch von lebensmittelbedingtem Botulismus im Vereinigten Königreich ereignete sich im Juni 1989. Insgesamt waren 27 Patienten betroffen; ein Patient starb. Fünfundzwanzig der Patienten hatten in der Woche vor dem Auftreten der Symptome eine Marke von Haselnussjoghurt verzehrt. Zu den Bekämpfungsmaßnahmen gehörten die Einstellung der gesamten Joghurtproduktion des betroffenen Herstellers, die Rücknahme der Joghurts des Unternehmens aus dem Verkauf, der Rückruf von Dosen der Haselnusskonfitüre und die Empfehlung an die Öffentlichkeit, den Verzehr aller Haselnussjoghurts zu vermeiden. ⓘ
China
Von 1958 bis 1983 gab es in China 986 Ausbrüche von Botulismus, an denen 4.377 Menschen erkrankten und 548 starben. ⓘ
Qapqal-Krankheit
Nach der kommunistischen Revolution in China im Jahr 1949 wurde in mehreren Sibe-Dörfern im autonomen Kreis Qapqal Xibe eine mysteriöse Seuche (die so genannte Qapqal-Krankheit) festgestellt. Die Krankheit war endemisch und wies ausgeprägte epidemische Muster auf, doch die Ursache blieb lange Zeit unbekannt. Sie verursachte eine Reihe von Todesfällen und zwang einige Menschen, den Ort zu verlassen. ⓘ
Im Jahr 1958 entsandte das Gesundheitsministerium ein Expertenteam in das Gebiet, um die Fälle zu untersuchen. Die Untersuchung der Epidemie ergab, dass es sich in erster Linie um Botulismus des Typs A handelte, wobei auch einige Fälle von Typ B auftraten. Das Team entdeckte auch, dass die Quelle des Botulinums lokales fermentiertes Getreide und Bohnen sowie ein rohes Fleischgericht namens mi song hu hu waren. Sie förderten die Verbesserung der Fermentierungstechniken bei den Einheimischen und konnten so die Krankheit ausrotten. ⓘ
Kanada
Von 1985 bis 2015 gab es in Kanada Ausbrüche, die zu 91 bestätigten Fällen von lebensmittelbedingtem Botulismus führten. 85 % davon traten in Inuit-Gemeinschaften, insbesondere in Nunavik, sowie bei den First Nations an der Küste von British Columbia auf, und zwar nach dem Verzehr von traditionell zubereiteten Meeressäuger- und Fischprodukten. ⓘ
Ukraine
Im Jahr 2017 gab es in der Ukraine 70 Fälle von Botulismus mit 8 Todesfällen. Im Jahr zuvor waren es 115 Fälle mit 12 Todesfällen. Die meisten Fälle waren auf getrockneten Fisch zurückzuführen, ein üblicher lokaler Imbiss. ⓘ
Vietnam
Im Jahr 2020 wurden in Vietnam mehrere Fälle von Botulismus gemeldet. Alle Fälle standen im Zusammenhang mit einem Produkt, das kontaminierte vegetarische Pastete enthielt. Einige Patienten wurden lebenserhaltend behandelt. ⓘ
Andere empfängliche Arten
Botulismus kann bei vielen Wirbeltieren und wirbellosen Tieren auftreten. So wurde Botulismus bei Ratten, Mäusen, Hühnern, Fröschen, Kröten, Goldfischen, Aplysia, Tintenfischen, Flusskrebsen, Drosophila und Blutegeln festgestellt. ⓘ
Der Tod durch Botulismus tritt häufig bei Wasservögeln auf; schätzungsweise 10.000 bis 100.000 Vögel sterben jährlich an Botulismus. Die Krankheit wird gemeinhin als "Limberneck" bezeichnet. Bei einigen großen Ausbrüchen können eine Million oder mehr Vögel sterben. Enten scheinen am häufigsten betroffen zu sein. Eine enzootische Form des Entenbotulismus im Westen der USA und in Kanada ist als "westliche Entenkrankheit" bekannt. Botulismus befällt auch kommerziell gezüchtetes Geflügel. Bei Hühnern schwankt die Sterblichkeitsrate zwischen einigen wenigen Tieren und 40 % der Herde. ⓘ
Bei Haussäugetieren scheint Botulismus relativ selten zu sein; in einigen Teilen der Welt werden jedoch Epidemien mit einer Sterblichkeitsrate von bis zu 65 % bei Rindern beobachtet. Die Prognose ist bei großen Tieren, die liegen, schlecht. ⓘ
Bei Rindern können zu den Symptomen Sabbern, Unruhe, Unkoordination, Harnverhalt, Schluckstörungen und Sternumlage gehören. Seitlich liegende Tiere sind in der Regel dem Tod sehr nahe. Bei Schafen können die Symptome Sabbern, seröser Nasenausfluss, Steifheit und Koordinationsschwäche umfassen. Es kann eine Bauchatmung beobachtet werden und der Schwanz kann sich auf die Seite legen. Im weiteren Verlauf der Krankheit können die Gliedmaßen gelähmt werden, und es kann zum Tod kommen. Rinder mit Phosphormangel, vor allem im südlichen Afrika, neigen zur Aufnahme von Knochen und Aas, die Clostridientoxine enthalten, und entwickeln in der Folge die Lähmungskrankheit oder Lamsiekte. ⓘ
Die klinischen Anzeichen bei Pferden ähneln denen von Rindern. Die Muskellähmung ist progressiv; sie beginnt in der Regel an der Hinterhand und geht allmählich auf die vorderen Gliedmaßen, den Hals und den Kopf über. Der Tod tritt im Allgemeinen 24 bis 72 Stunden nach den ersten Symptomen ein und ist auf eine Atemlähmung zurückzuführen. Einige Fohlen werden ohne andere klinische Anzeichen tot aufgefunden. ⓘ
Clostridium botulinum Typ C-Toxin wird als Ursache der Graskrankheit vermutet, einer Erkrankung, die bei Pferden in regnerischen und heißen Sommern in Nordeuropa auftritt. Das Hauptsymptom ist eine Lähmung des Rachens. ⓘ
Haushunde können nach dem Verzehr von C. botulinum Typ C-Exotoxin oder Sporen in Vogelkadavern oder anderem infizierten Fleisch eine systemische Toxämie entwickeln, sind aber im Allgemeinen gegen die schwereren Auswirkungen von Clostridium botulinum Typ C resistent. Zu den Symptomen gehören schlaffe Muskellähmungen, die zum Tod durch Herz- und Atemstillstand führen können. ⓘ
Schweine sind relativ resistent gegen Botulismus. Zu den berichteten Symptomen gehören Anorexie, Trinkverweigerung, Erbrechen, Pupillenerweiterung und Muskellähmung. ⓘ
Bei Geflügel und Wildvögeln treten meist schlaffe Lähmungen an Beinen, Flügeln, Hals und Augenlidern auf. Bei Masthühnern, die an der toxisch-infektiösen Form erkrankt sind, kann es auch zu Durchfall mit überschüssigem Urat kommen. ⓘ
Meldepflicht
Meldepflichtig sind Botulismus und teilweise schon der Verdacht auf Botulismus beim Menschen im D-A-CH-Raum (in Deutschland nach § 6 des Infektionsschutzgesetzes, in Österreich als bakterielle Lebensmittelvergiftung nach § 1 Abs. 1 Epidemiegesetz 1950 und in der Schweiz nach Anhang 1, Nr. 5 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen sowie in Australien, Belgien und Frankreich, Hongkong, Malaysia, dem Vereinigten Königreich und den USA). Botulismus beim Tier ist hingegen bisher nicht meldepflichtig. ⓘ
Krankheit beim Menschen
Ursache
Botulismus ist beim Erwachsenen in der Regel eine reine Vergiftung und deshalb nicht ansteckend. Ursache ist üblicherweise der Verzehr verdorbener Lebensmittel, meist aus Konserven (Einweckglas oder Konservendose), in denen sich das anaerobe Botulinumbakterium vermehrt und Botulinumtoxin produziert hat. Konservendosen sind dann in den meisten Fällen aufgebläht (Das Aufblähen wird jedoch durch andere Vorgänge, die häufig gleichzeitig stattfinden, hervorgerufen. Die Botulinumbakterien verursachen keine Aufblähung). Bekannt sind auch Fälle, in denen vor allem Säuglinge mit Honig Sporen des Botulinumbakteriums aufgenommen haben, die erst im Darm aktiviert wurden, sich dort vermehrten und dadurch zu einer Vergiftung führten. Die orale Aufnahme der in der Natur z. B. in Honig vorkommenden Bakteriensporen führt nur äußerst selten bei empfindlichen Menschen und Säuglingen zu einer Infektion mit anschließenden Vergiftungssymptomen. ⓘ
Behandlung
Die Behandlung zielt auf die Entfernung des noch nicht resorbierten Giftes aus dem Verdauungstrakt, die Linderung der Symptome sowie – durch Gabe von Gegengiften – die Inaktivierung des frei im Blut zirkulierenden Botulinustoxins der Typen A, B, E und F. Je nach Toxin stehen ein trivalentes (Typen A, B, E) sowie ein polyvalentes Antiserum (Typen A–G) zur Verfügung, die beide aus Pferden gewonnen werden. Die Einführung des Gegengiftes reduzierte die Sterblichkeit bei Botulismus von über 90 Prozent auf 10 bis 15 Prozent. Die Lähmungserscheinungen der Muskulatur verschwinden sehr langsam, oft erst nach Monaten. Die Serotypen A–G können in den USA mit dem Heptavalent Botulism Antitoxin behandelt werden. ⓘ
Vorbeugung
Besteht bei lange gelagerten Konserven der Verdacht auf eine Kontamination, so kann das Gift durch sechsminütiges Erhitzen auf 80 °C unschädlich gemacht werden. Beim Erhitzen auf 100 °C dauert der Vorgang des Unschädlichmachens nur einige Sekunden. Zu beachten ist, dass es sich bei den Temperaturangaben immer um die Kerntemperatur handelt. Vorbeugend können Lebensmittel auch durch Säuern (pH < 4,5), Salzen, Pökeln, Sterilisieren bei mindestens 121 °C sowie Lagern bei Temperaturen bis 5 °C vor der Entstehung des Gifts geschützt werden. ⓘ
Krankheit beim Rind
Bei Verzehr von kontaminiertem Futter kann es zu schweren Vergiftungen kommen. Hierbei lassen sich drei Verlaufsformen unterscheiden: Bisher erkrankten ausschließlich Milchkühe, was jedoch an dem sehr langsamen Krankheitsverlauf liegen kann. Klinische Symptome werden erst nach rund drei Jahren ausgebildet. Diese sind nach dem Bundesinstitut für Risikobewertung (2004) anhaltende Verdauungsstörungen mit abwechselnd Verstopfung und Durchfall, häufigen Labmagenverlagerungen, Pansenverfestigungen, fortschreitender Abmagerung und Festliegen bis zum Verenden. Als weitere Symptome werden genannt: Nichtinfektiöse Klauen- und Gelenkerkrankungen, Koordinationsstörungen bis zum Koordinationsverlust, Lähmungen, Bewusstseinstrübungen mit Verhaltensstörungen und Benommenheit. Auffallend sind ferner eine gespannte, hochgezogene Bauchdecke sowie im fortgeschrittenen Stadium Schluckstörungen und erschwerte Wasseraufnahme. Häufig werden akute fiebrige Euterentzündungen festgestellt. ⓘ
Die Erkrankungsrate ist nach bisherigen Beobachtungen mit 30–40 % der Tiere des betroffenen Bestandes sehr hoch. Zudem führt schleichender Leistungsabfall zu empfindlichen wirtschaftlichen Schäden, die existenzgefährdende Ausmaße annehmen können. ⓘ
Eine Impfung der Rinderbestände kann nur auf Grund einer Ausnahmegenehmigung durchgeführt werden. Problematisch ist dabei, dass dieses Krankheitsbild keine meldepflichtige Erkrankung darstellt und die Exkremente erkrankter Tiere frei auf die Felder aufgebracht werden können. Ferner ist bekannt, dass dabei für Menschen und Tiere gefährliche Giftstoffe entstehen können. Tierärzte, Landwirte und Forscher fordern aus diesem Grund die Erforschung dieser Gefahr. Vom Verbraucherschutzministerium wurden Maßnahmen, die auch von Landwirtschaftsministern der Länder gefordert worden sind, bisher abgelehnt. ⓘ
Typische Form
Diese Form endet generell tödlich. Zunächst sind Zunge und Unterkiefer von am Kopf beginnenden Lähmungen betroffen. Die Zunge hängt aus dem Maul heraus, das Tier hat Kau- und Schluckbeschwerden sowie starken Speichelfluss. Später breiten sich die Lähmungen auf die gesamte Körpermuskulatur aus. Das Tier weist allgemeine Körperschwäche, Festliegen und eine Lähmung des Schwanzes auf. Die Symptome erinnern stark an Milchfieber. Manchmal tritt bereits vor Ausprägung dieser Erscheinungen plötzlich der Tod durch Atemstillstand, Entwässerung oder Komplikationen durch das Festliegen ein. ⓘ
Atypische Form
Diese Form verläuft langsamer und weniger heftig. Die Tiere liegen viel, zeigen erschwertes Aufstehen, nehmen jedoch noch relativ lange Futter auf. Erst allmählich zeigen sich verstärkt Lähmungen. Durch Schluckstörungen treten Futter und Wasser aus Maul und Nase aus. Im weiteren Verlauf kann es sowohl zu sporadischer Heilung als auch zu schleichender Abmagerung und Siechtum kommen. Ursache für diese Verlaufsform können eine geringere aufgenommene Toxinmenge oder andere Toxintypen sein. ⓘ
Viszerale Form
Diese Form wurde erst 2001 in Deutschland beschrieben und ist noch weitgehend unerforscht. Das Krankheitsbild ist nicht wissenschaftlich gesichert. In der Diskussion befindet sich eine These, nach der es sich um eine Erkrankung handelt, die durch Besiedlung des Magen-Darm-Traktes mit Clostridium botulinum und dort durch vom Erreger gebildetes Botulinum-Toxin verursacht wird. Allerdings werden auch Ursachen wie hygienische Mängel, Haltungs- und Fütterungsfehler oder ein Zusammentreffen verschiedener Faktoren nicht ausgeschlossen. ⓘ
Sogenannter Chronischer Botulismus, Morbus Kerner, Clostridiose, HBS
Ab dem Jahre 2005/2006 wurden häufiger chronische Botulismusverläufe bei Rindern berichtet. Diese werden auch als chronischer viszeraler Botulismus bezeichnet. Weitere Bezeichnungen sind Morbus Kerner (nach dem Arzt Justinus Kerner), Hemorrhagic Bowel Syndrom (HBS) (Darmbluten-Syndrom) und Clostridiose. ⓘ
Eine Ansteckungsgefahr für den Menschen wird untersucht. Klinisch kranke Tiere dürfen nicht für den menschlichen Verzehr geschlachtet werden, da ansonsten eine Gefahr für die Lebensmittelsicherheit besteht. Das Risiko, ein derart auffälliges Krankheitsbild zu übersehen, wird als niedrig eingestuft. Die Einhaltung der Bestimmung liegt im Verantwortungsbereich des Schlachtunternehmens und wird amtlich kontrolliert. Milch darf ebenfalls nur von gesunden Tieren an den Verbraucher abgegeben werden. ⓘ
Krankheitsentstehung
Es wird berichtet, dass sich nach Untersuchungen aus den USA das Botulinum-Toxin vom Typ B vor allem in eiweißreichen fehlgegorenen Silagen mit einem pH-Wert > 4,5 anreichern kann. Dagegen tritt Botulinum-Toxin vom Typ C beim Verfüttern von Silagen auf, in denen Kadaver verendeter Tiere verarbeitet wurden. So starben in Kalifornien innerhalb einer Woche 420 Rinder, weil sich in der TMR (Totalmischration) ein Katzenkadaver befand. Nach Aussagen des Bundesinstituts für Risikobewertung 2004 können Vergiftungen auch von Weideflächen ausgehen, die mit Geflügeleinstreu, einem aus Sägemehl, Geflügelkot und vereinzelten Kadavern von z. B. Eintagsküken bestehenden Gemenge, gedüngt wurden. ⓘ
Vorbeugung
Die Verhütung von Botulismus setzt eine hygienische Futtererzeugung voraus. Wirtschaftsdünger und Silagen dürfen keinerlei Tierkadaver enthalten. Grünlandflächen müssen von innen nach außen gemäht werden, damit evtl. darin befindliche Tiere herausgedrängt werden. Stall, Weide, Tränken und Futterlagerstätten müssen auf das Vorkommen von Tierkadavern überwacht werden. Ratten und Mäuse müssen fachgerecht bekämpft werden (Gift und Fallen). Weiden sollten nicht mit Geflügelmist oder -kot gedüngt werden. ⓘ
Immunisierung
Ein sicherer Schutz gegen Botulismus ist durch die aktive Immunisierung (Schutzimpfung) zu erzielen. Dies zeigen zum einen die Erfahrungen in Israel, wo aufgrund gehäuft auftretender Erkrankungen von ganzen Rinderbeständen sogar eine Impfpflicht eingeführt worden ist. In Deutschland werden in Nerzfarmen routinemäßig jährliche Impfungen gegen Botulismus durchgeführt. Zur Anwendung am Rind ist in Deutschland jedoch zurzeit kein Impfstoff zugelassen. ⓘ