Kachexie
| Cachexia ⓘ | |
|---|---|
| Andere Namen | Syndrom der Auszehrung |
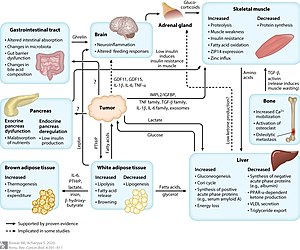 | |
| Prozesse und Mechanismen im Zusammenhang mit der krebsbedingten Kachexie | |
| Fachgebiet | Onkologie, Innere Medizin, Physikalische Medizin und Rehabilitation |
| Symptome | plötzlicher Gewichtsverlust, veränderte Essenssignale |
| Prognose | sehr schlecht |
| Häufigkeit | 1% |
| Todesfälle | 1,5 bis 2 Millionen Menschen pro Jahr |
Kachexie (/kəˈkɛksiə/) ist ein komplexes Syndrom, das mit einer Grunderkrankung zusammenhängt, die einen anhaltenden Muskelabbau verursacht, der auch durch Nahrungsergänzung nicht vollständig rückgängig gemacht werden kann. Eine Reihe von Krankheiten kann Kachexie verursachen, am häufigsten Krebs, kongestive Herzinsuffizienz, chronisch obstruktive Lungenerkrankungen, chronische Nierenerkrankungen und AIDS. Systemische Entzündungen, die auf diese Erkrankungen zurückzuführen sind, können den Stoffwechsel und die Körperzusammensetzung nachteilig verändern. Im Gegensatz zur Gewichtsabnahme durch unzureichende Kalorienzufuhr kommt es bei der Kachexie eher zu einem Muskel- als zu einem Fettabbau. Die Diagnose der Kachexie kann schwierig sein, da es keine etablierten Diagnosekriterien gibt. Die Kachexie kann sich durch die Behandlung der zugrundeliegenden Krankheit verbessern, andere Behandlungsansätze sind jedoch nur von begrenztem Nutzen. Kachexie ist mit einer erhöhten Sterblichkeit und einer schlechten Lebensqualität verbunden. ⓘ
Der Begriff leitet sich von griechisch κακός kakos, "schlecht", und ἕξις hexis, "Zustand", ab. ⓘ
In Deutschland versteht der Medizinische Dienst der Krankenversicherung (MDK) unter Kachexie einen Body-Mass-Index von unter 18 kg/m². In der von der Sozialmedizinischen Expertengruppe herausgegebenen Kodierempfehlung Nr. 16 definiert der MDK eine Kachexie mit einem BMI unter 18,5 kg/m². ⓘ
Ursachen
Mögliche Ursachen sind:
- chronische, auszehrende Krankheiten wie z. B. Krebs (siehe Tumorkachexie),
- Infektionskrankheiten wie AIDS oder die afrikanische Schlafkrankheit (Infektion mit Trypanosoma brucei),
- COPD,
- rheumatoide Arthritis (rheumatoide Kachexie),
- Diabetes mellitus Typ I,
- Nahrungsentzug, Fehlernährung (Mangelernährung wie z. B. Kwashiorkor, Unterernährung),
- Essstörungen (Bulimie, Anorexia nervosa), sie treten vor allem bei jungen Frauen auf, zu ihrer Erklärung werden heute psychische, soziale, aber auch vermehrt biologische Faktoren herangezogen,
- anhaltende Erkrankungen des Magen-Darm-Trakts (Enteritis, Indigestion) oder der Bauchspeicheldrüse (vor allem chronische Pankreatitis), sie können zu einem Nährstoffmangel durch mangelnde Aufspaltung im oder mangelnde Aufnahme aus dem Darm führen (Malassimilation, Maldigestion, Malabsorption),
- chronische Herzinsuffizienz (kardiale Kachexie),
- chronische Lungenerkrankungen mit respiratorischer Insuffizienz (pulmonale Kachexie),
- Alterserscheinung (senile Kachexie),
- terminale Sterbephase ⓘ
Kachexie kann durch verschiedene Krankheiten verursacht werden, tritt aber am häufigsten im Zusammenhang mit Krebs im Endstadium auf und wird als Krebskachexie bezeichnet. Etwa 50 % aller Krebspatienten entwickeln eine Kachexie. Bei Patienten mit Krebserkrankungen des oberen Magen-Darm-Trakts und der Bauchspeicheldrüse ist die Häufigkeit von Kachexiesymptomen am höchsten. Die Prävalenz der Kachexie nimmt in fortgeschrittenen Stadien zu und betrifft schätzungsweise 80 % der Krebspatienten im Endstadium. ⓘ
Mechanismus
Der genaue Mechanismus, durch den diese Krankheiten eine Kachexie verursachen, ist nur unzureichend bekannt und wahrscheinlich multifaktoriell, wobei mehrere Krankheitswege beteiligt sind. Entzündliche Zytokine scheinen eine zentrale Rolle zu spielen, darunter der Tumornekrosefaktor (TNF) (der auch als Kachexin" oder Kachektin" bezeichnet wird), Interferon gamma und Interleukin 6. Es hat sich gezeigt, dass TNF über den Ubiquitin-Proteasom-Weg eine direkte katabole Wirkung auf Skelettmuskeln und Fettgewebe hat. Dieser Mechanismus beinhaltet die Bildung reaktiver Sauerstoffspezies, die zur Hochregulierung des Transkriptionsfaktors NF-κB führen. NF-κB ist ein bekannter Regulator von Genen, die für Zytokine und Zytokinrezeptoren kodieren. Die vermehrte Produktion von Zytokinen induziert die Proteolyse und den Abbau von myofibrillären Proteinen. Systemische Entzündungen verursachen auch eine verringerte Proteinsynthese durch Hemmung des Akt/mTOR-Signalwegs. ⓘ
Obwohl viele verschiedene Gewebe und Zelltypen für den Anstieg der zirkulierenden Zytokine verantwortlich sein können, gibt es Hinweise darauf, dass Tumore selbst eine wichtige Quelle von Faktoren sind, die die Kachexie bei Krebs fördern können. Vom Tumor stammende Moleküle wie der Lipid mobilisierende Faktor, der Proteolyse-induzierende Faktor und mitochondriale Abkopplungsproteine können den Proteinabbau anregen und zur Kachexie beitragen. Eine unkontrollierte Entzündung bei Kachexie kann zu einem erhöhten Ruhestoffwechsel führen, was den Bedarf an Proteinen und Energiequellen weiter erhöht. ⓘ
Es gibt auch Hinweise darauf, dass sich bei Kachexie die Regelkreise der Nahrungsaufnahme verändern. Hohe Leptinspiegel, ein von den Fettzellen ausgeschüttetes Hormon, blockieren die Freisetzung von Neuropeptid Y, dem stärksten nahrungsstimulierenden Peptid im hypothalamischen orexigenischen Netzwerk, was zu einer verringerten Energiezufuhr trotz des hohen Stoffwechselbedarfs an Nährstoffen führt. ⓘ
Diagnose
Trotz der weiten Verbreitung der Kachexie und der unterschiedlichen Kriterien wurden erst vor kurzem diagnostische Leitlinien und Kriterien vorgeschlagen. Zu den Hauptmerkmalen der Kachexie gehören der fortschreitende Abbau von Muskel- und Fettmasse, eine verringerte Nahrungsaufnahme, ein abnormaler Kohlenhydrat-, Protein- und Fettstoffwechsel, eine verminderte Lebensqualität und eine erhöhte körperliche Beeinträchtigung. ⓘ
In der Vergangenheit wurden Veränderungen des Körpergewichts als primäre Messgrößen für Kachexie verwendet, einschließlich eines niedrigen Body-Mass-Index und eines unfreiwilligen Gewichtsverlusts von mehr als 10 %. Die Verwendung des Gewichts allein wird durch das Vorhandensein von Ödemen, Tumormasse und die hohe Prävalenz von Adipositas in der Allgemeinbevölkerung eingeschränkt. Gewichtsbasierte Kriterien berücksichtigen nicht die Veränderungen in der Körperzusammensetzung, insbesondere den Verlust an fettfreier Körpermasse. ⓘ
In dem Versuch, eine umfassendere Bewertung der Belastung durch Kachexie einzubeziehen, wurden diagnostische Kriterien vorgeschlagen, die neben dem Gewicht auch Bewertungen von Labormesswerten und Symptomen umfassen. Zu den Kriterien gehörten ein Gewichtsverlust von mindestens 5 % innerhalb von 12 Monaten oder ein niedriger Body-Mass-Index (weniger als 22 kg/m2) mit mindestens drei der folgenden Merkmale: verminderte Muskelkraft, Müdigkeit, Anorexie, niedriger Index der fettfreien Masse oder abnorme biochemische Werte (erhöhte Entzündungsmarker, Anämie, niedriges Serumalbumin). Bei Krebspatienten wird eine Kachexie bei einem unbeabsichtigten Gewichtsverlust von mehr als 5 % diagnostiziert. Bei Krebspatienten mit einem Body-Mass-Index von weniger als 20 kg/m2 wird die Kachexie nach einem ungewollten Gewichtsverlust von mehr als 2 % diagnostiziert. Außerdem kann sie durch Sarkopenie, d. h. den Verlust von Skelettmuskelmasse, diagnostiziert werden. ⓘ
Bei der Bewertung von Menschen mit Kachexie werden Labormarker wie Albumin, Präalbumin, C-reaktives Protein oder Hämoglobin verwendet. Allerdings sind die Labormesswerte und Cut-off-Werte für die verschiedenen Diagnosekriterien nicht einheitlich. Akute Phasenreaktionen (IL-6, IL-1b, Tumor-Nekrose-Faktor-a, IL-8, Interferon-g) werden manchmal gemessen, korrelieren aber schlecht mit den Behandlungsergebnissen. Es gibt keine Biomarker zur Identifizierung von Krebspatienten, die eine Kachexie entwickeln könnten. ⓘ
In dem Bemühen, den Schweregrad der Kachexie besser zu klassifizieren, wurden mehrere Bewertungssysteme vorgeschlagen, darunter der Cachexia Staging Score (CSS) und der Cachexia Score (CASCO). Der CSS berücksichtigt Gewichtsverlust, subjektive Angaben zur Muskelfunktion, Leistungsstatus, Appetitverlust und Laborveränderungen, um die Patienten in Nicht-Kachexie, Prä-Kachexie, Kachexie und refraktäre Kachexie einzuteilen. Der Cachexia SCOre (CASCO) ist ein weiterer validierter Score, der die Bewertung von Körpergewichtsverlust und -zusammensetzung, Entzündung, Stoffwechselstörungen, Immunsuppression, körperlicher Leistungsfähigkeit, Anorexie und Lebensqualität umfasst. ⓘ
Die Bewertung von Veränderungen in der Körperzusammensetzung wird durch die Schwierigkeit eingeschränkt, die Muskelmasse und den Gesundheitszustand auf nicht-invasive und kostengünstige Weise zu messen. Bildgebende Verfahren zur Quantifizierung der Muskelmasse wurden untersucht, darunter die bioelektrische Impedanzanalyse, die Computertomographie, die Dual-Energy-Röntgenabsorptiometrie (DEXA) und die Magnetresonanztomographie, werden aber nicht häufig eingesetzt. ⓘ
Definition
Die Erkennung, Behandlung und Erforschung der Kachexie war in der Vergangenheit durch das Fehlen einer allgemein akzeptierten Definition der Kachexie eingeschränkt. Im Jahr 2011 hat eine internationale Konsensgruppe eine Definition der Kachexie angenommen, die besagt, dass es sich um ein multifaktorielles Syndrom handelt, das durch einen anhaltenden Verlust an Skelettmuskelmasse (mit oder ohne Verlust an Fettmasse) definiert ist, der durch konventionelle Ernährungsunterstützung teilweise, aber nicht vollständig rückgängig gemacht werden kann." ⓘ
Die Kachexie unterscheidet sich von einem Gewichtsverlust aufgrund von Unterernährung durch Malabsorption, Anorexia nervosa oder Anorexie aufgrund einer schweren depressiven Störung. Gewichtsverlust durch unzureichende Kalorienzufuhr führt in der Regel zu Fettabbau vor Muskelabbau, während bei Kachexie vor allem Muskeln abgebaut werden. Die Kachexie unterscheidet sich auch von der Sarkopenie, dem altersbedingten Muskelschwund, obwohl beide häufig nebeneinander auftreten. ⓘ
Behandlung
Die Behandlung der Kachexie hängt von der zugrundeliegenden Ursache, der allgemeinen Prognose und den Bedürfnissen der betroffenen Person ab. Der wirksamste Ansatz bei Kachexie ist die Behandlung des zugrunde liegenden Krankheitsprozesses. Ein Beispiel ist die Verringerung der Kachexie bei AIDS durch eine hochaktive antiretrovirale Therapie. Bei anderen Krankheiten ist dies jedoch oft nicht möglich oder möglicherweise unzureichend, um das Kachexie-Syndrom umzukehren. Zu den Ansätzen zur Eindämmung des Muskelabbaus gehören Bewegung, Ernährungstherapien und Medikamente. ⓘ
Bewegung
Eine Therapie, die regelmäßige körperliche Betätigung einschließt, kann aufgrund der positiven Auswirkungen von Bewegung auf die Skelettmuskulatur zur Behandlung der Kachexie empfohlen werden, doch sind die derzeitigen Erkenntnisse über ihre Wirksamkeit, Akzeptanz und Sicherheit bei Krebspatienten noch unklar. Menschen mit Kachexie berichten im Allgemeinen über ein geringes Maß an körperlicher Aktivität, und nur wenige üben sich in sportlicher Betätigung, weil sie wenig motiviert sind, sich zu bewegen, und weil sie glauben, dass Sport ihre Symptome verschlimmern oder ihnen schaden könnte. ⓘ
Medikamente
Appetitanregende Medikamente werden zur Behandlung von Kachexie eingesetzt, um die Nahrungsaufnahme zu erhöhen. Sie sind jedoch nicht in der Lage, den Muskelschwund aufzuhalten und können schädliche Nebenwirkungen haben. Zu den appetitanregenden Medikamenten gehören Glukokortikoide, Cannabinoide oder Gestagene wie Megestrolacetat. Antiemetika wie 5-HT3-Antagonisten werden ebenfalls häufig bei Krebskachexie eingesetzt, wenn Übelkeit ein wichtiges Symptom ist. ⓘ
Anabolisch-androgene Steroide wie Oxandrolon können bei Kachexie von Nutzen sein, doch wird ihr Einsatz für maximal zwei Wochen empfohlen, da eine längere Behandlungsdauer die Nebenwirkungen verstärkt. Vorläufige Studien deuten zwar darauf hin, dass Thalidomid nützlich sein könnte, eine Cochrane-Überprüfung ergab jedoch keine Anhaltspunkte für eine fundierte Entscheidung über den Einsatz dieses Medikaments bei Krebspatienten mit Kachexie. ⓘ
Ernährung
Die erhöhte Stoffwechselrate und die Unterdrückung des Appetits, die bei Kachexie häufig auftreten, können den Muskelabbau verstärken. Studien, in denen eine kaloriendichte Proteinzufuhr verwendet wurde, legen nahe, dass zumindest eine Gewichtsstabilisierung erreicht werden kann, obwohl in diesen Studien keine Verbesserungen der fettfreien Körpermasse beobachtet wurden. ⓘ
Ergänzungen
Die Verabreichung von exogenen Aminosäuren wurde untersucht, um als proteinsparender Stoffwechselbrennstoff zu dienen, indem Substrate sowohl für den Muskelstoffwechsel als auch für die Glukoneogenese bereitgestellt werden. Die verzweigtkettigen Aminosäuren Leucin und Valin haben möglicherweise das Potenzial, die Überexpression von Proteinabbauprozessen zu hemmen. Die Aminosäure Glutamin wurde als Bestandteil einer oralen Nahrungsergänzung verwendet, um die Kachexie bei Menschen mit fortgeschrittenem Krebs oder HIV/AIDS umzukehren. ⓘ
β-Hydroxy-β-methylbutyrat (HMB) ist ein Metabolit von Leucin, der als Signalmolekül zur Stimulierung der Proteinsynthese dient. Studien zeigten positive Ergebnisse bei chronischen Lungenkrankheiten, Hüftfrakturen und bei AIDS- und krebsbedingter Kachexie. In vielen dieser klinischen Studien wurde HMB jedoch als Bestandteil einer Kombinationsbehandlung mit Glutamin, Arginin, Leucin, höherem Nahrungsprotein und/oder Vitaminen verwendet, was die Beurteilung der Wirksamkeit von HMB allein einschränkt. ⓘ
Epidemiologie
Genaue epidemiologische Daten über die Prävalenz der Kachexie liegen nicht vor, da sich die Diagnosekriterien ändern und die Betroffenen nicht ausreichend identifiziert werden. Schätzungen zufolge sind in den Vereinigten Staaten mehr als 5 Millionen Menschen von Kachexie aufgrund einer Krankheit betroffen. Die Prävalenz der Kachexie nimmt zu und wird auf 1 % der Bevölkerung geschätzt. In Asien ist die Prävalenz niedriger, stellt aber aufgrund der größeren Bevölkerung eine ähnliche Belastung dar. Auch in Südamerika und Afrika stellt die Kachexie ein erhebliches Problem dar. ⓘ
Die häufigsten Ursachen für Kachexie in den Vereinigten Staaten, gemessen an der Bevölkerungsprävalenz, sind: 1) chronisch obstruktive Lungenerkrankung (COPD), 2) Herzinsuffizienz, 3) Krebskachexie, 4) chronische Nierenerkrankung. Die Prävalenz der Kachexie liegt bei Krebskranken zwischen 15 und 60 % und steigt bei Krebs im Endstadium auf schätzungsweise 80 % an. Diese große Spanne wird auf Unterschiede in der Definition der Kachexie, die Variabilität der Krebsgruppen und den Zeitpunkt der Diagnose zurückgeführt. Obwohl die Prävalenz der Kachexie bei Menschen mit COPD oder Herzinsuffizienz geringer ist (schätzungsweise 5 % bis 20 %), erhöht die große Zahl von Menschen mit diesen Erkrankungen die Gesamtbelastung durch Kachexie dramatisch. ⓘ
Kachexie trägt zu einem erheblichen Funktionsverlust und zur Inanspruchnahme des Gesundheitswesens bei. Schätzungen auf der Grundlage der Nationalen Stichprobe für stationäre Patienten in den Vereinigten Staaten deuten darauf hin, dass Kachexie im Jahr 2016 für 177.640 Krankenhausaufenthalte verantwortlich war. Kachexie gilt als unmittelbare Todesursache vieler Krebspatienten, schätzungsweise zwischen 22 und 40 %. ⓘ
Geschichte
Das Wort "Kachexie" leitet sich von den griechischen Wörtern "Kakos" (schlecht) und "hexis" (Zustand) ab. Der englische Augenarzt John Zachariah Laurence war der erste, der 1858 den Begriff "cancerous cachexia" (Krebskachexie) verwendete. Er bezog den Begriff auf die chronische Auszehrung im Zusammenhang mit bösartigen Erkrankungen. Erst 2011 wurde der Begriff "krebsbedingte Kachexie" in einer Veröffentlichung von Kenneth Fearon offiziell definiert. Fearon definierte sie als "ein multifaktorielles Syndrom, das durch einen anhaltenden Verlust von Skelettmuskulatur (mit oder ohne Verlust von Fettmasse) gekennzeichnet ist, der durch herkömmliche Ernährungsmaßnahmen nicht vollständig rückgängig gemacht werden kann und zu einer fortschreitenden Funktionsbeeinträchtigung führt". ⓘ
Forschung
Mehrere Medikamente werden derzeit untersucht oder wurden bereits für den Einsatz bei Kachexie erprobt, werden aber derzeit nicht in großem Umfang klinisch eingesetzt:
- Thalidomid
- Zytokin-Antagonisten
- Cannabinoide
- Omega-3-Fettsäuren, einschließlich Eicosapentaensäure (EPA)
- Nicht-steroidale entzündungshemmende Medikamente
- Prokinetika
- Ghrelin und Ghrelin-Rezeptor-Agonisten
- Anabole, katabole Transformationsmittel wie MT-102
- Selektive Androgenrezeptormodulatoren
- Cyproheptadin
- Hydrazin ⓘ
In einigen US-Bundesstaaten wie Illinois, Maryland, Delaware, Nevada, Michigan, Washington, Oregon, Kalifornien, Colorado, New Mexico, Arizona, Vermont, New Jersey, Rhode Island, Maine und New York Hawaii und Connecticut ist medizinisches Marihuana für die Behandlung von Kachexie zugelassen. ⓘ
Multimodale Therapie
Trotz der umfangreichen Untersuchungen zu einzelnen therapeutischen Zielen bei Kachexie kommen bei den wirksamsten Behandlungen mehrere zielgerichtete Therapien zum Einsatz. In Europa wird eine Kombination nichtmedikamentöser Ansätze wie körperliches Training, Ernährungsberatung und psychotherapeutische Intervention angewandt, da man glaubt, dass dieser Ansatz wirksamer sein könnte als eine Monotherapie. Die Verabreichung von entzündungshemmenden Medikamenten hat sich bei der Behandlung von Menschen mit fortgeschrittener Krebskachexie als wirksam und sicher erwiesen. ⓘ
Pathophysiologie
In den letzten Jahren haben Studien mit experimentellen Modellen von Krebs-assoziierter Kachexie zu einem verbesserten Verständnis beigetragen, wie Entzündungsprozesse und damit verbundene Veränderungen im Stoffwechsel die Kachexie auslösen. Diese Studien zeigten, dass Entzündungsfaktoren durch direkte oder indirekte Mechanismen sowohl den Appetit beeinflussen als auch den Fett- und Muskelstoffwechsel verändern, was zum Gewichtsverlust führen kann. ⓘ
Aufgrund verringerter Nahrungsaufnahme und eines veränderten Stoffwechsels verlieren Patienten ungewollt Körpergewicht und Kraft. Fettreserven und Skelettmuskelmasse werden zunehmend aufgebraucht, was durch Nahrungsmittelergänzung nicht rückgängig gemacht werden kann. Kachexie beeinträchtigt die Lebensqualität des Patienten erheblich und verschlechtert das Ergebnis laufender Therapien. ⓘ
Im Zusammenhang mit Infektionskrankheiten ist über Kachexie deutlich weniger bekannt. So ist es auch ungeklärt, ob dieselben molekularen Mechanismen der Kachexie bei Krebs auch bei chronischen Infektionen vorliegen. So führten Virusinfektionen zu einer gravierenden Reorganisation der Architektur des Fettgewebes verbunden mit der Aktivierung der Lipolyse, einer molekularen Kaskade von Prozessen, die der Körper zur Auflösung seiner Fettdepots verwendet. Jedoch spielten keiner der Entzündungsmediatoren, von denen bekannt ist, dass sie Kachexie bei Krebs auslösen, in einem Mausmodell zur infektions-assoziierten Kachexie eine Rolle. ⓘ
Im Gegensatz zur Inanition (Abmagerung) werden bei der Kachexie nicht nur die Speicherfettdepots, sondern auch das Baufett und die Muskulatur abgebaut. Symptome sind zunehmende Kraftlosigkeit und Lethargie. Das Knochenmark wandelt sich in Gallertmark um, auch bei anderen Organen kommt es zu Atrophien und Funktionsausfällen. Lebensbedrohlich wird der Zustand, wenn der Herzmuskel angegriffen wird. Kachexie führt damit bald zu unumkehrbaren (irreversiblen) Veränderungen und schließlich zum Tod („terminale Kachexie“ = Endstadium). ⓘ
Therapie
Trotz des enormen klinischen Bedarfs sind die Standards für Diagnose und Betreuung von kachektischen Patienten nach wie vor unzureichend und wirksame Behandlungsmöglichkeiten fehlen. Die Therapie besteht soweit in einer Ernährungsbehandlung (insbesondere künstliche Ernährung) und Beseitigung der auslösenden Ursache, soweit diese behandelbar ist. Am unvermeidlichen Lebensende ist eine solche Therapie nicht immer geboten. Entscheidend ist der Wille des Patienten, ob der Patient überhaupt Hunger hat und ob sich Symptome mit einer forcierten Nahrungszufuhr tatsächlich lindern lassen. ⓘ