Nagelpilz
| Onychomykose ⓘ | |
|---|---|
| Andere Namen | Dermatophytische Onychomykose Tinea unguium |
 | |
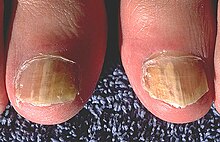
| Ein von Onychomykose befallener Zehennagel | |
| Fachgebiet | Infektiöse Krankheit |
| Symptome | Weiße oder gelbe Verfärbung des Nagels, Verdickung des Nagels |
| Komplikationen | Unterschenkel-Cellulitis |
| Häufiges Auftreten | Ältere Männer |
| Ursachen | Pilzinfektion |
| Risikofaktoren | Fußpilz, andere Nagelerkrankungen, Kontakt mit Betroffenen, periphere Gefäßerkrankungen, schlechte Immunfunktion |
| Diagnostische Methode | Basierend auf dem Erscheinungsbild, bestätigt durch Labortests |
| Differentialdiagnose | Psoriasis, chronische Dermatitis, chronische Paronychie, Nageltrauma |
| Behandlung | Keine, Anti-Pilz-Medikamente, Trimmen der Nägel |
| Medikamente | Terbinafin, Ciclopirox |
| Prognose | Häufig wiederkehrend |
| Häufigkeit | ~10% der Erwachsenen |
Onychomykose, auch bekannt als Tinea unguium, ist eine Pilzinfektion des Nagels. Zu den Symptomen gehören eine weiße oder gelbe Verfärbung des Nagels, eine Verdickung des Nagels und eine Ablösung des Nagels vom Nagelbett. Es können sowohl Zehennägel als auch Fingernägel betroffen sein, aber die Zehennägel sind häufiger betroffen. Zu den Komplikationen kann eine Zellulitis am Unterschenkel gehören. Verschiedene Pilzarten können Onychomykose verursachen, darunter Dermatophyten und Fusarien. Zu den Risikofaktoren gehören Fußpilz, andere Nagelkrankheiten, Kontakt mit Betroffenen, periphere Gefäßerkrankungen und eine schlechte Immunfunktion. Die Diagnose wird in der Regel aufgrund des Erscheinungsbildes vermutet und durch Labortests bestätigt. ⓘ
Onychomykose erfordert nicht unbedingt eine Behandlung. Das Antimykotikum Terbinafin, das oral eingenommen wird, scheint am wirksamsten zu sein, wird jedoch mit Leberproblemen in Verbindung gebracht. Das Beschneiden der betroffenen Nägel während der Behandlung erscheint ebenfalls sinnvoll. ⓘ
Es gibt einen Ciclopirox-haltigen Nagellack, aber es gibt keine Beweise dafür, dass er wirkt. In bis zur Hälfte der Fälle kehrt die Krankheit nach der Behandlung zurück. Der Verzicht auf alte Schuhe nach der Behandlung kann das Risiko eines erneuten Auftretens verringern. ⓘ
Onychomykose tritt bei etwa 10 Prozent der erwachsenen Bevölkerung auf, wobei ältere Menschen häufiger betroffen sind. Männer sind häufiger betroffen als Frauen. Die Onychomykose macht etwa die Hälfte aller Nagelkrankheiten aus. Sie wurde erstmals 1853 von Georg Meissner als Folge einer Pilzinfektion beschrieben. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| B35.1 | Tinea unguium |
| ICD-10 online (WHO-Version 2019) | |
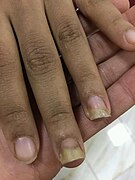
Nagelpilz, auch Nagelmykose oder Onychomykose, ist eine Infektion der Zehen- oder Fingernägel durch Dermatophyten (Fadenpilze), Hefepilze (Sprosspilze) oder Schimmelpilze (Fadenpilze). Innere (endogene) Dispositionsfaktoren können beispielsweise Stoffwechselerkrankungen, Gendefekte, die eine besondere Anfälligkeit für Onychomykose hervorrufen, und Immundefekte sein. So sind besonders Patienten mit Diabetes mellitus, Durchblutungsstörungen, Nagelekzemen und Nagelpsoriasis für Pilzerkrankungen anfällig. Begünstigend ist ferner ein feucht-warmes Milieu, Zehennägel sind daher häufiger als Fingernägel betroffen. Ursache kann auch eine längere Antibiotikatherapie sein. Nagelpilz ist keine schwere, aber eine häufige Erkrankung. Fünf bis zwölf Prozent der Europäer tragen Dermatophyten in den Nägeln, die Häufigkeit steigt mit dem Alter. ⓘ
Nagelpilzbefall an Mittel- und Ringfinger ⓘ
Etymologie
Der Begriff leitet sich von altgriechisch ὄνυξ onyx "Nagel", μύκης mykēs "Pilz" und der Endung -ωσις ōsis "funktionelle Erkrankung" ab. ⓘ
Anzeichen und Symptome
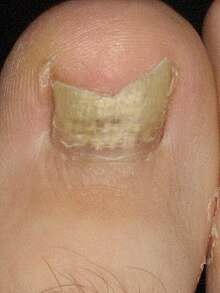

Das häufigste Symptom einer Nagelpilzinfektion ist eine Verdickung und Verfärbung des Nagels: weiß, schwarz, gelb oder grün. Wenn die Infektion fortschreitet, kann der Nagel brüchig werden, wobei Teile abbrechen oder sich ganz vom Zeh oder Finger lösen können. Bleibt die Infektion unbehandelt, kann sich die Haut unter und um den Nagel entzünden und schmerzhaft werden. Es können auch weiße oder gelbe Flecken auf dem Nagelbett oder schuppige Haut neben dem Nagel sowie ein übler Geruch auftreten. In der Regel treten keine Schmerzen oder andere körperliche Symptome auf, es sei denn, die Krankheit ist schwerwiegend. Menschen mit Onychomykose können aufgrund des Aussehens der Nägel erhebliche psychosoziale Probleme haben, vor allem wenn nicht die Zehennägel, sondern die Finger betroffen sind, die immer sichtbar sind. Dermatophytiden sind pilzfreie Hautläsionen, die sich manchmal als Folge einer Pilzinfektion an einer anderen Stelle des Körpers bilden. Dies kann in Form eines Ausschlags oder Juckreizes an einer Stelle des Körpers geschehen, die nicht mit dem Pilz infiziert ist. Dermatophytiden können als eine allergische Reaktion auf den Pilz angesehen werden. ⓘ
Ursachen
Die Erreger der Onychomykose gehören alle zum Reich der Pilze und umfassen Dermatophyten, Candida (Hefen) und nichtmatophytische Schimmelpilze. Dermatophyten sind die Pilze, die in den gemäßigten westlichen Ländern am häufigsten für Onychomykose verantwortlich sind, während Candida und nichtmatophytische Schimmelpilze häufiger in den Tropen und Subtropen mit heißem und feuchtem Klima vorkommen. ⓘ
Dermatophyten
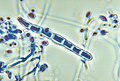
Wenn die Onychomykose auf eine Infektion mit Dermatophyten zurückzuführen ist, wird sie als Tinea unguium bezeichnet. Trichophyton rubrum ist der häufigste Dermatophyt, der an Onychomykose beteiligt ist. Andere Dermatophyten, die beteiligt sein können, sind T. interdigitale, Epidermophyton floccosum, T. violaceum, Microsporum gypseum, T. tonsurans und T. soudanense. Ein gängiger veralteter Name, der von medizinischen Labors immer noch angegeben werden kann, ist Trichophyton mentagrophytes für T. interdigitale. Der Name T. mentagrophytes ist jetzt auf den Erreger der Favus-Hautinfektion der Maus beschränkt; obwohl dieser Pilz von Mäusen und deren Hautschuppen auf den Menschen übertragen werden kann, infiziert er im Allgemeinen die Haut und nicht die Nägel. ⓘ
Epidermophyton floccosum ⓘ
Nagelpilzerkrankungen können aber auch durch Hefepilze (Candida-Spezies) oder Schimmelpilze ausgelöst werden. ⓘ
Andere
Weitere Erreger sind Candida und nichtmatophytische Schimmelpilze, insbesondere Vertreter der Schimmelpilzgattung Scytalidium (kürzlich in Neoscytalidium umbenannt), Scopulariopsis und Aspergillus. Candida-Arten verursachen hauptsächlich Onychomykose der Fingernägel bei Menschen, deren Hände häufig im Wasser stehen. Scytalidium befällt vor allem Menschen in den Tropen, bleibt aber auch bestehen, wenn sie später in Gebiete mit gemäßigtem Klima ziehen. ⓘ
Andere Schimmelpilze treten häufiger bei Menschen über 60 Jahren auf, und ihr Vorhandensein im Nagel spiegelt eine leichte Schwächung der Fähigkeit des Nagels wider, sich gegen eine Pilzinvasion zu wehren. ⓘ
Nagelverletzungen und Nagelpsoriasis können dazu führen, dass beschädigte Zehennägel dick, verfärbt und brüchig werden. ⓘ
Risikofaktoren
Die Übertragung der Nagelpilzerreger erfolgt wie auch bei den Fußpilzerregern per Schmier- oder Kontaktinfektion entweder direkt von Mensch zu Mensch oder über gemeinsam benutzte und nicht zwischendurch abgekochte beziehungsweise desinfizierte Gegenstände (Abtrocknungstücher) oder Kleidungsstücke (Strümpfe, Schuhe). Eine Ansteckung ist besonders überall dort möglich, wo Menschen barfuß gehen (beispielsweise Schwimmbad oder Sauna). Feuchte Umgebung durch Fußschweiß, ggf. unzureichende Fußdesinfektion und mangelndes Abtrocknen oder zu enges Schuhwerk fördert die Infektion. Dermatophyten wachsen gut in der feuchten Wärme lange getragener Schuhe. Sehr häufig geht einer Nagelpilzinfektion eine Fußpilzerkrankung (Tinea pedum) voraus, besonders wenn diese nicht oder nur unzureichend behandelt wurde. ⓘ
Krankheiten wie Diabetes mellitus, Durchblutungsstörungen, Entzündungen der Nägel und besonders Immunschwäche, beispielsweise durch hohes Alter, eine Erkrankung wie AIDS oder eine Chemotherapie schwächen die Körperabwehr und erhöhen damit die Infektionsgefahr. ⓘ
Es werden neben anderen, vor allem zwei Haupttypen des Nagelpilzbefalls unterschieden: Eine subunguale Invasion, bei der die Erreger von unterhalb des Nagels her (subungual) eindringen, und eine weiße superfizielle mycotische Infektion (leukonychia trichophytica), bei der die Erreger von der Nageloberfläche aus (superficial) eindringen und die eine eher weiße Nagelverfärbung zur Folge hat. ⓘ
Der häufigste Risikofaktor für Onychomykose ist das fortschreitende Alter (in der Regel über 60), da die Durchblutung vermindert ist, die Nägel langsamer wachsen und dicker werden und das Immunsystem geschwächt ist, was die Anfälligkeit für Infektionen erhöht. Männer sind häufiger von Nagelpilz betroffen als Frauen, und es besteht ein Zusammenhang mit einer familiären Vorbelastung mit dieser Infektion. ⓘ
Weitere Risikofaktoren sind starkes Schwitzen, eine feuchte oder nasse Umgebung, Schuppenflechte, das Tragen von Socken und Schuhen, die die Belüftung behindern und den Schweiß nicht aufnehmen, Barfußlaufen an feuchten öffentlichen Orten wie Schwimmbädern, Turnhallen und Duschräumen, Fußpilz (Tinea pedis), kleinere Haut- oder Nagelverletzungen, beschädigte Nägel oder andere Infektionen, Diabetes, Durchblutungsstörungen, die auch zu niedrigeren Temperaturen an Händen und Füßen führen können, oder ein geschwächtes Immunsystem. ⓘ
Diagnose
Die Diagnose wird in der Regel aufgrund des Erscheinungsbildes vermutet und durch Labortests bestätigt. Die vier wichtigsten Tests sind ein Kaliumhydroxid-Abstrich, eine Kultur, eine histologische Untersuchung und eine Polymerase-Kettenreaktion. Bei der untersuchten Probe handelt es sich in der Regel um Nagelabstriche oder -abschnitte. Diese sollten so weit oben im Nagel wie möglich entnommen werden. ⓘ
Eine Nagelplattenbiopsie mit periodischer Säure-Schiff-Färbung erscheint sinnvoller als eine Kultur oder eine direkte KOH-Untersuchung. Um nichtmatophytische Schimmelpilze zuverlässig zu identifizieren, können mehrere Proben erforderlich sein. ⓘ
Klassifizierung
Es gibt fünf klassische Arten der Onychomykose:
- Die distale subunguale Onychomykose ist die häufigste Form der Tinea unguium und wird in der Regel durch Trichophyton rubrum verursacht, das das Nagelbett und die Unterseite der Nagelplatte befällt.
- Die weiße oberflächliche Onychomykose (WSO) wird durch das Eindringen von Pilzen in die oberflächlichen Schichten der Nagelplatte verursacht und bildet "weiße Inseln" auf der Platte. Sie macht etwa 10 Prozent der Onychomykose-Fälle aus. In einigen Fällen handelt es sich bei WSO um eine Fehldiagnose von "Keratinsgranulationen", bei denen es sich nicht um einen Pilz, sondern um eine Reaktion auf Nagellack handelt, der den Nägeln ein kreideweißes Aussehen verleihen kann. Zur Bestätigung sollte ein Labortest durchgeführt werden.
- Proximale subunguale Onychomykose ist das Eindringen von Pilzen in die neu gebildete Nagelplatte durch den proximalen Nagelfalz. Sie ist die am wenigsten häufige Form der Tinea unguium bei gesunden Menschen, tritt aber häufiger auf, wenn der Patient immungeschwächt ist.
- Die Endonyx-Onychomykose ist durch Leukonychien bei fehlender Onycholyse oder subungualer Hyperkeratose gekennzeichnet.
- Bei der Candida-Onychomykose handelt es sich um eine Invasion der Fingernägel durch Candida-Arten, die in der Regel bei Personen auftritt, die ihre Hände häufig in Wasser tauchen. Voraussetzung dafür ist in der Regel eine vorherige Schädigung des Nagels durch eine Infektion oder ein Trauma. ⓘ
Differentialdiagnose
In vielen Fällen, in denen der Verdacht auf Nagelpilz besteht, liegt in Wirklichkeit keine Pilzinfektion vor, sondern nur eine Nagelverformung. ⓘ
Um Fehldiagnosen wie Nagelpsoriasis, Lichen planus, Kontaktdermatitis, Nagelbetttumore wie Melanom, Trauma oder das Syndrom der gelben Nägel zu vermeiden, kann eine Laborbestätigung erforderlich sein. ⓘ
Andere Erkrankungen, die ähnlich wie Onychomykose aussehen können, sind: Schuppenflechte, normale Alterung, das Syndrom der gelben Nägel und chronische Paronychie. ⓘ
Behandlung

Medikamente
Die meisten Behandlungen erfolgen mit antimykotischen Medikamenten, entweder topisch oder durch den Mund. Es wird empfohlen, bei Personen ohne bestätigte Infektion keine antimykotische Therapie durch den Mund (z. B. Terbinafin) anzuwenden, da diese Behandlung Nebenwirkungen haben kann. ⓘ
Zu den Medikamenten, die über den Mund eingenommen werden können, gehören Terbinafin (76 % wirksam), Itraconazol (60 % wirksam) und Fluconazol (48 % wirksam). Sie haben gemeinsame Merkmale, die ihre Wirksamkeit erhöhen: schnelles Eindringen in den Nagel und das Nagelbett und Verbleib im Nagel über Monate nach Absetzen der Therapie. Die orale Einnahme von Ketoconazol wird aufgrund der Nebenwirkungen nicht empfohlen. Orales Terbinafin wird besser vertragen als Itraconazol. Bei oberflächlicher weißer Onychomykose wird eher eine systemische als eine topische antimykotische Therapie empfohlen. ⓘ
Zu den topischen Mitteln gehören Ciclopirox-Nagellack, Amorolfin und Efinaconazol. Einige topische Behandlungen müssen über einen längeren Zeitraum (mindestens ein Jahr) täglich angewendet werden. Topisches Amorolfin wird wöchentlich aufgetragen. ⓘ
Efinaconazol, ein topisches Azol-Antimykotikum, führte zu zwei- bis dreimal besseren Heilungsraten als die nächstbeste topische Behandlung, Ciclopirox. In Studien wurden etwa 17 % der Patienten mit Efinaconazol geheilt, gegenüber 4 % der Patienten mit Placebo. ⓘ
Topisches Ciclopirox führt in 6 bis 9 % der Fälle zur Heilung. Ciclopirox scheint in Kombination mit Terbinafin besser zu sein als jedes der beiden Mittel allein. Obwohl Eficonazol, P-3051 (Ciclopirox 8% Hydrolack) und Tavaborol bei der Behandlung von Pilzinfektionen der Zehennägel wirksam sind, sind die Heilungsraten gering. ⓘ
Andere
Ein chemisches (keratolytisches) oder chirurgisches Debridement des betroffenen Nagels scheint die Ergebnisse zu verbessern. ⓘ
Seit 2014 ist die Evidenz für eine Laserbehandlung unklar, da die Evidenz von geringer Qualität ist und je nach Lasertyp variiert. ⓘ
Teebaumöl wird als Behandlung nicht empfohlen, da es nicht wirksam ist und die umliegende Haut reizen kann. ⓘ
Kosten
Vereinigte Staaten
Laut einer Studie aus dem Jahr 2015 liegen die Kosten für einen Test mit der periodischen Säure-Schiff-Färbung (PAS) in den Vereinigten Staaten bei 148 US-Dollar. Selbst wenn der billigere KOH-Test zuerst durchgeführt wird und der PAS-Test nur dann zum Einsatz kommt, wenn der KOH-Test negativ ausfällt, besteht eine gute Chance, dass der PAS-Test durchgeführt wird (weil der KOH-Test entweder richtig oder falsch negativ ausfällt). Die Terbinafin-Behandlung kostet jedoch nur 10 $ (plus weitere 43 $ für Leberfunktionstests). Zusammenfassend stellen die Autoren fest, dass Terbinafin ein relativ günstiges Nebenwirkungsprofil hat und Leberschäden sehr selten sind, so dass es aus Kostensicht für den Dermatologen sinnvoller ist, die Behandlung ohne den PAS-Test zu verschreiben. (Eine andere Möglichkeit wäre, die Behandlung nur dann zu verschreiben, wenn der Kaliumhydroxid-Test positiv ausfällt, aber dieser ergibt in etwa 20 % der Fälle von Pilzinfektionen ein falsches Negativ). Andererseits lag der Preis für eine topische (nicht-orale) Behandlung mit Efinaconazol 2015 bei 2307 US-Dollar pro Nagel, so dass ein Test vor der Verschreibung empfohlen wird. ⓘ
Die Kosten für die Behandlung mit Efinaconazol können mit Hilfe von Medikamentencoupons auf 65 US-Dollar pro 1-Monats-Dosis gesenkt werden, was die Behandlungskosten auf 715 US-Dollar pro Nagel senkt. ⓘ
Kanada
Eine Studie der kanadischen Agency for Drugs and Technologies in Health aus dem Jahr 2019 ergab, dass die Kosten für eine 48-wöchige Efinaconazol-Behandlung 178 US-Dollar für einen großen Zeh und 89 US-Dollar für einen anderen Zeh betragen. ⓘ
Prognose
Nach der Behandlung kann es zu einem Wiederauftreten der Krankheit kommen, wobei die Rückfallquote innerhalb von 2 Jahren nach erfolgreicher Behandlung bei 20-25 % liegt. Nagelpilz kann schmerzhaft sein und bleibende Schäden an den Nägeln verursachen. Er kann zu anderen schweren Infektionen führen, wenn das Immunsystem aufgrund von Medikamenten, Diabetes oder anderen Erkrankungen unterdrückt ist. Am größten ist das Risiko bei Diabetikern und Menschen, deren Immunsystem durch Leukämie oder AIDS oder durch Medikamente nach Organtransplantationen geschwächt ist. Diabetiker haben eine Beeinträchtigung der Gefäße und Nerven und sind dem Risiko einer Zellulitis ausgesetzt, einer potenziell schwerwiegenden bakteriellen Infektion; jede relativ kleine Verletzung an den Füßen, einschließlich einer Nagelpilzinfektion, kann zu ernsteren Komplikationen führen. Eine weitere seltene Komplikation ist die Infektion des Knochens. ⓘ
Epidemiologie
Eine 2003 durchgeführte Erhebung über Fußerkrankungen in 16 europäischen Ländern ergab, dass die Onychomykose die häufigste Fußpilzinfektion ist, und ihre Prävalenz wurde auf 27 % geschätzt. Es wurde beobachtet, dass die Prävalenz mit dem Alter zunimmt. In Kanada wurde die Prävalenz auf 6,48 % geschätzt. Onychomykose tritt bei etwa einem Drittel der Diabetiker auf und ist bei Menschen mit Psoriasis um 56 % häufiger. ⓘ
Forschung
Forschungsergebnisse deuten darauf hin, dass Pilze empfindlich auf Wärme reagieren, in der Regel auf 40-60 °C (104-140 °F). Bei der Laserbehandlung wird versucht, das Nagelbett auf diese Temperaturen zu erhitzen, um das Pilzwachstum zu stören. Im Jahr 2013 erschien die Forschung zur Laserbehandlung vielversprechend. Auch die photodynamische Therapie, bei der mit Hilfe von Laser- oder LED-Licht Photosensibilisatoren aktiviert werden, die Pilze abtöten, befindet sich in der Entwicklung. ⓘ
Komplikationen
Onycholysis des Nagels (Ausfallen) bis zur Onychomadesis (Ausfall aller Nägel) bei Befall aller Nägel und Zerstörung des Nagelbettes. ⓘ
Diagnostik
Zur zweifelsfreien Diagnostik einer von Pilzen verursachten Nagelerkrankung können von dem auffälligen Nagel einige Hornteile abgeschabt und direkt mikroskopisch untersucht werden. Bei einer Pilzinfektion sind in der Regel die Hyphen im Untersuchungspräparat sichtbar und die Diagnose Nagelpilz kann unmittelbar gestellt werden. Für eine genaue Identifizierung der Erregerpilzart zur gezielten antimykotischen Wirkstoffauswahl wird beispielsweise eine ca. dreiwöchige Anzüchtung in Zellkultur notwendig. ⓘ
Da die Pilzkultur jedoch mit einer schlechten Sensitivität aufwartet – laborabhängig ca. 20–50 % falsch negative Ergebnisse –, setzt sich seit kurzem die molekulare Diagnostik immer mehr durch. Dabei wird das Erbgut der Pilze in einer Probe eindeutig mittels PCR bestimmt. In der klinischen Validierungsstudie eines von der Uniklinik Dresden mitentwickelten, kommerziell erhältlichen Tests wurde eine Sensitivität von 87,3 % und eine Spezifität von 94,3 % nachgewiesen. In dieser Hinsicht ist die molekulare Diagnostik der Mikroskopie und Pilzkultur also deutlich überlegen. Weitere Vorteile sind die Nachweisbarkeit abgestorbener Erreger, der Nachweis von Mischinfektionen und die kurze zeitliche Dauer der Laboruntersuchung von ein bis drei Tagen. ⓘ
Differentialdiagnostisch ist der Nagelpilz von einer isolierten Nagelpsoriasis, von sogenannten Ekzemnägeln und gelegentlich auch von einem Lichen ruber planus des Nagelorgans abzugrenzen. Weiterhin muss die Möglichkeit einer angeborenen oder erworbenen chronischen Nageldystrophie berücksichtigt werden. ⓘ
Therapie
Die Therapie hängt vom Schweregrad der Infektion ab. ⓘ
Lokale Behandlung
Wenn nur bei einem einzelnen Nagel weniger als 70 % (nach anderer Quelle weniger als 50 %) der Nagelfläche betroffen sind, ist in der Regel eine lokale Therapie mit antimykotischen Wirkstoffen ausreichend. Zur Verfügung stehen hierzu Salben und Nagellacke, die regelmäßig auf den Nagel aufgebracht werden. Eventuell muss der Nagel vorher angeweicht oder angeraut werden. ⓘ
In Fällen, in denen eine ausschließlich externe Therapie (von der Nageloberfläche her) nicht erfolgsverheißend ist, kann der Nagel atraumatisch und damit in aller Regel völlig schmerzfrei mit einem Keratolytikum, beispielsweise Harnstoffsalbe, aufgeweicht und abgelöst werden, was etwa ein bis drei Wochen dauert. Bei schwerem Verlauf einer Onychomykose ist es ebenfalls möglich, den befallenen Nagel mittels Lasertherapie aufzulösen. Hierbei wird der befallene Nagel und zumeist auch die oberste Schicht des Nagelbettes durch einen Erbium-Laser in der Regel schmerzarm verdampft. In Deutschland werden jedoch die Kosten einer Laserbehandlung von den gesetzlichen Krankenkassen nicht übernommen. ⓘ
Die operative Nagelentfernung durch Ziehen des befallenen Nagels wird nicht mehr empfohlen, da die damit verbundene zusätzliche Verletzung den Heilungsverlauf stört und anschließend auch zu einem anormalen Nagelwachstum führen kann. ⓘ
Nach einer Nagelablösung oder -entfernung erfolgt in der Regel eine örtliche Behandlung (Lokaltherapie) von Nagelbett und nachwachsendem Nagel mit antimykotischer Creme oder antimykotischem Nagellack auf der Basis von Bifonazol, Clotrimazol, Ciclopirox oder Amorolfin. ⓘ
Lasertherapie
2010 wurde von der FDA erstmals ein Laser zur direkten Bestrahlung von Nagelpilzen zugelassen. Dabei durchdringt ein gepulster Infrarotlaser die mit Pilzen befallenen Nägel und inaktiviert so die vorhandenen Pilzstrukturen, ohne den Nagel zu schädigen. Nach Angaben des Herstellerunternehmens Pinpointe USA, Inc berichten 68 bis 81 % der Patienten bei einer einzigen Behandlung dann nach 6 bis 12 Wochen von einer stärkeren Aufklärung der Nägel. Nach 12 Monaten war bei 81 % eine „nachhaltige Verbesserung“ der Klärung zu verzeichnen. Neben dem PinPointe Laser haben auch andere Laser einen Foot-Modus, so dass mittlerweile viele Hautärzte eine solche Therapie anbieten. Von den gesetzlichen Krankenkassen wird diese Behandlungsform jedoch in der Regel nicht erstattet. ⓘ
Naturheilkunde
Naturheilkundlich wird der befallene Teil des Nagels abgeschliffen und der Bereich über viele Wochen morgens und abends mit 5–25-%-igem Essig (bzw. Essigessenz) betupft. Der Pilz benötigt ein basisches Milieu und bildet sich durch die Essigbehandlung langsam zurück, während der Nagel nachwächst. ⓘ
Portugiesische Forscher konnten zeigen, dass Lavendelöl bereits in geringen Konzentrationen verschiedene Hefe- und Fadenpilze abtötet, die beim Menschen Haut- und Nagelpilzerkrankungen verursachen können. Auch andere ätherische Öle werden in der Alternativmedizin verwendet. ⓘ
Ein verbreitetes Hausmittel sind mentholhaltige Salben (Tiger Balm, Vaporub), für die es nur schwache Wirksamkeitsbelege gibt. Auch bei äußerlicher Anwendung von Teebaumöl ist auf Grund seiner unter anderem fungiziden Wirkung von guten Behandlungserfolgen berichtet worden. Allerdings können weder reguläre noch alternative Externa (äußerliche Behandlungen) in den Nagel tief genug eindringen, um gegen stärkeren Pilzbefall zu helfen. ⓘ
Allgemeine Vorbeugung
Zur Vermeidung einer Nagelpilzinfektion gehören in erster Linie alle Maßnahmen zur Vorbeugung gegen Fußpilz beziehungsweise eine sofortige und konsequente Behandlung von bereits bestehendem Fußpilzbefall. Dabei ist grundsätzlich ein feuchtwarmes Klima im Schuh zu vermeiden. Zum Schutz vor Versprödung müssen Haut und Nägel durch regelmäßiges Auftragen einer geeigneten Creme geschützt werden. Möglichst offene und atmungsaktive Schuhe, die auch die Zehen nicht einengen, und Strümpfe aus feuchtigkeitsableitendem Material sind erforderlich. ⓘ
Zur Verhinderung einer erneuten Ansteckung (Reinfektion) während und nach der Nagelpilzbehandlung sind allgemeinhygienische Maßnahmen wie beispielsweise ein Desinfizieren der bislang benutzten Strümpfe und Abtrocknungstücher unbedingt notwendig. ⓘ