Harlekin-Ichthyose
| Ichthyose vom Harlekin-Typ ⓘ | |
|---|---|
| Andere Namen | Harlekin-Ichhyose, Hyosis fetalis, Ichthyosis fetalis, Keratosis diffusa fetalis, Harlekin-Fötus, Ichthyosis congenita gravior |
 | |
| Ichthyose vom Harlekin-Typ | |
| Fachgebiet | Dermatologie |
| Symptome | Sehr dicke, rissige Haut, abnorme Gesichtszüge |
| Komplikationen | Atemprobleme, Infektionen, Probleme mit der Körpertemperatur, Dehydrierung |
| Übliches Auftreten | Von Geburt an vorhanden |
| Ursachen | Genetisch bedingt (autosomal rezessiv) |
| Diagnostische Methode | Basierend auf dem Erscheinungsbild und genetischen Tests |
| Differentialdiagnose | Ichthyosis congenita, Lamelläre Ichthyose |
| Behandlung | Unterstützende Pflege, feuchtigkeitsspendende Creme |
| Medikamentöse Behandlung | Antibiotika, Etretinat, Retinoide |
| Prognose | Der Tod innerhalb des ersten Monats ist relativ häufig |
| Häufigkeit | 1 von 300.000 |
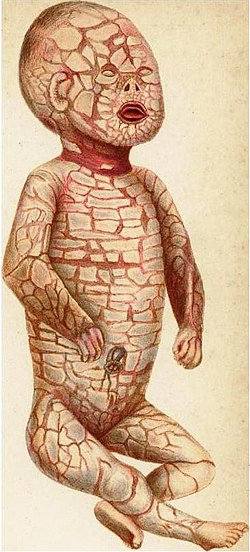
Bei der Ichthyose vom Harlekin-Typ handelt es sich um eine genetisch bedingte Störung, die bei der Geburt zu einer Verdickung der Haut am gesamten Körper führt. Die Haut bildet große, rauten-/trapez-/rechteckförmige Platten, die durch tiefe Risse getrennt sind. Diese beeinträchtigen die Form der Augenlider, der Nase, des Mundes und der Ohren und schränken die Bewegung der Arme und Beine ein. Die eingeschränkte Bewegung des Brustkorbs kann zu Atembeschwerden führen. Diese Platten fallen im Laufe mehrerer Wochen ab. Weitere Komplikationen können Frühgeburtlichkeit, Infektionen, Probleme mit der Körpertemperatur und Dehydrierung sein. Die Erkrankung ist die schwerste Form der Ichthyose, einer Gruppe genetischer Erkrankungen, die durch schuppige Haut gekennzeichnet sind. ⓘ
Die Ichthyose vom Harlekin-Typ wird durch Mutationen im ABCA12-Gen verursacht. Dieses Gen kodiert für ein Protein, das für den Transport von Lipiden aus den Zellen der äußersten Hautschicht erforderlich ist. Die Störung wird autosomal rezessiv vererbt und von Eltern, die Träger sind. Die Diagnose wird häufig anhand des Erscheinungsbildes bei der Geburt gestellt und durch einen Gentest bestätigt. Vor der Geburt kann eine Fruchtwasseruntersuchung oder eine Ultraschalluntersuchung die Diagnose unterstützen. ⓘ
Es gibt keine Heilung für diese Krankheit. In den ersten Lebensjahren ist in der Regel eine ständige unterstützende Pflege erforderlich. Die Behandlung kann Feuchtigkeitscreme, Antibiotika, Etretinat oder Retinoide umfassen. Etwa die Hälfte der Betroffenen stirbt innerhalb der ersten Monate; eine Behandlung mit Retinoiden kann jedoch die Überlebenschancen erhöhen. Kinder, die das erste Lebensjahr überleben, haben oft langfristige Probleme wie gerötete Haut, Gelenkkontrakturen und Wachstumsverzögerungen. Die Krankheit tritt bei etwa 1 von 300.000 Geburten auf. Sie wurde erstmals 1750 in einem Tagebucheintrag von Reverend Oliver Hart in Amerika dokumentiert. ⓘ
| Klassifikation nach ICD-10 | |
|---|---|
| Q80.4 | Ichthyosis congenita gravis [Harlekinfetus] |
| ICD-10 online (WHO-Version 2019) | |
Die Harlekin-Ichthyose ist eine sehr seltene angeborene Hauterkrankung und stellt die schwerste Form der autosomal-rezessiven kongenitalen Ichthyosen (ARCI) dar. Die gestörte Hornschichtbildung der Oberhaut zeigt sich hierbei oft schon vorgeburtlich mit dem Hauptmerkmal einer panzerartigen Bedeckung des ganzen Körpers durch Hornschuppen. ⓘ
Die Erkrankung ist nicht zu verwechseln mit dem Harlequin-Syndrom. ⓘ
Anzeichen und Symptome
Neugeborene mit Ichthyose vom Harlekin-Typ weisen eine dicke, zerklüftete Panzerplatten-Hyperkeratose auf. Die Betroffenen weisen schwere Schädel- und Gesichtsdeformitäten auf. Die Ohren können sehr schwach entwickelt sein oder ganz fehlen, ebenso wie die Nase. Die Augenlider können umgekippt sein (Ektropium), wodurch die Augen und der Bereich um sie herum sehr anfällig für Infektionen sind. Babys mit diesem Zustand bluten oft während der Geburt. Die Lippen sind durch die trockene Haut zurückgezogen (Eklabium). ⓘ
Die Gelenke sind manchmal unbeweglich und können unter der normalen Größe liegen. Eine Hypoplasie findet sich manchmal an den Fingern. Gelegentlich wurde auch Polydaktylie festgestellt. Darüber hinaus stellen das Fischmaul, die Mundatmung und die Xerostomie für die Betroffenen ein extrem hohes Risiko für die Entwicklung einer grassierenden Zahnkaries dar. ⓘ
Patienten mit dieser Erkrankung reagieren aufgrund ihrer harten, rissigen Haut, die eine normale Wärmeabgabe verhindert, extrem empfindlich auf Temperaturschwankungen. Die Haut schränkt auch die Atmung ein, so dass sich die Brustwand nicht ausdehnen und nicht genügend Luft ansaugen kann. Dies kann zu Hypoventilation und Atemstillstand führen. Die Patienten sind oft dehydriert, da ihre Haut nicht gut geeignet ist, Wasser zu speichern. ⓘ
Ursache
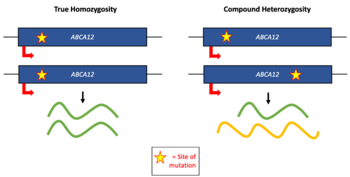
Die Ichthyose vom Harlekin-Typ wird durch eine Funktionsverlustmutation im ABCA12-Gen verursacht. Dieses Gen ist wichtig für die Regulierung der Proteinsynthese bei der Entwicklung der Hautschicht. Mutationen in dem Gen führen zu einem gestörten Transport von Lipiden in der Hautschicht und können auch zu geschrumpften Versionen der für die Hautentwicklung verantwortlichen Proteine führen. Weniger schwerwiegende Mutationen führen zu einer Kollodiummembran und einem kongenitalen ichthyosiformen Erythrodermie-ähnlichen Erscheinungsbild. ⓘ
ABCA12 ist ein ATP-bindender Kassettentransporter (ABC-Transporter), der zu einer großen Familie von Proteinen gehört, die ATP hydrolysieren, um Fracht durch Zellmembranen zu transportieren. Es wird angenommen, dass ABCA12 ein Lipidtransporter in Keratinozyten ist, der für den Lipidtransport in lamellare Granula während der Bildung der Lipidbarriere in der Haut notwendig ist. ⓘ
Diagnose
Die Diagnose der Ichthyose vom Harlekin-Typ stützt sich sowohl auf die körperliche Untersuchung als auch auf Labortests. Die körperliche Untersuchung bei der Geburt ist für die Erstdiagnose der Harlekin-Ichhyose entscheidend. Bei der körperlichen Untersuchung lassen sich die charakteristischen Symptome der Erkrankung erkennen, insbesondere die Anomalien auf der Hautoberfläche von Neugeborenen. Abnormale Befunde bei der körperlichen Untersuchung führen in der Regel dazu, dass andere diagnostische Tests eingesetzt werden, um die Diagnose zu sichern. ⓘ
Genetische Tests sind der spezifischste diagnostische Test für Harlekin-Ichhyose. Mit diesem Test wird eine Funktionsverlustmutation im ABCA12-Gen nachgewiesen. Eine Biopsie der Haut kann durchgeführt werden, um die histologischen Merkmale der Zellen zu beurteilen. Der histologische Befund zeigt in der Regel hyperkeratotische Hautzellen, was zu einer dicken, weißen und harten Hautschicht führt. ⓘ
Die Diagnose ergibt sich aus dem klinischen Bild. Die vorgeburtliche Sonografie kann einen Verdacht nahelegen, der durch eine humangenetische Untersuchung gesichert wird. ⓘ
Behandlung
Ständige Pflege ist erforderlich, um die Haut mit Feuchtigkeit zu versorgen und zu schützen. Die harte äußere Schicht schält sich schließlich ab, so dass die verletzlichen inneren Schichten der Dermis freigelegt werden. Frühe Komplikationen sind Infektionen aufgrund der Rissbildung in den hyperkeratotischen Platten und Atemnot aufgrund der physischen Einschränkung der Brustwandausdehnung. ⓘ
Das Management umfasst unterstützende Pflege und die Behandlung der Hyperkeratose und der Hautbarrierestörung. Im Allgemeinen wird ein befeuchteter Inkubator verwendet. Häufig ist eine Intubation erforderlich, bis die Nasenlöcher vorhanden sind. Ernährungsunterstützung durch Sondennahrung ist unerlässlich, bis sich das Eklabium auflöst und die Säuglinge zu stillen beginnen können. Für die frühzeitige Behandlung des Eklabiums, das anfangs stark ausgeprägt ist und sich mit dem Abfallen der Schuppen zurückbildet, ist die Konsultation eines Ophthalmologen sinnvoll. Eine großzügige Anwendung von Vaseline ist mehrmals täglich erforderlich. Darüber hinaus sollte ein sorgfältiges Debridement der einschnürenden Hyperkeratosebänder durchgeführt werden, um eine digitale Ischämie zu vermeiden. ⓘ
Es wurde über Fälle von digitaler Autoamputation oder Nekrose aufgrund von kutanen Einschnürungsbändern berichtet. Um diese morbide Komplikation zu verhindern, wurden Entspannungsschnitte durchgeführt. ⓘ
Prognose
In der Vergangenheit verlief die Erkrankung fast immer tödlich, sei es aufgrund von Dehydrierung, Infektionen (Sepsis), eingeschränkter Atmung durch die Platten oder anderen damit verbundenen Ursachen. Die häufigste Todesursache war eine systemische Infektion, und die Betroffenen überlebten selten länger als ein paar Tage. Eine verbesserte neonatale Intensivpflege und eine frühzeitige Behandlung mit oralen Retinoiden wie dem Medikament Isotretinoin können jedoch die Überlebenschancen verbessern. Es hat sich gezeigt, dass eine frühe orale Retinoidtherapie die Schuppenbildung aufweicht und die Abschuppung fördert. Bereits nach zwei Wochen täglicher oraler Isotretinoin-Behandlung können Risse in der Haut abheilen und plattenförmige Schuppen nahezu verschwinden. Eine Verbesserung des Eklabiums und des Ektropions ist ebenfalls innerhalb weniger Wochen zu beobachten. ⓘ
Kinder, die die Neugeborenenzeit überleben, entwickeln in der Regel einen weniger schweren Phänotyp, der einer schweren kongenitalen ichthyosiformen Erythrodermie ähnelt. Die Patienten leiden weiterhin unter Temperaturschwankungen und können Wärme- und Kälteunverträglichkeiten aufweisen. Die Patienten können auch ein allgemein schlechtes Haarwachstum, vernarbende Alopezie, Kontrakturen der Finger, Arthralgien, Gedeihstörung, Hypothyreose und Kleinwuchs aufweisen. Einige Patienten entwickeln eine Rheumafaktor-positive Polyarthritis. Überlebende können auch fischähnliche Schuppen und ein wachsartiges, gelbliches Material in seborrhoischen Bereichen entwickeln, wobei die Ohren an der Kopfhaut haften. ⓘ
Die älteste bekannte Überlebende ist Nusrit "Nelly" Shaheen, die 1984 geboren wurde und sich im Juni 2021 bei relativ guter Gesundheit befindet. Die maximale Lebenserwartung von Patienten mit dieser Krankheit ist mit den neuen Behandlungsmethoden noch nicht ermittelt worden. ⓘ
Eine 2011 in den Archives of Dermatology veröffentlichte Studie kam zu dem Schluss: "Die Harlekin-Ichtyose sollte als schwere chronische Erkrankung betrachtet werden, die nicht immer tödlich verläuft. Mit einer verbesserten Neugeborenenversorgung und wahrscheinlich der frühen Einführung von oralen Retinoiden steigt die Zahl der Überlebenden." ⓘ
Epidemiologie
Die Krankheit tritt bei etwa 1 von 300.000 Menschen auf. Da die Krankheit autosomal rezessiv vererbt wird, sind die Raten in bestimmten ethnischen Populationen mit einer höheren Wahrscheinlichkeit von Blutsverwandtschaft höher. ⓘ
Geschichte
Die Krankheit ist seit 1750 bekannt und wurde erstmals im Tagebuch von Rev. Oliver Hart aus Charleston, South Carolina, beschrieben:
"Am Donnerstag, dem 5. April 1750, besuchte ich ein höchst beklagenswertes Kind, das in der Nacht zuvor von einer Mary Evans in 'Chas'town' geboren wurde. Es war für alle überraschend, die es sahen, und ich weiß kaum, wie ich es beschreiben soll. Die Haut war trocken und hart und schien an vielen Stellen rissig zu sein, ähnlich wie die Schuppen eines Fisches. Der Mund war groß, rund und offen. Es hatte keine äußere Nase, sondern zwei Löcher, wo die Nase hätte sein sollen. Die Augen schienen Klumpen geronnenen Blutes zu sein, die etwa so groß wie eine Pflaume waren und einen grässlichen Anblick boten. Es hatte keine äußeren Ohren, sondern Löcher, wo die Ohren sein sollten. Die Hände und Füße schienen geschwollen zu sein, waren verkrampft und fühlten sich ziemlich hart an. Der hintere Teil des Kopfes war weit offen. Es machte ein seltsames, sehr leises Geräusch, das ich nicht beschreiben kann. Es lebte etwa achtundvierzig Stunden und war lebendig, als ich es sah. ⓘ
Die Bezeichnung Harlekin-Typ kommt von der Rautenform der Schuppen bei der Geburt (die dem Kostüm von Arlecchino ähnelt). ⓘ
Galerie
Harlekin-Ichhyose bei einem 3-jährigen Mädchen, bei dem die Keratinschuppen fast vollständig abgefallen sind ⓘ
Bemerkenswerte Fälle
- Nusrit "Nelly" Shaheen (geboren 1984) ist möglicherweise die älteste bekannte Überlebende; sie wohnt in Coventry, England, und war eines von neun Kindern in einem pakistanischen muslimischen Haushalt. Vier ihrer acht Geschwister waren ebenfalls erkrankt, starben jedoch als Kleinkinder.
- Ryan Gonzalez (geboren 1986) ist der älteste Mensch in den Vereinigten Staaten, der mit dieser Krankheit lebt. Er wurde in einer Folge von Medical Incredible vorgestellt.
- Stephanie Turner (1993 - 2017) war die zweitälteste Person in den Vereinigten Staaten, die mit dieser Krankheit lebte, und die erste, die jemals ein Kind zur Welt brachte. Turners zwei Kinder sind nicht an der Krankheit erkrankt. Sie starb am 3. März 2017 im Alter von 23 Jahren.
- Mason van Dyk (geboren 2013) war im Juli 2018 fünf Jahre alt, obwohl ihm eine Lebenserwartung von einem bis fünf Tagen gegeben wurde. Ärzte teilten seiner Mutter Lisa van Dyke mit, dass er der erste Fall von Harlekin-Ichhyose in Südafrika sei und dass die Chance, ein weiteres Kind mit dieser Krankheit zu bekommen, bei eins zu vier liege.
- Hunter Steinitz (geboren am 17. Oktober 1994) ist einer von nur zwölf Amerikanern, die mit dieser Krankheit leben, und wird im National Geographic Special "Extraordinary Humans: Haut" vorgestellt.
- Mui Thomas (geboren 1992 in Hongkong) qualifizierte sich als erster Rugby-Schiedsrichter mit Harlekin-Ichtyose.
- Ein weibliches Baby, das im Juni 2016 in Nagpur, Indien, geboren wurde, starb nach zwei Tagen. Es soll der erste Fall in Indien sein. ⓘ
Verbreitung
Die Häufigkeit wird mit unter 1 zu 1.000.000 angegeben, die Vererbung folgt einem autosomal-rezessiven Erbgang. ⓘ
Klinische Erscheinungen
Wichtige Kriterien für die Diagnose anhand des klinischen Bildes sind:
- bei Geburt in eine kollodiumähnlich steife schimmernde Membran eingeschlossen, die wie eine zusätzliche Hautschicht erscheint – sogenannte Kollodium-Membran
- große, dicke, plattenartige Schuppen auf dem gesamten Körper, dazwischen tiefe Hauteinrisse
- starke Ausstülpung der Augenlider (Ektropium) und der Lippen (Eklabium) – sogenannter Harlekin-Aspekt
- eingeschränkte Beweglichkeit der Extremitäten und des Brustraumes
- Mund- und Genitalschleimhaut befallen
- Kontrakturen ⓘ
Differentialdiagnose
Abzugrenzen sind:
- Kongenitale ichthyosiforme Erythrodermie (CIE)
- letale restriktive Dermopathie
- Infantile systemische Hyalinose
- Neu-Laxova-Syndrom ⓘ
Heilungsaussicht
Viele der Betroffenen sterben kurz nach der Geburt infolge einer Ateminsuffizienz oder einer Sepsis. Im späteren Verlauf ist die Hautpanzerung leicht rückläufig, es kommt zu Schuppenbildung und Erythrodermie. ⓘ
Fortschritte der Intensivmedizin haben die Letalität gesenkt. ⓘ





