Echokardiografie
| Echokardiographie ⓘ | |
|---|---|
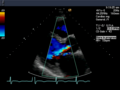
 Ein abnormales Echokardiogramm: Das Bild zeigt einen mittelmuskulären Ventrikelseptumdefekt. Die Kurve unten links zeigt den Herzzyklus und die rote Markierung den Zeitpunkt der Aufnahme. Die Farben werden zur Darstellung der Geschwindigkeit und Richtung des Blutflusses verwendet. | |
| ICD-9-CM | 88.72 |
| MeSH | D004452 |
| OPS-301-Code | 3-052 |
| MedlinePlus | 003869 |
Eine Echokardiographie, ein Echokardiogramm, ein Herzecho oder einfach ein Echo ist eine Ultraschalluntersuchung des Herzens. Es handelt sich um eine Art medizinischer Bildgebung des Herzens unter Verwendung von Standard-Ultraschall oder Doppler-Ultraschall. ⓘ
Die Echokardiographie wird inzwischen routinemäßig bei der Diagnose, Behandlung und Nachsorge von Patienten mit vermuteten oder bekannten Herzerkrankungen eingesetzt. Sie ist eine der am häufigsten verwendeten diagnostischen Bildgebungsmethoden in der Kardiologie. Sie kann eine Fülle hilfreicher Informationen liefern, u. a. über die Größe und Form des Herzens (Quantifizierung der inneren Kammern), die Pumpleistung, den Ort und das Ausmaß von Gewebeschäden und die Beurteilung der Herzklappen. Ein Echokardiogramm kann den Ärzten auch andere Schätzungen der Herzfunktion liefern, z. B. eine Berechnung des Herzzeitvolumens, der Auswurffraktion und der diastolischen Funktion (wie gut sich das Herz entspannt). ⓘ
Die Echokardiographie ist ein wichtiges Instrument zur Beurteilung von Wandbewegungsstörungen bei Patienten mit Verdacht auf eine Herzerkrankung. Sie hilft bei der Frühdiagnose eines Myokardinfarkts, indem sie regionale Wandbewegungsstörungen aufzeigt. Auch bei der Behandlung und Nachsorge von Patienten mit Herzinsuffizienz ist sie wichtig, da sie die Ejektionsfraktion bestimmt. ⓘ
Die Echokardiographie kann helfen, Kardiomyopathien wie hypertrophe Kardiomyopathie, dilatative Kardiomyopathie und viele andere zu erkennen. Mit Hilfe der Stressechokardiographie kann auch festgestellt werden, ob Brustschmerzen oder damit verbundene Symptome auf eine Herzerkrankung zurückzuführen sind. Der größte Vorteil der Echokardiographie besteht darin, dass sie nicht invasiv ist (kein Aufschneiden der Haut oder Eindringen in Körperhöhlen) und keine bekannten Risiken oder Nebenwirkungen hat. Mit einem Echokardiogramm können nicht nur Ultraschallbilder der Herzstrukturen erstellt werden, sondern auch eine genaue Beurteilung des Blutflusses durch das Herz mit Hilfe der Doppler-Echokardiographie, die gepulsten oder kontinuierlichen Doppler-Ultraschall verwendet. Damit lassen sich sowohl normale als auch anormale Blutströme im Herzen beurteilen. Farbdoppler und Spektraldoppler werden eingesetzt, um abnormale Verbindungen zwischen der linken und der rechten Seite des Herzens, Blutverluste durch die Herzklappen (Herzklappeninsuffizienz) und die Öffnungsrate der Herzklappen (bzw. die fehlende Öffnungsrate im Falle einer Herzklappenstenose) zu ermitteln. Die Dopplertechnik kann auch zur Messung von Gewebebewegungen und -geschwindigkeiten eingesetzt werden (Gewebedoppler-Echokardiographie). ⓘ
Die Echokardiographie war auch die erste Ultraschall-Subspezialität, die intravenöses Kontrastmittel verwendete. Die Echokardiographie wird von Herzsonographen, Herzphysiologen (UK) oder in Echokardiographie ausgebildeten Ärzten durchgeführt. ⓘ
Der schwedische Arzt Inge Edler (1911-2001), ein Absolvent der Universität Lund, gilt als "Vater der Echokardiographie". Er war der erste seines Fachs, der die Ultraschall-Impulsecho-Bildgebung zur Diagnose von Herzerkrankungen einsetzte, die der Akustikphysiker Floyd Firestone zur Erkennung von Defekten in Metallgussstücken entwickelt hatte. Tatsächlich erstellte Edler 1953 die ersten Echokardiographien mit einem industriellen Firestone-Sperry-Ultraschall-Reflektoskop. Bei der Entwicklung der Echokardiographie arbeitete Edler mit dem Physiker Carl Hellmuth Hertz zusammen, dem Sohn des Nobelpreisträgers Gustav Hertz und Großneffen von Heinrich Rudolph Hertz. ⓘ
Echokardiografie, Echokardiographie oder Ultraschallkardiografie (UKG) nennt man die Untersuchung des Herzens mittels Ultraschalls (siehe auch Sonografie). ⓘ
Neben dem Elektrokardiogramm (EKG) ist die Echokardiografie eine der wichtigsten technischen nichtinvasiven Untersuchungsmethoden des Herzens und unverzichtbarer Bestandteil der kardiologischen Diagnostik. Aber auch für den Allgemeininternisten und den Intensivmediziner ist die Echokardiografie ein wertvoller Bestandteil der Diagnostik. ⓘ
Medizinische Anwendungen


Die medizinischen Fachgesellschaften empfehlen den Einsatz der Echokardiographie zur Erstdiagnose, wenn sich der klinische Zustand des Patienten ändert und wenn neue Daten aus einem Echokardiogramm dazu führen würden, dass der Arzt die Behandlung des Patienten ändert. Die Gesundheitsverbände empfehlen keine Routineuntersuchungen, wenn sich der klinische Zustand des Patienten nicht verändert hat oder wenn der Arzt die Behandlung des Patienten aufgrund der Untersuchungsergebnisse wahrscheinlich nicht ändern wird. ⓘ
Ein häufiges Beispiel für den übermäßigen Einsatz der Echokardiographie, wenn sie nicht indiziert ist, ist die Durchführung von Routineuntersuchungen als Reaktion auf die Diagnose einer leichten Herzklappenerkrankung des Patienten. In diesem Fall sind die Patienten oft jahrelang asymptomatisch, bevor eine Verschlechterung eintritt, und die Ergebnisse des Echokardiogramms würden nicht zu einer Änderung der Behandlung führen, wenn sich der klinische Zustand nicht ändert. ⓘ
Die Echokardiographie spielt heute in der Pädiatrie eine große Rolle bei der Diagnose von Patienten mit Herzklappenerkrankungen und anderen angeborenen Anomalien. Ein neuer Zweig ist die fetale Echokardiographie, bei der ein ungeborener Fötus echokardiographiert wird. ⓘ
Arten
Es gibt drei Hauptarten der Echokardiographie: transthorakal, transösophageal und intrakardial. Bei Stresstests wird das transthorakale Echo in Kombination mit einer Belastungsmethode (z. B. einem Laufband) eingesetzt. Der intravaskuläre Ultraschall wird weiter unten behandelt, ist aber, wie der Name schon sagt, eher ein "Ultraschall" als eine "Echokardiographie", da er die Wände eines Gefäßes und nicht das Herz abbildet. ⓘ
Transthorakales Echokardiogramm
Ein Standardechokardiogramm wird auch als transthorakales Echokardiogramm (TTE) oder Herzultraschall bezeichnet und dient der schnellen Beurteilung eines Patienten am Krankenbett. In diesem Fall wird der Echokardiographie-Schallkopf (oder die Sonde) an der Brustwand (oder dem Brustkorb) des Patienten platziert, und es werden Bilder durch die Brustwand hindurch aufgenommen. Dies ist eine nicht-invasive, hochpräzise und schnelle Beurteilung der allgemeinen Gesundheit des Herzens. ⓘ
Transösophageales Echokardiogramm

Seltener notwendig ist die, insbesondere bei mit PEEP beatmeten Intensivpatienten vorteilhafte, von Leon J. Frazin 1976 eingeführte Ultraschalluntersuchung des Herzens von der Speiseröhre aus (Transösophageale Echokardiographie, kurz TEE [abgeleitet aus der amerikanischen Bezeichnung transesophageal echocardiography, im Deutschen auch TOE] genannt). Hierzu wird dem Patienten ein Schlauch mit einer Ultraschallsonde am Ende dieses Schlauches in die Speiseröhre eingeführt. Erwachsene Patienten sind in der Lage, die Sonde zu schlucken, daher auch die umgangssprachliche Bezeichnung „Schluckecho“. Bei Kindern und Jugendlichen ist es in der Regel notwendig, die Untersuchung unter einer Kurznarkose (Sedierung) durchzuführen. Die transösophageale Echokardiografie liefert durch die enge Lagebeziehung zwischen Speiseröhre und Herz eine bessere Darstellung bestimmter Teile des Herzens sowie der Aorta thoracica. Außerdem werden kleine Thromben, insbesondere im Herzohr des linken Vorhofes, besser detektiert. Auch bei stark adipösen Patienten kann diese Form der Echokardiografie notwendig sein, wenn ein transthorakales Echo keine befriedigende Bildgebung liefert. In der Regel ist die Spitze dieses Schlauches, in der sich der Ultraschallkopf, der nach dem piezoelektrischen Effekt arbeitet, befindet, über Rädchen am „Kopf“ des Schlauches – ähnlich dem Aufbau eines Endoskopes – beweglich und kann um die eigene Achse rotieren, um so alle möglichen Schnittebenen – die Ultraschalldiagnostik allgemein gehört zu den Schnittbildverfahren – des Herzens darzustellen. Die Tatsache, dass der linke Vorhof und die Speiseröhre (Ösophagus) eine enge anatomische Beziehung haben, ist die Rationale für die gute Beurteilung wichtiger Herzanteile von transösophageal, etwa wenn aufgrund eines Lungenemphysems die transthorakale Anlotung des Herzens nicht gut gelingt. ⓘ
Ein transösophageales Echokardiogramm ist eine alternative Methode zur Durchführung eines Echokardiogramms. Dabei wird eine spezielle Sonde, die an der Spitze einen Ultraschallwandler enthält, in die Speiseröhre des Patienten eingeführt und ermöglicht so eine Bild- und Dopplerauswertung von einer Stelle direkt hinter dem Herzen. Sie wird meist eingesetzt, wenn die transthorakalen Bilder suboptimal sind und ein klareres und präziseres Bild zur Beurteilung benötigt wird. Diese Untersuchung wird im Beisein eines Kardiologen, einer Krankenschwester und eines Ultraschalltechnikers durchgeführt. Um die Untersuchung für den Patienten angenehmer zu gestalten, kann eine Sedierung bei Bewusstsein und/oder eine örtliche Betäubung eingesetzt werden. ⓘ
Stress-Echokardiographie
Beim „Stressecho“ (Belastungsechokardiografie) handelt es sich um eine Echokardiografie, welche unter Belastung durchgeführt wird. Die häufigste Indikation für ein Stressecho ist der Verdacht auf Durchblutungsstörungen bei koronarer Herzkrankheit. ⓘ
Es gibt zwei Möglichkeiten der Belastung: Bei einem mechanischen Stressecho befindet sich der Patient in Links-Seitenlage auf einem Fahrradergometer. Der Patient tritt in die Pedale gegen einen langsam ansteigenden Widerstand, während der Arzt die Ultraschalluntersuchung des Herzens durchführt. Bei einem medikamentösen Stressecho hingegen bekommt der Patient ein Medikament (meist Dobutamin oder Dipyridamol mit Atropin oder Adenosin) intravenös verabreicht. ⓘ
Unabhängig von der Belastungsart wird die Untersuchung in mehreren Belastungsstufen durchgeführt. Zunächst werden Aufnahmen der linken Herzkammer in Ruhe aufgenommen. Dann wird über mehrere Stufen die Belastung erhöht, bis ein Abbruchkriterium erfüllt ist. Abbruchkriteria sind das Erreichen der Zielherzfrequenz, Patientenklagen über Brustschmerzen oder die Sichtbarkeit einer Wandbewegungsstörung im Ultraschall. Wenn der Patient über Brustschmerzen klagt oder wenn eine Wandbewegungsstörung gesehen wird, dann erhärtet das den Verdacht auf das Vorliegen einer koronaren Herzkrankheit. ⓘ
Im Einzelnen kann man an Kontraktionsformen im Ultraschallbild eine Akinesie, Hypokinesie, Dyskinesie, Hyperkinesie, Asynergie, Asynchronie oder eine Normokinesie (normale Kontraktion) sehen. Bei mittelgradigen Stenosen der Herzkranzgefäße löst die Belastung meist eine Akinesie oder Hypokinesie aus. Bei hochgradigen Stenosen, bei denen die Wand in Ruhe akinetisch ist, weil sie unter Hibernation leidet, bewirkt die Belastung eine vorübergehende hypokinetische Wandbewegung. ⓘ
Technisch werden meist die Systolen von vier Blicken (apikaler 4-Kammer-Blick, apikaler 2-Kammer-Blick, parasternale lange Achse, parasternale kurze Achse) in vier verschiedenen Belastungsstufen aufgenommen. In einer speziellen Ansicht werden die vier Belastungsstufen eines Blickes synchron nebeneinander abgespielt. Das soll das Auffinden von Veränderungen der Wandbewegung erleichtern. ⓘ
Wenn die Bildqualität nicht optimal ist, empfiehlt die European Society of Cardiology, Ultraschall-Kontrastmittel einzusetzen, um die Herzwand besser abzugrenzen. Die Darstellung der Myokardperfusion mit denselben Kontrastmitteln ist Gegenstand der Forschung. ⓘ
Bei einem Stressechokardiogramm, das auch als Stressecho bezeichnet wird, werden Ultraschallbilder des Herzens verwendet, um die Wandbewegung als Reaktion auf eine körperliche Belastung zu beurteilen. Zunächst werden Bilder des Herzens in Ruhe" aufgenommen, um eine Basislinie der Wandbewegung des Patienten bei einer ruhenden Herzfrequenz zu erhalten. Anschließend läuft der Patient auf einem Laufband oder nutzt eine andere Trainingsmethode, um die Herzfrequenz auf seine Zielherzfrequenz oder 85 % der altersbedingten maximalen Herzfrequenz (220 - Alter des Patienten) zu erhöhen. Schließlich werden Bilder des Herzens "unter Belastung" aufgenommen, um die Wandbewegung bei der höchsten Herzfrequenz zu beurteilen. Ein Belastungsecho bewertet die Wandbewegung des Herzens; es erstellt jedoch kein direktes Bild der Koronararterien. Eine Ischämie einer oder mehrerer Koronararterien könnte eine Wandbewegungsanomalie verursachen, die auf eine Koronararterienerkrankung hinweisen könnte. Der Goldstandard-Test zur direkten Erstellung eines Bildes der Koronararterien und zur direkten Beurteilung von Verengungen oder Verschlüssen ist eine Herzkatheteruntersuchung. Ein Stressecho ist nicht invasiv und wird im Beisein eines zugelassenen Arztes, z. B. eines Kardiologen, und eines Kardio-Sonographen durchgeführt. ⓘ
Intrakardiale Echokardiographie
Die intrakardiale Echokardiographie (ICE) ist eine spezielle Form der Echokardiographie, bei der Katheter verwendet werden, um die Ultraschallsonde in das Innere des Herzens einzuführen und die Strukturen in 2D zu betrachten. Die ICE wird häufig als Teil des kardialen Verfahrens eingesetzt, bei dem das Septum interatriale mit einer transseptalen Punktion durchstochen wird, um einen Katheterzugang vom rechten zum linken Vorhof zu ermöglichen. ICE hat gegenüber der transthorakalen Echokardiographie den Vorteil, dass ein Operateur, der ein steriles Verfahren durchführt, auch den ICE-Katheter bedienen kann und ICE nicht auf Sichtprobleme beschränkt ist, die beim transthorakalen Echo auftreten können. ⓘ
Der ICE wird häufig durch die Oberschenkelvene in den rechten Vorhof eingeführt. Vom rechten Vorhof aus lassen sich die Vorhofscheidewand, alle vier Herzkammern, alle vier Klappen und der Herzbeutelraum (bei einem Erguss) gut darstellen. ⓘ
Intravaskulärer Ultraschall
Intravaskulärer Ultraschall (IVUS) ist eine spezielle Form der Echokardiographie, bei der ein Katheter verwendet wird, um die Ultraschallsonde in die Blutgefäße einzuführen. Dies wird häufig zur Messung der Größe von Blutgefäßen und des Innendurchmessers des Blutgefäßes verwendet. Dies kann z. B. bei einem Koronarangiogramm verwendet werden, um die Verengung der Koronararterie zu beurteilen. Wenn der Katheter kontrolliert zurückgeführt wird, kann eine interne Karte erstellt werden, um die Kontur des Gefäßes und seiner Verzweigungen zu sehen. ⓘ
Modi
Die unten aufgeführten Modi beschreiben im Wesentlichen, wie die Ultraschallkristalle zur Informationsgewinnung eingesetzt werden. Diese Modi sind für alle Arten der Echokardiographie gleich. ⓘ
A-Modus
Der Amplitudenmodus ist kein Modus, der in der modernen Echokardiographie verwendet wird. ⓘ
B-Modus / 2D
Der Helligkeitsmodus wird oft als Synonym für "2D" verwendet und ist in der Echokardiographie weit verbreitet. ⓘ
M-Mode
Der Bewegungsmodus wird in der modernen Echokardiographie nur selten verwendet. Er hat spezielle Anwendungen und bietet den Vorteil einer sehr hohen zeitlichen Genauigkeit (z. B. Messung der LV-Größe am Ende der Diastole). ⓘ
Strain-Rate-Imaging (Deformations-Echokardiographie)
Das Strain-Rate-Imaging ist eine Ultraschallmethode zur Darstellung regionaler Kontraktionsunterschiede (Dyssynergie), z. B. bei ischämischen Herzerkrankungen oder Dyssynchronie aufgrund eines Schenkelblocks. Bei der Bildgebung der Dehnungsrate wird entweder die regionale systolische Verformung (Dehnung) oder die Geschwindigkeit der regionalen Verformung (Dehnungsrate) gemessen. Die verwendeten Methoden sind entweder Gewebedoppler oder Speckle-Tracking-Echokardiographie. ⓘ
Dreidimensionale Echokardiographie

Die dreidimensionale Echokardiographie (auch vierdimensionale Echokardiographie genannt, wenn sich das Bild bewegt) ist heute mit einer Matrix-Array-Ultraschallsonde und einem geeigneten Verarbeitungssystem möglich. Sie ermöglicht eine detaillierte anatomische Beurteilung der Herzpathologie, insbesondere von Herzklappenfehlern und Kardiomyopathien. Die Fähigkeit, das virtuelle Herz in unendlich vielen Ebenen in anatomisch angemessener Weise zu schneiden und dreidimensionale Bilder der anatomischen Strukturen zu rekonstruieren, macht es einzigartig für das Verständnis des angeborenen Herzfehlers. Die dreidimensionale Echtzeit-Echokardiographie kann zur Steuerung der Position von Bioptomen bei rechtsventrikulären Endomyokardbiopsien, zur Platzierung von kathetergestützten Herzklappenvorrichtungen und bei vielen anderen intraoperativen Untersuchungen eingesetzt werden. ⓘ
Die Technologie der dreidimensionalen Echokardiographie kann anatomische Intelligenz oder die Verwendung von Organmodellierungstechnologie zur automatischen Identifizierung der Anatomie auf der Grundlage generischer Modelle beinhalten. Alle generischen Modelle beziehen sich auf einen Datensatz mit anatomischen Informationen, der sich auf einzigartige Weise an die Variabilität der Patientenanatomie anpasst, um spezifische Aufgaben zu erfüllen. Auf der Grundlage von Algorithmen zur Merkmalserkennung und Segmentierung kann diese Technologie eine patientenspezifische dreidimensionale Modellierung des Herzens und anderer Aspekte der Anatomie, einschließlich Gehirn, Lunge, Leber, Nieren, Brustkorb und Wirbelsäule, liefern. ⓘ
Kontrast-Echokardiographie
Bei der Kontrastechokardiografie oder kontrastverstärkten Ultraschalluntersuchung wird der herkömmlichen Ultraschalluntersuchung ein Ultraschallkontrastmittel hinzugefügt. Das Ultraschallkontrastmittel besteht aus winzigen Mikrobläschen, die mit einem Gaskern und einer Proteinhülle gefüllt sind. Dadurch können die Mikrobläschen durch das Herz-Kreislauf-System zirkulieren und die Ultraschallwellen zurückwerfen, wodurch ein stark reflektierendes Bild entsteht. Es gibt zahlreiche Anwendungen, bei denen kontrastverstärkter Ultraschall nützlich sein kann. Die häufigste Anwendung ist die Anhebung der LV-Endokardgrenzen zur Beurteilung der globalen und regionalen systolischen Funktion. Kontrastmittel kann auch zur besseren Visualisierung von Wandverdickungen bei der Stressechokardiographie, zur Beurteilung von LV-Thromben oder zur Beurteilung anderer Massen im Herzen verwendet werden. Die Kontrastechokardiographie wurde auch zur Beurteilung der Durchblutung des gesamten Herzmuskels bei koronarer Herzkrankheit eingesetzt. ⓘ
Akkreditierung
Die Echokardiographie kann in vielen Fällen subjektiv sein, d. h. die Person, die das Echo abliest, kann einen persönlichen Einfluss auf die Interpretation der Befunde haben, was zu einer so genannten "Inter-Beobachter-Variabilität" führt, bei der verschiedene Echokardiographen bei der Untersuchung der gleichen Bilder unterschiedliche Berichte erstellen können. Dies hat die Entwicklung von Akkreditierungsprogrammen auf der ganzen Welt erforderlich gemacht. Ziel dieser Programme ist es, die Praxis der Echokardiographie zu standardisieren und sicherzustellen, dass die Anwender vor der Ausübung der Echokardiographie über eine angemessene Ausbildung verfügen, was letztendlich die Variabilität zwischen den Beobachtern einschränken wird. ⓘ
Europa
Auf europäischer Ebene erfolgt die Akkreditierung von Einzelpersonen und Labors durch die European Association of Echocardiography (EAE). Es gibt drei Teilbereiche für die Einzelakkreditierung: Transthorakale Echokardiographie für Erwachsene (TTE), transösophageale Echokardiographie für Erwachsene (TEE) und Echokardiographie angeborener Herzfehler (KHK). ⓘ
UK
Im Vereinigten Königreich wird die Akkreditierung von der British Society of Echocardiography geregelt. Akkreditierte Röntgenassistenten, Ultraschalldiagnostiker oder andere Fachleute müssen eine obligatorische Prüfung ablegen. ⓘ
Vereinigte Staaten
Die "Intersocietal Accreditation Commission for Echocardiography" (IAC) legt die Standards für Echolabors in den USA fest. Kardiologen und Ultraschalldiagnostiker, die ihr Labor von der IAC akkreditieren lassen wollen, müssen diese Standards einhalten. Ziel der Akkreditierung ist es, die Qualität und Einheitlichkeit der Echokardiographielabors in den Vereinigten Staaten zu gewährleisten. Die Akkreditierung wird für die transthorakale und transösophageale Echokardiographie bei Erwachsenen und Kindern sowie für die Stressechokardiographie bei Erwachsenen und das fetale Echo angeboten. Die Akkreditierung ist ein zweiteiliger Prozess. Jede Einrichtung führt eine detaillierte Selbstevaluierung durch, wobei sie die IAC-Standards und -Leitlinien genau beachtet. Anschließend füllt die Einrichtung den Antrag aus und legt dem Vorstand aktuelle Fallstudien zur Prüfung vor. Wenn alle Anforderungen erfüllt sind, erhält das Labor die Zertifizierung. Die IAC-Zertifizierung ist ein fortlaufender Prozess und muss von der Einrichtung aufrechterhalten werden: Dazu können Audits oder Besuche vor Ort durch die IAC gehören. In mehreren Staaten verlangen Medicare und/oder private Versicherungsträger für die Erstattung von Echokardiogrammen eine Akkreditierung (Berechtigungsnachweis) des Labors und/oder des Ultraschalldiagnostikers. ⓘ
In den Vereinigten Staaten gibt es zwei Zulassungsstellen für Ultraschalldiagnostiker: die Cardiovascular Credentialing International (CCI), die 1968 gegründet wurde, und das American Registry for Diagnostic Medical Sonography (ARDMS), das 1975 gegründet wurde. Sowohl CCI als auch ARDMS haben von der Internationalen Organisation für Normung (ISO) die prestigeträchtige Akkreditierung ANSI-ISO 17024 für Zertifizierungsstellen erhalten. Die Akkreditierung wird durch das American National Standards Institute (ANSI) erteilt. Die Anerkennung der ARDMS-Programme für die Ausstellung von Zeugnissen hat der ARDMS auch die Akkreditierung durch die National Commission for Certifying Agencies (NCCA) eingebracht. Die NCCA ist der akkreditierende Arm der National Organization for Competency Assurance (NOCA). ⓘ
Bei beiden Zertifizierungsstellen müssen Ultraschalldiagnostiker zunächst den Nachweis erbringen, dass sie die erforderlichen Voraussetzungen erfüllt haben, die sowohl didaktische als auch praktische Erfahrungen auf dem Gebiet des Ultraschalls umfassen. Anschließend müssen die Bewerber eine umfassende Prüfung ablegen, in der sie ihre Kenntnisse in der Ultraschallphysik und ihre klinische Kompetenz in ihrem Fachgebiet nachweisen. Anerkannte Ultraschalldiagnostiker müssen dann ihre Kompetenz in ihrem Fachgebiet aufrechterhalten, indem sie eine bestimmte Anzahl von Fortbildungspunkten (Continuing Medical Education, CME) erwerben. ⓘ
Im Jahr 2009 waren New Mexico und Oregon die ersten beiden Staaten, die eine Zulassung für Ultraschalldiagnostiker vorschrieben. ⓘ
Die American Society of Echocardiography (ASE) ist eine Berufsorganisation, die sich aus Ärzten, Sonographen, Krankenschwestern und Wissenschaftlern zusammensetzt, die im Bereich der Echokardiographie tätig sind. Eine der wichtigsten Aufgaben der ASE besteht darin, mit den ASE-Richtlinien und -Standards Empfehlungen auszusprechen und den Sonographen und Ärzten in diesem Bereich Ressourcen und Ausbildungsmöglichkeiten zur Verfügung zu stellen. ⓘ
Verschiedene Institute arbeiten an der Verwendung von künstlicher Intelligenz in der Echokardiographie, aber sie befinden sich in einem sehr frühen Stadium und müssen noch vollständig entwickelt werden. ⓘ
Terminologie
Die in der Echokardiographie-Diagnostik am häufigsten verwendete Terminologie sind:
- BSA - Körperoberflächenbereich
- DT - Verzögerungszeit
- IVRT - isovolumische Relaxationszeit
- LA - linker Vorhof
- RA - rechter Vorhof
- LV - linker Ventrikel
- RV - rechter Ventrikel
- LVOT - linksventrikulärer Ausflusstrakt
- RVOT - rechtsventrikulärer Ausflusstrakt
- PHT - Druckhalbwertszeit
- TAPSE - systolische Exkursion der Trikuspidal-Annularebene
- VC - Vena contracta
- EDD - Diastolischer Enddurchmesser
- ESD - Systolischer Enddurchmesser
- IVSd - interventrikuläre Septum-Enddiastole
- PWd - Dicke der hinteren Wand
- LVMI - linksventrikulärer Massenindex
- Ao asc - aufsteigende Aorta
- ST Jxn - sinotubulärer Übergang
- LAVI - Volumenindex des linken Vorhofs
- EDV - end-diastolisches Volumen
- ESV - end-systolisches Volumen
- EF - Auswurffraktion
- FS - fraktionelle Verkürzung
- RAVI - Rechtsatrialer Volumenindex
- RVOT - rechtsventrikulärer Ausflusstrakt
- RVD - Basaler RV-Durchmesser
- IVC - inferiore Vena cava
- GLS - globale Längsdehnung
- RVSP - rechtsventrikulärer systolischer Druck
- E/A-Verhältnis ⓘ
TTE
Bei der TTE, der Transthorakalen Echokardiografie, wird das Herz zunächst durch Ansetzen des Ultraschallkopfes auf den Brustkorb untersucht, und zwar parasternal, also von einem Bereich neben dem Brustbein aus, und apikal, das heißt von der Herzspitze aus. Bei der parasternalen Schallkopfposition (meist über dem dritten bis fünften linken Zwischenrippenraum) können die Längsachse und Querachse des Herzens eingesehen werden; bei der apikalen (meist über dem siebten bis neunten Zwischenrippenraum in der vorderen Axillarlinie) erhält man unter anderem einen 2-Kammer-Blick und 4-Kammer-Blick auf die Herzhöhlen. Weitere Anlotungspunkte des Herzens sind subcostal, wobei der Ultraschallstrahl zunächst die Leber passiert und beispielsweise die Weite der Venae hepaticae vor Einmündung in die Vena cava inferior vor deren Einmündung in den rechten Vorhof anzeigt, sowie suprasternal. Mit dem Kurzwort „Echo“ ist in der Regel die transthorakale Echokardiografie gemeint. ⓘ

1. Reihe: apikaler 4-Kammer-Blick, apikaler 3-Kammer-Blick
2. Reihe: parasternale lange Achse (Diastole), parasternal kurze Achse ⓘ
Im Einzelnen kann man mit den verschiedenen Techniken Folgendes untersuchen:
- Mit dem 2-D Bild kann man in Echtzeit mittels eines schwarzweißen Schnittbilds der Herzfunktion zuschauen. Insbesondere die Größe der Herzkammern, die Klappenfunktion und die Pumpfunktion des Herzens sind dabei gut erkennbar und man kann zum Beispiel die Ejektionsfraktion bestimmen. Es sind aber auch im parasternalen Längsschnitt und im suprasternalen Schnitt die Aorta ascendens und der Arcus aortae beurteilbar, z. Bsp. mit der Fragestellung einer Aortendissektion. ⓘ
Linker Ventrikel bei HOCM in parasternaler kurzer Achse ⓘ
- Mit dem M-Mode werden von parasternal die Aortenklappe, die Funktion des linken Ventrikels und die Mitralklappe untersucht. ⓘ
M-Mode durch den linken Ventrikel ⓘ
- Mit dem PW- und dem CW-Doppler wird zumeist von apikal die Blutstromgeschwindigkeit, insbesondere in den Klappen erfasst, um Klappenstenosen zu quantifizieren, aber auch um den Pulmonalarteriendruck zu bestimmen oder die diastolische Funktion des linken Ventrikels zu beurteilen. ⓘ
Schema der Messung mittels CW-Doppler an der Aorta ⓘ
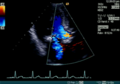
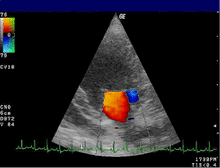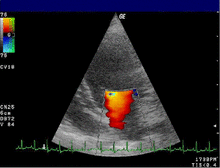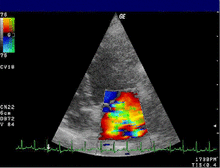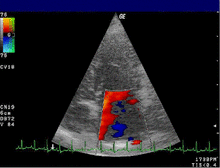
- Der Farbdoppler hilft, Klappeninsuffizienzen und -stenosen zu lokalisieren und zu quantifizieren. In einer anderen Geräteeinstellung wird der Farbdoppler für Gewebe optimiert und stellt die Bewegung der Herzwand dar. Anwendungen des Gewebedopplers sind Gegenstand der Forschung. ⓘ
Gewebedoppler im Myokard ⓘ
Aussagemöglichkeiten der Echokardiografie
Die Echokardiografie erlaubt innerhalb kurzer Zeit eine nichtinvasive, patientenschonende Untersuchung des Herzens. Die Größe der einzelnen Herzkammern und Vorhöfe, die Pumpfunktion und die Funktion der einzelnen Herzklappen sind gut beurteilbar. In der Diagnostik und Verlaufskontrolle angeborener Herzfehler ist die Echokardiografie die grundlegende bildgebende Methode. Mit der Echokardiografie lassen sich Herzfehler eines Kindes bereits im Mutterleib erfassen. ⓘ
Die entscheidende Lücke der Echokardiografie ist die Beurteilung der Herzkranzgefäße. Diese sind auf Grund ihrer Größe und Lage schlecht oder nur indirekt durch eventuelle Wandbewegungsstörungen beurteilbar. Da der Ultraschall beim Übergang zwischen Medien mit hohem Dichteunterschied (z. B.: Muskel zu Knochen oder Luft) nahezu vollständig reflektiert wird, kann bei der TTE nicht durch die Rippen oder durch belüftete Lungenanteile, bei der TEE nicht durch den linken Hauptbronchus zur Aorta ascendens „geschallt“ werden. ⓘ
Gezielter Einsatz im Notfall (FEEL)
Für Notfallsituationen wie zum Beispiel Herzstillstand oder Beinahe-Herzstillstand kann aus Zeitmangel und wegen ungünstiger Bedingungen keine umfangreiche Echokardiografie durchgeführt werden. Das Konzept der Focused Echocardiographic Evaluation in Life Support (FEEL) sieht deshalb eine möglichst kurze gezielte Echokardiografie im Notfall vor, die vergleichsweise schnell erlernt werden kann und damit auch Ärzten ohne Herz-Spezialisierung zur Verfügung gestellt werden kann. Das Feel-Konzept sieht vor, über einen flachen echokardiografischen Zugang unter den Rippen entlang alle vier Herzhöhlen gleichzeitig betrachten zu können. Binnen weniger Sekunden (bei Wiederbelebung maximal 10 Sekunden) sollen dann mit dem Auge bestimmte Krankheitsbilder erkannt werden. Zu den wichtigen Krankheitsbildern, die im FEEL-Konzept wichtig sind, gehören: ⓘ
Pseudopulslose elektrische Aktivität (PEA)
Im bewegten Ultraschallbild kann beobachtet werden, ob einer elektrischen Herzaktion im EKG auch eine Muskelantwort des Herzens folgt. Fehlt die Muskelantwort, spricht man von echter pulsloser elektrischer Aktivität. Sieht man Muskelbewegungen, ohne jedoch gleichzeitig einen Puls an der Halsschlagader zu fühlen, spricht man von pseudo-pulsloser elektrischer Aktivität. ⓘ
Flüssigkeitsmangel
Wenn in den Blutgefäßen ein Flüssigkeitsmangel herrscht, kann beobachtet werden, wie die Herzhöhlen beim Pumpen so weit zusammenfallen, dass sich die Wände berühren (kissing trabecular muscles). Weiterhin ist bei Flüssigkeitsmangel die obere Hohlvene, die direkt zum rechten Vorhof führt, meist verschmälert (kleiner als 15 mm). ⓘ
Herzbeutelerguss
Zu viel Flüssigkeit im Herzbeutel zeigt sich im Ultraschall als schwarzer (echoarmer) Saum um die Herzhöhlen herum. Insbesondere bei schneller Entstehung eines Herzbeutelergusses kann das Herz lebensbedrohlich zusammengedrückt werden, so dass ein sofortiges Ablassen des Ergusses mit einer Hohlnadel notwendig werden kann. Dagegen können auch größere Mengen im Herzbeutel ungefährlich sein, sofern die Flüssigkeit langsam entsteht und der Herzbeutel sich langsam dehnen kann. ⓘ
Lungenembolie
Bei der Lungenembolie sind die vom Herz zur Lunge führenden Schlagadern verstopft, was zum Blut-Rückstau vor dem Herzen führt, der sich im Ultraschall mit vergrößerten rechten Herzhöhlen bemerkbar macht. Die Herzklappe zwischen den rechten Herzhöhlen wird bei schwerer Lungenembolie von dem Rückstau überwunden, so dass Blut rückwärts fließen kann, was auch im Ultraschall sichtbar gemacht werden kann. Weiterhin wird die normalerweise gebogene Herzscheidewand zwischen der rechten und der linken Herzhälfte abgeflacht. Die Herzscheidewand wird wegen des Rückstaus in der Herzfüllungsphase zum linken Herzen gedrückt (paradoxe Septumbewegung). In manchen Fällen können die verstopfenden Blutgerinnsel sogar als flatternde Fremdkörper sichtbar sein. Eine lebensbedrohliche Lungenembolie kann mit Thrombolyse-Medikamenten behandelt werden, wenn die Lungenembolie früh genug zum Beispiel durch Ultraschall erkannt wird. ⓘ
Pumpschwäche des linken Herzens
Wenn zum Beispiel durch einen Herzinfarkt eine Pumpschwäche des Herzens vorliegt, kann dies im bewegten Ultraschallbild gesehen werden, da die linke Herzkammer nicht mehr ausreichend geleert wird und zu viel Blut in der Herzkammer verbleibt. Normalerweise wird diese Ejektionsfraktion durch aufwendige mathematische Berechnungen bestimmt. Die Ejektionsfraktion kann aber vom erfahrenen Untersucher auch mit bloßem Auge abgeschätzt werden (eye-balling). ⓘ
Lungenkollaps (Pneumothorax)
Bei Kollaps der Lunge kann das Herz bedrohlich zusammengedrückt werden (Spannungspneumothorax). Mit dem Ultraschall können durch die Zwischenrippenräume das Lungenfell und die normalerweise darüber gleitende Lunge dargestellt werden (Lungengleiten). Das Vorliegen eines Lungenkollaps kann so mit großer Sicherheit festgestellt bzw. ausgeschlossen werden, auch ohne den Patienten zu röntgen. Bei einem Spannungspneumothorax muss durch eine Hohlnadel der Überdruck aus dem Brustkorb entlastet werden. ⓘ