Perikarderguss
| Perikarderguss ⓘ | |
|---|---|
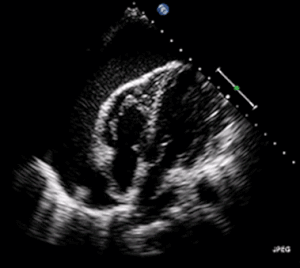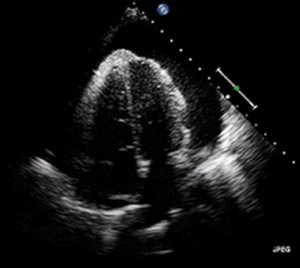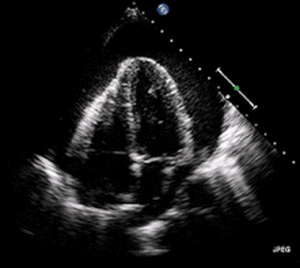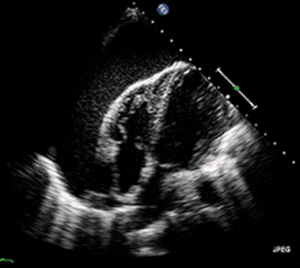 | |
| Ein transthorakales 2D-Echo-Echokardiogramm eines Perikardergusses. Das "schwingende" Herz. | |
| Fachgebiet | Herzchirurgie |
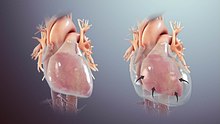
Ein Perikarderguss ist eine abnorme Flüssigkeitsansammlung in der Herzbeutelhöhle (Perikard). Der Herzbeutel ist eine zweiteilige Membran, die das Herz umgibt: die äußere faserige Bindegewebsmembran und eine innere zweischichtige seröse Membran. Die beiden Schichten der serösen Membran umschließen die Perikardhöhle (den potenziellen Raum) zwischen ihnen. Dieser Perikardraum enthält eine geringe Menge an Perikardflüssigkeit. Die Flüssigkeit hat normalerweise ein Volumen von 15-50 mL. Der Herzbeutel, insbesondere die Perikardflüssigkeit, sorgt für die Schmierung, erhält die anatomische Position des Herzens im Brustkorb und dient auch als Barriere zum Schutz des Herzens vor Infektionen und Entzündungen in angrenzenden Geweben und Organen. ⓘ
Definitionsgemäß tritt ein Perikarderguss auf, wenn das Flüssigkeitsvolumen in der Herzhöhle den normalen Grenzwert überschreitet. Wenn er groß genug ist, kann er das Herz zusammendrücken und eine Herztamponade und einen obstruktiven Schock verursachen. Zu den typischen Symptomen gehören Kurzatmigkeit, Druckgefühl/Schmerzen in der Brust und Unwohlsein. Wichtige Ursachen für Perikardergüsse sind entzündliche und infektiöse (Perikarditis), neoplastische, traumatische und metabolische Ursachen. Echokardiogramm, CT und MRT sind die gängigsten Diagnosemethoden, aber auch Röntgenaufnahmen des Brustkorbs und EKGs werden häufig durchgeführt. Die Perikardiozentese kann sowohl diagnostisch als auch therapeutisch (Behandlungsform) eingesetzt werden. ⓘ

| Klassifikation nach ICD-10 | |
|---|---|
| I30.- | Akute Perikarditis |
| I31.3 | Perikarderguss (nichtentzündlich) |
| I09.2 | Chronische rheumatische Perikarditis |
| C79.8 | Sekundäre bösartige Neubildung sonstiger näher bezeichneter Lokalisationen |
| ICD-10 online (WHO-Version 2019) | |
Ein Perikarderguss oder Herzbeutelerguss ist eine pathologische Flüssigkeitsansammlung im Herzbeutel. Eine geringe Menge von Flüssigkeit im Herzbeutel ist nicht krankhaft. Wird diese geringe Menge überschritten, spricht man von einem Perikarderguss. Es gibt akute und chronische Perikardergüsse. ⓘ
Je nach Art der Flüssigkeit spricht man von serösen bzw. wässrigen (beim Hydroperikard oder Hydrops pericardii), eitrigen (beim Pyoperikard) oder blutigen (beim Hämoperikard) Herzbeutelergüssen, die auch zur Herzbeuteltamponade führen können. ⓘ
Anzeichen und Symptome
Das Erscheinungsbild des Perikardergusses ist von Person zu Person unterschiedlich und hängt von der Größe, dem Schweregrad und der zugrunde liegenden Ursache des Ergusses ab. Manche Menschen sind asymptomatisch und der Erguss kann ein zufälliger Befund bei einer Untersuchung sein. Andere mit größeren Ergüssen können mit Druckgefühl oder Schmerzen in der Brust, Dyspnoe, Kurzatmigkeit und Unwohlsein (ein allgemeines Gefühl von Unwohlsein oder Krankheit) auftreten. Wieder andere mit einer Herztamponade, einer lebensbedrohlichen Komplikation, können sich mit Dyspnoe, niedrigem Blutdruck, Schwäche, Unruhe, Hyperventilation (schnelle Atmung), Unbehagen beim Liegen, Schwindel, Synkope oder sogar Bewusstlosigkeit vorstellen. Dies verursacht eine Art Schock, den so genannten obstruktiven Schock, der zu Organschäden führen kann. ⓘ
Aufgrund des sich vergrößernden Perikardergusses, der auf nahe gelegene Strukturen drückt, können auch nicht-kardiale Symptome auftreten. Beispiele hierfür sind Übelkeit und Völlegefühl im Bauchraum, Schluckstörungen und Schluckauf aufgrund der Kompression des Magens, der Speiseröhre bzw. des Zwerchfellnervs. ⓘ
Ursachen
Jeder Prozess, der zu einer Verletzung oder Entzündung des Herzbeutels führt und/oder den angemessenen Lymphabfluss der Flüssigkeit aus der Herzbeutelhöhle behindert, führt zu einer Flüssigkeitsansammlung. Perikardergüsse kommen weltweit in allen Bevölkerungsgruppen vor, aber die vorherrschende Ätiologie hat sich im Laufe der Zeit geändert und variiert je nach Alter, Lage und Komorbiditäten der betreffenden Bevölkerung. Von den zahlreichen Ursachen des Perikardergusses sind einige der wichtigsten entzündliche, infektiöse, neoplastische und traumatische Ursachen. Diese Ursachen können in verschiedene Klassen eingeteilt werden, aber eine einfache Möglichkeit, sie zu verstehen, ist die Unterteilung in entzündliche und nicht-entzündliche Ursachen. ⓘ


Früher war der tuberkulöse Perikarderguss häufig, heute stehen maligne Ergüsse im Vordergrund. Mögliche typische Ursachen sind:
- entzündlich-infektiös
- entzündlich-rheumatisch
- maligne (Tumorzellbesiedlung des Perikardes)
- nach einem Herzinfarkt
- urämisch
- posttraumatisch
- postoperativ
- iatrogen
- nach einer Herzschrittmacherimplantation
- durch eine Perforation bei der Koronardilatation (Erweiterung der Herzkranzgefäße)
- nach einer Pulmonalvenenisolation
- bei Behandlung mit den Anthracyclinen Daunorubicin oder Doxorubicin ⓘ
Entzündlich
- Infektiös:
- Virale Viren: Coxsackie-A- und -B-Viren, HIV (kommt bei 5-43 % der HIV-Patienten vor), Hepatitis-Viren, Parvovirus B19
- Bakteriell: Mykobakterien (Tuberkulose), grampositive Kokken (Streptokokken, Staphylokokken), Mykoplasmen, Neisseria (Meningitiden, Gonorrhoe), Coxiella burnetii. Tuberkulose ist die häufigste Ursache für einen Perikarderguss in den Entwicklungsländern, wobei die Sterblichkeitsrate zwischen 17 und 40 % liegt.
- Pilze: Histoplasma, Candida
- Protozoen: Echinokokken, Trichinose, Toxoplasma
- Syndrome von Herzverletzungen: Herzchirurgie (Postperikardiotomie-Syndrom), Postmyokardinfarkt (Dressler-Syndrom), Koronarinterventionen wie medikamentenbeschichtete Stents. Perikardergüsse nach Herzoperationen machen 54 % der gesamten Ergüsse in der pädiatrischen Bevölkerung aus.
- Herzentzündung: Die idiopathische Perikarditis ist die häufigste entzündliche Ursache für einen Perikarderguss in den Vereinigten Staaten.
- Autoimmunerkrankungen: Lupus, rheumatoide Arthritis, Sjögren-Syndrom, Sklerodermie, Dressler-Syndrom, Sarkoidose
- Medikamentenüberempfindlichkeit/Nebenwirkungen: Chemotherapeutika (Doxorubicin und Cyclophosphamid), Minoxidil
- Andere: Nierenversagen, Urämie ⓘ
Nicht-entzündlich
- Neoplastisch: Perikardergüsse können als primäre Manifestation einer zugrunde liegenden bösartigen Erkrankung auftreten.
- Primärtumor: Der häufigste primäre Perikardtumor ist das Mesotheliom. Bei der CT-Untersuchung von Patienten mit Mesotheliom können verschiedene bildgebende Erscheinungen wie solide und zystische Komponenten festgestellt werden. Andere, weniger häufige Primärtumore sind Sarkome, Lymphome und primitive neuroektodermale Tumore.
- Sekundäre Krebsarten: Krebsarten, die sich auf den Herzbeutel ausgebreitet haben, wie Brust- und Lungenkrebs. Eine unregelmäßige Verdickung und/oder Knötchenbildung des Herzbeutels, eine fokale oder diffuse FDG-Aufnahme bei der PET-Untersuchung und das Fehlen einer erhaltenen Fettebene mit einem benachbarten Tumor deuten stark auf eine Ausbreitung des Krebses aus anderen Teilen des Körpers hin.
- Stoffwechsel: Hypothyreose (Myxödemkoma), schwerer Eiweißmangel
- Traumatisch: durchdringendes oder stumpfes Thoraxtrauma, Aortendissektion
- Verminderter Lymphabfluss: kongestive Herzinsuffizienz, nephrotisches Syndrom ⓘ
Pathophysiologie
Wie viel Flüssigkeit zu einem bestimmten Zeitpunkt im Herzbeutel gespeichert wird, hängt vom Gleichgewicht zwischen Produktion und Rückresorption ab. Studien haben gezeigt, dass ein Großteil der Flüssigkeit, die sich im Herzbeutel ansammelt, aus der Plasmafiltration der epikardialen Kapillaren und eine kleine Menge aus dem Myokard stammt, während die Flüssigkeit hauptsächlich über die parietalen Lymphkapillaren abgeleitet wird. Ein Perikarderguss ist in der Regel das Ergebnis eines gestörten Gleichgewichts zwischen diesen beiden Prozessen oder einer strukturellen Anomalie, die das Eindringen von überschüssiger Flüssigkeit in die Herzbeutelhöhle ermöglicht. Aufgrund des begrenzten anatomischen Raums in der Herzbeutelhöhle und der begrenzten Elastizität des Herzbeutels führt eine Flüssigkeitsansammlung über das normale Maß hinaus zu einem erhöhten intraperikardialen Druck, der die Herzfunktion beeinträchtigen kann. ⓘ
Ein Perikarderguss, dessen Druck ausreicht, um die Herzfunktion zu beeinträchtigen, wird als Herztamponade bezeichnet. Perikardergüsse können in akuten Situationen schon bei einer Flüssigkeitsmenge von 150 ml eine Herztamponade verursachen. In chronischen Fällen kann sich jedoch bis zu 2 l Flüssigkeit ansammeln, bevor ein Erguss eine Herztamponade verursacht. Der Grund dafür ist die Elastizität des Herzbeutels. Wenn die Flüssigkeit den Hohlraum schnell füllt, kann sich der Herzbeutel nicht schnell ausdehnen. Bei chronischen Ergüssen hingegen gibt die allmähliche Flüssigkeitsansammlung dem Herzbeutel genügend Zeit, sich an die zunehmende Flüssigkeit anzupassen und sich zu dehnen. ⓘ
Diagnose
Patienten mit einem Perikarderguss können einen unauffälligen körperlichen Befund haben, weisen aber häufig Tachykardie, entfernte Herztöne und Tachypnoe auf. Ein für den Perikarderguss spezifischer körperlicher Befund ist die Dämpfung der Perkussion, der bronchialen Atemgeräusche und der Egophonie über dem unteren Winkel des linken Schulterblatts. Dieses Phänomen wird als Ewart-Zeichen bezeichnet und ist auf eine Kompression der linken Lungenbasis zurückzuführen. ⓘ
Patienten, bei denen der Verdacht auf eine Herztamponade besteht, können sich mit abnormalen Vitalwerten und der so genannten Beck'schen Trias vorstellen, die aus Hypotonie (niedrigem Blutdruck), Jugularvenendehnung und entfernten Herztönen besteht. Obwohl dies die klassischen Befunde sind, treten alle drei gleichzeitig nur bei einer Minderheit der Patienten auf. Bei Patienten mit einer Herztamponade kann auch ein Pulsus paradoxus festgestellt werden. Pulsus paradoxus ist ein Phänomen, bei dem der systolische Blutdruck während der Inspiration um 10 mmHg oder mehr abfällt. Bei einer Herztamponade ist der Druck innerhalb des Herzbeutels deutlich höher, wodurch die Compliance der Kammern (die Fähigkeit, sich auszudehnen bzw. an Volumenänderungen anzupassen) verringert wird. Während der Inspiration ist die Füllung des rechten Ventrikels erhöht, was dazu führt, dass sich das Interventrikelseptum in den linken Ventrikel vorwölbt, was zu einer reduzierten Füllung des linken Ventrikels und folglich zu einem reduzierten Schlagvolumen und einem niedrigen systolischen Blutdruck führt. ⓘ
Untersuchungen

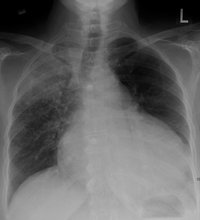
Bei einigen Patienten mit Perikardergüssen treten keine Symptome auf, und die Diagnose kann ein Zufallsbefund bei der Bildgebung anderer Erkrankungen sein. Bei Patienten, die sich mit Dyspnoe oder Brustschmerzen vorstellen, gibt es ein breites Spektrum an Differentialdiagnosen, und es kann notwendig sein, andere Ursachen wie Myokardinfarkt, Lungenembolie, Pneumothorax, akute Perikarditis, Lungenentzündung und Ösophagusruptur auszuschließen. Zu den ersten Untersuchungen gehören ein Elektrokardiogramm (EKG) und eine Röntgenaufnahme der Brust. ⓘ
Ein sehr großer, chronischer Erguss kann sich jedoch auf dem Röntgenbild als "Wasserflaschen-Zeichen" zeigen, das auftritt, wenn die kardioperikardiale Silhouette vergrößert ist und die Form einer Flasche oder Wasserflasche annimmt. Eine Röntgenaufnahme des Brustkorbs ist auch hilfreich beim Ausschluss von Pneumothorax, Lungenentzündung und Speiseröhrenruptur. ⓘ
EKG: kann mit Sinustachykardie, Niedervolt-QRS sowie elektrischen Alternans auftreten. Aufgrund der Flüssigkeitsansammlung um das Herz herum ist das Herz weiter von den Brustkorbleitungen entfernt, was zu einer niedrigen QRS-Spannung führt. Elektrisches Alternans bedeutet, dass sich die QRS-Amplitude bei jedem Schlag auf und ab bewegt, weil das Herz in der Flüssigkeit schwankt (wie im Ultraschallbild in der Einleitung dargestellt). Diese drei Befunde zusammen sollten den Verdacht auf eine drohende hämodynamische Instabilität im Zusammenhang mit einer Herztamponade wecken. ⓘ
Echokardiographie (Ultraschall): Bei Verdacht auf einen Perikarderguss bestätigt die Echokardiographie in der Regel die Diagnose und ermöglicht die Beurteilung von Größe, Lage und Anzeichen einer hämodynamischen Instabilität. Ein transthorakales Echokardiogramm (TTE) ist in der Regel ausreichend, um einen Perikarderguss zu beurteilen, und kann auch helfen, einen Perikarderguss von einem Pleuraerguss und einem MI zu unterscheiden. Die meisten Perikardergüsse erscheinen als schalltoter Bereich (schwarz oder ohne Echo) zwischen der viszeralen und der parietalen Membran. Komplexe oder bösartige Ergüsse sind in ihrem Erscheinungsbild heterogener, d. h. sie können im Ultraschall ein unterschiedliches Echo aufweisen. Mit der TTE kann ein Perikarderguss auch anhand seiner Größe unterschieden werden. Obwohl es schwierig ist, Größenklassifizierungen zu definieren, da sie von Einrichtung zu Einrichtung variieren, sind sie in der Regel wie folgt: klein <10, mittelgroß 10-20, groß >20. Ein Echokardiogramm ist dringend erforderlich, wenn ein hämodynamisches Problem, ein sich schnell entwickelnder Erguss oder eine kürzliche Herzoperation bzw. ein kardialer Eingriff in der Vorgeschichte zu befürchten sind. ⓘ
CT- und MRT-Untersuchungen des Herzens: Die Querschnittsbildgebung mit der Computertomographie (CT) kann helfen, den Erguss zu lokalisieren und zu quantifizieren, insbesondere bei einem lokalisierten Erguss (ein Erguss, der auf einen Bereich beschränkt ist). Die CT-Bildgebung hilft auch bei der Beurteilung der Perikardpathologie (Perikardverdickung, konstriktive Perikarditis, Perikarditis im Zusammenhang mit Malignomen). Die kardiale MRT hingegen ist Patienten mit unzureichenden Echokardiogramm-Befunden und der Beurteilung von Herzbeutelentzündungen vorbehalten, insbesondere bei Patienten, bei denen die Entzündung trotz Behandlung anhält. Die CT- und MRT-Bildgebung kann auch zur kontinuierlichen Nachsorge der Patienten eingesetzt werden. ⓘ
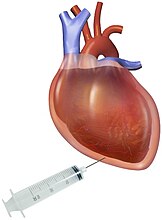
Perikardiozentese: ist ein Verfahren, bei dem mit einer Nadel und einem Katheter Flüssigkeit aus der Herzbeutelhöhle entnommen wird. Dieses Verfahren kann zur Analyse der Flüssigkeit verwendet werden, aber vor allem kann es auch eine symptomatische Linderung bringen, insbesondere bei Patienten mit hämodynamischen Problemen. Die Perikardiozentese wird in der Regel mit Hilfe eines Echokardiogramms durchgeführt, um die genaue Lage des Ergusses und die optimale Punktionsstelle zu bestimmen und das Risiko von Komplikationen zu minimieren. Nach dem Eingriff wird die entnommene Flüssigkeit auf ihr grobes Aussehen (Farbe, Konsistenz, blutig), die Zellzahl und die Konzentration von Glukose, Eiweiß und anderen zellulären Komponenten (z. B. Laktatdehydrogenase) untersucht. Bei starkem Verdacht auf eine infektiöse Ursache kann die Flüssigkeit auch für eine Gram-Färbung, eine Säure-Echt-Färbung oder eine Kultur eingeschickt werden. Blutige Flüssigkeiten können auch auf bösartige Zellen untersucht werden. ⓘ
Die Flüssigkeitsanalyse kann zu folgenden Ergebnissen führen:
- transudativer Erguss: aufgrund nichtentzündlicher Ursachen (Herzinsuffizienz, Myxödem, nephrotisches Syndrom)
- exsudativer Erguss: entzündliche oder bösartige Ursachen (Tuberkulose , Ausbreitung eines Empyems , Metastasenbildung)
- hämorrhagischer Erguss: hohe Blutkonzentration (Trauma, Ruptur eines Aneurysmas, bösartiger Erguss) ⓘ
Perikardiozentese: Flüssigkeitsabsaugung des hämorrhagischen Ergusses ⓘ
Bei großen Perikardergüssen sitzen die Patienten aufrecht, sind sehr ängstlich, haben starke Atemnot und gestaute Halsvenen, es besteht meist eine Zyanose; der Puls ist klein und weich. Durch Abklopfen des Brustkorbs kann nur ein sehr großer Erguss festgestellt werden. Die einfachste und schnellste Methode, um einen Erguss zu erkennen, ist der Ultraschall. Auch im CT kann man einen Perikarderguss gut sehen. Die Flüssigkeit des Perikardergusses kann man zytologisch auf maligne Zellen und auf Bakterien untersuchen. Die Punktion des Herzbeutels ist technisch nicht einfach. Je größer der Erguss ist, desto einfacher und zugleich wichtiger ist die Punktion. ⓘ
Behandlung
Die Behandlung hängt von der zugrunde liegenden Ursache und dem Schweregrad der Herzbeeinträchtigung ab. So kann beispielsweise ein Perikarderguss aufgrund von Autoimmunerkrankungen von entzündungshemmenden Medikamenten profitieren. Ein Perikarderguss, der auf eine Virusinfektion zurückzuführen ist, bildet sich in der Regel innerhalb weniger Wochen ohne Behandlung zurück. Kleine Perikardergüsse ohne Symptome bedürfen keiner Behandlung und können durch regelmäßige Ultraschalluntersuchungen überwacht werden. Wenn der Erguss die Herzfunktion beeinträchtigt und eine Herztamponade verursacht, muss er entleert werden. Die Flüssigkeit kann durch eine Nadelperikardiozentese, wie oben beschrieben, oder durch chirurgische Eingriffe, wie z. B. ein Perikardfenster, abgeleitet werden. Welcher Eingriff zum Einsatz kommt, hängt von der Ursache des Perikardergusses und dem klinischen Zustand des Patienten ab. ⓘ
Die Perikardpunktion ist die Behandlung der Wahl bei instabilen Patienten: Sie kann am Krankenbett und zeitnah durchgeführt werden. Ein Drainageschlauch wird oft für 24 Stunden oder länger belassen, um die erneute Ansammlung von Flüssigkeit zu beurteilen und die Drainage fortzusetzen. Patienten mit Herztamponade erhalten außerdem intravenös Flüssigkeit und/oder Vasopressoren, um den systemischen Blutdruck und die Herzleistung zu erhöhen. ⓘ
Bei lokalisierten oder bösartigen Ergüssen kann jedoch eine chirurgische Drainage erforderlich sein. Dies geschieht meist durch einen Schnitt durch den Herzbeutel und die Schaffung eines Perikardfensters. Durch dieses Fenster kann die Flüssigkeit direkt in die Brusthöhle abgeleitet werden, was die Entstehung einer Herztamponade verhindert. Bei lokalisierten Ergüssen kann es schwierig sein, einen sicheren Zugang für die Perikardpunktion zu erhalten, weshalb ein chirurgisches Verfahren bevorzugt wird. Bei bösartigen Ergüssen ist die hohe Wahrscheinlichkeit eines erneuten Auftretens der Flüssigkeitsansammlung der Hauptgrund für ein chirurgisches Verfahren. Bei chronischen Behandlungsoptionen wird die Perikardiozentese wegen des Infektionsrisikos nicht bevorzugt. ⓘ
Häufigkeit
Der Perikarderguss ist ein eher seltener Befund, der meist beim Ultraschall erkannt wird. Punktionswürdige oder punktionsbedürftige Perikardergüsse sind noch einmal seltener. Pleuraergüsse sind vergleichsweise viel häufiger als Flüssigkeitsansammlungen im Herzbeutel. ⓘ
Komplikation
Die lebensbedrohliche Komplikation eines Perikardergusses ist die Herzbeuteltamponade. Dabei hat sich so viel Flüssigkeit im Herzbeutel angesammelt, dass das Herz an der Ausführung seiner Aufgaben gehindert wird und außerdem der Herzmuskel nur noch ungenügend über die Koronararterien mit Sauerstoff und Nährstoffen versorgt werden kann. ⓘ
Therapie
Ein kleiner Perikarderguss bedarf keiner Therapie. Je nach der Ursache kann man einen Perikarderguss medikamentös behandeln. Bei größeren Perikardergüssen sollte man eine therapeutische Entlastung mittels Perikardpunktion durchführen. Des Weiteren werden bei rezidivierenden Perikardergüssen folgende Therapien eingesetzt. So wird beispielsweise eine transkutane Perikardiotomie (erstmals durch Romero im Jahr 1819) durchgeführt. Diese wird wie bei der Punktion durch die Brustwand unterhalb des Sternums praktiziert. Man kann den Perikardbeutel einmal punktieren oder mit einer Drainage – d. h. einem Ablaufschlauch – versorgen, der mehrere Tage liegen bleiben kann. Mit Hilfe eines Katheters und eines Ballons kann man auch mit Druckluft das kleine Loch des Punktionskatheters in der Wand des Herzbeutels erweitern. Der Vorteil dieser selten genutzten Methode liegt darin, dass ein Erguss zunächst über einen längeren Zeitraum ablaufen kann und eine konventionelle Behandlung möglich ist. ⓘ