Hiatushernie
| Zwerchfellbruch ⓘ | |
|---|---|
| Andere Namen | Zwerchfellbruch (Hiatushernie) |
 | |
| Zeichnung eines Zwerchfellbruchs (Hiatushernie) | |
| Fachgebiet | Gastroenterologie, allgemeine Chirurgie |
| Symptome | Säuregeschmack im hinteren Teil des Mundes, Sodbrennen, Schluckbeschwerden |
| Komplikationen | Eisenmangelanämie, Darmverschlingung, Darmverschluss |
| Arten | Gleitend, paraösophageal |
| Risikofaktoren | Fettleibigkeit, höheres Alter, schweres Trauma |
| Diagnostische Methode | Endoskopie, medizinische Bildgebung, Manometrie |
| Behandlung | Erhöhung des Kopfteils des Bettes, Gewichtsabnahme, Medikamente, Operation |
| Medikamente | H2-Blocker, Protonenpumpenhemmer |
| Häufigkeit | 10-80 % (USA) |
Eine Hiatushernie oder Hiatushernie ist eine Art von Bruch, bei dem Bauchorgane (typischerweise der Magen) durch das Zwerchfell in das mittlere Fach des Brustkorbs rutschen. Dies kann zu einer gastroösophagealen Refluxkrankheit (GERD) oder einem laryngopharyngealen Reflux (LPR) mit Symptomen wie einem sauren Geschmack im hinteren Teil des Mundes oder Sodbrennen führen. Weitere Symptome können Schluckbeschwerden und Schmerzen in der Brust sein. Zu den Komplikationen können Eisenmangelanämie, Darmverschlingung oder Darmverschluss gehören. ⓘ
Die häufigsten Risikofaktoren sind Fettleibigkeit und höheres Alter. Weitere Risikofaktoren sind schwere Traumata, Skoliose und bestimmte Operationen. Es gibt zwei Haupttypen: die Gleithernie, bei der sich der Magenkörper nach oben bewegt, und die paraösophageale Hernie, bei der sich ein Bauchorgan neben die Speiseröhre schiebt. Die Diagnose kann durch eine Endoskopie oder medizinische Bildgebung bestätigt werden. Eine Endoskopie ist in der Regel nur dann erforderlich, wenn besorgniserregende Symptome vorhanden sind, die Symptome auf eine Behandlung nicht ansprechen oder die betroffene Person über 50 Jahre alt ist. ⓘ
Die Symptome eines Zwerchfellbruchs können durch Veränderungen wie eine Erhöhung des Kopfteils des Bettes, Gewichtsabnahme und Anpassung der Essgewohnheiten verbessert werden. Medikamente, die die Magensäure reduzieren, wie H2-Blocker oder Protonenpumpenhemmer, können ebenfalls zur Linderung der Symptome beitragen. Wenn sich der Zustand mit Medikamenten nicht bessert, kann ein chirurgischer Eingriff in Form einer laparoskopischen Fundoplikatio eine Option sein. Zwischen 10 % und 80 % der Menschen in den Vereinigten Staaten sind davon betroffen. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| K44.0 | Hernia diaphragmatica mit Einklemmung, ohne Gangrän |
| K44.1 | Hernia diaphragmatica mit Gangrän |
| K44.9 | Hernia diaphragmatica ohne Einklemmung und ohne Gangrän |
| ICD-10 online (WHO-Version 2019) | |
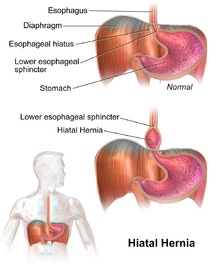
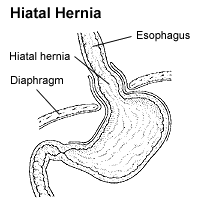
Als Hiatushernie („Zwerchfellbruch“) wird ein krankhafter Durchtritt von Anteilen des Magens durch das Zwerchfell im Bereich des Schlitzes für den Durchtritt der Speiseröhre (Hiatus oesophageus) bezeichnet. Sie gehört zu den Zwerchfellhernien. ⓘ
Anzeichen und Symptome
Die Hiatushernie wird oft als "große Mimik" bezeichnet, weil ihre Symptome vielen Erkrankungen ähneln können. So kann eine Person mit einer Hiatushernie unter dumpfen Schmerzen in der Brust, Kurzatmigkeit (verursacht durch die Auswirkung der Hernie auf das Zwerchfell), Herzklopfen (aufgrund einer Reizung des Vagusnervs) und verschluckter Nahrung leiden, die sich in der unteren Speiseröhre zusammenballt" und Beschwerden verursacht, bis sie in den Magen gelangt. Darüber hinaus führen Hiatushernien häufig zu Sodbrennen, können aber auch Schmerzen in der Brust oder beim Essen verursachen. ⓘ
In den meisten Fällen verursacht eine Hiatushernie jedoch keine Symptome. Die Schmerzen und Beschwerden, die ein Patient verspürt, sind auf den Rückfluss von Magensäure, Luft oder Galle zurückzuführen. Es gibt zwar verschiedene Ursachen für den Säurerückfluss, doch tritt er häufiger bei einer Hiatushernie auf. ⓘ
Bei Neugeborenen lässt sich das Vorhandensein einer Bochdalek-Hernie an Symptomen wie Atemnot, schneller Atmung und erhöhter Herzfrequenz erkennen. ⓘ
Ursachen
Mögliche Ursachen für eine Hiatushernie sind
- Erhöhter Druck im Bauchraum, verursacht durch:
- Schweres Heben oder Bücken
- Häufiges oder starkes Husten
- Heftiges Niesen
- Heftiges Erbrechen
- Anspannung beim Stuhlgang (z. B. das Valsalva-Manöver) ⓘ
Fettleibigkeit und altersbedingte Veränderungen des Zwerchfells sind ebenfalls allgemeine Risikofaktoren. ⓘ
Diagnose
Die Diagnose einer Hiatushernie wird in der Regel durch eine obere GI-Serie, Endoskopie, hochauflösende Manometrie, Überwachung des pH-Werts der Speiseröhre und Computertomographie (CT) gestellt. Durch einen Bariumschluck können Größe, Lage, Striktur und Verengung der Speiseröhre festgestellt werden, wie es auch bei der oberen GI-Serie der Fall ist. Außerdem können damit die Bewegungen der Speiseröhre beurteilt werden. Die Endoskopie kann die innere Oberfläche der Speiseröhre auf Erosionen, Geschwüre und Tumore untersuchen. Mit der Manometrie können die Integrität der Speiseröhrenbewegungen und das Vorhandensein einer Ösophagusachalasie festgestellt werden. pH-Tests ermöglichen die quantitative Analyse von saurem Reflux. Eine CT-Untersuchung ist nützlich, um Komplikationen einer Hiatushernie wie Magenvolvulus, Perforation, Pneumoperitoneum und Pneumomediastinum zu diagnostizieren. ⓘ
Im Ultraschall zu sehen
Im Ultraschall zu sehen ⓘ
Klassifizierung

Es werden vier Typen von Ösophagushiatushernien unterschieden: Typ I: Eine Hernie vom Typ I, die auch als gleitende Hiatushernie bezeichnet wird, entsteht, wenn ein Teil des Magens durch die Hiatusöffnung im Zwerchfell nach oben rutscht. Es kommt zu einer Verbreiterung des muskulären Hiatustunnels und einer Laxität des Ligamentum phrenosophageale, wodurch ein Teil der Magenkardia nach oben in das hintere Mediastinum hernieren kann. Die klinische Bedeutung von Hernien des Typs I liegt in ihrem Zusammenhang mit der Refluxkrankheit. Gleithernien sind der häufigste Typ und machen 95 % aller Hiatushernien aus. (C) ⓘ
Typ II: Eine Hernie vom Typ II, auch paraösophageale Hernie oder Rollhernie genannt, entsteht, wenn sich der Fundus und die größere Krümmung des Magens durch das Zwerchfell nach oben rollen und eine Tasche neben der Speiseröhre bilden. Sie entsteht durch einen lokalen Defekt des Ligamentum phrenosophageale, während der gastroösophageale Übergang an der präaortalen Faszie und dem Ligamentum arcuatum medianum befestigt bleibt. Der Magenfundus dient dann als Ausgangspunkt für die Herniation. Obwohl Hernien vom Typ II mit der Refluxkrankheit assoziiert sind, liegt ihre primäre klinische Bedeutung im Potenzial für mechanische Komplikationen. (D) ⓘ
Typ III: Hernien des Typs III weisen Elemente sowohl der Hernien des Typs I als auch des Typs II auf. Bei fortschreitender Vergrößerung der Hernie durch den Hiatus dehnt sich das Ligamentum phrenesophageale, wodurch der gastroösophageale Übergang über das Zwerchfell verschoben wird, wodurch der Hernie vom Typ II ein Gleitelement hinzugefügt wird. ⓘ
Typ IV: Die Hiatushernie vom Typ IV geht mit einem großen Defekt des Ligamentum phrenosophageale einher, der es anderen Organen wie Dickdarm, Milz, Bauchspeicheldrüse und Dünndarm ermöglicht, in den Bruchsack einzudringen. ⓘ
Das Endstadium von Typ-I- und Typ-II-Hernien tritt auf, wenn der gesamte Magen durch eine Drehung um 180° um seine Längsachse in den Brustkorb wandert, wobei die Kardia und der Pylorus als Fixpunkte dienen. In diesem Fall wird die Anomalie üblicherweise als intrathorakaler Magen bezeichnet. ⓘ
Behandlung
In der überwiegenden Mehrzahl der Fälle treten keine nennenswerten Beschwerden auf, und es ist keine Behandlung erforderlich. Menschen mit Symptomen sollten das Kopfende ihres Bettes hochlegen und es vermeiden, sich direkt nach den Mahlzeiten hinzulegen. Wenn die Erkrankung durch Stress ausgelöst wurde, können Techniken zur Stressreduzierung verschrieben werden, und bei Übergewicht kann eine Gewichtsabnahme angezeigt sein. ⓘ
Medikamente
Antisekretorische Medikamente wie Protonenpumpenhemmer und H2-Rezeptorblocker können die Säuresekretion verringern. Medikamente, die den Druck des unteren Ösophagussphinkters (LES) verringern, sollten vermieden werden. ⓘ
Verfahren
Es gibt vorläufige Hinweise aus nicht kontrollierten Studien, dass ein orales neuromuskuläres Training die Symptome verbessern kann. Es wurde vom National Health Service (NHS) des Vereinigten Königreichs für die Abgabe auf Rezept ab dem 1. Mai 2022 zugelassen. ⓘ
Chirurgie
In einigen ungewöhnlichen Fällen, z. B. bei ungewöhnlich großen Hiatushernien oder paraösophagealen Hernien, kann es zu einer Verengung der Speiseröhre oder zu starken Beschwerden kommen. Etwa 5 % der Hiatushernien sind paraösophageal. Wenn die Symptome einer solchen Hernie schwerwiegend sind, z. B. wenn chronischer saurer Reflux die Speiseröhre schwer zu verletzen droht oder ein Barrett-Ösophagus entsteht, wird manchmal eine Operation empfohlen. Eine Operation birgt jedoch auch Risiken wie Tod und Invalidität, so dass selbst bei großen oder paraösophagealen Hernien eine abwartende Haltung unter dem Strich sicherer sein und weniger Probleme verursachen kann als eine Operation. Zu den Komplikationen bei chirurgischen Eingriffen zur Behebung eines Zwerchfellbruchs können Blähungen, Dysphagie (Schluckstörungen), Dumping-Syndrom, übermäßige Narbenbildung und selten auch Achalasie gehören. Manchmal versagen die chirurgischen Verfahren im Laufe der Zeit, so dass ein zweiter chirurgischer Eingriff erforderlich wird, um den Bruch zu reparieren. ⓘ
Ein chirurgisches Verfahren ist die sogenannte Nissen-Fundoplikatio. Bei der Fundoplikatio wird der Magenfundus (oberer Teil des Magens) um den unteren Teil der Speiseröhre gewickelt oder geflochten, um ein Herausfallen des Magens durch den Hiatus im Zwerchfell und den Rückfluss von Magensäure zu verhindern. Das Verfahren wird heute in der Regel laparoskopisch durchgeführt. Bei geeigneter Auswahl der Patienten haben Studien zur laparoskopischen Fundoplikatio im 21. Jahrhundert relativ niedrige Komplikationsraten, eine schnelle Genesung und relativ gute Langzeitergebnisse ergeben. Was die Diskussion zwischen partiellen und vollständigen Fundoplikationsverfahren betrifft, so unterstreichen die signifikanten Unterschiede im postoperativen Ergebnis die erhöhte Prävalenz von Dysphagie nach Nissen. Die angeführten Statistiken belegen die Überlegenheit der laparoskopischen gegenüber der herkömmlichen Operation aufgrund des besseren ästhetischen Ergebnisses, der kürzeren Aufnahmezeit - bei geringeren Kosten - und der schnelleren sozialen Wiedereingliederung. ⓘ
Epidemiologie
Die Häufigkeit von Hiatushernien nimmt mit dem Alter zu; etwa 60 % der Personen über 50 Jahre haben eine Hiatushernie. Davon sind 9 % symptomatisch, abhängig von der Funktion des unteren Ösophagussphinkters (LES). Bei 95 % dieser Hiatushernien handelt es sich um gleitende" Hiatushernien, bei denen sich das LES zusammen mit dem Magen über das Zwerchfell vorwölbt, und nur 5 % sind vom rollenden" Typ (paraösophageal), bei dem das LES stationär bleibt, der Magen aber über das Zwerchfell hinausragt. ⓘ
Hiatushernien sind in Nordamerika und Westeuropa am häufigsten und in ländlichen afrikanischen Gemeinden selten. Es wird vermutet, dass unzureichende Ballaststoffe in der Nahrung und eine hohe Sitzposition beim Stuhlgang das Risiko erhöhen. ⓘ
Normallage
Anatomisch normal verläuft die Speiseröhre durch den Brustraum vom Rachen bis zum Zwerchfell (siehe Abbildung, Buchstabe A). Dort tritt der unterste Teil der Speiseröhre durch das Zwerchfell hindurch in den Bauchraum. Direkt unterhalb des Zwerchfells mündet die Speiseröhre in den Magen. An diesem Übergang liegt der sogenannte untere Ösophagussphinkter (UÖS), der ein Rücklaufen des Mageninhalts in die Speiseröhre verhindert. In der anatomischen Normalsituation wird dieser Verschlussmechanismus durch die Muskelspannung des Zwerchfelles unterstützt. ⓘ

Grün ist die Speiseröhre, rot das Zwerchfell, schwarz der Magen, blau der His-Winkel.
A ist anatomisch normal, B ist eine kardiofundale Fehlanlage, C ist eine axiale Hernie, D eine paraösophageale Hiatushernie ⓘ
Formen
Kardiofundale Fehlanlage

Es gibt verschiedene Varianten der Hiatushernie: Die kardiofundale Fehlanlage (siehe Abbildung, Buchstabe B) ist die leichteste Form und stellt einen häufigen Zufallsbefund bei Gastroskopien dar. Bei dieser Fehlbildung ist der Cardia-Bandapparat, der den Magen mit dem Zwerchfell verbindet, gelockert. Medizinisch-anatomisch ist die kardiofundale Fehlanlage durch einen stumpfen ösophagogastralen Winkel (= His’scher Winkel) gekennzeichnet (anders als bei der anatomischen Norm, bei der dieser Winkel spitz ist, siehe Abbildung). Klinisch bereitet dieser Zustand nur in den seltensten Fällen Beschwerden. ⓘ
Axiale Hernie
Die axiale Hernie (siehe Abbildung, Buchstabe C) – auch Gleitbruch genannt – ist mit 90 % die häufigste Form der Hiatushernie. Dabei tritt der oberste Anteil des Magens durch das Zwerchfell nach oben in den Brustraum (wie z. B. bei einer Hernie des Zwerchfells). In dieser krankhaften Situation kann der untere Verschluss der Speiseröhre nicht mehr durch das Zwerchfell unterstützt werden. Dadurch kann es zum Reflux, also dem Zurückfließen von Mageninhalt in die Speiseröhre, kommen. Dies kann unter anderem zu Refluxösophagitis (Sodbrennen) führen. Allerdings sind auch bei dieser Form 90 % der Betroffenen beschwerdefrei und benötigen keine weitere Therapie. ⓘ
Die Häufigkeit von Gleithernien nimmt mit dem Alter zu, mehr als die Hälfte der über Fünfzigjährigen sind betroffen. ⓘ
Paraösophageale Hiatushernie
Die paraösophageale Hiatushernie (siehe Abbildung, Buchstabe D) zeichnet sich aus durch die anatomisch korrekte Lage des unteren Ösophagussphinkters (Schließmuskel der Speiseröhre) und dessen uneingeschränkte Funktion. Ein Teil des Magens schiebt sich jedoch von unten in den Brustraum. In der äußersten Form dieser Hiatushernie kann auch der ganze Magen oberhalb des Zwerchfells liegen (Upside-Down-Stomach oder Thoraxmagen). Im klinischen Verlauf beginnt die paraösophageale Hiatushernie mit einem asymptomatischen Stadium. Es folgt das unkomplizierte Stadium, mit Aufstoßen und Druckgefühl in der Herzgegend. Diese Symptome treten vor allem nach der Nahrungsaufnahme auf. Danach kommt es zum Komplikationsstadium mit Passagestörungen, Inkarzerationen, Geschwüren und Blutarmut infolge chronischer Blutungen. ⓘ
Weiter gibt es noch verschiedene Formen gemischter Hernien. Überhaupt wird die Bildung von Hiatushernien begünstigt durch Bewegungsmangel und Übergewicht. ⓘ
Als seltene Komplikation kann es zu einem Magenvolvulus kommen. ⓘ
Therapie
Das Sodbrennen wird häufig durch Protonenpumpenhemmer medikamentös bekämpft. Die verschiedenen Formen dieser Hernie kann man heilend (kurativ) operativ behandeln. Die Operationen erfolgen nach zwei Methodenprinzipien:
- die (partielle oder vollständige) Fundoplikatio, die Bildung einer Magenmanschette um den Mageneingang herum. Relativ risiko- und komplikationsarm erfolgt sie minimal-invasiv als laparoskopische Fundoplicatio.
- die Gastropexie. Sie besteht in einer Verlagerung des Magens in eine normale Stellung (Reposition) und Anheftung (Fixation) des Magens an die vordere Bauchwand.
Unter Umständen werden beide Operationsprinzipien zugleich angewendet. ⓘ