Kompartmentsyndrom
| Kompartment-Syndrom ⓘ | |
|---|---|
 | |
| Ein Unterarm nach einer Notoperation wegen eines akuten Kompartmentsyndroms | |
| Fachgebiet | Orthopädie |
| Symptome | Schmerzen, Taubheitsgefühl, Blässe, verminderte Bewegungsfähigkeit der betroffenen Extremität |
| Komplikationen | Akut: Volkmannsche Kontraktur |
| Arten | Akut, chronisch |
| Ursachen |
|
| Diagnostische Methode | Anhand der Symptome, Kompartmentdruck |
| Differentialdiagnose | Zellulitis, Sehnenentzündung, tiefe Venenthrombose, Veneninsuffizienz |
| Behandlung |
|
Das Kompartmentsyndrom ist ein Zustand, bei dem ein erhöhter Druck in einem der anatomischen Kompartimente des Körpers zu einer unzureichenden Blutversorgung des Gewebes in diesem Raum führt. Es gibt zwei Haupttypen: akut und chronisch. Am häufigsten sind die Kompartimente der Beine oder Arme betroffen. ⓘ
Zu den Symptomen des akuten Kompartmentsyndroms (ACS) gehören starke Schmerzen, schlechter Puls, eingeschränkte Bewegungsfähigkeit, Taubheit oder eine blasse Farbe der betroffenen Gliedmaßen. Am häufigsten ist es auf ein physisches Trauma wie einen Knochenbruch (in bis zu 75 % der Fälle) oder eine Quetschung zurückzuführen, kann aber auch durch akute Anstrengung beim Sport verursacht werden. Sie kann auch auftreten, wenn der Blutfluss nach einer Periode schlechter Durchblutung wieder einsetzt. Die Diagnose basiert im Allgemeinen auf den Symptomen einer Person und kann durch die Messung des intrakompartimentellen Drucks vor, während und nach der Aktivität unterstützt werden. Der normale Kompartmentdruck sollte zwischen 12 und 18 mmHg liegen; alles, was darüber liegt, gilt als abnormal und muss behandelt werden. Die Behandlung erfolgt durch eine Operation zur Öffnung des Kompartiments, die rechtzeitig durchgeführt werden muss. Erfolgt die Behandlung nicht innerhalb von sechs Stunden, können dauerhafte Muskel- oder Nervenschäden die Folge sein. ⓘ
Beim chronischen Kompartmentsyndrom (auch chronisches Belastungskompartmentsyndrom genannt) treten in der Regel Schmerzen bei körperlicher Betätigung auf, die jedoch nachlassen, sobald die Aktivität eingestellt wird. Andere Symptome können Taubheitsgefühle sein. Die Symptome klingen in der Regel mit Ruhe ab. Häufige Aktivitäten, die ein chronisches Kompartmentsyndrom auslösen, sind Laufen und Radfahren. Im Allgemeinen führt diese Erkrankung nicht zu dauerhaften Schäden. Andere Erkrankungen, die sich ähnlich äußern können, sind Stressfrakturen und Sehnenentzündungen. Die Behandlung kann eine physikalische Therapie oder - wenn diese nicht wirksam ist - eine Operation umfassen. ⓘ
Das akute Kompartmentsyndrom tritt bei etwa 3 % der Personen auf, die eine Mittelschaftfraktur des Unterarms erlitten haben. Die Häufigkeit in anderen Körperregionen und bei chronischen Fällen ist nicht bekannt. Die Erkrankung tritt häufiger bei Männern und Personen unter 35 Jahren auf, was mit dem Auftreten von Traumata zusammenhängt. Das Kompartmentsyndrom wurde erstmals 1881 von dem deutschen Chirurgen Richard von Volkmann beschrieben. Unbehandelt kann ein akutes Kompartmentsyndrom zu einer Volkmannschen Kontraktur führen. ⓘ
| Klassifikation nach ICD-10 | |
|---|---|
| T79.6 | Traumatische Muskelischämie |
| R19.8 | Sonstige näher bezeichnete Symptome, die das Verdauungs- system und das Abdomen betreffen |
| M62.2 | Ischämischer Muskelinfarkt (nichttraumatisch) |
| ICD-10 online (WHO-Version 2019) | |
Als Kompartmentsyndrom oder Muskelkompressionssyndrom wird der Zustand definiert, in welchem bei geschlossenem Haut- und Weichteilmantel ein erhöhter Gewebedruck zur Verminderung der Gewebedurchblutung führt, woraus neuromuskuläre Störungen oder Gewebe- und Organschädigungen resultieren. Am häufigsten tritt das Kompartmentsyndrom am Unterarm oder Unterschenkel auf. In der Intensivmedizin ist auch ein abdominelles Kompartmentsyndrom bekannt, wie es zum Beispiel nach einer Ruptur der Aorta auftreten kann. ⓘ
Das Kompartmentsyndrom verursacht durch erhöhten Druck in den Muskellogen des Unterarms oder Unterschenkels (deshalb hier auch die Bezeichnung Logensyndrom) Schäden an den Blutgefäßen, Muskeln und Nerven. Durch die Abgrenzung der Muskelgruppen durch derbe Bindegewebsschichten (Faszien) führt erhöhter Druck zu Durchblutungsstörung des entsprechenden Bereichs und somit zu einer Schädigung von Nerven und Muskeln. Ein Logensyndrom kommt am Unterschenkel besonders im Bereich der Tibialis-anterior-Loge vor und wird dann auch als Tibialis-anterior-Syndrom oder Tibialis-Logen-Syndrom bezeichnet. Auf Grund der unterschiedlichen Kollagen-Typen und unterschiedlichen Anteile an Elastin gibt es mitunter auch „Faszien“, die weniger dehnbar sind. Schünke et al. (2014) schreiben dazu: „Die tiefe Flexorenloge ist eine von vier wenig dehnbaren Muskellogen am Unterschenkel (sogenannte osteofibröse Kanäle oder Kompartimente), die in Folge von Gefäßverletzungen Ort eines Kompartmentsyndroms sein kann“ (S. 568). ⓘ
Anzeichen und Symptome
Das Kompartment-Syndrom tritt in der Regel innerhalb weniger Stunden nach dem auslösenden Ereignis auf, kann aber auch bis zu 48 Stunden danach auftreten. Die vom Kompartmentsyndrom betroffene Gliedmaße ist häufig mit einem festen, hölzernen Gefühl oder einer tiefen Palpation verbunden und wird in der Regel als eng empfunden. Es kann auch ein verminderter Puls in der Gliedmaße zusammen mit einer damit verbundenen Parasthesie auftreten. In der Regel lassen sich die Schmerzen durch NSAR nicht lindern. Bei hohem Kompartmentdruck kann der Bewegungsumfang eingeschränkt sein. Bei einem akuten Kompartmentsyndrom lassen sich die Schmerzen nicht durch Ruhe lindern. Beim chronischen Belastungskompartmentsyndrom verschwinden die Schmerzen in Ruhe. ⓘ
Akutes

Für das akute Kompartmentsyndrom gibt es fünf charakteristische Anzeichen und Symptome: Schmerzen, Parästhesien (Gefühlsstörungen), Lähmungen, Blässe und Pulslosigkeit. Schmerzen und Parästhesien sind die ersten Symptome des Kompartmentsyndroms. ⓘ
- Häufig
- Schmerzen - Eine Person kann Schmerzen haben, die in keinem Verhältnis zu den Ergebnissen der körperlichen Untersuchung stehen. Diese Schmerzen lassen sich möglicherweise durch starke Schmerzmittel nicht lindern. Die Schmerzen werden durch passives Dehnen der Muskelgruppe innerhalb des Kompartiments verschlimmert. In den Spätstadien des Kompartmentsyndroms können diese Schmerzen jedoch verschwinden. Die Rolle der Lokalanästhesie bei der Verzögerung der Diagnose des Kompartmentsyndroms wird noch diskutiert.
- Parästhesie (veränderte Empfindung) - Eine Person kann über "Nadelstiche", Taubheit und ein Kribbeln klagen. Dies kann bis zum Verlust der Empfindung (Anästhesie) fortschreiten, wenn keine Maßnahmen ergriffen werden.
- Ungewöhnlich
- Lähmung - Eine Lähmung der Gliedmaßen ist ein seltener, später Befund. Sie kann sowohl auf eine Nerven- als auch auf eine Muskelläsion hinweisen.
- Blässe und Pulslosigkeit - Ein fehlender Puls tritt bei Patienten selten auf, da die Drücke, die ein Kompartmentsyndrom verursachen, oft weit unter den arteriellen Drücken liegen. Fehlende Pulse treten nur bei arteriellen Verletzungen oder im Spätstadium des Kompartmentsyndroms auf, wenn die Kompartmentdrücke sehr hoch sind. Blässe kann auch durch einen Arterienverschluss entstehen. ⓘ
Chronisch
Die Symptome des chronischen Belastungskompartmentsyndroms (CECS) können Schmerzen, Engegefühl, Krämpfe, Schwäche und verminderte Empfindung umfassen. Diese Schmerzen können über Monate, in manchen Fällen auch über Jahre hinweg auftreten und durch Ruhe gelindert werden. Auch eine mäßige Schwäche in der betroffenen Region kann beobachtet werden. Diese Symptome treten bei körperlicher Anstrengung auf und bestehen aus einem Gefühl extremer Anspannung in den betroffenen Muskeln, gefolgt von einem schmerzhaften Brennen, wenn die Bewegung fortgesetzt wird. Nach Beendigung der Belastung nimmt der Druck im Kompartiment innerhalb weniger Minuten ab, wodurch die schmerzhaften Symptome nachlassen. Die Symptome treten ab einer bestimmten Belastungsschwelle auf, die von Person zu Person variiert, bei einer bestimmten Person jedoch relativ konstant ist. Dieser Schwellenwert kann zwischen 30 Sekunden Laufen und 2-3 Meilen Laufen liegen. CECS tritt am häufigsten im Unterschenkel auf, wobei das vordere Kompartiment am häufigsten betroffen ist. Fußsenkung ist ein häufiges Symptom von CECS. ⓘ
Komplikationen
Wird der Druck nicht entlastet, kann dies zum Absterben von Gewebe (Nekrose) in dem betroffenen anatomischen Kompartiment führen, da die Fähigkeit des Blutes, in die kleinsten Gefäße des Kompartiments einzudringen (kapillarer Perfusionsdruck), abnimmt. Dies wiederum führt zu einem zunehmenden Sauerstoffmangel in den Geweben, die von dieser Blutversorgung abhängig sind. Ohne ausreichenden Sauerstoff stirbt das Gewebe ab. In großem Ausmaß kann dies in den betroffenen Gliedmaßen zu einer Volkmannschen Kontraktur führen, einem dauerhaften und irreversiblen Prozess. Andere gemeldete Komplikationen sind neurologische Ausfälle der betroffenen Gliedmaßen, Gangrän und chronische regionale Schmerzsyndrome. Rhabdomyolyse und anschließendes Nierenversagen sind ebenfalls mögliche Komplikationen. In einigen Fallserien wird von einer Rhabdomyolyse bei 23 % der Patienten mit ACS berichtet. ⓘ
Ursachen
Akutes
Das akute Kompartmentsyndrom (ACS) ist ein medizinischer Notfall, der sich nach traumatischen Verletzungen, z. B. bei Autounfällen oder dynamischen sportlichen Aktivitäten, entwickeln kann, z. B. nach einer schweren Quetschverletzung oder einer offenen oder geschlossenen Fraktur einer Extremität. In seltenen Fällen kann ein ACS auch nach einer relativ leichten Verletzung oder aufgrund eines anderen medizinischen Problems auftreten. Die Unterschenkel und die Unterarme sind am häufigsten vom Kompartmentsyndrom betroffen. Andere Körperregionen wie Oberschenkel, Gesäß, Hand, Bauch und Fuß können ebenfalls betroffen sein. Die häufigste Ursache für ein akutes Kompartmentsyndrom ist eine Fraktur eines Knochens, meist des Schienbeins. Es wird nicht unterschieden, ob das akute Kompartmentsyndrom durch eine offene oder geschlossene Fraktur ausgelöst wird. Das Beinkompartmentsyndrom tritt bei 2 bis 9 % der Schienbeinfrakturen auf. Es steht in engem Zusammenhang mit Frakturen, die die Tibiadiaphyse sowie andere Abschnitte des Schienbeins betreffen. Eine direkte Verletzung der Blutgefäße kann zu einem Kompartmentsyndrom führen, indem die Blutversorgung der Weichteile reduziert wird. Diese verminderte Blutzufuhr kann eine Reihe von Entzündungsreaktionen auslösen, die das Anschwellen der Weichteile fördern. Eine solche Entzündung kann durch eine Reperfusionstherapie noch verschlimmert werden. Da die Faszienschicht, die das Kompartiment der Gliedmaßen begrenzt, nicht dehnbar ist, kann schon eine kleine Blutung in das Kompartiment oder eine Schwellung der Muskeln innerhalb des Kompartiments zu einem starken Druckanstieg führen. Intravenöse Medikamenteninjektionen, Gipsverbände, längerer Druck auf die Gliedmaßen, Quetschungen, die Einnahme anaboler Steroide, starke körperliche Anstrengung und Schorf von Verbrennungen können ebenfalls ein Kompartmentsyndrom verursachen. Bei Patienten, die Antikoagulanzien einnehmen, besteht ein erhöhtes Risiko für Blutungen in ein geschlossenes Kompartment. ⓘ
Ein abdominales Kompartmentsyndrom tritt auf, wenn der intraabdominale Druck 20 mmHg übersteigt und der abdominale Perfusionsdruck weniger als 60 mmHg beträgt. Dieser Krankheitsprozess ist mit Organdysfunktion und multiplem Organversagen verbunden. Es gibt viele Ursachen, die sich grob in drei Mechanismen einteilen lassen: primär (innere Blutungen und Schwellungen), sekundär (starker Flüssigkeitsaustausch als unbeabsichtigte Komplikation der medizinischen Wiederbelebungsmaßnahmen, der zur akuten Bildung von Aszites und einem Anstieg des intraabdominalen Drucks führt) und rezidivierend (Kompartmentsyndrom, das nach der Erstbehandlung des sekundären Kompartmentsyndroms wieder aufgetreten ist). ⓘ
Ein Kompartmentsyndrom nach einem Schlangenbiss ist selten. Seine Inzidenz schwankt zwischen 0,2 und 1,36 %, wie aus Fallberichten hervorgeht. Das Kompartmentsyndrom tritt häufiger bei Kindern auf, möglicherweise aufgrund eines unzureichenden Volumens der Körperflüssigkeit zur Verdünnung des Schlangengifts. Eine erhöhte Anzahl weißer Blutkörperchen von mehr als 1.650/μl und ein Aspartat-Transaminase (AST)-Wert von mehr als 33,5 U/L könnten das Risiko der Entwicklung eines Kompartmentsyndroms erhöhen. Ansonsten sollten Personen, die von einer Giftschlange gebissen wurden, 48 Stunden lang beobachtet werden, um die Möglichkeit eines Kompartmentsyndroms auszuschließen. ⓘ
Ein akutes Kompartmentsyndrom aufgrund einer schweren/unkontrollierten Hypothyreose ist selten. ⓘ
In der Tiermedizin ist ein Kompartmentsyndrom sehr selten. Häufigste Ursache sind Einblutungen in die Faszienlogen, selten sind Tumoren der Auslöser. ⓘ
Chronisch
Wenn das Kompartmentsyndrom durch wiederholte Beanspruchung der Muskeln verursacht wird, spricht man von einem chronischen Kompartmentsyndrom (CCS). Dabei handelt es sich in der Regel nicht um einen Notfall, aber der Verlust der Durchblutung kann zu vorübergehenden oder dauerhaften Schäden an benachbarten Nerven und Muskeln führen. ⓘ
Eine Untergruppe des chronischen Kompartmentsyndroms ist das chronische Belastungskompartmentsyndrom (CECS), das oft auch als trainingsinduziertes Kompartmentsyndrom (EICS) bezeichnet wird. Häufig ist das CECS eine Ausschlussdiagnose. Das CECS des Beins ist ein durch Sport verursachter Zustand, der zu einem erhöhten Gewebedruck innerhalb eines anatomischen Kompartiments führt, der durch eine akute Zunahme des Muskelvolumens entsteht - bis zu 20 % sind während des Sports möglich. In diesem Fall baut sich in den Geweben und Muskeln ein Druck auf, der eine Gewebeischämie verursacht. Eine Zunahme des Muskelgewichts verringert das Kompartmentvolumen der umgebenden Fasziengrenzen und führt zu einem erhöhten Kompartmentdruck. Ein erhöhter Gewebedruck kann dazu führen, dass Flüssigkeit in den Zwischenzellraum (extrazelluläre Flüssigkeit) austritt, was zu einer Unterbrechung der Mikrozirkulation im Bein führt. Diese Erkrankung tritt häufig am Unterschenkel und an verschiedenen anderen Stellen des Körpers auf, z. B. am Fuß oder am Unterarm. CECS tritt bei Sportlern auf, die intensiv trainieren und dabei ständig wiederkehrende Tätigkeiten oder Bewegungen ausführen. ⓘ
Pathophysiologie
In einem normalen menschlichen Körper ist für den Blutfluss vom arteriellen System (höherer Druck) zum venösen System (niedrigerer Druck) ein Druckgefälle erforderlich. Wenn dieser Druckgradient verringert ist, ist der Blutfluss von der Arterie zur Vene reduziert. Dies führt zu einem Rückstau des Blutes und zum Austritt von überschüssiger Flüssigkeit aus der Kapillarwand in die Zwischenräume der Weichteilzellen, wodurch der Extrazellularraum anschwillt und der intrakompartimentelle Druck steigt. Durch diese Schwellung der Weichteile, die die Blutgefäße umgeben, werden die Blut- und Lymphgefäße weiter zusammengedrückt, wodurch noch mehr Flüssigkeit in die extrazellulären Räume eindringt, was zu einer weiteren Kompression führt. Der Druck nimmt weiter zu, da die Faszien, die das Kompartiment umschließen, nicht nachgeben. Dieser sich verschlimmernde Kreislauf kann schließlich zu einem Mangel an ausreichendem Sauerstoff im Weichteilgewebe (Gewebeischämie) und zum Absterben des Gewebes (Nekrose) führen. Kribbeln und Missempfindungen (Parästhesien) können bereits 30 Minuten nach Beginn der Gewebeischämie auftreten, und bleibende Schäden können bereits 12 Stunden nach dem Beginn der auslösenden Verletzung auftreten. ⓘ
Diagnose
Das Compartment-Syndrom ist eine klinische Diagnose, d. h. die Untersuchung durch den Arzt und die Anamnese des Patienten ergeben in der Regel die Diagnose. Neben den typischen Anzeichen und Symptomen kann auch die Messung des intrakompartimentellen Drucks für die Diagnose wichtig sein. Eine Kombination aus klinischer Diagnose und seriellen intrakompartimentellen Druckmessungen erhöht sowohl die Sensitivität als auch die Spezifität der Diagnose des Kompartmentsyndroms. Ein an einen Katheter angeschlossener Schallkopf wird 5 cm tief in den Bereich der Verletzung eingeführt. Ein Kompartmentdruck von mindestens 30 mmHg des diastolischen Drucks bei einer bewussten oder unbewussten Person wird mit einem Kompartmentsyndrom in Verbindung gebracht. In diesem Fall ist eine Fasziotomie angezeigt. Bei Patienten mit niedrigem Blutdruck (Hypotonie) wird ein Druck von 20 mmHg über dem intrakompartimentellen Druck mit einem Kompartmentsyndrom in Verbindung gebracht. Nichtinvasive Diagnosemethoden wie die Nahinfrarotspektroskopie (NIRS), bei der Sensoren auf der Haut verwendet werden, sind in kontrollierten Umgebungen vielversprechend. Da die Datenlage in unkontrollierten Umgebungen jedoch begrenzt ist, bleiben die klinische Präsentation und der intrakompartimentelle Druck der Goldstandard für die Diagnose. ⓘ
Das chronische Belastungskompartmentsyndrom ist in der Regel eine Ausschlussdiagnose, wobei das Fehlen von Symptomen in Ruhe das Hauptmerkmal ist. Die Messung des intrakompartimentellen Drucks während der Reproduktion von Symptomen (in der Regel unmittelbar nach dem Laufen) ist der nützlichste Test. Bildgebende Untersuchungen (Röntgen, CT, MRT) können nützlich sein, um andere, häufigere Diagnosen auszuschließen, anstatt die Diagnose eines Kompartmentsyndroms zu bestätigen. Darüber hinaus hat sich die MRT bei der Diagnose des chronischen Belastungskompartmentsyndroms als wirksam erwiesen. Die durchschnittliche Dauer der Symptome vor der Diagnose beträgt 28 Monate. ⓘ
Behandlung
Akutes
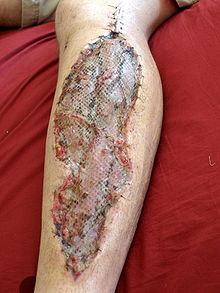
Jegliche äußere Kompression (Tourniquet, orthopädische Gipsverbände oder Verbände, die an der betroffenen Extremität angelegt wurden) sollte entfernt werden. Das Durchtrennen des Gipsverbands führt zu einer Verringerung des intrakompartimentellen Drucks um 65 %, gefolgt von einer 10- bis 20-prozentigen Druckreduzierung, sobald die Polsterung entfernt wird. Nach dem Entfernen der äußeren Kompression sollte die Extremität in Höhe des Herzens gelagert werden. Die Vitalzeichen des Patienten sollten genau überwacht werden. Wenn sich der klinische Zustand nicht verbessert, ist eine Fasziotomie angezeigt, um die Kompartimente zu dekomprimieren. Es ist ein ausreichend großer Schnitt erforderlich, um alle Kompartimente zu dekomprimieren. Dieser chirurgische Eingriff wird in einem Operationssaal unter Vollnarkose oder örtlicher Betäubung durchgeführt. Der Zeitpunkt des Wundverschlusses bei der Fasziotomie ist umstritten. Einige Chirurgen empfehlen, die Wunde sieben Tage nach der Fasziotomie zu verschließen. Für den Verschluss der Operationsstelle gibt es mehrere Techniken, darunter die vakuumunterstützte und die Schnürsenkeltechnik. Beide Techniken sind akzeptable Methoden für den Wundverschluss, aber die vakuumunterstützte Technik hat zu einem längeren Krankenhausaufenthalt geführt. Zum Verschließen der Wunde kann eine Hauttransplantation erforderlich sein, was die Behandlung durch einen wesentlich längeren Krankenhausaufenthalt verkompliziert. ⓘ
Chronisch
Die Behandlung des chronischen Belastungskompartmentsyndroms kann die Verringerung oder das Nachlassen der sportlichen Betätigung und/oder der belastenden Aktivitäten, Massagen, nichtsteroidale entzündungshemmende Medikamente und Physiotherapie umfassen. Das chronische Kompartmentsyndrom am Unterschenkel kann konservativ oder chirurgisch behandelt werden. Die konservative Behandlung umfasst Ruhe, entzündungshemmende Medikamente und manuelle Dekompression. Das Erwärmen des betroffenen Bereichs mit einem Heizkissen kann dazu beitragen, die Faszien vor dem Training zu lockern. Das Vereisen des Bereichs kann zu einer weiteren Verengung der Faszien führen und wird vor dem Sport nicht empfohlen. Die Verwendung von Hilfsmitteln, die von außen Druck auf den Bereich ausüben, wie Schienen, Gipsverbände und enge Wundverbände, sollte vermieden werden. Wenn die Symptome nach einer konservativen Behandlung fortbestehen oder wenn eine Person die körperlichen Aktivitäten, die die Symptome hervorrufen, nicht aufgeben möchte, kann das Kompartmentsyndrom durch eine Operation, die so genannte Fasziotomie, behandelt werden. ⓘ
Eine 2012 durchgeführte Studie des US-Militärs ergab, dass bei Personen mit einem chronischen Belastungskompartmentsyndrom im Unterschenkel die Symptome bei denjenigen, deren Symptome auf das vordere Kompartment beschränkt waren, abnahmen, wenn sie ihren Laufstil auf eine Vorfußlauftechnik umstellten. Das Laufen mit einem Vorfußauftritt schränkt den Einsatz des Musculus tibialis anterior ein, was die Linderung der Symptome bei Personen mit anteriorem Kompartmentsyndrom erklären könnte. ⓘ
Die hyperbare Sauerstofftherapie wurde in Fallberichten als wirksame Zusatztherapie bei Quetschungen, Kompartmentsyndromen und anderen akuten traumatischen Ischämien vorgeschlagen - obwohl sie bis 2011 nicht in randomisierten Kontrollstudien nachgewiesen wurde -, da sie die Wundheilung verbessert und die Notwendigkeit wiederholter Operationen verringert. ⓘ

Bei der Therapie des Kompartmentsyndroms muss zwischen akutem und chronischem bzw. funktionellem Kompartmentsyndrom unterschieden werden. Beim akuten Kompartmentsyndrom ist die Fasziotomie die Therapie der Wahl: Entlastung des betroffenen Kompartments durch notfallmäßige Spaltung der Muskellogen (im Falle des Unterschenkels: Laterale Inzision der Tibialis-anterior-Loge und der oberflächlichen Beugerloge auf der gesamten Unterschenkellänge) bzw. im Falle des Abdomens durch notfallmäßige Eröffnung der Bauchhöhle (Laparotomie). ⓘ
Durch das Setzen von vorgelegten Nähten kann ein weites Auseinanderklaffen der Wundränder vermieden und eine schrittweise Wiederannäherung vorbereitet werden. Die Wunde wird nach Rückgang der Schwellung in der Regel mittels Sekundärnaht oder Spalthauttransplantation verschlossen. Im Bereich des Abdomens können chirurgische Netze bzw. Lappentransplantationen durchgeführt werden. ⓘ
Prognose
Für das akute Kompartmentsyndrom des Oberschenkels wurde eine Sterblichkeitsrate von 47 % angegeben. Einer Studie zufolge schwankt die Rate der Fasziotomie bei akutem Kompartmentsyndrom zwischen 2 % und 24 %. Dies ist auf die Unsicherheit und die Unterschiede bei der Einstufung eines Zustands als akutes Kompartmentsyndrom zurückzuführen. Der wichtigste prognostische Faktor bei Menschen mit akutem Kompartmentsyndrom ist die Zeit bis zur Diagnose und der anschließenden Fasziotomie. Bei Personen, bei denen die Diagnose eines akuten Kompartmentsyndroms nicht oder zu spät gestellt wird, kann eine Amputation der Gliedmaßen für das Überleben notwendig sein. Nach einer Fasziotomie können einige Symptome dauerhaft sein, abhängig von Faktoren wie dem Kompartment, der Zeit bis zur Fasziotomie und der Muskelnekrose. Muskelnekrosen können schnell auftreten, in einigen Studien innerhalb von 3 Stunden nach der ursprünglichen Verletzung. Die Fasziotomie des lateralen Kompartiments des Beins kann zu Symptomen führen, die auf die Nerven und Muskeln in diesem Kompartiment zurückzuführen sind. Dazu gehören Fußsenkung, Taubheitsgefühl im gesamten Bein, Taubheitsgefühl in der Großzehe, Schmerzen und Verlust der Eversion des Fußes. ⓘ
Epidemiologie
In einer Fallserie von 164 Personen mit akutem Kompartmentsyndrom hatten 69 % der Fälle eine begleitende Fraktur. Die Autoren dieses Artikels berechneten auch eine jährliche Inzidenz des akuten Kompartmentsyndroms von 1 bis 7,3 pro 100 000. Die Inzidenz des akuten Kompartmentsyndroms ist je nach Alter und Geschlecht im Zusammenhang mit einem Trauma sehr unterschiedlich. Bei Männern ist die Wahrscheinlichkeit, ein ACS zu entwickeln, zehnmal höher als bei Frauen. Das mittlere Alter für ein ACS liegt bei Männern bei 30 Jahren, bei Frauen bei 44 Jahren. Das akute Kompartmentsyndrom kann bei Personen unter 35 Jahren aufgrund der größeren Muskelmasse innerhalb der Kompartimente häufiger auftreten. Das vordere Kompartiment des Beins ist die häufigste Stelle für ein ACS. ⓘ
Das Kompartmentsyndrom ist die zweithäufigste Komplikation bei Unterschenkelfrakturen (nach der tiefen Beinvenenthrombose). ⓘ
Klinik und Diagnose
Schmerzhafte, verhärtete Muskulatur → Muskeldehnungsschmerz → Spontaner Muskelschmerz als Ischämiezeichen → Sensibilitätsstörungen (Spätzeichen). Diese Symptome sind, insbesondere bei Zustand nach Operationen in Steinschnittlage oder Traumata, Alarmsignale. Die Diagnose kann durch Palpation und – verlässlicher – eine Drucksonde im betreffenden Kompartment gestellt werden. ⓘ
Ein abdominelles Kompartmentsyndrom hat mehrere Folgen. Zum einen wird der Blutrückfluss zum Herzen beeinträchtigt und Vorlast und somit das Herzzeitvolumen nehmen ab. Zum anderen kommt es im weiteren Verlauf zu Atemproblemen des Patienten, da der erhöhte Druck im Bauchraum über das Zwerchfell in den Thorax weitergeleitet wird und die Lungen komprimiert. Hierdurch sind höhere Beatmungsdrücke notwendig, um eine ausreichende Sauerstoffsättigung des Blutes zu erreichen. Der intraabdominelle Druckanstieg bedingt zudem neben lokalen Durchblutungsstörungen eine Funktionseinschränkung von Organen wie der Leber, des Pankreas und der Nieren. Im Darm können durch die gestörte Durchblutung Läsionen der Darmschleimhaut entstehen, über die bakterielle Infektionen und eine Peritonitis entstehen können. Weiterhin kann es zu Minderdurchblutung des Gehirns kommen. Um ein abdominelles Kompartmentsyndrom zu erkennen, kann eine Blasendruckmessung durchgeführt werden. ⓘ
Komplikationen
Muskel und Nerven
Die ausbleibende oder auch nur um wenige Stunden verschleppte Behandlung führt zur dauerhaften Schädigung der durch den Gewebedruck irreparabel geschädigten Nerven und des Gewebes, das nekrotisch werden kann und schließlich fibrotisch umgebaut wird; Folgen hiervon sind Lähmungen oder sogar der Verlust des betroffenen Glieds. Am Unterarm kann sich so eine typische Volkmann-Kontraktur bilden, die durch eine Gelenkssteife mit Beugung im Handgelenk charakterisiert ist. ⓘ
Systemisch
Durch großflächigen Muskelzerfall (Rhabdomyolyse) und Zirkulationsstörungen entstehen teilweise schädliche Stoffwechselprodukte, die über den Blutkreislauf schwerwiegende Folgen verursachen können, beispielsweise ein Nierenversagen; durch hohe Freisetzung von Myoglobin kann dies im schlimmsten Fall zum Tod führen. ⓘ
Haut
Nach Spaltung der Faszien kann unter Umständen ein direkter Verschluss der Hautränder nicht mehr vorgenommen werden. In diesen Fällen kann eine Deckung mit Spalthaut notwendig sein. ⓘ
Geschichte
Die erste Erwähnung des traumatischen Kompartmentsyndromes erfolgte 1881 durch den Hallenser Chirurgen Richard von Volkmann. Bernhard Bardenheuer erwog 1911 erstmals die Faszienspaltung als Therapie, welche aber erst 1926 von P.N. Jepson eingeführt wurde. 1920 forschte Finochietto am Kompartmentsyndrom der oberen Extremität. Der heutige Begriff Kompartmentsyndrom wurde jedoch nicht vor 1963 durch Reszel und Mitarbeiter der Mayo-Klinik geprägt. ⓘ