Rituximab
 | |
| Monoklonaler Antikörper | |
|---|---|
| Typ | Ganzer Antikörper |
| Quelle | Chimärisch (Maus/Mensch) |
| Ziel | CD20 |
| Klinische Daten | |
| Handelsnamen | Rituxan, MabThera |
| Biosimilars | rituximab-abbs, rituximab-pvvr, rituximab-arrx, Riabni, Riximyo, Ruxience, Truxima |
| AHFS/Drugs.com | Monographie |
| MedlinePlus | a607038 |
| Lizenz-Daten |
|
| Schwangerschaft Kategorie |
|
| Wege der Verabreichung | Intravenös |
| Klasse des Arzneimittels | Monoklonaler Antikörper |
| ATC-Code |
|
| Rechtlicher Status | |
| Rechtlicher Status |
|
| Pharmakokinetische Daten | |
| Bioverfügbarkeit | 100% (INTRAVENÖS) |
| Eliminationshalbwertszeit | 30 bis 400 Stunden (variiert je nach Dosis und Dauer der Behandlung) |
| Ausscheidung | Ungewiss: kann in RES phagozytiert und abgebaut werden |
| Bezeichner | |
| CAS-Nummer | |
| DrugBank | |
| ChemSpider |
|
| UNII | |
| KEGG | |
| ChEMBL | |
| Chemische und physikalische Daten | |
| Formel | C6416H9874N1688O1987S44 |
| Molare Masse | 143860.04 g-mol-1 |
| | |
Rituximab, das unter anderem unter dem Markennamen Rituxan verkauft wird, ist ein monoklonaler Antikörper, der zur Behandlung bestimmter Autoimmunkrankheiten und Krebsarten eingesetzt wird. Es wird bei Non-Hodgkin-Lymphomen, chronischer lymphatischer Leukämie (bei nicht-geriatrischen Patienten), rheumatoider Arthritis, Granulomatose mit Polyangiitis, idiopathischer thrombozytopenischer Purpura, Pemphigus vulgaris, Myasthenia gravis und Epstein-Barr-Virus-positiven mukokutanen Geschwüren eingesetzt. Es wird durch langsame Injektion in eine Vene verabreicht. Zu den Biosimilars von Rituxan gehören Blitzima, Riabni, Ritemvia, Rituenza (F.K.A. Tuxella), Rixathon, Ruxience und Truxima. ⓘ
Häufige Nebenwirkungen, die häufig innerhalb von zwei Stunden nach der Verabreichung des Medikaments auftreten, sind Hautausschlag, Juckreiz, niedriger Blutdruck und Kurzatmigkeit. Auch Infektionen sind häufig. ⓘ
Zu den schwerwiegenden Nebenwirkungen gehören die Reaktivierung von Hepatitis B bei bereits infizierten Personen, progressive multifokale Leukoenzephalopathie, toxische epidermale Nekrolyse und Tod. Es ist unklar, ob die Anwendung während der Schwangerschaft für den sich entwickelnden Fötus oder das Neugeborene sicher ist, aber es ist nicht erwiesen, dass sie schädlich ist. ⓘ
Rituximab ist ein chimärer monoklonaler Antikörper gegen das Protein CD20, das sich hauptsächlich auf der Oberfläche von B-Zellen des Immunsystems befindet. Wenn er sich an dieses Protein bindet, löst er den Zelltod aus. ⓘ
Rituximab wurde 1997 für die medizinische Verwendung zugelassen. Es steht auf der Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation. ⓘ
Rituximab ist ein biotechnologisch hergestellter chimärer anti-CD20 monoklonaler Antikörper, der als Arzneistoff in der Krebsimmuntherapie vorwiegend bei der Behandlung von malignen Lymphomen (Lymphdrüsenkrebs) sowie zur Behandlung verschiedener Autoimmunerkrankungen eingesetzt wird. ⓘ
Rituximab war einer der ersten Wirkstoffe einer neuen Generation von Medikamenten in der Krebsimmuntherapie und gilt daher als Vorreiter der gezielten Krebstherapie. Der variable Teil des Antikörpers richtet sich gegen das Zelloberflächenmolekül CD20, welches sich zum Beispiel bei einem Teil der Non-Hodgkin-Lymphome nachweisen lässt. ⓘ
Medizinische Anwendungen
Rituximab ist ein chimärer monoklonaler Antikörper, der sich gegen CD20 richtet, ein Oberflächenantigen, das auf B-Zellen vorhanden ist. Daher wirkt er, indem er sowohl normale als auch pathogene B-Zellen dezimiert, während Plasmazellen und hämatopoetische Stammzellen verschont bleiben, da sie das CD20-Oberflächenantigen nicht exprimieren. ⓘ
In den Vereinigten Staaten ist Rituximab indiziert zur Behandlung von:
- Non-Hodgkin-Lymphom (NHL)
- chronischer lymphatischer Leukämie (CLL)
- rheumatoide Arthritis mit unzureichendem Ansprechen auf einen oder mehrere TNF-Hemmer
- Vaskulitis wie Granulomatose mit Polyangiitis und mikroskopische Polyangiitis
- mittelschwerer bis schwerer Pemphigus vulgaris
- in Kombination mit Chemotherapie bei Kindern (≥6 Monate bis <18 Jahre) mit zuvor unbehandeltem, fortgeschrittenem Stadium, CD20-positivem diffusem großzelligem B-Zell-Lymphom (DLBCL), Burkitt-Lymphom (BL), Burkitt-ähnlichem Lymphom (BLL) oder reifer akuter B-Zell-Leukämie (B-AL). ⓘ
Blutkrebs
Rituximab wird zur Behandlung von Krebserkrankungen der weißen Blutkörperchen wie Leukämien und Lymphomen eingesetzt, einschließlich des Non-Hodgkin-Lymphoms, der chronischen lymphatischen Leukämie und des knotigen, lymphozytenüberwiegenden Hodgkin-Lymphoms. Dazu gehört auch die Waldenström-Makroglobulinämie, eine Form des NHL. Rituximab in Kombination mit Hyaluronidase human, das unter den Markennamen MabThera SC und Rituxan Hycela verkauft wird, wird zur Behandlung des follikulären Lymphoms, des diffusen großzelligen B-Zell-Lymphoms und der chronischen lymphatischen Leukämie eingesetzt. Es wird in Kombination mit Fludarabin und Cyclophosphamid zur Behandlung von zuvor unbehandelter und zuvor behandelter CD20-positiver chronischer lymphatischer Leukämie eingesetzt. ⓘ
Autoimmunkrankheiten
Rituximab hat sich in drei randomisierten kontrollierten Studien als wirksame Behandlung der rheumatoiden Arthritis erwiesen und ist jetzt für die Behandlung der refraktären rheumatischen Erkrankung zugelassen. In den Vereinigten Staaten wurde es von der FDA für den Einsatz in Kombination mit Methotrexat (MTX) zur Linderung von Anzeichen und Symptomen bei erwachsenen Patienten mit mittelschwerer bis schwerer aktiver rheumatoider Arthritis (RA) zugelassen, die auf eine oder mehrere Anti-TNF-alpha-Therapien unzureichend angesprochen haben. In der Europäischen Union ist die Zulassung etwas restriktiver: Es ist für die Verwendung in Kombination mit MTX bei Patienten mit schwerer aktiver RA zugelassen, die auf eine oder mehrere Anti-TNF-Therapien unzureichend angesprochen haben. ⓘ
Es gibt einige Belege für die Wirksamkeit, aber nicht unbedingt für die Sicherheit, bei einer Reihe anderer Autoimmunkrankheiten, und Rituximab wird in großem Umfang zur Behandlung schwieriger Fälle von Multipler Sklerose, systemischem Lupus erythematodes, chronisch entzündlicher demyelinisierender Polyneuropathie und Autoimmunanämien eingesetzt (off-label). Die gefährlichste, wenn auch seltenste Nebenwirkung ist die progressive multifokale Leukoenzephalopathie (PML), die in der Regel tödlich verläuft; allerdings sind nur sehr wenige Fälle bei Autoimmunerkrankungen bekannt. ⓘ
Zu den anderen Autoimmunerkrankungen, die mit Rituximab behandelt wurden, gehören die autoimmune hämolytische Anämie, die reine Erythrozytenaplasie, die thrombotische thrombozytopenische Purpura (TTP), die idiopathische thrombozytopenische Purpura (ITP), das Evans-Syndrom, Vaskulitis (z. B., Granulomatose mit Polyangiitis), bullöse Hauterkrankungen (z. B. Pemphigus, Pemphigoid - laut einer Studie aus dem Jahr 2006 mit sehr ermutigenden Ergebnissen von ca. 85 % schneller Heilung bei Pemphigus), Diabetes mellitus Typ 1, Sjögren-Syndrom, Anti-NMDA-Rezeptor-Enzephalitis und Devic-Krankheit, Basedow-Ophthalmopathie, Autoimmun-Pankreatitis, Opsoclonus-Myoklonus-Syndrom (OMS) und IgG4-bedingte Erkrankungen. Es gibt einige Hinweise darauf, dass es bei der Behandlung von IgA-vermittelten Autoimmunkrankheiten unwirksam ist. ⓘ
Unerwünschte Ereignisse
Zu den schwerwiegenden unerwünschten Ereignissen, die zum Tod und zu Behinderungen führen können, gehören:
- Schwere Infusionsreaktion
- Herzstillstand
- Syndrom der Zytokinfreisetzung
- Tumorlyse-Syndrom, das eine akute Nierenschädigung verursacht
- Infektionen
- Reaktivierung von Hepatitis B
- Andere virale Infektionen
- Progressive multifokale Leukoenzephalopathie (PML), verursacht durch Reaktivierung des JC-Virus
- Immuntoxizität, mit Depletion der B-Zellen bei 70 bis 80 % der Lymphompatienten
- Lungentoxizität
- Darmverschluss und Darmperforation ⓘ
Zwei Patienten mit systemischem Lupus erythematodes starben an progressiver multifokaler Leukoenzephalopathie (PML), nachdem sie mit Rituximab behandelt worden waren. PML wird durch die Aktivierung des JC-Virus verursacht, eines im Gehirn weit verbreiteten Virus, das normalerweise latent ist. Die Reaktivierung des JC-Virus führt in der Regel zum Tod oder zu schweren Hirnschäden. ⓘ
Mindestens ein Patient mit rheumatoider Arthritis entwickelte nach der Behandlung mit Rituximab eine PML. ⓘ
Rituximab wurde als möglicher Kofaktor bei einer chronischen Hepatitis-E-Infektion bei einer Person mit Lymphom gemeldet. Eine Hepatitis-E-Infektion ist normalerweise eine akute Infektion, was darauf hindeutet, dass das Medikament in Kombination mit dem Lymphom die Immunantwort des Körpers auf das Virus geschwächt haben könnte. ⓘ
Ein großes Problem bei der kontinuierlichen Rituximab-Behandlung ist die Schwierigkeit, eine angemessene Impfstoffreaktion hervorzurufen. Dies wurde während der COVID-19-Pandemie deutlich, bei der Personen mit Multipler Sklerose und Rituximab-Behandlung ein höheres Risiko für eine schwere COVID-19-Erkrankung hatten. Bei Personen, die wegen Multipler Sklerose mit Rituximab behandelt wurden, entwickelten 9 von 10 Patienten mit einer B-Zellzahl von 40/µl oder mehr nach der Impfung mit Tosinameran schützende Antikörperspiegel. ⓘ
Wirkmechanismen
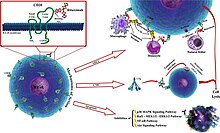

Der Antikörper bindet sich an das Zelloberflächenprotein CD20. CD20 wird auf B-Zellen weithin exprimiert, von frühen Prä-B-Zellen bis hin zu späteren Differenzierungsstadien, fehlt aber auf terminal differenzierten Plasmazellen. Obwohl die Funktion von CD20 unbekannt ist, könnte es eine Rolle beim Ca2+-Einstrom durch die Plasmamembranen spielen, wodurch die intrazelluläre Ca2+-Konzentration aufrechterhalten und die Aktivierung der B-Zellen ermöglicht wird. ⓘ
Rituximab ist relativ unwirksam bei der Eliminierung von Zellen mit niedrigen CD20-Zelloberflächenspiegeln. Es neigt dazu, an einer Seite der B-Zellen zu haften, wo sich CD20 befindet, eine Kappe zu bilden und Proteine auf diese Seite zu ziehen. Das Vorhandensein der Kappe verändert die Wirksamkeit der natürlichen Killerzellen (NK-Zellen) bei der Zerstörung dieser B-Zellen. Wenn sich eine NK-Zelle an der Kappe festhielt, hatte sie eine Erfolgsquote von 80 % beim Abtöten der Zelle. Fehlte der B-Zelle dagegen dieses asymmetrische Proteincluster, wurde sie nur in 40 % der Fälle getötet. ⓘ
Die folgenden Effekte wurden festgestellt:
- Der Fc-Teil von Rituximab vermittelt die Antikörper-abhängige zelluläre Zytotoxizität (ADCC) und die Komplement-abhängige Zytotoxizität (CDC).
- Rituximab hat eine allgemeine regulierende Wirkung auf den Zellzyklus.
- Bevorzugte Eliminierung bösartiger B-Zellen mit hohen CD20-Werten und hoher BCR-Signalisierungsneigung, insbesondere bei chronischer lymphatischer Leukämie (CLL).
- Es erhöht MHC II und die Adhäsionsmoleküle LFA-1 und LFA-3 (Lymphozytenfunktion-assoziiertes Antigen).
- Es löst die Freisetzung von CD23 aus.
- Es regelt den B-Zell-Rezeptor herunter.
- Es induziert die Apoptose von CD20+-Zellen.
- Rituximab bewirkt auch die Freisetzung einiger Zellen der chronischen lymphatischen Leukämie aus Immunnischen, was sie empfindlicher für eine Chemotherapie in Kombination mit einem Anti-CD20-Antikörper machen könnte. ⓘ
Die kombinierte Wirkung führt zur Eliminierung von B-Zellen (einschließlich der Krebszellen) aus dem Körper, so dass sich eine neue Population gesunder B-Zellen aus lymphoiden Stammzellen entwickeln kann. ⓘ
Rituximab bindet an die Aminosäuren 170-173 und 182-185 auf CD20, die aufgrund einer Disulfidbindung zwischen den Aminosäuren 167 und 183 physisch nahe beieinander liegen. ⓘ
Rituximab wird in den USA von Biogen und Genentech, in Kanada und der Europäischen Union von Hoffmann-La Roche, in Japan von Chugai Pharmaceuticals und Zenyaku Kogyo und im Iran von AryoGen gemeinsam vermarktet. ⓘ
Geschichte
Rituximab wurde von IDEC Pharmaceuticals unter dem Namen IDEC-C2B8 entwickelt. Das US-Patent für das Medikament wurde 1998 erteilt und lief 2015 aus. ⓘ
Aufgrund seiner Sicherheit und Wirksamkeit in klinischen Studien wurde Rituximab 1997 von der US-Arzneimittelbehörde FDA zur Behandlung von B-Zell-Non-Hodgkin-Lymphomen zugelassen, die auf andere Chemotherapieschemata nicht ansprachen. In Kombination mit der CHOP-Chemotherapie ist Rituximab bei der Behandlung des diffusen großzelligen B-Zell-Lymphoms und vieler anderer B-Zell-Lymphome der CHOP-Chemotherapie allein überlegen. Im Jahr 2010 wurde es von der Europäischen Kommission für die Erhaltungstherapie nach der Erstbehandlung des follikulären Lymphoms zugelassen. ⓘ
Es steht auf der Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation. ⓘ
Im Jahr 2014 stufte Genentech Rituxan neu als Spezialmedikament ein, eine Klasse von Medikamenten, die in den USA nur über Spezialhändler erhältlich sind. Da die Rabatte und Nachlässe der Großhändler nicht mehr gelten, würden die Krankenhäuser mehr bezahlen. ⓘ
Ursprünglich für die intravenöse Injektion (z. B. über 2,5 Stunden) erhältlich, erhielt es 2016 die EU-Zulassung in einer Formulierung für die subkutane Injektion bei B-Zell-CLL/Lymphom (CLL). ⓘ
Gesellschaft und Kultur
Wirtschaft
Die Patente für das Medikament liefen in Europa im Februar 2013 und in den USA im September 2016 aus. Bis November 2018 waren mehrere Biosimilars in den USA, Indien, der Europäischen Union, der Schweiz, Japan und Australien zugelassen worden. Die US-Zulassungsbehörde FDA genehmigte Truxima (Rituximab-abbs) 2018, Ruxience (Rituximab-pvvr) 2019 und Riabni (Rituximab-arrx) 2020. Letzteres kostet etwa 3600 Dollar pro 500 mg, Großhandel, Liste. ⓘ
Forschung
Studiendaten zum chronischen Erschöpfungssyndrom
Eine Studie mit 30 Teilnehmern zeigte gute Erfolge bei der Behandlung des Chronischen Erschöpfungssyndroms bei 67 % der Erkrankten, aber bei Einzelnen traten unerwartet schwere Nebenwirkungen auf, die deren Zustand erheblich verschlechterten. Eine nachfolgende detailliertere Studie konnte keinen Effekt von Rituximab auf das chronische Erschöpfungssyndrom feststellen. ⓘ
Intrathekal
Bei ZNS-Erkrankungen könnte Rituximab intrathekal verabreicht werden; diese Möglichkeit wird derzeit untersucht. ⓘ
Andere monoklonale Anti-CD20-Medikamente
Die Wirksamkeit und der Erfolg von Rituximab haben dazu geführt, dass einige andere monoklonale Anti-CD20-Antikörper entwickelt wurden:
- Ocrelizumab, ein humanisierter (90%-95% menschlicher) B-Zellen-depletierender Wirkstoff.
- Ofatumumab (HuMax-CD20), ein vollständig humaner B-Zellen abbauender Wirkstoff.
- Anti-CD20-Wirkstoffe der dritten Generation wie Obinutuzumab verfügen über ein glykogeniertes Fc-Fragment (Fc) mit verstärkter Bindung an Fc-Gamma-Rezeptoren, was die ADCC (antikörperabhängige zelluläre Zytotoxizität) erhöht. Diese Strategie zur Verbesserung der Fähigkeit eines monoklonalen Antikörpers, ADCC auszulösen, macht sich die Tatsache zunutze, dass das dargestellte Fc-Glykan die Affinität des Antikörpers für Fc-Rezeptoren kontrolliert. ⓘ
Anwendungsgebiete
Rheumatoide Arthritis
Bei der rheumatoiden Arthritis wird Rituximab derzeit nach Versagen von Basismedikamenten und dem initialen TNF-α-Hemmer eingesetzt. Etwa 30 % der Patienten mit rheumatoider Arthritis sprechen nicht auf einen TNF-α-Hemmer an. Bei unzureichendem Ansprechen und/oder Unverträglichkeit eines TNF-α-Hemmers wird eine Umstellung auf einen weiteren TNF-α-Hemmer oder auf Biologika mit anderem Wirkmechanismus wie z. B. Rituximab empfohlen. ⓘ
Mit zwei Infusionen innerhalb von 14 Tagen kann mit Rituximab eine signifikante Verbesserung der Symptome über einen Zeitraum von bis zu über einem Jahr erreicht werden. Weitere Behandlungen können den Therapieerfolg erhalten oder steigern. Empfohlen wird ein Therapieintervall von sechs Monaten. Dabei wird ein Wiederaufflammen der Krankheitsaktivität reduziert und das Ansprechen auf die Behandlung verbessert. ⓘ
Unerwünschte Wirkungen
Rheumatoide Arthritis
Daten zur Langzeitsicherheit zeigen, dass Rituximab über einen Zeitraum von 10 Jahren gut vertragen wird. Patienten unter Rituximab haben kein erhöhtes Infektionsrisiko. Die häufigsten Nebenwirkungen treten überwiegend bei der ersten Verabreichung in Form von leichten bis moderaten Infusionsreaktionen innerhalb der ersten 24 Stunden nach Beginn der Infusion auf. ⓘ
Das „Cytokine release-Syndrome“ soll auch für das Auftreten von Todesfällen verantwortlich sein, die in seltenen Fällen unter der Behandlung der rheumatoiden Arthritis auftraten. Patienten erhalten zur Vorbeugung eine Kombination von schützenden Medikamenten (Antihistaminika, Kortison, NSAR), so dass die Therapie insgesamt meist gut vertragen wird. ⓘ
Studien
Studiendaten aus der Onkologie
Die bislang größte Studie für Patienten mit aggressivem Non-Hodgkin-Lymphom (RICOVER-60) erzielte im Vergleich zu anderen Kombinationsbehandlungen die besten Ergebnisse. Der Studie nach sind nach 3 Jahren 78 % der Patienten mit aggressivem NHL nach der Kombinationstherapie CHOP-14 (6×) plus Rituximab (8×) am Leben. Aufgrund dieser Überlegenheit wurde die Studie frühzeitig beendet. ⓘ
Studiendaten zur rheumatoiden Arthritis
Die Zulassung für Rituximab beruht auf den Ergebnissen der REFLEX-Studie. In der Studie konnte die körperliche Funktionsfähigkeit der Patienten unter Rituximab verbessert werden. Ebenfalls wurde das Fortschreiten der Gelenkzerstörung gehemmt. ⓘ
Bestimmte Biomarker im Blut wie Rheumafaktor oder ACPAs können auf die Erkrankung und die Schwere des Verlaufs hindeuten. In verschiedenen Studien wurde festgestellt, dass Rheumafaktor- oder ACPA-seropositive Patienten meist besonders gut auf Rituximab ansprechen. ⓘ
Seropositive Patienten, bei denen sich die Vortherapie mit einem TNF-α-Hemmer als unzureichend erweist und/oder sich eine Unverträglichkeit zeigt, sprechen meist besser auf eine Behandlung mit Rituximab an als auf eine Therapie mit einem weiteren TNF-α-Hemmer. ⓘ
Weitere Studien zu Rituximab
Die Zulassung für die Granulomatose mit Polyangiitis und die Mikroskopische Polyangiitis stützt sich auf die positiven Ergebnisse der US-amerikanischen Studie RAVE. ⓘ
Handelsnamen
Roche/Genentech: MabThera (EU), Rituxan (USA) ⓘ
Biosimilars
Rixathon (EU), Truxima (EU, USA) ⓘ