Hüftdysplasie
| Hüftdysplasie ⓘ | |
|---|---|
| Andere Bezeichnungen | Entwicklungsdysplasie der Hüfte (DDH), Entwicklungsluxation der Hüfte, kongenitale Hüftdysplasie (CDH) |
 | |
| Angeborene Verrenkung der linken Hüfte bei einer älteren Person. Der geschlossene Pfeil markiert die Hüftpfanne, der offene Pfeil den Oberschenkelkopf. | |
| Fachgebiet | Pädiatrie, Orthopädie |
| Symptome | Keine, Hüftschmerzen, ein Bein kürzer, Hinken |
| Komplikationen | Arthritis |
| Risikofaktoren | Familienanamnese, Wickeln, Steißgeburt |
| Diagnostische Methode | Körperliche Untersuchung, Ultraschall |
| Behandlung | Bandage, Gips, Operation |
| Prognose | Gut (wenn früh erkannt) |
| Häufigkeit | 1 von 1.000 (Neugeborene) |
Bei der Hüftdysplasie handelt es sich um eine Anomalie des Hüftgelenks, bei der die Hüftpfanne den Hüftkopf nicht vollständig bedeckt, was ein erhöhtes Risiko für Gelenkverrenkungen mit sich bringt. Die Hüftdysplasie kann bei der Geburt auftreten oder sich im frühen Leben entwickeln. Unabhängig davon treten bei Säuglingen unter einem Jahr in der Regel keine Symptome auf. Gelegentlich kann ein Bein kürzer sein als das andere. Die linke Hüfte ist häufiger betroffen als die rechte. Zu den unbehandelten Komplikationen können Arthritis, Hinken und Schmerzen im unteren Rückenbereich gehören. ⓘ
Zu den Risikofaktoren für Hüftdysplasie gehören eine familiäre Vorbelastung, bestimmte Wickelmethoden und Steißgeburten. Wenn ein eineiiger Zwilling betroffen ist, besteht ein 40-prozentiges Risiko, dass auch der andere betroffen ist. Es wird empfohlen, alle Säuglinge durch eine körperliche Untersuchung auf die Krankheit zu untersuchen. Eine Ultraschalluntersuchung kann ebenfalls hilfreich sein. ⓘ
Viele der leichten Instabilitäten verschwinden ohne spezifische Behandlung. In schwerwiegenderen Fällen kann, wenn sie früh erkannt werden, nur eine Stützung erforderlich sein. In Fällen, die später entdeckt werden, können eine Operation und ein Gipsverband erforderlich sein. Etwa 7,5 % der Hüftprothesen werden zur Behandlung von Problemen eingesetzt, die durch Hüftdysplasie entstanden sind. ⓘ
Etwa 1 von 1.000 Säuglingen hat eine Hüftdysplasie. Eine Hüftinstabilität von signifikanter Bedeutung tritt bei ein bis zwei Prozent der Neugeborenen auf. Frauen sind häufiger betroffen als Männer. Die Hüftdysplasie wurde bereits um 300 v. Chr. von Hippokrates beschrieben. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| Q65.0 | Angeborene Luxation Hüftgelenk, einseitig |
| Q65.1 | Angeborene Luxation Hüftgelenk, beidseitig |
| Q65.2 | Angeborene Luxation Hüftgelenk, nicht näher bestimmt |
| Q65.3 | Angeborene Subluxation Hüftgelenk, einseitig |
| Q65.4 | Angeborene Subluxation Hüftgelenk, beidseitig |
| Q65.5 | Angeborene Subluxation Hüftgelenk, nicht näher bestimmt |
| Q65.6 | Instabiles Hüftgelenk, angeboren |
| Q65.8 | Angeborene Fehlbildung Hüftgelenk, sonstige |
| Q65.9 | Angeborene Fehlbildung Hüftgelenk, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
Die Hüftdysplasie oder Hüftgelenkdysplasie (englisch hip dysplasia, developmental dysplasia of the hip, congenital dysplasia of the hip; Abkürzungen: CDH, DDH), auch angeborene Hüftgelenksverrenkung genannt, ist eine Sammelbezeichnung für angeborene oder erworbene Fehlstellungen und Störungen der Verknöcherung (Ossifikation) des Hüftgelenks beim Neugeborenen. Die Hüftdysplasie kann dabei alleinstehend oder zusammen mit anderen angeborenen Fehlbildungen vorkommen. Die alleinstehende Hüftdysplasie ist erheblich häufiger anzutreffen und findet sich in signifikant höherer Zahl bei Mädchen als bei Jungen. Es werden mehrere Faktoren als begünstigend oder teilweise verursachend angesehen: ein Faktor ist die Beckenendlage. Die Symptome der Hüftgelenksdysplasie sind zunächst Seitenungleichheit der Pofalten und Bewegungseinschränkungen der betroffenen Hüfte beim Strampeln. Ohne Behandlung kommt es bei schweren Formen zu bleibenden Schäden des Hüftgelenks mit Hinken, Gangstörungen und Schmerzen. Endzustand schwerer Formen ist die Hüftgelenksarthrose. Leichtere Formen weisen keine Schmerzen auf. Das Vorliegen einer Hüftgelenksdysplasie wird durch Einsatz vor allem der Sonographie, in selteneren Fällen des Röntgens und der Kernspin- oder Computertomographie gesichert. Die Behandlung erfolgt in den meisten Fällen ohne Operation durch Einsatz breiter Windeln und Wickeln oder Spreizhosen. Auch eine Ruhigstellung durch Spreizgips kann erforderlich sein. Die Notwendigkeit eines operativen Eingriffs besteht nur selten. Die Prognose der Hüftdysplasie ist seit Einführung des sonographischen Screenings bei Neugeborenen erheblich verbessert worden. ⓘ
Anzeichen und Symptome

Hüftdysplasien können von kaum nachweisbaren bis hin zu schweren Fehlbildungen oder Luxationen reichen. Die angeborene Form, die teratologische oder nicht-reduzierbare Dislokation tritt im Rahmen komplexerer Erkrankungen auf. ⓘ
Die Erkrankung kann beidseitig oder einseitig sein:
- Wenn beide Hüftgelenke betroffen sind, spricht man von einer "bilateralen" Dysplasie. In diesem Fall treffen einige diagnostische Indikatoren wie asymmetrische Falten und Beinlängenungleichheit nicht zu.
- Bei der unilateralen Dysplasie ist nur ein Gelenk deformiert, die kontralaterale Seite kann die entsprechenden Auswirkungen zeigen. In der Mehrzahl der einseitigen Fälle ist die linke Hüfte betroffen.
Wenn das Gelenk vollständig ausgerenkt ist, bildet sich häufig eine falsche Hüftpfanne (oft weiter oben im Becken), die der ausgerenkten Hüftkopfposition gegenüberliegt. ⓘ
Bei einer Acetabulumdysplasie ist die Hüftpfanne zu flach oder deformiert. Der Mittelpunkt-Rand-Winkel wird wie von Wiberg beschrieben gemessen. Zwei Formen der Oberschenkeldysplasie sind die Coxa vara, bei der der Oberschenkelkopf in einem zu engen Winkel zum Schaft wächst, und die Coxa valga, bei der der Winkel zu groß ist. ⓘ
Eine seltene Form, die "familiäre Hüftdysplasie der Beukes", findet sich bei Afrikanern, die Mitglieder der Familie Beukes sind. Der Oberschenkelkopf ist flach und unregelmäßig. Die Betroffenen entwickeln bereits in jungen Jahren eine Arthrose. ⓘ
Ursachen
Die Hüftdysplasie gilt als multifaktorielle Erkrankung. Das bedeutet, dass mehrere Faktoren an der Ausprägung der Erkrankung beteiligt sind. ⓘ
Die Ursache dieser Erkrankung ist unbekannt; einige Faktoren für eine angeborene Hüftluxation sind jedoch erblich bedingt und rassisch bedingt. Es wird auch vermutet, dass die höheren Raten in einigen ethnischen Gruppen (z. B. bei einigen amerikanischen Ureinwohnern) auf die Praxis des Wickelns von Säuglingen zurückzuführen sind, die bekanntermaßen ein potenzieller Risikofaktor für die Entwicklung einer Dysplasie ist. Ein geringes Risiko besteht auch bei Afroamerikanern und Südchinesen. ⓘ
Angeboren
Einige Studien deuten auf einen hormonellen Zusammenhang hin. Insbesondere wurde auf das Hormon Relaxin hingewiesen. ⓘ
Ein genetischer Faktor wird vermutet, da das Merkmal familiär gehäuft auftritt und in einigen ethnischen Populationen (z. B. amerikanische Ureinwohner, Lappen/Samen) häufiger vorkommt. Es wurde ein Locus auf Chromosom 13 beschrieben. Bei der familiären Beukes-Dysplasie hingegen wurde eine 11-cM-Region auf Chromosom 4q35 gefunden, wobei nicht-penetrante Träger nicht betroffen sind. ⓘ
Erworbene
Als erworbene Erkrankung wird sie häufig mit der Tradition des Wickelns von Säuglingen, der Verwendung von zu engen Kindersitzen, Tragesitzen und anderen Transportmitteln für Säuglinge oder der Verwendung eines Wiegenbretts in Verbindung gebracht, das das Hüftgelenk für längere Zeit in einer "adduzierten" Position fixiert (das Zusammenziehen der Knie führt dazu, dass die Köpfe der Oberschenkelknochen aus den Gelenkpfannen gezogen werden). Moderne Wickeltechniken wie das "hüftgesunde Wickeln" wurden entwickelt, um die Belastung der Hüftgelenke zu verringern, die durch traditionelle Wickelmethoden verursacht wird. ⓘ
Weitere Risikofaktoren sind Steißgeburt, Geschlecht, Genetik (Familienanamnese) und Erstgeborene. In Steißlage neigt der Hüftkopf dazu, aus der Pfanne gedrückt zu werden. Auch eine enge Gebärmutter begünstigt eine Hüftgelenksluxation während der fötalen Entwicklung und der Geburt. ⓘ
Diagnose



In den meisten Ländern gibt es Standarduntersuchungen für Neugeborene, die auch eine Untersuchung der Hüftgelenke zur Früherkennung von Hüftdysplasie umfassen. Manchmal wird bei der Untersuchung ein "Klicken" oder genauer gesagt ein "Klirren" in der Hüfte festgestellt (obwohl nicht alle Klicks auf Hüftdysplasie hindeuten). Wenn ein Hüftknacken (im Vereinigten Königreich auch als "clicky hips" bekannt) festgestellt wird, werden die Hüften des Kindes mit zusätzlichen Untersuchungen untersucht, um festzustellen, ob eine Entwicklungsdysplasie der Hüfte vorliegt. ⓘ
Zwei Manöver, die bei Neugeborenenuntersuchungen häufig zur Diagnose eingesetzt werden, sind das Ortolani-Manöver und das Barlow-Manöver. ⓘ
Zur Durchführung des Ortolani-Manövers wird empfohlen, dass der Untersucher das Neugeborene in eine Position bringt, in der die kontralaterale Hüfte still gehalten wird, während der Oberschenkel der zu untersuchenden Hüfte abduziert und vorsichtig nach vorne gezogen wird. Wenn ein "Klirren" zu hören ist (das Geräusch, das entsteht, wenn sich der Hüftkopf über die Hüftpfanne bewegt), ist das Gelenk normal, aber das Fehlen des "Klirren"-Geräuschs deutet darauf hin, dass die Hüftpfanne nicht vollständig entwickelt ist. Die nächste Methode, die angewendet werden kann, ist das so genannte Barlow-Manöver. Dabei wird die Hüfte adduziert, während der Oberschenkel nach hinten geschoben wird. Wenn sich die Hüfte aus der Gelenkpfanne löst, ist sie ausgekugelt, und das Neugeborene hat eine angeborene Hüftluxation. Das Baby wird zur Untersuchung auf den Rücken gelegt, indem die Beine getrennt werden. Wenn ein Klickgeräusch zu hören ist, deutet dies darauf hin, dass das Baby eine ausgekugelte Hüfte haben könnte. Es wird dringend empfohlen, diese Untersuchungen durchzuführen, wenn das Baby nicht weint, da es die Bewegung der Hüfte hemmen kann. ⓘ
Asymmetrische Gesäßfalten und eine offensichtliche Ungleichheit der Gliedmaßenlänge können ebenfalls auf eine einseitige Hüftdysplasie hinweisen. Besonders ärgerlich ist, dass viele Neugeborenenhüften eine gewisse Laxheit der Bänder aufweisen, andererseits können stark fehlgebildete Gelenke stabil erscheinen. Dies ist ein Grund, warum Folgeuntersuchungen und Entwicklungsüberwachung wichtig sind. Die Häufigkeit und die Methoden der Routineuntersuchungen bei Kindern sind immer noch umstritten, doch die körperliche Untersuchung von Neugeborenen, gefolgt von einer angemessenen Ultraschalluntersuchung der Hüfte, ist allgemein anerkannt. ⓘ
Der Harris-Hüft-Score (entwickelt von William H. Harris, MD, einem Orthopäden aus Massachusetts) ist eine Möglichkeit zur Bewertung der Hüftfunktion nach einer Operation. Andere Bewertungsmethoden beruhen auf der Einschätzung der Patienten, wie z. B. der Oxford-Hüft-Score, HOOS und WOMAC-Score. Die Children's Hospital Oakland Hip Evaluation Scale (CHOHES) ist eine Abwandlung des Harris-Hüft-Scores, die derzeit bewertet wird. ⓘ
Eine Hüftdysplasie kann sich im höheren Alter entwickeln. Bei Jugendlichen und Erwachsenen mit Hüftdysplasie können Hüftschmerzen und in einigen Fällen Hüftlabralrisse auftreten. Röntgenaufnahmen werden zur Bestätigung der Diagnose einer Hüftdysplasie eingesetzt. Gelegentlich werden auch CT-Scans und MRT-Scans durchgeführt. ⓘ
Die klinische Untersuchung des Neugeborenen oder Säuglings kann erste Hinweise auf das Vorliegen einer Hüftgelenksdysplasie liefern. Bei Betrachtung des Neugeborenen oder Säuglings in Bauchlage fällt eine Ungleichheit (Asymmetrie) der Gesäßfalten auf. Dies ist für eine Hüftdysplasie nicht beweisend, aber ein erster Hinweis. Auch die Schonung eines Beines mit gehemmter Abspreizung oder eine Längendifferenz der Beine kann ein Hinweis auf eine Hüftdysplasie sein. Durch Auslösung und Anwendung des sogenannten Ortolani-Zeichens kann die Verdachtsdiagnose einer Hüftgelenksdysplasie gestellt werden: Der Oberschenkel des Neugeborenen (oder Säuglings) wird durch Druck nach hinten und anschließender Abspreizung leicht aus einer dysplastischen Gelenkpfanne herausgedrückt und wieder hereingehebelt (subluxiert), was als „Klicken“ unter der Hand des erfahrenen Untersuchers eher zu spüren als zu hören ist. Die Durchführung ist umstritten und soll nach positivem Befund nicht unnötig wiederholt werden. Einerseits lässt sich durch eine wiederholte kräftige Untersuchung das Hüftgelenk durch Überdehnung der Gelenkkapsel ausrenken, andererseits kann hierdurch sowohl die Hüftpfanne als auch die Blutversorgung zum Hüftkopf beschädigt werden. Eine Femurkopfnekrose (Knocheninfarkt des Femurkopfes) wäre die Folge. ⓘ
Als Standard in der Diagnostik gilt daher die in den ersten Lebenswochen durchgeführte Sonographie der Hüfte. Sie ist schmerzlos, vom erfahrenen Untersucher schnell und einfach anzuwenden, ohne Strahlenbelastung und stellt die knorpeligen Strukturen und knöchernen Fixpunkte in der Regel gut dar. Um die Notwendigkeit einer möglicherweise riskanten klinischen Untersuchung zu eliminieren, wurde 1996 zunächst in Österreich ein Screening der Hüften aller Neugeborenen mittels der Sonographie eingeführt. Die Sonographie der Hüftgelenke ist auch Bestandteil der Vorsorgeuntersuchung U3 in Deutschland. ⓘ
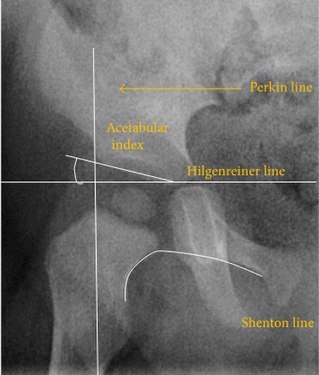
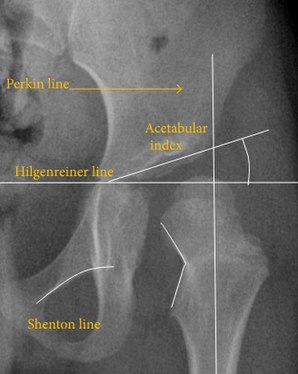
Röntgenuntersuchungen erlauben sehr präzise Aussagen über die Verknöcherung des Hüftgelenks und die Stellung der Bestandteile des Hüftgelenks zueinander, bilden allerdings keine Knorpelstrukturen ab, weshalb sie in der Regel erst nach dem dritten Lebensmonat zur Anwendung kommen. Nachteilig ist außerdem die damit verbundene Strahlenbelastung. Zu den Beurteilungskriterien in der Hüftübersichtsaufnahme gehören verschiedene Winkel der knöchernen Hüftkopfüberdachung (Zentrum-Eck-Winkel und Pfannendachwinkel) sowie die Menard-Shenton-Linie und die Epiphysendistanz zur Beurteilung einer Fehlstellung. ⓘ
Die Kernspintomographie wird nur selten eingesetzt, erlaubt aber eine sehr gute Aussage über Knorpel, Knochengrenzen und Knochenmark sowie Weichteilverhältnisse. Sie ist allerdings bei weitem nicht so leicht verfügbar, schnell durchführbar und standardisiert auswertbar wie die Sonographie. Auch die Durchführung bei Neugeborenen und Säuglingen ist schwierig, da die ausreichende Ruhigstellung bei dem mit der Kernspintomographie verbundenen Lärm nur selten allein und ohne Hilfe von Beruhigungs- oder Schlafmitteln erfolgt. ⓘ
Terminologie
In einigen Quellen wird der Begriff "Entwicklungsdysplasie der Hüfte" (DDH) dem Begriff "angeborene Hüftluxation" (CDH) vorgezogen, da der letztere Begriff nicht flexibel genug ist, um die Vielfalt der möglichen Komplikationen zu beschreiben. ⓘ
Die Verwendung des Begriffs "angeboren" kann auch bedeuten, dass der Zustand bereits bei der Geburt besteht. Diese Terminologie ist problematisch, da das Gelenk bei einem Neugeborenen aus Knorpel besteht und noch verformbar ist, so dass der Beginn der Erkrankung schwer zu bestimmen ist. Der neuere Begriff DDH umfasst auch okkulte Dysplasie (z. B. ein unterentwickeltes Gelenk) ohne Luxation und eine Luxation, die sich nach der "Neugeborenenphase" entwickelt. ⓘ
Der Begriff wird nicht einheitlich verwendet. In der pädiatrischen/neonatalen Orthopädie wird er verwendet, um instabile/ausrenkbare Hüften und schlecht entwickelte Acetabula zu beschreiben. Bei Erwachsenen bezeichnet er Hüften mit abnormen Röntgenbildern des Oberschenkelkopfs oder der Hüftpfanne. ⓘ
Einige Quellen bevorzugen den Begriff "Hüftdysplasie" anstelle von DDH, da sie ihn für "einfacher und genauer" halten, zum Teil wegen der Redundanz, die durch die Verwendung der Begriffe "Entwicklungsstörung" und "Dysplasie" entsteht. Zu den Arten von DDH gehören Subluxation, Dysplasie und Dislokation. Die Haupttypen sind entweder das Ergebnis einer laxen Stützkapsel oder einer abnormen Hüftpfanne. ⓘ
Bildgebung
| Alter | Szenario | Übliche angemessene Erstbildgebung ⓘ |
|---|---|---|
| <4 Wochen | Äquivokale körperliche Untersuchung oder Risikofaktoren | Keine Bildgebung |
| Körperlicher Befund einer DDH | Ultraschall | |
| 4 Wochen - 4 Monate | Äquivokale körperliche Untersuchung oder Risikofaktoren | Ultraschall |
| 4 - 6 Monate | Verdacht auf DDH | Röntgenbild. Eine Ultraschalluntersuchung kann angebracht sein |
| >6 Monate | Röntgenbild |
Hüftdysplasie wird durch Ultraschall und projektives Röntgen ("Röntgen") diagnostiziert. Aufgrund der begrenzten Verknöcherung des Skeletts wird die Ultraschalluntersuchung im Allgemeinen bis zu einem Alter von 4 Monaten bevorzugt. ⓘ
Trotz der weiten Verbreitung des Ultraschalls wird die Röntgenaufnahme des Beckens nach wie vor häufig zur Diagnose oder Überwachung von Hüftdysplasien oder zur Beurteilung anderer angeborener Erkrankungen oder Knochentumoren eingesetzt. Die nützlichsten Linien und Winkel, die im pädiatrischen Becken zur Beurteilung der Hüftdysplasie gezeichnet werden können, sind die folgenden: Bei Erwachsenen werden andere Maße verwendet. ⓘ
Hüftdysplasie. ⓘ
Behandlung
Bei der Hüftdysplasie besteht ein nahezu perfektes Gleichgewicht zwischen der Arthrose, den Bewegungs-/Mobilitätsproblemen und den Schmerzen, die mit der Entwicklungsfehlbildung einhergehen, und der Arthrose, den Bewegungs-/Mobilitätsproblemen und den Schmerzen, die in den mittelschweren bis schweren Fällen oft durch die Behandlung selbst verursacht werden. ⓘ
Angesichts der sehr realen Möglichkeit eines Hinkens, ständiger und/oder lähmender Schmerzen, komplizierter Behandlungen und eingeschränkter Mobilität im späteren Leben ist jedoch eine sorgfältige Entwicklungsüberwachung angezeigt, und ein frühzeitiges Eingreifen ist oft das beste Ergebnis. Die schlimmste mögliche Folge einer Nichtbehandlung ist die Entwicklung einer frühen Arthritis, manchmal sogar schon im Teenageralter. Alle Behandlungen zielen darauf ab, das Auftreten von Arthritis zu verzögern, aber keine Behandlung kann sie vollständig verhindern, und alle verfügbaren Behandlungen bergen das Risiko, entsprechende Schäden zu verursachen. Leider haben Studien bisher keine Methode zur Vorhersage der Ergebnisse gefunden, weder bei der chirurgischen/orthopädischen Behandlung der Erkrankung bei Säuglingen und Kleinkindern noch bei der chirurgischen Behandlung der negativen Folgen dieser frühen Behandlungen im späteren Leben (wie Arthritis, avaskuläre Nekrose, Schleimbeutelentzündung und Knochensporne von bis zu 3,5 cm direkt medial des Ansatzpunktes des Gluteus maximus am Trochanter major aufgrund übermäßiger Reibung). ⓘ
Geschirre, Gipsverbände und Traktion
Frühe Hüftdysplasien können im ersten Lebensjahr häufig mit einem Pavlik-Gurt (siehe Foto) oder dem Frejka-Kissen/der Frejka-Schiene behandelt werden, wobei in der Regel normale Ergebnisse erzielt werden. Bei der Verwendung des Pavlik-Gurtes können Komplikationen auftreten. Es wurde über Fälle von Lähmungen des Femoralnervs und avaskulären Nekrosen des Femurkopfes bei der Verwendung des Pavlik-Gurtes berichtet, aber ob diese Fälle auf eine unsachgemäße Anwendung der Vorrichtung oder auf eine Komplikation im Verlauf der Erkrankung zurückzuführen sind, bleibt ungeklärt. Komplikationen treten vor allem deshalb auf, weil der Bogen des Iliopsoas-Muskels die Arteria circumflexa gegen den Oberschenkelhals drückt und die Durchblutung des Hüftkopfes vermindert, so dass das Frejka-Kissen nicht bei allen Formen der Entwicklungsdysplasie der Hüfte angezeigt ist. ⓘ
Traktion ⓘ
Zu den weiteren Hilfsmitteln gehört der Spica-Gips, insbesondere nach einer geschlossenen oder offenen Reposition oder Osteotomie bei Säuglingen und Kleinkindern. Die Traktion wird manchmal in den Wochen vor einer Operation eingesetzt, um die Bänder im Hüftgelenk zu dehnen, obwohl ihr Einsatz umstritten ist und von Arzt zu Arzt unterschiedlich gehandhabt wird. ⓘ
Operation
Bei älteren Kindern müssen die Adduktoren und der Iliopsoas-Muskel unter Umständen operativ behandelt werden, da sie sich an die ausgerenkte Gelenkposition anpassen (Kontraktur). Im Anschluss an eine dieser Methoden werden häufig Schienen verwendet, um die Behandlung fortzusetzen. Obwohl einige Kinder aus einer unbehandelten leichten Hüftdysplasie "herauswachsen" und einige Formen der unbehandelten Dysplasie nur eine geringe oder gar keine Beeinträchtigung der Lebensqualität verursachen, konnte in Studien bisher keine Methode zur Vorhersage der Ergebnisse gefunden werden. Andererseits wurde häufig dokumentiert, dass ein verspäteter Behandlungsbeginn zu Komplikationen führt und schlechte Ergebnisse zur Folge hat. ⓘ
Hüftgelenkersatz und Osteotomie
Hüftdysplasie wird häufig als Ursache für Arthrose der Hüfte in einem vergleichsweise jungen Alter angeführt. Verschobene tragende Flächen führen zu erhöhtem und ungewöhnlichem Verschleiß, obwohl es Studien gibt, die diesen Ergebnissen widersprechen (siehe). Durch eine periacetabuläre Osteotomie (PAO) kann das Hüftgelenk bei einigen Jugendlichen und Erwachsenen neu ausgerichtet werden. Die anschließende Behandlung mit einer Hüfttotalendoprothese (Hüftgelenkersatz) wird durch die Notwendigkeit einer Revisionsoperation (Austausch des künstlichen Gelenks) aufgrund von Skelettveränderungen während der Reifung des Körpers, Lockerung/Verschleiß oder Knochenresorption erschwert. Eine weitere Möglichkeit zur Korrektur der Hüftdysplasie bei Erwachsenen ist das Hüft-Resurfacing. Dabei handelt es sich um eine Form des Hüftgelenksersatzes, bei der mehr Knochen erhalten bleibt und die für jüngere Patienten mit Hüftdysplasie geeignet sein kann. ⓘ
Osteotomien werden entweder in Verbindung mit Arthroplastik oder allein zur Korrektur von Fehlstellungen eingesetzt. ⓘ
Epidemiologie
Die Bestimmung der Inzidenz kann schwierig sein. Darüber hinaus gibt es eine große Spanne bei den diagnostischen Ergebnissen. Eine deutsche Studie, in der zwei Methoden verglichen wurden, ergab eine doppelt so hohe Rate wie üblich für eine Methode. Die Erkrankung tritt bei Frauen achtmal häufiger auf als bei Männern. ⓘ
Amerikanische Ureinwohner haben ein höheres Risiko für eine angeborene Hüftluxation als alle anderen Rassen. Das Risiko für amerikanische Ureinwohner liegt bei etwa 25-50 von 1000. Die Gesamthäufigkeit der Entwicklungsdysplasie der Hüfte liegt bei etwa 1 Fall pro 1000 Personen; Barlow ging jedoch davon aus, dass die Inzidenz der Hüftinstabilität bei Neugeborenen bis zu 1 Fall pro 60 Neugeborene betragen kann, wobei die Rate nach einer Woche auf 1:240 sinkt. ⓘ
Geschichte
Die Frejka-Kissenschiene wurde nach Dr. Bedrich Frejka (1890-1972), einem tschechischen orthopädischen Chirurgen, benannt. Der Pavlik-Gurt wurde nach Dr. Arnold Pavlik (1902-1962) benannt, ebenfalls ein tschechischer orthopädischer Chirurg. ⓘ
Gesellschaft und Kultur
In der Fernsehsendung ER benutzt Kerry Weaver aufgrund einer angeborenen Hüftdysplasie eine Krücke. In der 12. Staffel unterzieht sie sich einem Hüftgelenkersatz, um ihre Dysplasie zu heilen, als sich ihr zuvor unbehandeltes Gelenk verschlimmert. ⓘ
Forschung
Eine Möglichkeit der Forschung ist die Verwendung von Stammzellen. Sie werden bei der Transplantation (Knochentransplantation) oder bei der Besiedlung poröser Gelenkprothesen mit körpereigenen Fibroblasten oder Chondrozytenvorläuferzellen eingesetzt, um die feste Verankerung des künstlichen Materials im Knochenbett zu unterstützen. ⓘ
Andere Tiere
Bei Hunden ist die Hüftdysplasie eine abnorme Bildung der Hüftpfanne, die in ihrer schwereren Form schließlich zu lähmender Lahmheit und schmerzhafter Arthritis der Gelenke führen kann. Es handelt sich um ein genetisches (polygenes) Merkmal, das durch Umweltfaktoren beeinflusst wird. Sie kommt bei vielen Hunderassen vor, insbesondere bei den größeren Rassen. ⓘ
Die Hüftdysplasie ist eine der am häufigsten untersuchten Tierkrankheiten bei Hunden und die häufigste Einzelursache für Hüftgelenksarthrose. Auch bei Katzen, insbesondere bei Siamkatzen, ist diese Erkrankung bekannt. ⓘ
Pathomechanismus

Das Hüftgelenk ist ein Kugelgelenk und setzt sich aus der Hüftgelenkspfanne (Acetabulum) und dem Hüftgelenkskopf (Caput femoris) zusammen. Die Hüftgelenkspfanne wird aus Beckenknochen zusammengesetzt, der Hüftgelenkskopf gehört zum Oberschenkelknochen. Als Kugelgelenk ist das Hüftgelenk prinzipiell in allen Richtungen frei beweglich. Die Beweglichkeit wird durch das Ausmaß der Umschließung des Hüftgelenkkopfs durch die Hüftgelenkspfanne sowie von Bändern und Muskeln beschränkt. Die Hüftgelenkspfanne umschließt den Hüftkopf zu deutlich weniger als 50 % seiner Oberfläche. Einerseits ermöglicht dies eine hohe Beweglichkeit des Hüftgelenkkopfs im Raum, andererseits ist der Hüftgelenkskopf leicht aus der Hüftgelenkspfanne entfernbar (luxierbar). Ab dem Kleinkindesalter ist durch die knöcherne Struktur des Hüftgelenkskopfs und der Hüftgelenkspfanne eine knöcherne Stabilisierung erfolgt; auch die erstarkenden Bänder und Muskeln des Hüftgelenks stabilisieren dieses zusätzlich. ⓘ
Im Gegensatz zum Kleinkind, Kind, Jugendlichen oder Erwachsenen besteht das Hüftgelenk beim Neugeborenen aus Knorpel. Im Rahmen der normalen Entwicklung wird im Säuglingsalter (3. bis 9. Lebensmonat) die Knorpelsubstanz fortlaufend durch Knochensubstanz ersetzt. Dies erfolgt sowohl in der Hüftpfanne als auch im Hüftkopf des Oberschenkelknochens (Femur). Für die regelmäßige Verknöcherung (Ossifikation) des Hüftgelenks ist eine richtige Stellung von Hüftkopf zu Hüftpfanne unerlässlich, da die bei Bewegungen des Hüftgelenks entstehenden Kräfte und Belastungen die Verknöcherung fördern. Ist die Stellung von Hüftkopf und Hüftpfanne nicht korrekt (Fehlstellung), kommt es ohne Korrektur zu einer Verknöcherung der Fehlstellung. Auch können sich Hüftpfanne und Hüftkopf in einigen Fällen nicht regelrecht in Form und Größe ausbilden. Dies führt mittelfristig zu einer mangelhaften Funktion des Hüftgelenks mit nachfolgender Schädigung und Zerstörung (Arthrose). ⓘ
Neben den Fehlstellungen können auch Entwicklungsstörungen der knorpeligen Anlage des Hüftgelenks eine Dysplasie hervorrufen. Wenn die knorpelige Anlage der Hüftgelenkspfanne zu klein ausfällt, kann der ebenfalls noch knorpelige Hüftkopf auch bei anfänglich richtiger Position in der Hüftgelenkspfanne nicht mit ausreichender Sicherheit in der richtigen (zentrierten) Position gehalten werden. Die Folge ist ein erleichtertes Herausrutschen des Hüftkopfes aus der zentrierten Position in der Hüftgelenkspfanne. Das leichte Herausrutschen entspricht einer Subluxation (Teilverrenkung), das vollständige Herausrutschen einer Luxation (Verrenkung). ⓘ
Risikofaktoren und Epidemiologie
Das Risiko für Hüftdysplasie als einzige Dysplasie soll für Mädchen 13 mal höher als für Jungen sein; für kombinierte Fehlbildungen ist die Geschlechterverteilung dagegen fast symmetrisch (Dunn 1969, zitiert nach). ⓘ
Bei Beckenendlage zum Geburtstermin kommt es gehäuft zu einer Hüftdysplasie, wobei in einer Metaanalyse über neun vorwiegend europäische Kohortenstudien mit 35.000 Kindern ein Risiko von 6,0 % für eine Hüftdysplasie gefunden wurde, wenn die Geburt bei Beckenendlage mittels Kaiserschnitt erfolgte, und 6,9 % bei vaginaler Entbindung. ⓘ
Weitere exogene Faktoren wie intrauteriner Raummangel, z. B. durch Fruchtwassermangel, Mehrlingsschwangerschaften und schwere Kinder sollen ebenfalls gehäuft zu Hüftdysplasien führen. ⓘ
Typisch für die Hüftdysplasie ist auch das mehrfache Auftreten in Familien oder in bestimmten Regionen ("Dysplasienester"). Während deutschlandweit etwa 2 bis 4 % aller Neugeborenen von einer Hüftdysplasie betroffen sind, wurden vor allem in Hessen, in der Oberpfalz, in Franken und in Sachsen erheblich höhere Häufigkeiten festgestellt. Die Hüftgelenksdysplasie ist in Deutschland das häufigste kinderorthopädische Krankheitsbild bei Säuglingen. ⓘ
Internationale Angaben zur Häufigkeit bei Neugeborenen schwanken in der Fachliteratur von ca. 4 % bis 50 %. Diese breite Spanne entsteht durch die unterschiedliche Einstufung der leichten Dysplasieformen, durch Screeningprogramme, eventuell auch durch technische und qualitative Unterschiede der Sonografie. Die höchsten Inzidenzen sind aus kleinen indigenen Gruppen wie Indianern und Samen berichtet, die niedrigsten aus Zentralafrika. Aus Europa wurden Zahlen zwischen 4 % (Skandinavien) und 36 % (Osteuropa) publiziert. ⓘ
Klassifikation
Je nach angewendetem Untersuchungsverfahren (Ultraschall bzw. Sonographie, Röntgen) bestehen Schemata für die Klassifikation und damit Feststellung und Einteilung eines Schweregrads bei der angeborenen Hüftluxation. Aufgrund der fehlenden Strahlenbelastung und der guten Darstellbarkeit knorpeliger Strukturen hat die Ultraschalluntersuchung im Neugeborenenalter nach dem österreichischen Orthopäden Reinhard Graf durchgesetzt. Graf entwickelte als Beurteilungshilfe zwei Messwinkel zur Bewertung des Pfannendaches. Anhand des Pfannendachwinkels α und des Knorpeldachwinkels β lassen sich unter Berücksichtigung des Alters des Kindes die Grade der Dysplasie einschätzen und Therapieformen daraus ableiten. ⓘ
| Typ | Beschreibung | Alpha-Winkel (α) | Beta-Winkel (β) | Bild | Maßnahmen und Therapie |
|---|---|---|---|---|---|
| Typ I – Normal entwickelte und ausgereifte Hüfte | |||||
| Ia | Jedes Lebensalter: Normal entwickelte Hüfte. Mit spitzem knorpeligen Erker. |
> 60° | < 55° | 
|
Keine Therapie. |
| Ib | Jedes Lebensalter: Normal entwickelte Hüfte. Mit stumpfem knorpeligen Erker. |
> 60° | > 55° | 
|
Keine Therapie. |
| Typ II – Reifungsverzögerung der Hüfte (Dysplasie) | |||||
| IIa (+) | Bis 3. Lebensmonat: Physiologische Verzögerung der Hüftentwicklung. Ohne Reifungsdefizit der Knochen. |
50°–59° | > 55° | Keine Therapie. Aber Kontrolle notwendig. | |
| IIa (-) | Bis 3. Lebensmonat: Physiologische Verzögerung der Hüftentwicklung. Mit Reifungsdefizit der Knochen. |
50°–59° | > 55° | Kontrolle in kurzem zeitlichen Abstand. Spreizbehandlung. | |
| IIb | Nach 3. Lebensmonat: Echte Reifungsverzögerung (verzögerte Knochenreifung). | 50°–59° | 55°–70° | Spreizbehandlung erforderlich. | |
| IIc | Gefährdete oder kritische Hüfte. Hüfte ist luxierbar. | 43°–49° | 70°–77° | Sofortige Spreizbehandlung. Ohne Behandlung verschlechtert sich die Dysplasie. | |
| D (IId) | Hüfte beginnt zu dezentrieren. | 43°–49° | > 77° | Sofortige Spreizbehandlung. Sichere Immobilisation (beispielsweise Spreizgips) erforderlich. | |
| Typ III – Dezentrierte Hüftgelenke (Dysplasie mit Fehlstellung) | |||||
| IIIa | Nach oben verlagerter knorpeliger Erker ohne Veränderung desselben. | < 43° | > 77° | Sofortige Behandlung zwingend. Eventuell stationäre Aufnahme in ein Krankenhaus. Korrektur der Hüftposition. Immobilisation mit Gips. | |
| IIIb | Nach oben verlagerter knorpeliger Erker mit Veränderung desselben. | < 43° | > 77° | Sofortige Behandlung zwingend. Stationäre Aufnahme in ein Krankenhaus. Korrektur der Hüftposition. Immobilisation mit Gips. | |
| Typ IV – Vollständige Hüftluxation (schwere Dysplasie mit starker Fehlstellung) | |||||
| IV | Vollständige Luxation. | < 43° | > 77° | Sofortige Behandlung zwingend. Stationäre Aufnahme in ein Krankenhaus. Korrektur der Hüftposition. Immobilisation mit Gips. | |
Therapie

Bei den leichteren Formen der Hüftgelenkfehlbildung reicht es meistens aus, das Kind konsequent breit zu wickeln. Moderne Windelsysteme unterstützen das Wickeln von Säuglingen in gespreizter Beinhaltung. Auch das Tragen von Babys im Babytragetuch kann Dysplasien entgegenwirken. Dabei muss unbedingt auf einen Steg geachtet werden, der die Beine korrekt abspreizt, er muss von Kniekehle zu Kniekehle reichen und sollte eine Abspreizung von 30 bis 45 Grad beidseits (also pro Seite) ergeben. Außerdem dürfen die Beine nicht herabhängen. Vielmehr sollte das Baby im Tragetuch hocken, mit tiefem Po und Kniekehlen etwa in Bauchnabelhöhe des Kindes. Das gilt im Übrigen auch für Kinder mit gesunder Hüfte. Denn die Hüfte entwickelt sich bei jedem Kind noch, da sie nachreifen muss. Sie ist noch nicht verknöchert. ⓘ
Sind die Veränderungen schwerer, so wird eine Bandagenversorgung, das Tragen einer Schiene oder ein Gips erforderlich. Es kann sogar notwendig werden, durch eine Operation dafür zu sorgen, dass die Hüftköpfe wieder in die Pfannen hineinrutschen können. ⓘ
Operative Eingriffe
Im Falle eines operativen Eingriffs erfolgt das Korrigieren des verrutschten Hüftkopfs in seine Ausgangslage. Die Art der Operation hängt dabei vom Alter der erkrankten Person ab: Bei Kindern erfolgt eine orthopädische Operationstechnik, welche eine Überdachung des Hüftkopfes bezwecken soll (Salter-Osteotomie). Bei erwachsenen Personen erfolgt überwiegend entweder eine 3-fach Beckenosteotomie nach Tönnis (Triple-Osteotomie) oder eine periacetubuläre Osteotomie nach Ganz (PAO). Bei Triple-Osteomie nach Tönnis wird das Becken an den drei Stellen (Os ilium (Darmbein), Os pubis (Schambein) und Os ischii (Sitzbein)) durchtrennt; Darmbein und Schambein anschließend mit Schrauben oder Drähten in der Korrekturstellung fixiert. Bei der PAO wird der hintere Teil des Sitzbeins nicht durchtrennt; dadurch bleibt der Beckenring in seiner Kontinuität erhalten. Dadurch resultiert eine höhere Stabilität nach der Operation; eine frühere Belastung der operierten Hüfte ist möglich. Beide Techniken bewirken ein Schwenken des Acetabulums (der Hüftpfanne), wodurch der Femurkopf schließlich wieder besser überdacht ist. ⓘ
Spätfolgen

Unbehandelte Fehlbildungen leichterer Ausprägung der Hüftgelenke können später zu vorzeitigem Verschleiß führen, man nennt das Dysplasiecoxarthrose. Eine solche ist im oberen Bild zu sehen: Der Hüftkopf ist nicht hinreichend überdacht und deswegen nach oben ausgewandert. Hieraus resultiert eine Beinverkürzung (bei diesem Patienten um 6 cm). Im Laufe der Zeit ist es zu einer massiven Entrundung des Kopfes gekommen. Der Gelenkspalt ist fast ganz aufgehoben. Das Hüftgelenk ist steif. ⓘ
Sind die Hüften ausgerenkt, behindert das die Entwicklung der Motorik des Kindes erheblich. Hier ist es so früh wie möglich notwendig, auf konservativem oder operativem Weg eine normale Funktion der Hüften zu erreichen. Früher wurden häufig Umstellungsoperationen durchgeführt, die den Winkel zwischen Oberschenkelschaft und Hals korrigieren sollten. Man nahm damals an, hiermit der Entwicklung von Arthrosen entgegenwirken zu können. Inzwischen weiß man, dass längst nicht alle Hüften, die von diesem idealen Winkel abweichen, auch tatsächlich früher arthrotisch werden. Die Indikation zur Korrekturosteotomie wird wesentlich restriktiver gehandhabt, zumal die Ergebnisse des Hüftgelenkersatzes immer besser werden. ⓘ