Schwangerschaft
| Schwangerschaft ⓘ | |
|---|---|
| Andere Namen | Trächtigkeit |
 | |
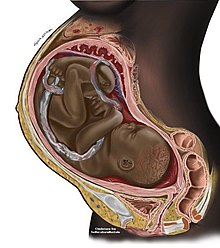
| Eine Frau im dritten Trimester der Schwangerschaft | |
| Fachgebiet | Geburtshilfe, Hebamme |
| Symptome | Ausbleiben der Periode, empfindliche Brüste, Übelkeit und Erbrechen, Hunger, häufiges Wasserlassen |
| Komplikationen | Fehlgeburt, Schwangerschaftsbluthochdruck, Schwangerschaftsdiabetes, Eisenmangelanämie, starke Übelkeit und Erbrechen |
| Dauer | ~40 Wochen ab der letzten Regelblutung (38 Wochen nach der Empfängnis) |
| Ursachen | Geschlechtsverkehr, assistierte Reproduktionstechnologie |
| Diagnostische Methode | Schwangerschaftstest |
| Verhütung | Geburtenkontrolle (einschließlich Notfallverhütung) |
| Behandlung | Schwangerenvorsorge, Abtreibung |
| Medikation | Folsäure, Eisenpräparate |
| Häufigkeit | 213 Millionen (2012) |
| Todesfälle | |
Eine Schwangerschaft ist die Zeit, in der sich ein oder mehrere Kinder im Mutterleib einer Frau entwickeln (trächtig werden). Bei einer Mehrlingsschwangerschaft gibt es mehr als ein Kind, z. B. bei Zwillingen. Eine Schwangerschaft entsteht in der Regel durch Geschlechtsverkehr, kann aber auch durch Verfahren der assistierten Reproduktionstechnologie herbeigeführt werden. Eine Schwangerschaft kann mit einer Lebendgeburt, einer spontanen Fehlgeburt, einem induzierten Abbruch oder einer Totgeburt enden. Die Geburt findet in der Regel etwa 40 Wochen nach Beginn der letzten Regelblutung (LMP) statt, eine Zeitspanne, die als Schwangerschaftsalter bezeichnet wird. Das sind etwas mehr als neun Monate. Zählt man nach dem Befruchtungsalter, beträgt die Dauer etwa 38 Wochen. Eine Schwangerschaft wird auch definiert als "das Vorhandensein eines eingepflanzten menschlichen Embryos oder Fötus in der Gebärmutter"; die Einnistung erfolgt im Durchschnitt 8-9 Tage nach der Befruchtung. Embryo ist die Bezeichnung für den sich entwickelnden Nachwuchs in den ersten sieben Wochen nach der Einnistung (d. h. zehn Wochen Schwangerschaftsalter), danach wird bis zur Geburt der Begriff Fötus verwendet. Zu den Anzeichen und Symptomen einer Frühschwangerschaft gehören das Ausbleiben der Periode, empfindliche Brüste, morgendliche Übelkeit (Übelkeit und Erbrechen), Hunger und häufiges Wasserlassen. Eine Schwangerschaft kann durch einen Schwangerschaftstest bestätigt werden. Methoden der Geburtenkontrolle - oder genauer gesagt der Empfängnisverhütung - werden eingesetzt, um eine Schwangerschaft zu vermeiden. ⓘ
Die Schwangerschaft wird in drei Trimester von jeweils etwa drei Monaten unterteilt. Das erste Trimester umfasst die Empfängnis, d. h. die Befruchtung der Eizelle durch das Sperma. Die befruchtete Eizelle wandert dann den Eileiter hinunter und nistet sich im Inneren der Gebärmutter ein, wo sie beginnt, den Embryo und die Plazenta zu bilden. Im ersten Trimester ist die Wahrscheinlichkeit einer Fehlgeburt (natürlicher Tod des Embryos oder Fötus) am höchsten. Etwa in der Mitte des zweiten Trimesters kann man Bewegungen des Fötus spüren. In der 28. Woche können mehr als 90 % der Babys außerhalb der Gebärmutter überleben, wenn sie medizinisch gut versorgt werden. Allerdings treten bei Babys, die zu diesem Zeitpunkt geboren werden, wahrscheinlich schwerwiegende gesundheitliche Komplikationen wie Herz- und Atemprobleme sowie langfristige geistige und Entwicklungsstörungen auf. ⓘ
Pränatale Betreuung verbessert die Schwangerschaftsergebnisse. Zur Schwangerschaftsvorsorge gehören die zusätzliche Einnahme von Folsäure, der Verzicht auf Drogen, Tabak und Alkohol, regelmäßiger Sport, Bluttests und regelmäßige ärztliche Untersuchungen. Zu den Komplikationen in der Schwangerschaft können Bluthochdruck, Schwangerschaftsdiabetes, Eisenmangelanämie sowie schwere Übelkeit und Erbrechen gehören. Im Idealfall setzen die Wehen von selbst ein, wenn die Frau "volljährig" ist. Babys, die vor der 37. Woche geboren werden, gelten als Frühgeburten" und haben ein höheres Risiko für gesundheitliche Probleme wie zerebrale Lähmung. Babys, die zwischen der 37. und 39. Woche geboren werden, gelten als Frühgeborene", während Babys, die zwischen der 39. und 41. Babys, die zwischen der 41. und 42. Woche geboren werden, gelten als "Spätgeburt", während sie nach der 42. Eine Entbindung vor der 39. Woche durch Geburtseinleitung oder Kaiserschnitt wird nicht empfohlen, es sei denn, sie ist aus anderen medizinischen Gründen erforderlich. ⓘ
Im Jahr 2012 gab es etwa 213 Millionen Schwangerschaften, davon 190 Millionen (89 %) in den Entwicklungsländern und 23 Millionen (11 %) in den Industrieländern. Die Zahl der Schwangerschaften bei Frauen zwischen 15 und 44 Jahren liegt bei 133 pro 1.000 Frauen. Etwa 10 % bis 15 % der anerkannten Schwangerschaften enden mit einer Fehlgeburt. Im Jahr 2016 führten Schwangerschaftskomplikationen zu 230.600 Todesfällen bei Müttern, gegenüber 377.000 Todesfällen im Jahr 1990. Häufige Ursachen sind Blutungen, Infektionen, hypertensive Schwangerschaftserkrankungen, behinderte Wehen, Fehlgeburten, Schwangerschaftsabbrüche oder Eileiterschwangerschaften. Weltweit sind 44 % der Schwangerschaften ungeplant. Mehr als die Hälfte (56 %) der ungeplanten Schwangerschaften werden abgebrochen. Von den ungewollten Schwangerschaften in den Vereinigten Staaten haben 60 % der Frauen in dem Monat, in dem die Schwangerschaft begann, in gewissem Umfang Verhütungsmittel benutzt. ⓘ


Terminologie

Assoziierte Begriffe für Schwangerschaft sind gravid und parous. Gravidus und gravid kommen aus dem Lateinischen und bedeuten "schwer", und eine schwangere Frau wird manchmal als gravida bezeichnet. Die Gravidität bezieht sich auf die Anzahl der Schwangerschaften einer Frau. In ähnlicher Weise wird der Begriff Parität für die Anzahl der Schwangerschaften verwendet, die eine Frau bis zur Lebensfähigkeit austrägt. Zwillinge und andere Mehrlingsgeburten werden als eine Schwangerschaft und Geburt gezählt. Eine Frau, die noch nie schwanger war, wird als Nulligravida bezeichnet. Eine Frau, die zum ersten Mal schwanger ist (oder war), wird als primigravida bezeichnet, und eine Frau in den folgenden Schwangerschaften als multigravida oder multiparous. Daher würde eine Frau bei einer zweiten Schwangerschaft als gravida 2, Abs. 1 und bei einer Lebendgeburt als gravida 2, Abs. 2 bezeichnet werden. Bei laufenden Schwangerschaften, Aborten, Fehlgeburten und/oder Totgeburten ist die Parität geringer als die Gravidazahl. Im Falle einer Mehrlingsgeburt werden die Gravidazahl und der Paritätswert nur um eins erhöht. Frauen, die noch nie eine Schwangerschaft länger als 20 Wochen ausgetragen haben, werden als nulliparous bezeichnet. ⓘ
Eine Schwangerschaft gilt mit 37 Schwangerschaftswochen als termingerecht. Eine Schwangerschaft gilt als Frühgeburt, wenn sie kürzer als 37 Wochen ist, und als Spätgeburt, wenn sie 42 Wochen oder länger dauert. Das American College of Obstetricians and Gynecologists (Amerikanisches Kollegium der Geburtshelfer und Gynäkologen) hat eine weitere Unterteilung empfohlen: Frühgeburt 37 Wochen bis 39 Wochen, Vollgeburt 39 Wochen bis 41 Wochen und Spätgeburt 41 Wochen bis 42 Wochen. Die Begriffe Frühgeburt und Nachgeburt haben die früheren Begriffe Frühgeburt und Nachgeburt weitgehend ersetzt. Frühgeburt und Nachgeburt sind oben definiert, während Frühgeburt und Nachgeburt eine historische Bedeutung haben und sich eher auf die Größe und den Entwicklungsstand des Kindes als auf das Stadium der Schwangerschaft beziehen. ⓘ
Anzeichen und Symptome
Die üblichen Schwangerschaftsanzeichen und -symptome beeinträchtigen die Aktivitäten des täglichen Lebens nicht nennenswert und stellen keine gesundheitliche Bedrohung für Mutter oder Kind dar. Schwangerschaftskomplikationen können jedoch andere, schwerwiegendere Symptome hervorrufen, z. B. solche, die mit Anämie einhergehen. ⓘ
Zu den häufigen Anzeichen und Symptomen einer Schwangerschaft gehören:
- Müdigkeit
- Morgendliche Übelkeit
- Verstopfung
- Schmerzen im Beckengürtel
- Rückenschmerzen
- Braxton-Hicks-Kontraktionen. Gelegentliche, unregelmäßige und oft schmerzlose Wehen, die mehrmals am Tag auftreten.
- Periphere Ödeme Schwellungen der unteren Gliedmaßen. Häufige Beschwerde bei fortschreitender Schwangerschaft. Kann durch ein Vena-cava-inferior-Syndrom verursacht werden, das durch die Kompression der Vena cava inferior und der Beckenvenen durch die Gebärmutter entsteht und zu einem erhöhten hydrostatischen Druck in den unteren Extremitäten führt.
- Niedriger Blutdruck wird häufig durch eine Kompression sowohl der unteren Hohlvene als auch der Bauchaorta verursacht (aortokavales Kompressionssyndrom).
- Erhöhte Häufigkeit des Urinierens. Eine häufige Beschwerde, die durch ein erhöhtes intravaskuläres Volumen, eine erhöhte glomeruläre Filtrationsrate und eine Kompression der Blase durch die expandierende Gebärmutter verursacht wird.
- Harnwegsinfektion
- Krampfadern. Häufig auftretende Beschwerden, die durch eine Entspannung der glatten Venenmuskulatur und einen erhöhten intravaskulären Druck verursacht werden.
- Hämorrhoiden (Hämorrhoiden). Geschwollene Venen am oder im Analbereich. Verursacht durch einen gestörten venösen Rückfluss, Überlastung im Zusammenhang mit Verstopfung oder erhöhten intraabdominalen Druck in der späteren Schwangerschaft.
- Aufstoßen, Sodbrennen und Übelkeit.
- Dehnungsstreifen
- Brustspannen ist im ersten Schwangerschaftsdrittel üblich und tritt häufiger bei Frauen auf, die in jungem Alter schwanger sind.
- Melasma, auch bekannt als die Maske der Schwangerschaft, ist eine Verfärbung, meist im Gesicht. Es beginnt in der Regel einige Monate nach der Entbindung zu verblassen. ⓘ
Zeitleiste
| Ereignis | Gestationsalter
(ab Beginn der letzten Regelblutung) |
Alter der Befruchtung | Alter der Implantation ⓘ |
|---|---|---|---|
| Beginn der Regelblutung | Tag 1 der Schwangerschaft | Nicht schwanger | Nicht schwanger |
| Hat Sex | 2 Wochen schwanger | Nicht schwanger | Nicht schwanger |
| Befruchtung | 2 Wochen + 1 Tag | Tag 1 | Nicht schwanger |
| Einnistung der Blastozyste in der Gebärmutter | 3 Wochen | 7. Tag | Tag 1 |
| Beginn der primitiven Herzfunktion | 6 Wochen | 22. Tag | 15. Tag |
| Embryo wird zum Fötus | 10 Wochen | 8 Wochen | 7 Wochen |
| Erstes Trimester endet | 13 Wochen | 11 Wochen | 10 Wochen |
| Frühestes Alter des Überlebens | 24 Wochen | 21 Wochen | 20 Wochen |
| Zweites Trimester endet | 26 Wochen | 24 Wochen | 23 Wochen |
| Entbindung | 39-40 Wochen | 37-38 Wochen | 36-37 Wochen |
Die Chronologie der Schwangerschaft wird, sofern nicht anders angegeben, im Allgemeinen als Schwangerschaftsalter angegeben, wobei der Ausgangspunkt der Beginn der letzten Regelblutung der Frau oder das entsprechende Schwangerschaftsalter ist, das mit einer genaueren Methode geschätzt wird, sofern verfügbar. Bei diesem Modell wird die Frau zwei Wochen vor der Empfängnis und drei Wochen vor der Einnistung als "schwanger" gezählt. Manchmal wird für die Zeitmessung auch das Befruchtungsalter herangezogen, also das Alter des Embryos seit der Befruchtung. ⓘ
Beginn des Gestationsalters
Der Amerikanische Kongress der Geburtshelfer und Gynäkologen empfiehlt die folgenden Methoden zur Berechnung des Gestationsalters:
- Direkte Berechnung der Tage seit Beginn der letzten Regelblutung.
- Frühzeitiger geburtshilflicher Ultraschall, Vergleich der Größe eines Embryos oder Fötus mit der einer Referenzgruppe von Schwangerschaften mit bekanntem Gestationsalter (z. B. berechnet anhand der letzten Menstruation) und Verwendung des mittleren Gestationsalters anderer Embryos oder Föten der gleichen Größe. Wenn das aus einem frühen Ultraschall errechnete Gestationsalter dem direkt aus der letzten Menstruation errechneten widerspricht, wird für den Rest der Schwangerschaft dennoch das aus dem frühen Ultraschall ermittelte Alter verwendet.
- Im Falle einer In-vitro-Fertilisation werden die Tage seit der Entnahme der Eizellen oder der Koinkubation berechnet und 14 Tage addiert. ⓘ
Trimester
Die Schwangerschaft wird in drei Trimester eingeteilt, die jeweils etwa drei Monate dauern. Die genaue Länge der einzelnen Trimester kann je nach Quelle variieren. ⓘ
- Das erste Trimester beginnt mit dem Beginn des Gestationsalters wie oben beschrieben, d. h. mit dem Beginn der 1. Woche oder 0 Wochen + 0 Tage des Gestationsalters. Es endet in der 12. Woche (11 Wochen + 6 Tage des Gestationsalters) oder am Ende der 14.
- Das zweite Trimester beginnt zwischen dem Beginn der 13. Woche (12 Wochen + 0 Tage GA) und dem Beginn der 15. Woche (14 Wochen + 0 Tage GA). Es endet am Ende der 27. Woche (26 Wochen + 6 Tage GA) oder am Ende der 28. Woche (27 Wochen + 6 Tage GA).
- Das dritte Trimester beginnt zwischen dem Beginn der 28. Woche (27 Wochen + 0 Tage GA) oder dem Beginn der 29. Woche (28 Wochen + 0 Tage GA). Es dauert bis zur Geburt des Kindes. ⓘ

Schätzung des Geburtstermins

Die Bestimmung des Geburtstermins erfolgt im Wesentlichen in zwei Schritten:
- Bestimmung des Zeitpunkts, der als Ausgangspunkt für das Schwangerschaftsalter verwendet werden soll, wie im obigen Abschnitt beschrieben.
- Hinzufügen des geschätzten Schwangerschaftsalters bei der Geburt zum obigen Zeitpunkt. Die Geburt findet im Durchschnitt bei einem Gestationsalter von 280 Tagen (40 Wochen) statt, was daher häufig als Standardschätzung für einzelne Schwangerschaften verwendet wird. Es wurden jedoch auch andere Zeiträume und individuellere Methoden vorgeschlagen.
Die Naegele-Regel ist eine Standardmethode zur Berechnung des Fälligkeitsdatums einer Schwangerschaft, wenn man von einem Gestationsalter von 280 Tagen bei der Geburt ausgeht. Die Regel schätzt den voraussichtlichen Geburtstermin (EDD), indem sie ein Jahr addiert, drei Monate subtrahiert und sieben Tage zum Ursprung des Schwangerschaftsalters hinzufügt. Alternativ dazu gibt es mobile Apps, die im Wesentlichen immer konsistente Schätzungen im Vergleich zueinander liefern und das Schaltjahr korrigieren, während Schwangerschaftsräder aus Papier um 7 Tage voneinander abweichen können und im Allgemeinen nicht für das Schaltjahr korrigiert werden. ⓘ
Hinzu kommt, dass die tatsächliche Geburt nur mit einer gewissen Wahrscheinlichkeit innerhalb der Grenzen des geschätzten Geburtstermins stattfindet. Eine Studie über Einlingsgeburten kam zu dem Ergebnis, dass die Standardabweichung des Geburtstermins 14 Tage beträgt, wenn das Schwangerschaftsalter mittels Ultraschall im ersten Trimester geschätzt wird, und 16 Tage, wenn es direkt anhand der letzten Menstruation geschätzt wird. ⓘ
Physiologie
Kapazität
Fertilität und Fekundität sind die jeweiligen Fähigkeiten zur Befruchtung, zur Entstehung einer klinischen Schwangerschaft und zur Geburt eines Lebens. Unfruchtbarkeit ist die Beeinträchtigung der Entstehung einer klinischen Schwangerschaft und Sterilität ist die dauerhafte Beeinträchtigung der Entstehung einer klinischen Schwangerschaft. ⓘ
Die Fähigkeit, schwanger zu werden, hängt von den Fortpflanzungsorganen, ihrer Entwicklung und ihren Variationen sowie vom Zustand einer Person ab. Frauen sowie intersexuelle und transgender Menschen, die über ein funktionierendes weibliches Fortpflanzungssystem verfügen, sind schwangerschaftsfähig. In einigen Fällen kann es vorkommen, dass jemand zwar befruchtungsfähige Eizellen produzieren kann, aber keine Gebärmutter hat oder keine, die ausreichend schwanger werden kann; in diesem Fall kann eine Leihmutterschaft in Frage kommen. Menschen mit anderen Variationen und Bedingungen können möglicherweise mit Hilfe der assistierten Reproduktionstechnologie schwanger werden. ⓘ
Einleitung

Durch ein Zusammenspiel von Hormonen, zu denen das follikelstimulierende Hormon gehört, das die Follikulogenese und die Oogenese anregt, entsteht eine reife Eizelle, die weibliche Gamete. Die Befruchtung ist das Ereignis, bei dem die Eizelle mit der männlichen Gamete, dem Spermatozoon, verschmilzt. Nach der Befruchtung wird das fusionierte Produkt aus weiblicher und männlicher Gamete als Zygote oder befruchtete Eizelle bezeichnet. Die Verschmelzung der weiblichen und männlichen Keimzellen erfolgt in der Regel nach dem Geschlechtsverkehr. Die Schwangerschaftsraten beim Geschlechtsverkehr sind am höchsten während der Zeit des Menstruationszyklus, etwa 5 Tage vor bis 1 bis 2 Tage nach dem Eisprung. Eine Befruchtung kann auch mit Hilfe der Reproduktionstechnologie erfolgen, z. B. durch künstliche Befruchtung und In-vitro-Fertilisation. ⓘ
Die Befruchtung (Empfängnis) wird manchmal als Beginn der Schwangerschaft verwendet, wobei das daraus abgeleitete Alter als Befruchtungsalter bezeichnet wird. Die Befruchtung erfolgt in der Regel etwa zwei Wochen vor der nächsten erwarteten Menstruation. ⓘ
Ein dritter Zeitpunkt wird von manchen Menschen als der eigentliche Beginn einer Schwangerschaft angesehen: Das ist der Zeitpunkt der Einnistung, wenn sich der zukünftige Fötus an der Gebärmutterschleimhaut festsetzt. Das ist etwa eine Woche bis zehn Tage nach der Befruchtung. ⓘ
Entwicklung von Embryo und Fötus

Das Spermium und die Eizelle, die aus einem der beiden Eierstöcke der Frau freigesetzt wurde, vereinigen sich in einem der beiden Eileiter. Die befruchtete Eizelle, die so genannte Zygote, wandert dann zur Gebärmutter, eine Reise, die bis zu einer Woche dauern kann. Die Zellteilung beginnt etwa 24 bis 36 Stunden nach der Vereinigung der weiblichen und männlichen Zellen. Die Zellteilung setzt sich schnell fort, und die Zellen entwickeln sich zu einer so genannten Blastozyste. Die Blastozyste erreicht die Gebärmutter und heftet sich an die Gebärmutterwand, ein Vorgang, der als Einnistung bezeichnet wird. ⓘ
Die Entwicklung der Zellmasse, aus der sich das Kind entwickeln wird, wird als Embryogenese bezeichnet und findet in den ersten zehn Wochen der Schwangerschaft statt. Während dieser Zeit beginnen die Zellen, sich in die verschiedenen Körpersysteme zu differenzieren. Die grundlegenden Umrisse der Organe, des Körpers und des Nervensystems werden gebildet. Am Ende des Embryonalstadiums werden die ersten Merkmale wie Finger, Augen, Mund und Ohren sichtbar. In dieser Zeit entwickeln sich auch Strukturen, die für die Versorgung des Embryos wichtig sind, darunter die Plazenta und die Nabelschnur. Die Plazenta verbindet den sich entwickelnden Embryo mit der Gebärmutterwand, um die Aufnahme von Nährstoffen, die Ausscheidung von Abfallstoffen und den Gasaustausch über die Blutversorgung der Mutter zu ermöglichen. Die Nabelschnur ist die Verbindungsschnur zwischen dem Embryo oder Fötus und der Plazenta. ⓘ
Nach etwa zehn Wochen Schwangerschaftsalter - das entspricht acht Wochen nach der Empfängnis - wird der Embryo als Fötus bezeichnet. Zu Beginn des Fetalstadiums nimmt das Risiko einer Fehlgeburt stark ab. In diesem Stadium ist der Fötus etwa 30 mm lang, der Herzschlag ist im Ultraschall zu sehen, und der Fötus macht unwillkürliche Bewegungen. Im weiteren Verlauf der fötalen Entwicklung entwickeln sich die frühen Körpersysteme und Strukturen, die im Embryonalstadium angelegt wurden, weiter. Die Geschlechtsorgane beginnen im dritten Schwangerschaftsmonat zu erscheinen. Der Fötus nimmt weiter an Gewicht und Länge zu, wobei der größte Teil des körperlichen Wachstums in den letzten Wochen der Schwangerschaft stattfindet. ⓘ
Elektrische Hirnaktivität wird erstmals am Ende der 5. Schwangerschaftswoche festgestellt, aber wie bei hirntoten Patienten handelt es sich dabei eher um primitive neuronale Aktivität als um den Beginn bewusster Hirnaktivität. Erst in der 17. Woche beginnen sich Synapsen zu bilden. Neuronale Verbindungen zwischen dem sensorischen Kortex und dem Thalamus entwickeln sich bereits in der 24. Schwangerschaftswoche, aber die ersten Anzeichen ihrer Funktion treten erst in der 30. ⓘ
Obwohl sich der Fötus im ersten Trimester zu bewegen beginnt, ist die Bewegung, das so genannte Quickening, erst im zweiten Trimester zu spüren. Dies geschieht in der Regel im vierten Monat, genauer gesagt in der 20. bis 21. Woche, oder in der 19. Woche, wenn die Frau schon einmal schwanger war. Manche Frauen spüren die Bewegungen des Fötus erst viel später. Im zweiten Trimester beginnen die meisten Frauen, Umstandskleidung zu tragen. ⓘ
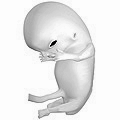
Fötus 38 Wochen nach der Befruchtung (Gestationsalter von 40 Wochen) ⓘ
Relative Größe im 9. Monat (vereinfachte Darstellung) ⓘ
Mütterliche Veränderungen

Während der Schwangerschaft durchläuft die Frau zahlreiche physiologische Veränderungen, die völlig normal sind, darunter Veränderungen im Verhalten, im Herz-Kreislauf-System, in der Blutbildung, im Stoffwechsel, in den Nieren und in der Atmung. Der Blutzuckerspiegel, die Atmung und die Herzleistung nehmen zu. Der Progesteron- und Östrogenspiegel steigt während der gesamten Schwangerschaft kontinuierlich an und unterdrückt die hypothalamische Achse und damit auch den Menstruationszyklus. Eine Schwangerschaft in jungen Jahren verringert das Risiko für Brust-, Eierstock- und Gebärmutterkrebs, und mit jeder weiteren Schwangerschaft sinkt das Risiko weiter. ⓘ
Der Fötus unterscheidet sich genetisch von seiner Mutter und kann als ein ungewöhnlich erfolgreiches Allotransplantat betrachtet werden. Der Hauptgrund für diesen Erfolg ist die erhöhte Immuntoleranz während der Schwangerschaft. Immuntoleranz bedeutet, dass der Körper in der Lage ist, auf bestimmte Auslöser nicht mit einer Immunreaktion zu reagieren. ⓘ

Während des ersten Trimesters nimmt die Minutenventilation um 40 % zu. Die Gebärmutter wächst bis zur achten Woche auf die Größe einer Zitrone an. Viele Schwangerschaftssymptome und -beschwerden wie Übelkeit und empfindliche Brüste treten im ersten Trimester auf. ⓘ

Im zweiten Trimester fühlen sich die meisten Frauen energiegeladener und nehmen zu, während die Symptome der morgendlichen Übelkeit nachlassen und schließlich ganz verschwinden. Die Gebärmutter, das muskulöse Organ, das den sich entwickelnden Fötus hält, kann sich während der Schwangerschaft bis zum 20-fachen seiner normalen Größe ausdehnen. ⓘ


Braxton-Hicks-Kontraktionen sind sporadische Uteruskontraktionen, die etwa in der sechsten Schwangerschaftswoche einsetzen können, aber normalerweise erst im zweiten oder dritten Trimester zu spüren sind. ⓘ
Die endgültige Gewichtszunahme findet im dritten Trimester statt, in dem die größte Gewichtszunahme während der gesamten Schwangerschaft zu verzeichnen ist. Der Bauch der Frau verändert seine Form, da er sich aufgrund des sich nach unten drehenden Fötus auf die Geburt vorbereitet. Im zweiten Trimester war der Bauch der Frau noch aufrecht, während er im dritten Trimester nach unten sinkt. Der Fötus bewegt sich regelmäßig und wird von der Frau gespürt. Die Bewegungen des Fötus können stark werden und die Frau stören. Der Nabel der Frau wird aufgrund des wachsenden Bauches manchmal konvex und "springt" hervor. ⓘ
Das Einsetzen des Kopfes, auch "Erleichterung" oder "Fallenlassen" genannt, tritt auf, wenn der Kopf des Fötus in die Beckenendlage sinkt. Dadurch wird zwar der Druck auf den Oberbauch verringert und die Atmung erleichtert, aber auch die Blasenkapazität stark eingeschränkt, so dass häufiger entleert werden muss, und der Druck auf den Beckenboden und den Enddarm erhöht sich. Es lässt sich nicht vorhersagen, wann die Erleichterung eintritt. Bei einer Erstschwangerschaft kann sie einige Wochen vor dem Geburtstermin auftreten, sie kann aber auch später oder sogar erst zu Beginn der Wehen auftreten, wie es bei späteren Schwangerschaften typisch ist. ⓘ
Im dritten Schwangerschaftsdrittel können mütterliche Aktivitäten und Schlafpositionen die Entwicklung des Fötus aufgrund des eingeschränkten Blutflusses beeinträchtigen. So kann die vergrößerte Gebärmutter den Blutfluss behindern, indem sie die Hohlvene zusammendrückt, wenn sie flach liegt, was durch das Liegen auf der linken Seite gelindert wird. ⓘ
Entbindung
Die Geburt, die in der Medizin als Wehen und Entbindung bezeichnet wird, ist der Prozess, bei dem ein Kind geboren wird. ⓘ
Eine Frau gilt als gebärfähig, wenn sie regelmäßige Gebärmutterkontraktionen verspürt, die von Veränderungen des Gebärmutterhalses begleitet werden - vor allem von Erschlaffung und Erweiterung. Während die Geburt allgemein als schmerzhaft empfunden wird, berichten einige Frauen von schmerzfreien Wehen, während andere feststellen, dass die Konzentration auf die Geburt dazu beiträgt, die Wehen zu beschleunigen und die Empfindungen zu lindern. Die meisten Geburten verlaufen erfolgreich vaginal, aber manchmal kommt es zu Komplikationen und die Frau muss sich einem Kaiserschnitt unterziehen. ⓘ
In der Zeit unmittelbar nach der Geburt werden sowohl die Mutter als auch das Baby hormonell zur Bindung angeregt, die Mutter durch die Ausschüttung von Oxytocin, einem Hormon, das auch beim Stillen ausgeschüttet wird. Studien zeigen, dass der Haut-zu-Haut-Kontakt zwischen Mutter und Neugeborenem unmittelbar nach der Geburt sowohl für die Mutter als auch für das Kind von Vorteil ist. Eine von der Weltgesundheitsorganisation durchgeführte Untersuchung ergab, dass der Haut-zu-Haut-Kontakt zwischen Mutter und Kind nach der Geburt das Weinen reduziert, die Interaktion zwischen Mutter und Kind verbessert und den Müttern hilft, erfolgreich zu stillen. Die Weltgesundheitsorganisation empfiehlt, Neugeborenen in den ersten zwei Stunden nach der Geburt die Möglichkeit zu geben, sich an die Mutter zu binden, da sie in dieser Zeit aufmerksamer sind als in den folgenden Stunden des frühen Lebens. ⓘ
Reifestadien bei der Geburt
| Stadium | beginnt | endet |
|---|---|---|
| Frühgeburt | - | mit 37 Wochen |
| Frühgeburt | 37 Wochen | 39 Wochen |
| Volle Laufzeit | 39 Wochen | 41 Wochen |
| Spätes Trimester | 41 Wochen | 42 Wochen |
| Nachgeburt | 42 Wochen | - |
Im Idealfall setzen die Wehen von selbst ein, wenn die Frau "termingerecht" geboren ist. Ereignisse vor Vollendung der 37. Woche werden als Frühgeburt bezeichnet. Eine Frühgeburt ist mit einer Reihe von Komplikationen verbunden und sollte nach Möglichkeit vermieden werden. ⓘ
Wenn bei einer Frau die Fruchtblase platzt oder sie vor der 39. Woche Wehen bekommt, ist eine Geburt manchmal unvermeidlich. Eine spontane Geburt nach der 37. Woche gilt jedoch als Termingeburt und ist nicht mit den gleichen Risiken wie eine Frühgeburt verbunden. Eine geplante Geburt vor der 39. Woche durch Kaiserschnitt oder Geburtseinleitung ist zwar "termingerecht", birgt aber ein erhöhtes Risiko für Komplikationen. Dies liegt unter anderem an der unterentwickelten Lunge des Neugeborenen, an Infektionen aufgrund des unterentwickelten Immunsystems, an Ernährungsproblemen aufgrund des unterentwickelten Gehirns und an Gelbsucht aufgrund der unterentwickelten Leber. ⓘ
Bei Babys, die zwischen der 39. und 41. Schwangerschaftswoche geboren werden, sind die Ergebnisse besser als bei Babys, die vor oder nach dieser Zeitspanne geboren werden. Diese besondere Zeitspanne wird als "full term" bezeichnet. Wann immer es möglich ist, ist es für die Gesundheit von Mutter und Kind am besten, zu warten, bis die Wehen in diesem Zeitraum von selbst einsetzen. Die Entscheidung für eine Einleitung muss nach Abwägung der Risiken und Vorteile getroffen werden, ist aber nach 39 Wochen sicherer. ⓘ
Ereignisse nach 42 Wochen gelten als Frühgeburt. Wenn eine Schwangerschaft länger als 42 Wochen dauert, steigt das Risiko von Komplikationen sowohl für die Frau als auch für den Fötus erheblich. Daher ziehen es Geburtshelfer bei einer ansonsten unkomplizierten Schwangerschaft in der Regel vor, die Wehen in einem Stadium zwischen der 41. und 42. ⓘ
Postnatale Phase
Das Wochenbett, auch Puerperium genannt, ist die postnatale Periode, die unmittelbar nach der Entbindung beginnt und sich über etwa sechs Wochen erstreckt. In dieser Zeit beginnt der Körper der Mutter, sich wieder auf den Zustand vor der Schwangerschaft einzustellen, was auch Veränderungen des Hormonspiegels und der Gebärmuttergröße einschließt. ⓘ
Diagnose
Der Beginn einer Schwangerschaft kann entweder anhand von Symptomen durch die Frau selbst oder mit Hilfe von Schwangerschaftstests festgestellt werden. Ein wichtiger Zustand mit schwerwiegenden gesundheitlichen Folgen, der jedoch recht häufig vorkommt, ist die Leugnung der Schwangerschaft durch die schwangere Frau. Etwa 1 von 475 Leugnungen hält bis etwa zur 20. Schwangerschaftswoche an. Der Anteil der Fälle, in denen die Leugnung bis zur Entbindung anhält, liegt bei etwa 1:2500. Umgekehrt sind einige nicht schwangere Frauen sehr stark davon überzeugt, dass sie schwanger sind, was mit einigen körperlichen Veränderungen einhergeht. Dieser Zustand wird als Scheinschwangerschaft bezeichnet. ⓘ
Körperliche Anzeichen

Die meisten schwangeren Frauen verspüren eine Reihe von Symptomen, die auf eine Schwangerschaft hindeuten können. Eine Reihe früher medizinischer Anzeichen wird mit einer Schwangerschaft in Verbindung gebracht. Zu diesen Anzeichen gehören:
- das Vorhandensein von humanem Choriongonadotropin (hCG) im Blut und Urin
- Ausbleiben der Regelblutung
- Einnistungsblutungen, die bei der Einnistung des Embryos in der Gebärmutter in der dritten oder vierten Woche nach der letzten Regelblutung auftreten
- erhöhte Basaltemperatur, die über zwei Wochen nach dem Eisprung anhält
- Chadwick-Zeichen (Verdunkelung des Gebärmutterhalses, der Vagina und der Vulva)
- Goodell-Zeichen (Erweichung des vaginalen Teils des Gebärmutterhalses)
- Hegar-Zeichen (Erweichung des Isthmus der Gebärmutter)
- Pigmentierung der Linea alba - Linea nigra (Verdunkelung der Haut in der Mittellinie des Bauches, verursacht durch eine Hyperpigmentierung infolge hormoneller Veränderungen, die gewöhnlich um die Mitte der Schwangerschaft auftritt).
- Verdunkelung der Brustwarzen und der Brustwarzenhöfe aufgrund eines Anstiegs der Hormone. ⓘ
Biomarker
Eine Schwangerschaft kann mit einem oder mehreren verschiedenen Schwangerschaftstests nachgewiesen werden, die Hormone nachweisen, die von der neu gebildeten Plazenta gebildet werden und als Biomarker für eine Schwangerschaft dienen. Blut- und Urintests können eine Schwangerschaft 12 Tage nach der Einnistung nachweisen. Blutschwangerschaftstests sind empfindlicher als Urintests (weniger falsch-negative Ergebnisse). Heimschwangerschaftstests sind Urintests und weisen eine Schwangerschaft normalerweise 12 bis 15 Tage nach der Befruchtung nach. Mit einem quantitativen Bluttest kann das ungefähre Datum der Befruchtung bestimmt werden, da sich der hCG-Spiegel alle 36 bis 48 Stunden verdoppelt. Ein Einzeltest des Progesteronspiegels kann bei einer drohenden Fehlgeburt (Blutung in der Frühschwangerschaft) auch Aufschluss darüber geben, wie wahrscheinlich es ist, dass der Fötus überlebt. ⓘ
Ultraschall
Mit Hilfe der Ultraschalluntersuchung können fetale Anomalien festgestellt, Mehrlingsschwangerschaften erkannt und das Schwangerschaftsalter nach 24 Wochen besser bestimmt werden. Das daraus resultierende geschätzte Schwangerschaftsalter und der Fälligkeitstermin des Fötus sind etwas genauer als Methoden, die auf der letzten Menstruation basieren. Mit Ultraschall wird die Nackenfalte gemessen, um auf das Down-Syndrom zu testen. ⓘ
Verwaltung
Pränatale Betreuung
Schwangerschaftsberatung ist eine Betreuung, die einer Frau oder einem Paar angeboten wird, um die Empfängnis, die Schwangerschaft, aktuelle Gesundheitsfragen und Empfehlungen für die Zeit vor der Schwangerschaft zu besprechen. ⓘ
Die pränatale medizinische Versorgung ist die medizinische und pflegerische Betreuung, die Frauen während der Schwangerschaft empfohlen wird. Die Zeitabstände und die genauen Ziele der einzelnen Besuche sind von Land zu Land unterschiedlich. Bei Frauen mit hohem Risiko sind die Ergebnisse besser, wenn sie regelmäßig und häufig von medizinischem Fachpersonal untersucht werden, als bei Frauen mit geringem Risiko. Eine Frau kann aus verschiedenen Gründen als Hochrisikopatientin eingestuft werden, z. B. wegen früherer Komplikationen in der Schwangerschaft, Komplikationen in der aktuellen Schwangerschaft, aktueller medizinischer Erkrankungen oder sozialer Probleme. ⓘ
Das Ziel einer guten Schwangerenvorsorge ist die Vorbeugung, frühzeitige Erkennung und Behandlung von medizinischen Komplikationen. Ein grundlegender pränataler Besuch besteht aus der Messung von Blutdruck, Beckenhöhe, Gewicht und Herzfrequenz des Fötus, der Untersuchung auf Wehensymptome und der Beratung über das weitere Vorgehen. ⓘ
Während einer Schwangerschaft kann es bei der Mutter zu Störungen beziehungsweise Beeinträchtigungen kommen, die nur während der Schwangerschaft auftreten (medizinisch Gestosen). Für andere Erkrankungen wie zum Beispiel die tiefe Beinvenenthrombose oder die sehr seltene Sinusthrombose stellt die Schwangerschaftssituation ein erhöhtes Risiko dar; das für eine tiefe Beinvenenthrombose ist um Faktor 5 erhöht und trifft 1–2 Schwangere pro Tausend. Manche chronische Erkrankungen machen sich während der Schwangerschaft weniger bemerkbar: so kann die Schubhäufigkeit bei Schwangeren mit Multipler Sklerose oder Rheumatoider Arthritis während der Schwangerschaft reduziert sein. ⓘ
Ernährung
Die Ernährung während der Schwangerschaft ist wichtig für das gesunde Wachstum des Fötus. Die Ernährung in der Schwangerschaft unterscheidet sich von derjenigen im nichtschwangeren Zustand. Es besteht ein erhöhter Energiebedarf und ein spezifischer Bedarf an Mikronährstoffen. Frauen profitieren von der Aufklärung über eine ausgewogene Energie- und Proteinzufuhr während der Schwangerschaft. Einige Frauen benötigen möglicherweise professionelle medizinische Beratung, wenn ihre Ernährung durch Krankheiten, Lebensmittelallergien oder bestimmte religiöse/ethische Überzeugungen beeinträchtigt wird. Es sind weitere Studien erforderlich, um die Wirkung von Ernährungsberatung zur Vorbeugung von Schwangerschaftsdiabetes zu untersuchen, auch wenn es Hinweise von geringer Qualität gibt, die auf einen gewissen Nutzen hindeuten. ⓘ
Eine angemessene perikonzeptionelle (d. h. vor und unmittelbar nach der Empfängnis) Zufuhr von Folsäure (auch Folat oder Vitamin B9 genannt) senkt nachweislich das Risiko fetaler Neuralrohrdefekte, wie z. B. Spina bifida. Das Neuralrohr entwickelt sich in den ersten 28 Tagen der Schwangerschaft, ein Urin-Schwangerschaftstest ist in der Regel erst 14 Tage nach der Empfängnis positiv, was die Notwendigkeit erklärt, eine ausreichende Folsäurezufuhr vor der Empfängnis sicherzustellen. Folat ist reichlich in grünem Blattgemüse, Hülsenfrüchten und Zitrusfrüchten enthalten. In den Vereinigten Staaten und Kanada sind die meisten Weizenprodukte (Mehl, Nudeln) mit Folsäure angereichert. ⓘ
Die Omega-3-Fettsäure DHA ist eine wichtige strukturelle Fettsäure im Gehirn und in der Netzhaut und kommt natürlich in der Muttermilch vor. Es ist wichtig, dass die Frau während der Schwangerschaft und in der Stillzeit ausreichende Mengen an DHA zu sich nimmt, um ihr Wohlbefinden und die Gesundheit ihres Säuglings zu fördern. Der sich entwickelnde Säugling kann DHA nicht selbst herstellen und muss diesen lebenswichtigen Nährstoff während der Schwangerschaft über die Plazenta und nach der Geburt über die Muttermilch von der Frau erhalten. ⓘ
Mehrere Mikronährstoffe sind wichtig für die Gesundheit des sich entwickelnden Fötus, insbesondere in Regionen der Welt, in denen unzureichende Ernährung üblich ist. Frauen, die in Ländern mit niedrigem und mittlerem Einkommen leben, wird empfohlen, mehrere Mikronährstoffpräparate einzunehmen, die Eisen und Folsäure enthalten. Diese Nahrungsergänzungsmittel verbessern nachweislich die Geburtsergebnisse in Entwicklungsländern, haben aber keine Auswirkungen auf die perinatale Sterblichkeit. Häufig wird eine angemessene Zufuhr von Folsäure und Eisen empfohlen. In Industrieländern wie Westeuropa und den Vereinigten Staaten müssen bestimmte Nährstoffe wie Vitamin D und Kalzium, die für die Knochenentwicklung erforderlich sind, möglicherweise ebenfalls ergänzt werden. Es ist nicht erwiesen, dass eine Vitamin-E-Supplementierung die Geburtsergebnisse verbessert. In einer 2021 aktualisierten Cochrane-Studie gab es keine ausreichenden Belege dafür, dass eine Zinksupplementierung die Ergebnisse bei Müttern oder Neugeborenen verbessert. Eine tägliche Eisensupplementierung verringert das Risiko einer mütterlichen Anämie. Studien zur routinemäßigen täglichen Eisensupplementierung bei Schwangeren ergaben eine Verbesserung der Eisenspiegel im Blut, ohne einen eindeutigen klinischen Nutzen. Der Nährstoffbedarf von Frauen, die Zwillinge oder Drillinge austragen, ist höher als der von Frauen, die nur ein Kind bekommen. ⓘ
Den Frauen wird geraten, bestimmte Lebensmittel zu meiden, da sie mit Bakterien oder Parasiten kontaminiert sein könnten, die Krankheiten verursachen können. Sorgfältiges Waschen von Obst und rohem Gemüse kann diese Krankheitserreger entfernen, ebenso wie das gründliche Garen von Speiseresten, Fleisch oder verarbeitetem Fleisch. Unpasteurisierte Milchprodukte und Wurstwaren können Listerien enthalten, die Neugeborenenmeningitis, Totgeburten und Fehlgeburten verursachen können. Schwangere Frauen sind auch anfälliger für Salmonelleninfektionen, die in Eiern und Geflügel vorkommen können, das gründlich gekocht werden sollte. Katzenkot und ungenügend gegartes Fleisch können den Parasiten Toxoplasma gondii enthalten und Toxoplasmose verursachen. Eine gute Hygiene in der Küche kann diese Risiken verringern. ⓘ
Frauen wird außerdem geraten, Meeresfrüchte in Maßen zu verzehren und wegen des Risikos von Geburtsfehlern auf quecksilberhaltige Meeresfrüchte zu verzichten. Schwangeren Frauen wird geraten, Koffein in Maßen zu konsumieren, da große Mengen Koffein mit Fehlgeburten in Verbindung gebracht werden. Der Zusammenhang zwischen Koffein, Geburtsgewicht und Frühgeburt ist jedoch unklar. ⓘ
Gewichtszunahme
Das Ausmaß der gesunden Gewichtszunahme während einer Schwangerschaft ist unterschiedlich. Die Gewichtszunahme hängt mit dem Gewicht des Babys, der Plazenta, der zusätzlichen Kreislaufflüssigkeit, den größeren Geweben sowie den Fett- und Eiweißspeichern zusammen. Die meiste notwendige Gewichtszunahme erfolgt später in der Schwangerschaft. ⓘ
Das Institute of Medicine empfiehlt für normalgewichtige Schwangere (Body-Mass-Index von 18,5-24,9) eine Gesamtgewichtszunahme von 11,3-15,9 kg (25-35 Pfund) bei einer Einlingsschwangerschaft. Untergewichtige Frauen (BMI unter 18,5) sollten zwischen 12,7 und 18 kg zunehmen, während übergewichtige Frauen (BMI von 25-29,9) zwischen 6,8 und 11,3 kg und fettleibige Frauen (BMI ≥ 30) zwischen 5-9 kg zunehmen sollten. Diese Werte beziehen sich auf die Erwartungen für eine termingerechte Schwangerschaft. ⓘ
Während der Schwangerschaft kann eine unzureichende oder übermäßige Gewichtszunahme die Gesundheit von Mutter und Fötus gefährden. Die wirksamste Maßnahme zur Gewichtszunahme bei untergewichtigen Frauen ist nicht bekannt. Übergewicht in der Schwangerschaft erhöht das Risiko von Komplikationen für Mutter und Fötus, einschließlich Kaiserschnitt, Schwangerschaftsbluthochdruck, Präeklampsie, Makrosomie und Schulterdystokie. Eine übermäßige Gewichtszunahme kann die Gewichtsabnahme nach der Schwangerschaft erschweren. Einige dieser Komplikationen sind Risikofaktoren für einen Schlaganfall. ⓘ
Etwa 50 % der Frauen im gebärfähigen Alter in entwickelten Ländern wie dem Vereinigten Königreich sind vor der Schwangerschaft übergewichtig oder fettleibig. Eine Ernährungsumstellung ist der wirksamste Weg, um die Gewichtszunahme und die damit verbundenen Risiken in der Schwangerschaft zu verringern. ⓘ
Medikation
Während der Schwangerschaft eingenommene Medikamente können vorübergehende oder dauerhafte Auswirkungen auf den Fötus haben. Alles (auch Medikamente), was zu dauerhaften Missbildungen beim Fötus führen kann, wird als teratogen bezeichnet. In den USA wurden Medikamente auf der Grundlage des Bewertungssystems der Food and Drug Administration (FDA) in die Kategorien A, B, C, D und X eingeteilt, um therapeutische Empfehlungen auf der Grundlage des potenziellen Nutzens und der fötalen Risiken zu geben. Medikamente, einschließlich einiger Multivitamine, die nach kontrollierten Studien am Menschen keine Risiken für den Fötus aufweisen, werden in Kategorie A eingestuft. Medikamente wie Contergan, die nachweislich Risiken für den Fötus bergen, die den Nutzen überwiegen, werden dagegen in Kategorie X eingestuft. ⓘ
Freizeitdrogen
Der Konsum von Freizeitdrogen in der Schwangerschaft kann zu verschiedenen Schwangerschaftskomplikationen führen.
- Alkoholische Getränke, die während der Schwangerschaft konsumiert werden, können eine oder mehrere fetale Alkoholspektrumstörungen verursachen. Nach Angaben der CDC gibt es keine bekannte sichere Menge an Alkohol während der Schwangerschaft und keinen sicheren Zeitpunkt für den Alkoholkonsum während der Schwangerschaft, auch nicht, bevor eine Frau weiß, dass sie schwanger ist.
- Tabakrauchen während der Schwangerschaft kann eine Vielzahl von Verhaltensstörungen, neurologischen und körperlichen Problemen verursachen. Rauchen während der Schwangerschaft erhöht das Risiko eines vorzeitigen Blasensprungs, einer Plazentaablösung und einer Plazenta previa um das Doppelte. Rauchen ist mit einer um 30 % höheren Wahrscheinlichkeit einer Frühgeburt verbunden.
- Pränataler Kokainkonsum wird mit Frühgeburtlichkeit, Geburtsfehlern und Aufmerksamkeitsstörungen in Verbindung gebracht.
- Pränatale Methamphetamin-Exposition kann zu Frühgeburten und kongenitalen Anomalien führen. Kurzfristige neonatale Ergebnisse bei Methamphetamin-Babys zeigen geringe Defizite in der neurologischen Funktion des Säuglings und Wachstumseinschränkungen. Langfristige Auswirkungen in Form von Beeinträchtigungen der Gehirnentwicklung können ebenfalls durch Methamphetaminkonsum verursacht werden.
- Cannabis in der Schwangerschaft hat sich bei Tieren in hohen Dosen als teratogen erwiesen, hat jedoch beim Menschen keine teratogenen Wirkungen gezeigt. ⓘ
Exposition gegenüber Toxinen
Die intrauterine Exposition gegenüber Umweltgiften in der Schwangerschaft kann sich negativ auf die pränatale Entwicklung auswirken und zu Schwangerschaftskomplikationen führen. Luftverschmutzung wird mit einem niedrigen Geburtsgewicht von Kindern in Verbindung gebracht. Zu den besonders schwerwiegenden Erkrankungen in der Schwangerschaft gehören Quecksilber- und Bleivergiftungen. Um die Exposition gegenüber Umweltgiften zu minimieren, empfiehlt das American College of Nurse-Midwives, die Wohnung auf Bleifarben zu untersuchen, frisches Obst und Gemüse gründlich zu waschen und Bioprodukte zu kaufen sowie Reinigungsmittel mit der Aufschrift "giftig" oder Produkte mit Warnhinweisen zu meiden. ⓘ
Schwangere Frauen können auch am Arbeitsplatz Giftstoffen ausgesetzt sein, einschließlich Partikeln in der Luft. Die Auswirkungen des Tragens von Atemschutzmasken mit N95-Filter sind für Schwangere ähnlich wie für Nichtschwangere, und das einstündige Tragen einer Atemschutzmaske hat keinen Einfluss auf die Herzfrequenz des Fötus. ⓘ
Sexuelle Aktivitäten
Die meisten Frauen können ihre sexuellen Aktivitäten, einschließlich des Geschlechtsverkehrs, während der Schwangerschaft fortsetzen. Die meisten Untersuchungen deuten darauf hin, dass während der Schwangerschaft sowohl das sexuelle Verlangen als auch die Häufigkeit der sexuellen Beziehungen abnehmen. Im Zusammenhang mit diesem allgemeinen Rückgang des Verlangens weisen einige Studien auf einen Anstieg im zweiten Trimester hin, dem ein Rückgang im dritten Trimester vorausgeht. ⓘ
Sex in der Schwangerschaft ist ein risikoarmes Verhalten, es sei denn, der Gesundheitsdienstleister rät aus bestimmten medizinischen Gründen von Geschlechtsverkehr ab. Für eine gesunde schwangere Frau gibt es keinen einzigen sicheren oder richtigen Weg, während der Schwangerschaft Sex zu haben. Die Schwangerschaft verändert die Vaginalflora und verringert die Vielfalt der mikroskopischen Arten und Gattungen. ⓘ
Sportliche Betätigung
Regelmäßiges aerobes Training während der Schwangerschaft scheint die körperliche Fitness zu verbessern (oder zu erhalten). Körperliche Betätigung während der Schwangerschaft scheint die Notwendigkeit eines Kaiserschnitts zu verringern, und selbst starke körperliche Betätigung birgt keine nennenswerten Risiken für das Baby und bietet der Mutter erhebliche gesundheitliche Vorteile. Außerhalb von Forschungsstudien wird Bettruhe nicht empfohlen, da es keine Belege für den Nutzen und mögliche Schäden gibt. ⓘ
Der kanadische Ausschuss für klinische Geburtshilfe empfiehlt, dass "alle Frauen, bei denen keine Kontraindikationen vorliegen, ermutigt werden sollten, während der Schwangerschaft im Rahmen eines gesunden Lebensstils an Aerobic- und Krafttrainingsübungen teilzunehmen". Obwohl eine Obergrenze für eine sichere Trainingsintensität nicht festgelegt wurde, sollten Frauen, die vor der Schwangerschaft regelmäßig Sport getrieben haben und eine unkomplizierte Schwangerschaft haben, in der Lage sein, an Trainingsprogrammen mit hoher Intensität teilzunehmen, ohne ein höheres Risiko für Frühgeburten, ein niedrigeres Geburtsgewicht oder eine Zunahme des Schwangerschaftsgewichts einzugehen. Im Allgemeinen scheint die Teilnahme an einem breiten Spektrum von Freizeitaktivitäten sicher zu sein, wobei diejenigen zu vermeiden sind, die ein hohes Sturzrisiko bergen, wie z. B. Reiten oder Skifahren, oder die ein Risiko für Unterleibsverletzungen bergen, wie z. B. Fußball oder Hockey. ⓘ
Das American College of Obstetricians and Gynecologists berichtet, dass in der Vergangenheit die Hauptbedenken in Bezug auf körperliche Betätigung in der Schwangerschaft auf den Fötus gerichtet waren und jeder potenzielle Nutzen für die Mutter durch mögliche Risiken für den Fötus aufgewogen wurde. Sie schreiben jedoch, dass neuere Informationen darauf hindeuten, dass bei einer unkomplizierten Schwangerschaft Verletzungen des Fötus höchst unwahrscheinlich sind. Sie führen jedoch einige Umstände auf, unter denen eine Frau ihren Arzt kontaktieren sollte, bevor sie ihr Trainingsprogramm fortsetzt: vaginale Blutungen, Dyspnoe vor der Anstrengung, Schwindel, Kopfschmerzen, Brustschmerzen, Muskelschwäche, vorzeitige Wehen, verringerte Bewegungen des Fötus, Austritt von Fruchtwasser und Wadenschmerzen oder -schwellungen (um eine Thrombophlebitis auszuschließen). ⓘ
Positive Verhaltensweisen der Mutter auf das ungeborene Kind ⓘ
Linda May hat die Auswirkungen von Sport in der Schwangerschaft auf die Gesundheit des kindlichen Herzens untersucht. Bei Frauen, die in der Schwangerschaft mindestens dreimal pro Woche Sport getrieben haben, war die Herzrate des Fötus langsamer und variabler. Dies gilt als ein Zeichen für ein gesundes Herz. Die Ungeborenen zeigen einen Trainingseffekt, obwohl in erster Linie die Mütter sich anstrengen. Die Untersuchung der Babys nach der Geburt zeigte, dass sich die Neugeborenen umso trainierter erwiesen, je mehr sich die Mütter während der Schwangerschaft bewegt hatten. May führt als mögliche Erklärung an, dass während des Sports Hormone ausgeschüttet werden und durch die Plazenta ins Babyblut gelangen. Dort sollen die Hormone das Herz des Ungeborenen stimulieren. ⓘ
Überlastung sollte jedoch vermieden werden, da eine höhere Verletzungsgefahr durch gelockerte Bänder, Sehnen und Gelenke besteht. Auch eine Überhitzung durch Anstrengung vor allem zu Schwangerschaftsbeginn ist nicht gut für die Embryonalentwicklung. ⓘ
Klassische Musik hören ⓘ
Die Auswirkungen von klassischer Musik in der Schwangerschaft haben Völckers und Weisner untersucht. Unter Musikeinfluss scheint sich das Kind im Bauch weniger zu bewegen, die Herzfrequenz scheint zu sinken ⓘ
Schlaf
Es wird empfohlen, zumindest im letzten Schwangerschaftsdrittel auf Schichtarbeit und nächtliche Lichteinwirkung zu verzichten, um das Risiko von psychischen und Verhaltensstörungen beim Neugeborenen zu verringern. ⓘ
Zahnpflege
Der erhöhte Progesteron- und Östrogenspiegel während der Schwangerschaft erhöht die Wahrscheinlichkeit von Zahnfleischentzündungen; das Zahnfleisch wird ödematös, rötlich und neigt zu Blutungen. Auch ein pyogenes Granulom oder ein "Schwangerschaftstumor" ist häufig auf der labialen Oberfläche der Papille zu sehen. Die Läsionen können je nach Größe durch lokales Debridement oder tiefe Inzisionen und durch angemessene Mundhygiene behandelt werden. Es gibt Hinweise darauf, dass eine schwere Parodontitis das Risiko einer Frühgeburt und eines niedrigen Geburtsgewichts erhöhen kann; eine Cochrane-Überprüfung ergab jedoch keine ausreichenden Beweise dafür, dass eine Parodontitis negative Auswirkungen auf die Geburt haben kann. ⓘ
Fliegen
Bei Schwangerschaften mit geringem Risiko genehmigen die meisten Ärzte das Fliegen bis zu einer Schwangerschaftswoche von 36 Wochen. Die meisten Fluggesellschaften gestatten schwangeren Frauen Kurzstreckenflüge unter 36 Wochen und Langstreckenflüge unter 32 Wochen. Viele Fluggesellschaften verlangen ein ärztliches Attest, das das Fliegen erlaubt, vor allem bei einer Schwangerschaft von mehr als 28 Wochen. Während des Fluges wird das Risiko einer tiefen Venenthrombose durch gelegentliches Aufstehen und Gehen sowie durch Vermeidung von Dehydrierung verringert. ⓘ
Ganzkörperscanner verwenden keine ionisierende Strahlung und sind in der Schwangerschaft sicher. An Flughäfen können auch Rückstreu-Röntgengeräte eingesetzt werden, die eine sehr niedrige Strahlendosis verwenden, deren Unbedenklichkeit in der Schwangerschaft jedoch nicht vollständig nachgewiesen ist. ⓘ
Komplikationen
Jedes Jahr leiden weltweit mehr als 20 Millionen Frauen (manchmal dauerhaft) unter schwangerschaftsbedingten Gesundheitsschäden. Im Jahr 2016 führten Schwangerschaftskomplikationen zu 230 600 Todesfällen gegenüber 377 000 Todesfällen im Jahr 1990. Zu den häufigsten Ursachen gehören Blutungen (72.000), Infektionen (20.000), hypertensive Schwangerschaftserkrankungen (32.000), behinderte Wehen (10.000) und Schwangerschaftsabbrüche (20.000), zu denen Fehlgeburten, Schwangerschaftsabbrüche und Eileiterschwangerschaften zählen. ⓘ
Im Folgenden werden einige Beispiele für Schwangerschaftskomplikationen genannt:
- Schwangerschaftsbedingter Bluthochdruck
- Anämie
- Postpartale Depression, eine häufige, aber lösbare Komplikation nach der Geburt, die auf einen verminderten Hormonspiegel zurückzuführen sein kann.
- Postpartale Psychose
- Thromboembolische Störungen, wobei das Risiko aufgrund der Hyperkoagulabilität in der Schwangerschaft erhöht ist. Sie sind die häufigste Todesursache bei schwangeren Frauen in den USA.
- Pruritic urticarial papules and plaques of pregnancy (PUPPP), eine Hauterkrankung, die um die 32. Woche auftritt. Anzeichen sind rote Plaques, Papeln und Juckreiz um den Bauchnabel herum, die sich dann auf den ganzen Körper ausbreiten, mit Ausnahme der Innenseite der Hände und des Gesichts.
- Ektopische Schwangerschaft, einschließlich Bauchhöhlenschwangerschaft, Einnistung des Embryos außerhalb der Gebärmutter
- Hyperemesis gravidarum, übermäßige Übelkeit und Erbrechen, die stärker sind als die normale morgendliche Übelkeit.
- Lungenembolie, ein Blutgerinnsel, das sich in den Beinen bildet und in die Lunge wandert.
- Die akute Schwangerschaftsfettleber ist eine seltene Komplikation, die vermutlich durch eine Störung des Fettsäurestoffwechsels in den Mitochondrien verursacht wird. ⓘ
Außerdem besteht in der Schwangerschaft eine erhöhte Anfälligkeit für bestimmte Infektionen und deren Schweregrad. ⓘ
Krankheiten in der Schwangerschaft
Eine schwangere Frau kann an einer vorbestehenden Krankheit leiden, die nicht direkt durch die Schwangerschaft verursacht wird, aber zu Komplikationen führen kann, die ein potenzielles Risiko für die Schwangerschaft darstellen; oder eine Krankheit kann sich während der Schwangerschaft entwickeln.
- Diabetes mellitus und Schwangerschaft befasst sich mit den Wechselwirkungen von Diabetes mellitus (nicht nur Schwangerschaftsdiabetes) und Schwangerschaft. Zu den Risiken für das Kind gehören Fehlgeburt, Wachstumsbeschränkung, Wachstumsbeschleunigung, Makrosomie, Polyhydramnion (zu viel Fruchtwasser) und Geburtsfehler.
- Schilddrüsenerkrankungen in der Schwangerschaft können, wenn sie nicht korrigiert werden, negative Auswirkungen auf das Wohlbefinden von Fötus und Mutter haben. Die schädlichen Auswirkungen einer Schilddrüsenfehlfunktion können auch über die Schwangerschaft und die Entbindung hinausgehen und die neurointellektuelle Entwicklung des Kindes in den ersten Lebensjahren beeinträchtigen. Der Bedarf an Schilddrüsenhormonen ist während der Schwangerschaft erhöht, was dazu führen kann, dass sich eine zuvor unbemerkte Schilddrüsenstörung verschlimmert.
- Eine unbehandelte Zöliakie kann eine Fehlgeburt, eine intrauterine Wachstumsrestriktion, ein kleines Gestationsalter, ein niedriges Geburtsgewicht und eine Frühgeburt verursachen. Oft sind Fortpflanzungsstörungen die einzige Manifestation einer nicht diagnostizierten Zöliakie und die meisten Fälle werden nicht erkannt. Komplikationen oder Misserfolge in der Schwangerschaft lassen sich nicht einfach durch eine Malabsorption erklären, sondern durch die Autoimmunreaktion, die durch die Exposition gegenüber Gluten ausgelöst wird und die Plazenta schädigt. Eine glutenfreie Ernährung vermeidet oder verringert das Risiko von Fortpflanzungsstörungen bei schwangeren Frauen mit Zöliakie. Außerdem kann die Schwangerschaft bei genetisch anfälligen Frauen, die Gluten konsumieren, ein Auslöser für die Entwicklung einer Zöliakie sein.
- Lupus in der Schwangerschaft ist mit einer erhöhten Rate an fötalem Tod in utero, Fehlgeburten und neonatalem Lupus verbunden.
- Unter Hyperkoagulabilität in der Schwangerschaft versteht man die Neigung von Schwangeren, Thrombosen (Blutgerinnsel) zu entwickeln. Die Schwangerschaft selbst ist ein Faktor der Hyperkoagulabilität (schwangerschaftsinduzierte Hyperkoagulabilität), ein physiologisch adaptiver Mechanismus, um Blutungen nach der Geburt zu verhindern. In Kombination mit einer zugrundeliegenden Hyperkoagulabilität kann das Risiko einer Thrombose oder Embolie jedoch beträchtlich werden. ⓘ
Schwangerschaftsabbruch
Ein Schwangerschaftsabbruch ist der Abbruch eines Embryos oder Fötus, entweder auf natürlichem Wege (Spontanabbruch) oder durch medizinische Methoden (induzierter Abbruch). ⓘ
Wenn sie freiwillig durchgeführt wird, geschieht dies in der Regel im ersten Trimester, manchmal im zweiten und selten im dritten. Die Gründe für ungewollte Schwangerschaften sind breit gefächert, wobei Vergewaltigung der am meisten akzeptierte ist. ⓘ
Die Legalität sozial indizierter Schwangerschaftsabbrüche ist sowohl international als auch im Zeitablauf sehr unterschiedlich. In den meisten westeuropäischen Ländern waren Schwangerschaftsabbrüche im ersten Trimester bis in die zweite Hälfte des 20. Jahrhunderts strafbar, sind aber seither legalisiert, manchmal mit einer obligatorischen Beratung. In Deutschland beispielsweise hatten 2009 weniger als 3 % der Schwangerschaftsabbrüche eine medizinische Indikation. ⓘ
Geburtenkontrolle und Aufklärung
Die Familienplanung sowie die Verfügbarkeit und Verwendung von Verhütungsmitteln und eine umfassendere Sexualerziehung haben es vielen ermöglicht, ungewollte Schwangerschaften zu verhindern. Programme und Finanzmittel zur Unterstützung der Aufklärung und der Mittel zur Verhütung ungewollter Schwangerschaften haben eine wichtige Rolle gespielt und sind Teil des dritten der von den Vereinten Nationen aufgestellten Ziele für nachhaltige Entwicklung (SDGs). ⓘ
Technologien und Wissenschaft
Assistierte Reproduktionstechnologie
Die moderne Reproduktionsmedizin bietet Paaren, die gegen ihren Willen ungewollt kinderlos bleiben, viele Formen der assistierten Reproduktionstechnologie, wie z. B. Fruchtbarkeitsmedikamente, künstliche Befruchtung, In-vitro-Fertilisation und Leihmutterschaft. ⓘ
Medizinische Bildgebung


Medizinische Bildgebung kann in der Schwangerschaft aufgrund von Schwangerschaftskomplikationen, Krankheiten oder routinemäßiger Schwangerenvorsorge angezeigt sein. Die medizinische Ultraschalluntersuchung, einschließlich der geburtshilflichen Ultraschalluntersuchung, und die Magnetresonanztomographie (MRT) ohne Kontrastmittel sind mit keinerlei Risiko für die Mutter oder den Fötus verbunden und sind die bildgebenden Verfahren der Wahl für schwangere Frauen. Projektionsradiographie, Computertomographie und nuklearmedizinische Bildgebung führen zu einer gewissen Exposition gegenüber ionisierender Strahlung, aber in den meisten Fällen sind die absorbierten Dosen nicht mit einer Schädigung des Babys verbunden. Bei höheren Dosen kann es zu Fehlgeburten, Geburtsfehlern und geistigen Behinderungen kommen. ⓘ
Epidemiologie
Im Jahr 2012 gab es etwa 213 Millionen Schwangerschaften, davon 190 Millionen in den Entwicklungsländern und 23 Millionen in den Industrieländern. Dies entspricht etwa 133 Schwangerschaften pro 1.000 Frauen im Alter von 15 bis 44 Jahren. Etwa 10 % bis 15 % der anerkannten Schwangerschaften enden mit einer Fehlgeburt. Weltweit sind 44 % der Schwangerschaften ungeplant. Über die Hälfte (56 %) der ungeplanten Schwangerschaften werden abgetrieben. In Ländern, in denen die Abtreibung verboten ist oder nur dann durchgeführt wird, wenn das Leben der Mutter in Gefahr ist, werden 48 % der ungeplanten Schwangerschaften illegal abgetrieben. In Ländern, in denen die Abtreibung legal ist, liegt die Quote dagegen bei 69 %. ⓘ
Von den Schwangerschaften im Jahr 2012 fanden 120 Millionen in Asien statt, 54 Millionen in Afrika, 19 Millionen in Europa, 18 Millionen in Lateinamerika und der Karibik, 7 Millionen in Nordamerika und 1 Million in Ozeanien. Die Schwangerschaftsrate beträgt 140 pro 1000 Frauen im gebärfähigen Alter in den Entwicklungsländern und 94 pro 1000 in den Industrieländern. ⓘ
Die Schwangerschaftsrate sowie das Alter, in dem sie eintritt, sind je nach Land und Region unterschiedlich. Sie wird durch eine Reihe von Faktoren beeinflusst, wie kulturelle, soziale und religiöse Normen, Zugang zu Verhütungsmitteln und Bildungsniveau. Die Gesamtfruchtbarkeitsrate (TFR) war 2013 schätzungsweise am höchsten in Niger (7,03 Kinder/Frau) und am niedrigsten in Singapur (0,79 Kinder/Frau). ⓘ
In Europa steigt das durchschnittliche Gebäralter seit geraumer Zeit kontinuierlich an. In West-, Nord- und Südeuropa sind Erstgebärende im Durchschnitt 26 bis 29 Jahre alt, während es zu Beginn der 1970er Jahre noch 23 bis 25 Jahre waren. In einigen europäischen Ländern (Spanien) hat das Durchschnittsalter der Frauen bei der ersten Entbindung die 30-Jahres-Schwelle überschritten. ⓘ
Dieser Prozess ist nicht auf Europa beschränkt. In Asien, Japan und den Vereinigten Staaten steigt das Durchschnittsalter bei der ersten Geburt, und dieser Prozess breitet sich zunehmend auf Länder in den Entwicklungsländern wie China, die Türkei und den Iran aus. In den USA lag das Durchschnittsalter bei der ersten Geburt im Jahr 2010 bei 25,4 Jahren. ⓘ
In den Vereinigten Staaten und im Vereinigten Königreich sind 40 % der Schwangerschaften ungeplant, und zwischen einem Viertel und der Hälfte dieser ungeplanten Schwangerschaften waren ungewollt. ⓘ
In den USA korrelieren das Bildungsniveau und der Familienstand einer Frau mit dem Kinderkriegen: Der Prozentsatz der Frauen, die zum Zeitpunkt der ersten Geburt unverheiratet sind, sinkt mit zunehmendem Bildungsniveau. Mit anderen Worten: Von den Frauen ohne Bildungsabschluss bekommt ein großer Teil (~80 %) ihr erstes Kind, während sie unverheiratet sind. Dagegen haben nur wenige Frauen mit einem Bachelor-Abschluss oder höher (~25 %) ihr erstes Kind, während sie unverheiratet sind. Dieses Phänomen hat jedoch auch eine starke generationsbedingte Komponente: 1996 bekamen etwa 50 % der Frauen ohne Hochschulabschluss ihr erstes Kind, als sie noch unverheiratet waren, während diese Zahl 2018 auf ~85 % gestiegen ist. In ähnlicher Weise hatten 1996 nur 4 % der Frauen mit einem BA-Abschluss oder ähnlichem ihr erstes unverheiratetes Kind. Im Jahr 2018 ist dieser Anteil auf ~25 % gestiegen. ⓘ
Rechtliche und soziale Aspekte
Rechtlicher Schutz
In vielen Ländern gibt es verschiedene gesetzliche Regelungen zum Schutz schwangerer Frauen und ihrer Kinder. Viele Länder haben Gesetze gegen Schwangerschaftsdiskriminierung. ⓘ
Die Mutterschutzkonvention stellt sicher, dass schwangere Frauen von Tätigkeiten wie Nachtschichten oder dem Tragen schwerer Waren befreit sind. Der Mutterschaftsurlaub sieht in der Regel eine bezahlte Freistellung von der Arbeit vor, etwa im letzten Schwangerschaftsdrittel und für einige Zeit nach der Geburt. Zu den bemerkenswerten Extremfällen gehören Norwegen (8 Monate bei voller Bezahlung) und die Vereinigten Staaten (überhaupt kein bezahlter Urlaub, außer in einigen Bundesstaaten). ⓘ
In den Vereinigten Staaten gelten einige Handlungen, die zu einer Fehl- oder Totgeburt führen, wie z. B. das Verprügeln einer schwangeren Frau, als Verbrechen. Ein Gesetz, das dies vorsieht, ist der Unborn Victims of Violence Act auf Bundesebene. Im Jahr 2014 verabschiedete der amerikanische Bundesstaat Tennessee ein Gesetz, das es Staatsanwälten ermöglicht, eine Frau wegen Körperverletzung anzuklagen, wenn sie während ihrer Schwangerschaft illegale Drogen konsumiert und ihr Fötus oder Neugeborenes dadurch geschädigt wird. ⓘ
Der Schutz ist jedoch nicht überall gegeben. In Singapur verbietet das Gesetz über die Beschäftigung ausländischer Arbeitskräfte (Employment of Foreign Manpower Act) derzeitigen und ehemaligen Inhaberinnen einer Arbeitserlaubnis, in Singapur ohne vorherige Genehmigung schwanger zu werden oder ein Kind zu gebären. Ein Verstoß gegen das Gesetz wird mit einer Geldstrafe von bis zu S$ 10.000 (US$ 7.300) und der Ausweisung geahndet, und bis 2010 verloren ihre Arbeitgeber ihre Kaution von $ 5.000. ⓘ
Rassenbedingte Ungleichheiten
In den Systemen für die Betreuung von Schwangeren und Neugeborenen gibt es erhebliche rassische Ungleichgewichte. Hebammenberatung, -behandlung und -pflege wurden mit besseren Geburtsergebnissen in Verbindung gebracht. Die Verringerung der rassischen Ungleichheiten im Gesundheitswesen ist eine immer größere Herausforderung für die öffentliche Gesundheit in den Vereinigten Staaten. Obwohl die durchschnittlichen Raten gesunken sind, zeigen die Daten zur Neugeborenensterblichkeit, dass die rassischen Ungleichheiten fortbestehen und zunehmen. Die Sterblichkeitsrate bei afroamerikanischen Babys ist fast doppelt so hoch wie bei weißen Neugeborenen. Studien zufolge sind angeborene Defekte, SIDS, Frühgeburten und niedriges Geburtsgewicht bei afroamerikanischen Babys häufiger. ⓘ
Die Betreuung durch Hebammen wird mit besseren Ergebnissen bei der Geburt und nach der Geburt für Mutter und Kind in Verbindung gebracht. Sie geht auf die Bedürfnisse der Frau ein und bietet eine kompetente, einfühlsame Betreuung, die für die Verbesserung der Gesundheit von Müttern unerlässlich ist. Die Anwesenheit einer Doula oder Geburtshelferin während der Wehen und der Geburt wurde auch mit einer höheren Zufriedenheit mit der medizinischen Geburtshilfe in Verbindung gebracht. Die Geburtshelferinnen erkannten ihren Beruf aus historischer Sicht an, als Verbindung zu den afrikanischen Ursprüngen, der Diaspora und den vorherrschenden afroamerikanischen Kämpfen. Die Leistungserbringer nahmen sowohl an der direkten klinischen Erfahrung als auch am Engagement von Aktivisten teil. Ihre Bemühungen zielten darauf ab, die Zahl der Geburtshelferinnen, die einer Minderheit angehören, zu erhöhen und die Vorteile einer frauenzentrierten Geburtshilfe in vernachlässigten Gebieten bekannt zu machen. ⓘ
Intersexuelle und Transgender-Menschen
Transgender-Personen, die schwanger sind, werden diskriminiert, was zu einer Vielzahl negativer sozialer, emotionaler und medizinischer Erfahrungen führen kann, da eine Schwangerschaft als eine ausschließlich weibliche oder weibliche Tätigkeit angesehen wird. Laut der Studie "Transgender Men Who Experienced Pregnancy After Female-to-Male Gender Transitioning" des American College of Obstetricians and Gynecologists mangelt es an Bewusstsein, Dienstleistungen und medizinischer Unterstützung für schwangere trans Männer. Der fehlende Zugang zu diesen Diensten kann dazu führen, dass es schwierig ist, komfortable und unterstützende Dienste für die Schwangerschaftsvorsorge zu finden, und dass das Risiko für unsichere oder ungesunde Praktiken steigt. ⓘ
Kultur
In den meisten Kulturkreisen besitzt die schwangere Frau einen besonderen gesellschaftlichen Status, und es wird ihr eine besondere (schonende) Behandlung zuteil. Gleichzeitig werden Erwartungen an sie gerichtet, die großen psychischen Druck auf sie ausüben können, beispielsweise Söhne als Stammhalter zu gebären (siehe Indien, China, Naher Osten). In vielen traditionellen Gesellschaften muss einer Schwangerschaft eine Ehe vorausgehen, anderenfalls hat dies die soziale Ächtung der werdenden Mutter und des unehelichen Kindes zur Folge. ⓘ
Dem Bild einer Schwangeren wird oft als Fruchtbarkeitssymbol mystische Bedeutung zugemessen. Ein Hinweis auf einen Fruchtbarkeitskult in Mitteleuropa in prähistorischer Zeit ist die Venus von Willendorf, 25.000 v. Chr. mit ihren überzeichneten weiblichen Geschlechtsmerkmalen (große Brüste, üppiger Bauch, prominenter Venushügel). ⓘ
Insgesamt begleiten zahlreiche, (zumeist von der Volkskunde und Ethnologie untersuchte) Bräuche die Schwangerschaft, etwa mit volksmedizinischem oder religiösem Hintergrund. Ein moderner Brauch ist die Babyparty. Der finnische Gesundheitsdienst schenkt werdenden Eltern, die an den vorgesehenen Vorsorgeuntersuchungen teilgenommen haben, nach der 22. Schwangerschaftswoche ein Mutterschaftspaket mit einer Babyausstattung für das erste Lebensjahr. ⓘ
Auch in der Familiensoziologie ist die Schwangerschaft ein bedeutsames Thema, denn das kommende Kind wird in mannigfachen sozialen Rollen (z. B. als künftiger Erbe oder Sozialhilfeempfänger) schon vorab sozial platziert werden müssen (dies beschleunigt z. B. Hochzeiten), und das Verhältnis der Eltern zueinander und in ihrem sozialen Umfeld (etwa in der Ehe) wird gleichfalls vorab geändert (auffällig in Erbmonarchien). ⓘ

Während der Schwangerschaft kann ein Abdruck des Bauches als Andenken angefertigt werden. ⓘ
Kunst
Darstellungen schwangerer Frauen, insbesondere kleine Figuren, wurden in traditionellen Kulturen an vielen Orten und in vielen Epochen hergestellt, obwohl sie nur selten zu den häufigsten Darstellungsformen gehören. Dazu gehören Keramikfiguren aus einigen präkolumbianischen Kulturen und einige Figuren aus den meisten alten Mittelmeerkulturen. Viele von ihnen scheinen mit der Fruchtbarkeit in Verbindung zu stehen. Die Feststellung, ob solche Figuren tatsächlich eine Schwangerschaft darstellen sollen, ist oft ein Problem, ebenso wie das Verständnis ihrer Rolle in der betreffenden Kultur. ⓘ
Zu den ältesten erhaltenen Beispielen für die Darstellung einer Schwangerschaft gehören prähistorische Figuren, die in weiten Teilen Eurasiens gefunden wurden und unter der Bezeichnung Venusfiguren bekannt sind. Einige von ihnen scheinen schwanger zu sein. ⓘ
Aufgrund der wichtigen Rolle der Mutter Gottes im Christentum gibt es in der westlichen bildenden Kunst eine lange Tradition von Darstellungen der Schwangerschaft, insbesondere in der biblischen Szene der Heimsuchung und in Andachtsbildern, die als Madonna del Parto bezeichnet werden. ⓘ
Die üblicherweise als Diana und Kallisto bezeichnete unglückliche Szene, die den Moment der Entdeckung von Kallistos verbotener Schwangerschaft zeigt, wird manchmal seit der Renaissance gemalt. Allmählich tauchten auch Porträts von schwangeren Frauen auf, wobei die "Schwangerschaftsporträts" in der elitären Porträtmalerei der Jahre um 1600 besonders in Mode kamen. ⓘ
Auch in der Literatur ist die Schwangerschaft, insbesondere die Schwangerschaft unverheirateter Frauen, ein wichtiges Motiv. Bemerkenswerte Beispiele sind Thomas Hardys Roman Tess of the d'Urbervilles von 1891 und Goethes Schauspiel Faust von 1808. ⓘ
- Schwangerschaft in der Kunst
Taweret, altägyptische Göttin der Schwangerschaft.
Töpferfigur aus dem alten Mexiko
Statue einer schwangeren Frau, Mazedonien ⓘ
Sprachliches
Das Adjektiv schwanger (ahd. swangar, mhd. und mnd. swanger) ist in unveränderter Bedeutung seit dem 8. Jahrhundert nachweisbar, also schon in einigen der ältesten Zeugnisse der deutschen Sprache. Die weitere Herleitung ist nicht ganz klar. Eine exakte Entsprechung findet sich nur im niederländischen zwanger, das indes eine späte Entlehnung (16./17. Jh.) aus dem Deutschen darstellt. Sicher verwandt ist sonst nur das altenglische swongor, swangor, „schwer, schwerfällig, langsam, träge“, in dem sich wohl die ursprüngliche, auf indogermanisch su(e)nk (‚schwerfällig, schwanger, schwer sein‘) zurückführbare Bedeutung des Wortes (west- oder urgermanisch (?) *swangra) erhalten hat, anschließen lässt sich vielleicht auch litauisch sunkùs, „beschwerlich.“ ⓘ
Das Substantiv Schwangerschaft wird im Allgemeinen nur in Bezug auf Menschen gebraucht, bei anderen lebendgebärenden Säugetieren (Eutheria) spricht man von „Trächtigkeit“. In der Fachsprache der Medizin wird die Schwangerschaft auch mit den mit lateinischen Begriffen graviditas oder gestatio bezeichnet, eingedeutscht auch „Gravidität“ bzw. „Gestation“. Ereignisse, die während der Schwangerschaft eintreten, werden als „präpartal“, „antepartal“ oder „peripartal“ bezeichnet, so sie die Mutter betreffen (bspw. präpartale Blutung), hingegen als „pränatal“, „antenatal“ oder „perinatal“, so sie den Fötus betreffen (bspw. pränatale Wachstumsretardierung). ⓘ
Redensartlich gibt es zahlreiche Umschreibungen für Schwangerschaft. Ein verbreiteter Euphemismus ist „in Umständen sein“ (auch in „anderen Umständen“ oder „besonderen Umständen“), ihm verdankt sich die Bezeichnung „Umstandskleidung“ für Kleidungsstücke, die dem „Babybauch“ schwangerer Frauen Rechnung tragen. Im Englischen entspricht ihm die Wendung interesting condition (wörtlich „interessanter Zustand“), der eine beträchtliche Rolle in der Deutung eines Werks der Weltliteratur zukommt: in William Makepeace Thackerays Roman Vanity Fair (1847/1848, dt. „Jahrmarkt der Eitelkeit“) bemerkt der Erzähler beiläufig, dass die Protagonistin Amelia Sedley – eine der keuschesten Jungfern der englischen Literatur – sich in einer most interesting situation befinde, dies allerdings schon im 26. Kapitel, also durchaus vor ihrer Hochzeit. „Ein Kind unter dem Herzen tragen“ geht auf Martin Luthers Bibelübersetzung zurück (Tob 4,4 EU und 2 Makk 7,27 EU), wird aber ebenso wie „guter Hoffnung sein“ fast nur noch ironisch gebraucht. Veraltet sind „schweren Leibes“ oder auch „gesegneten Leibes sein/gehen“, und gehoben ausgedrückt „Mutterfreuden entgegensehen“. Ein derbes, aber weit verbreitetes Idiom ist „einen Braten in der Röhre haben.“ Neutral und allgemein gebräuchlich ist „ein Kind erwarten“, unverfänglich ist auch „werdende Mutter“ für „schwangere Frau“, ideologisch geladen ist jedoch die Bezeichnung „ungeborenes Kind“ und besonders stark aufgeladen „werdendes Leben“ für den Fötus, da sie in der gesellschaftlichen Debatte um den Schwangerschaftsabbruch vor allem von Abtreibungsgegnern (der „Lebensrechtsbewegung“) gebraucht wird, ihren Gegnern aber als Kampfbegriff gilt. In der Rechtswissenschaft wird an ihrer statt oft der zwar eigentlich gleichbedeutende, aber diskursiv neutrale lateinische Begriff Nasciturus („der geboren werden wird“) verwendet. ⓘ
Feststellung der Schwangerschaft

Der Beginn der Schwangerschaft kann erst nach ein paar Tagen nach dem Geschlechtsverkehr auf verschiedene Art und Weise festgestellt werden. In der Abgrenzung zu Scheinschwangerschaften unterscheidet man zwischen unsicheren, wahrscheinlichen und sicheren Schwangerschaftszeichen. Das Ausbleiben der Monatsblutung, morgendliches Erbrechen und Übelkeit sind unsichere Schwangerschaftszeichen. Ein Schwangerschaftstest über die Messung der Konzentration des „Schwangerschaftshormons“ (hCG-Hormon) im Blut oder im Urin gilt als wahrscheinliches, jedoch nicht sicheres Schwangerschaftszeichen. Als sicher gilt der Nachweis eines Fötus, beispielsweise durch Sonografie, das Hören von Herztönen oder Fühlen von Kindsbewegungen. ⓘ
Führt man die erste Ultraschalluntersuchung vor oder am Anfang der fünften Schwangerschaftswoche durch, kann trotz bestehender Schwangerschaft eine embryonale Anlage, insbesondere in der Nähe der Eileiter, zuweilen noch nicht dargestellt werden. Dies wird umgangssprachlich auch als Eckenhocker bezeichnet. ⓘ
Schwangerschaftsverlauf
Erstes Trimenon
Im ersten Trimenon entwickelt sich der Embryo besonders rasch. Für die Schwangere geht der Beginn der Schwangerschaft mit sehr großen hormonellen Umstellungen einher, was bei etwa 50 bis 90 % der Betroffenen zu teilweise sehr stark ausgeprägter Übelkeit, bei 25 bis 50 % auch zu Erbrechen führt, die sich aber im weiteren Verlauf der Schwangerschaft meist wieder legt. Ab der dritten Woche kann die Empfindlichkeit der Brust zunehmen, meist einhergehend mit einem Spannungsgefühl. Da die meisten Spontanaborte (Abgänge) bis zur zwölften SSW vorkommen, wird bis zu diesem Zeitpunkt oft auf eine Bekanntgabe der Schwangerschaft verzichtet. ⓘ
Dritter Monat
- Schwangerschaftswoche 9–12: Weitere Ausdifferenzierung ⓘ
Die Blutmenge im mütterlichen Kreislauf erhöht sich von ca. 5 auf 6,5 l, um die Versorgung des Fötus zu gewährleisten. Aufgrund der größeren Blutmenge schlägt das Herz schneller, was die körperliche Leistungsfähigkeit herabsetzt. Als Folge der hormonellen Gefäßerweiterungen können Besenreiser oder Krampfadern auftreten. Gelegentlich kommt es auch zu einer verstopften Nase, Nasenbluten oder Zahnfleischbluten. Östrogene bewirken eine vermehrte Flüssigkeitseinlagerung im Gewebe. Das Hormon Progesteron führt zu einer Entspannung der Muskulatur. Da davon auch die Schließ-Muskulatur betroffen ist, ist oft ein erhöhter Harndrang zu bemerken. Dies wird verstärkt durch den erhöhten Stoffwechsel zwischen der Schwangeren und dem Embryo, auch durch die stetige Erneuerung des Fruchtwassers. ⓘ
Ende der neunten Woche sind erste Ansätze für die Ausbildung von Zehen und Nase zu erkennen, in der zehnten Woche auch der Ohrmuscheln. Die Netzhaut pigmentiert sich. Das Augenpaar steht weit auseinander; die Augen sind zunächst offen, die Augenlider beginnen sich zu bilden. Erste Bewegungen sind möglich. Ende der zehnten SSW sind alle Organanlagen vorhanden. Die Knospen für die 20 Milchzähne werden ausgebildet. Der Embryo ist am Ende dieser Phase (Ende zwölfte Schwangerschaftswoche) 5 bis 6 cm groß und wiegt etwa 14 g. Die Embryonalperiode wird nun von der Fetogenese abgelöst. ⓘ
Zweites Trimenon
Im zweiten Schwangerschaftsabschnitt verschwinden meist die anfänglichen Komplikationen wie Übelkeit. Deshalb, und weil das Risiko einer Fehlgeburt jetzt deutlich abgenommen hat, empfinden viele Frauen diese Zeit als sehr angenehm. Hatten manche im 1. Trimenon noch mit Wechselbädern der Gefühle zu kämpfen, ist dieses Trimenon meist gekennzeichnet von Ausgeglichenheit und Zufriedenheit. Aus diesen Gründen wird das zweite Trimenon von Hebammen als idealer Zeitraum für Reisen angesehen. Die ersten Bewegungen des Fötus werden jetzt spürbar. ⓘ
Fünfter Monat
- Schwangerschaftswoche 17–20: Kindsbewegungen meist spürbar ⓘ
Die Gebärmutter ist jetzt etwa so groß wie eine Honigmelone und fast in Nabelhöhe. Ab der 18. bis 20. SSW sind für die Schwangere gewöhnlich die ersten Kindsbewegungen als feines, leichtes Kribbeln zu spüren. Ein relativ beschwerdefreier Schwangerschaftsabschnitt beginnt. In diesem Zeitraum können jedoch eventuell Veränderungen der Sehschärfe, Rückenschmerzen und Krämpfe in den Beinen auftreten. ⓘ
Der Fötus misst am Ende des Monats 14 bis 16 cm und wiegt zwischen 150 und 300 g. ⓘ
Sechster Monat
- Schwangerschaftswoche 21–24: Kind beginnt, auf äußere Reize zu reagieren ⓘ
Gegen Ende des Monats erreicht die Gebärmutter Nabelhöhe. Die Brüste vergrößern sich unter dem Einfluss der Hormone hCG, Östrogen und Progesteron. Eventuell kann Sodbrennen durch Lageveränderung des Magens auftreten. ⓘ
Beim Fötus beginnt sich das Unterhautfettgewebe zu vermehren. Die Haut selbst wird von einer schützenden Fettschicht (Vernix caseosa, auch Käseschmiere) überzogen. Diese ermöglicht später ein leichteres Gleiten im Geburtskanal. Die Haut ist noch rötlich durchschimmernd, Finger- und Fußnägel sind fast vollständig entwickelt. Die Haare beginnen zu wachsen und die Verknöcherung des Skeletts schreitet voran. Ein rasches Wachstum des Gehirns setzt ein. Gegen Ende des Monats reagiert das werdende Kind auf akustische und optische Reize von außen (Stimmen, Schall, Licht). Ob zu diesem Zeitpunkt bereits Schmerzwahrnehmungen möglich sind, ist umstritten. Eine Analyse der vorhandenen Forschungsergebnisse kam zu dem Schluss, dass Schmerzempfindungen vor dem dritten Trimenon unwahrscheinlich sind. Am Ende des sechsten Monats ist der Fötus ca. 26 cm groß (vom Scheitel bis zur Sohle) und wiegt 500 g. ⓘ
Drittes Trimenon
Im letzten Schwangerschaftsabschnitt reift der Fötus vollständig heran und der Körper der werdenden Mutter bereitet sich auf die Geburt vor. Für die Frau kann dieser Abschnitt hauptsächlich wegen des zusätzlichen Gewichts wieder unangenehmer sein, vor allem im Sommer. Durch eine intensivmedizinische Behandlung ist ein Überleben des Kindes bei einer Frühgeburt in diesem Zeitraum schon möglich. ⓘ
Siebter Monat

- Schwangerschaftswoche 25–28: Öffnen der Augenlider ⓘ
Bei der Schwangeren können die Wassereinlagerungen in Armen und Beinen aufgrund des hohen Austauschbedarfes an frischem Fruchtwasser zunehmen. Der sich ausbreitende Uterus drückt auf die Verdauungsorgane und die Lunge, die Folge sind Kurzatmigkeit und die Gefahr von Hämorrhoiden. Das zunehmende Gewicht kann im letzten Trimenon Rücken- und Fußschmerzen verursachen. Der Ausfluss aus den Brüsten (Kolostrum) kann einsetzen. ⓘ
Gegen Ende des Monats öffnen sich die Augenlider des Fötus wieder. Er misst jetzt etwa 35 cm und wiegt etwa 1000 g. Ab ca. der 23. SSW hat das Kind bei einer Frühgeburt eine geringe Chance, außerhalb der Gebärmutter unter hohem intensivmedizinischem Aufwand zu überleben. Die Überlebenschancen in der 25. SSW betragen ca. 32 bis 43 %, in der 28. SSW 79 %. Je früher das Kind geboren wird, desto größer sind die Risiken bleibender gesundheitlicher Schäden. Vor Ende der 25. Woche liegt dieses Risiko bei 50 %. ⓘ
Achter Monat
- Schwangerschaftswoche 29–32: Erste Übungswehen ⓘ
Jetzt können erste schmerzlose Kontraktionen (auch Senkwehen, Vorwehen, Übungswehen oder Vorbereitungswehen) auftreten. Der Bauch verhärtet sich durch rhythmisches Zusammenziehen der Gebärmutter. Eventuell werden jetzt auch Schließmuskel- und Blasenschwäche deutlich, was gegebenenfalls durch Training des Schließmuskels gelindert werden kann. Die größer werdende Gebärmutter verdrängt weiter die anderen im Bauchraum befindlichen Organe. Durch den gestörten pH-Wert der Vaginalschleimhaut können vermehrt Pilzinfektionen oder bakterielle Infektionen auftreten. ⓘ
Bis auf die Lunge sind alle Organe des werdenden Kindes fast vollständig entwickelt. Am Ende des Monats misst es rund 40 cm und wiegt 1700 bis 2000 g. ⓘ
Neunter Monat

- Schwangerschaftswoche 33–36: Senkung des Kindes ⓘ
Die Schwangere hat im Durchschnitt 10–12 kg zugenommen. Gegen Ende der 36. SSW tritt der Kopf des Kindes in das kleine Becken ein, die Gebärmutter senkt sich etwas nach unten. Die Atmung fällt der Schwangeren so wieder leichter. Oft treten jetzt Schlafstörungen auf. ⓘ
Ab der 35. SSW ist die Lungenreifung abgeschlossen. Die meisten ungeborenen Kinder (92 bis 93 %) liegen nun in der richtigen Geburtslage mit dem Kopf nach unten. Bis zur 37. SSW kann sich das Kind noch von einer Steißlage in die Schädellage drehen. Bewegungen sind dem Kind aber nur noch eingeschränkt möglich. Gegen Ende des Monats ist es ca. 45 cm groß und wiegt etwa 2800 g. ⓘ
Zehnter Monat
- Schwangerschaftswoche 37–40: Geburt steht bevor ⓘ
Die durchschnittliche Gewichtszunahme der werdenden Mutter im Verlauf der Schwangerschaft beträgt ca. 10–15 kg. Das Gewicht stagniert bei vielen Schwangeren kurz vor der Geburt, kann sogar leicht abnehmen. Es können häufiger Vorwehen eintreten. ⓘ
In den letzten Wochen nimmt das Kind vor allem an Gewicht zu. Über die Plazenta nimmt es Antikörper aus dem Blutkreislauf der Mutter auf. Das Baby misst bei der Geburt ca. 48 cm bis 54 cm und wiegt 2800 g bis 4000 g. Der Durchmesser des Kopfes liegt zwischen 9,5 cm und 10,5 cm. ⓘ
Geburt
Die Schwangerschaft endet in der Regel mit der Niederkunft der Mutter (der Geburt des Kindes). Sie kann sich durch folgende Symptome ankündigen:
- durch das Einsetzen der Eröffnungswehen (Dauer ca. 30 bis 60 Sekunden, alle zehn Minuten über einen Zeitraum von ein bis zwei Stunden)
- durch einen eventuell leicht blutigen Ausfluss infolge des sich lösenden Schleimpfropfes vom Muttermund (einige Tage vor der Geburt)
- den Blasensprung (das Platzen der Fruchtblase)
- Durchfall oder Erbrechen ⓘ
Nach der Geburt beginnt die Schwangerschaftsrückbildung, also die Regeneration von Bauchdecke, Gebärmutter, Beckenbodenmuskulatur, Vaginalkanal, Vagina und Hormonhaushalt. Die Rückbildungsdauer ist individuell verschieden, dauert aber ungefähr so lange wie die Schwangerschaft. ⓘ
Vorgeburtliche Untersuchungen und Behandlungen
Ultraschalluntersuchungen
Die Sonografie, umgangssprachlich Ultraschall, ist ein bildgebendes Verfahren, das die medizinische Praxis der vorgeburtlichen Untersuchungen in den letzten Jahrzehnten sehr verändert hat. Sie ermöglicht unter anderem eine Überwachung der Entwicklung des Fötus, die Feststellung von Mehrlingsschwangerschaften und des Geschlechts. Ultraschalluntersuchungen gelten als unbedenklich für den Fötus. ⓘ
Bei adipösen Schwangeren ist die Darstellung des Kindes mittels Ultraschall schwieriger oder nicht einwandfrei möglich. Da es besonders bei übergewichtigen Frauen oft zu Fehlbildungen des Kindes kommt, empfehlen Experten, die Untersuchung in sitzender Position von oben oder in seitlich liegender Position von der Flanke aus durchzuführen. ⓘ
Im Rahmen der allgemeinen Schwangerschaftsvorsorge sehen die deutschen Mutterschafts-Richtlinien drei Ultraschall-Untersuchungen vor. ⓘ
Pränataldiagnostik
Das Ziel der Pränataldiagnostik ist es, Erkrankungen der werdenden Mutter und Krankheiten oder Behinderungen (z. B. Down-Syndrom/Trisomie 21) beim heranwachsenden Kind bereits frühzeitig festzustellen beziehungsweise eine individuelle Wahrscheinlichkeit zu errechnen. Eine positive Diagnose impliziert oft einen Schwangerschaftsabbruch aus medizinischer Indikation, da eine Behandlung im Mutterleib (Therapie in utero) nur in wenigen Fällen möglich ist. Daher sind viele Untersuchungen umstritten. Ethisch fragwürdig ist unter anderem, wie ein ungeborenes Leben als lebenswert oder unlebenswert beurteilt werden kann, zumal sichere Aussagen zur nachgeburtlichen Entwicklung des Kindes nur in vergleichsweise wenigen Fällen möglich sind. Insbesondere die nicht-invasiven Methoden der Pränataldiagnostik wie beispielsweise die Nackentransparenz-Messung, das Erst-Trimester-Screening oder der Triple-Test können die Eltern oft stark psychisch belasten, da sie nie ein sicheres Ergebnis, sondern lediglich Wahrscheinlichkeiten anhand statistischer Durchschnittswerte angeben, indem sie z. B. das Alter der Mutter, den Zustand des Embryos usw. berücksichtigen. Hingegen gibt ein DNA-Test anhand einer Blutprobe der Mutter ab der 9. Schwangerschaftswoche ein sicheres Ergebnis ab, da hierbei die fetale DNA selbst untersucht wird, die sich ab dieser Schwangerschaftsphase im mütterlichen Blut nachweisen lässt. Mit dieser Methode ist auch ein Vaterschaftstest beim Ungeborenen möglich. ⓘ
Risikoschwangerschaft
Wesentliches Ziel der ärztlichen Betreuung ist die Erkennung von möglichen oder bereits vorhandenen Risiken für Schwangere und ihr Kind. Im Jahre 1990 wurden in Deutschland 34 % aller Schwangerschaften als Risikoschwangerschaft klassifiziert. Die Bayerische Arbeitsgemeinschaft zur Qualitätskontrolle spricht für das Jahr 2002 von 65 % und in Niedersachsen von etwa 73 %. ⓘ
Der Anteil der Risikoschwangerschaften unter allen Schwangerschaften stieg von 2001 bis 2010 von 68,5 auf 73,4 Prozent. Tatsächlich kommen jedoch 95 % der in Deutschland geborenen Kinder gesund zur Welt. Die hohe Anzahl von so genannten „Risikoschwangerschaften“ lässt sich unter anderem dadurch erklären, dass viele Paare heutzutage Kinder erst recht spät einplanen. Risikoschwangere erhalten als Konsequenz durch die Krankenkassen über die Standardleistungen hinaus weitere ärztliche Leistungen wie häufigere Kontrollen, Überweisungen an entsprechende Spezialisten, den Einsatz weiterer diagnostischer Mittel wie zum Beispiel Fruchtwasseruntersuchung, Hormonanalysen oder gegebenenfalls die Einweisung in ein Geburtshilfliches Zentrum mit intensivmedizinischer Betreuung. ⓘ
Folgende Faktoren führen unter anderem zur Einstufung einer Risikoschwangerschaft:
- Alter unter 18 Jahre oder über 35 Jahre (Erstgebärende) beziehungsweise über 40 Jahre (Spätgebärende)
- Mehrlingsschwangerschaften
- Vielgebärende, die schon mehr als vier Kinder geboren haben
- Sterilitätsbehandlungen
- zwei oder mehr der Schwangerschaft vorausgehende Fehlgeburten
- Komplikationen bei früheren Geburten
- Rhesus-Inkompatibilität
- Lageanomalien des Kindes
- Schwangerschaftsdiabetes beziehungsweise Zuckerkrankheit, Schwangerschaftsbluthochdruck
- anhaltender Medikamenten-, Alkohol-, Nikotin- oder anderer Drogenkonsum
- verzögertes Wachstum oder abnorm großes Kind
- Veränderungen des Fruchtwassergehaltes
- akute Allgemeinerkrankungen oder Infektionen
- Gebärmutterhalsschwäche (Cervixinsuffizienz)
- Niereninsuffizienz beziehungsweise fehlende Organe wie eine Niere
- Gerinnungsstörungen, wie Faktor-V-Leiden-Mutation ⓘ
Schwangerschaftsspezifische Erkrankungen
Nach dem Zeitpunkt ihres Auftretens wird die Gestose unterteilt in Früh- (Erstes Trimenon) und Spätgestose (Drittes Trimenon). Hauptvertreter sind übermäßiges Schwangerschaftserbrechen (Hyperemesis gravidarum) und schwangerschaftsinduzierter Bluthochdruck (Schwangerschaftshypertonie). Bluthochdruck kann ein Zeichen einer beginnenden Präeklampsie sein, daher wird er in der Schwangerschaftsvorsorge regelmäßig gemessen. Weitere Symptome sind Wassereinlagerungen (Ödeme) und Eiweißausscheidung im Urin. Die Eklampsie ist die schwerste Form einer Gestose, Symptome sind Krämpfe und/oder Bewusstlosigkeit. Die Patientinnen hatten meist zuvor eine Präeklampsie. Selten kann es auch zu einer Osteoporose kommen. ⓘ
Psychische Erkrankungen in der Schwangerschaft
Eine groß angelegte englische Studie berichtet über die Häufung von Depressionen in der Schwangerschaft (siehe auch Schwangerschaftsdepressionen), circa 10 % aller Frauen sind hiervon betroffen. Die Symptome können extrem unterschiedlich sein. Hauptsymptom ist eine herabgesetzte Stimmung, wobei dies nicht Trauer im engeren Sinn sein muss, sondern von den betroffenen Patientinnen auch oft mit Begriffen wie „innere Leere“, „Verzweiflung“ und „Gleichgültigkeit“ beschrieben wird. Es dominieren negative Zukunftsaussichten und das Gefühl der Hoffnungslosigkeit. Das Selbstwertgefühl ist niedrig. Die depressive Symptomatik in der Schwangerschaft wird oft von schwangerschaftstypischen „Themen“ beeinflusst. Dies können etwa Befürchtungen in Bezug auf die Mutterrolle oder die Gesundheit des Kindes sein. Das erstmalige Auftreten einer psychotischen Störung in der Schwangerschaft ist selten. Häufiger verschlimmern sich bestehende psychotische Erkrankungen. Dies liegt zum einen an der besonderen biologischen und seelischen Situation der Schwangeren, zum anderen kann es durch eine Reduzierung oder ein Absetzen antipsychotischer Medikamente verursacht sein. Zwangsstörungen können sich in der Schwangerschaft verschlimmern. Bei der Panikstörung ist dies ebenfalls der Fall. Bei einigen Patientinnen, die vorher nur leichte Symptome hatten, kann es während der Zeit der Schwangerschaft zu einer massiven Häufung von Panikattacken kommen. ⓘ
Infektionen während der Schwangerschaft
Infektionen können zu Fehlgeburten führen und auf das ungeborene bzw. während der Geburt auf das neugeborene Kind übertragen werden und schwere Erkrankungen, bleibende Schäden und den Tod zur Folge haben. Da es bisher für wenige Infektionskrankheiten Impfungen gibt, sollte der Impfschutz der zukünftigen Mutter schon bei Kinderwunsch während der Familienplanung überprüft und ggf. ergänzt werden. Zum Beispiel können die in der Folge genannten Erreger in der Schwangerschaft gefährlich werden. ⓘ
Bakterien:
- Chlamydien (Chlamydia trachomatis): Chlamydien-Konjunktivitis und Pneumonie des Neugeborenen
- Gonokokken (Neisseria gonorrhoeae): Gonoblennorrhoe
- Listeriose (Listeria monocytogenes): Granulomatosis infantiseptica
- Streptokokken der Gruppe B (Streptococcus agalactiae): Sepsis (early-onset) und Meningitis (late-onset) bei Neugeborenen
- Syphilis (Treponema pallidum): Lues connata ⓘ
Protozoen:
- Malaria (Plasmodium falciparum)
- Toxoplasmose (Toxoplasma gondii) ⓘ
Viren:
- Hepatitis B (Hepatitis-B-Virus, HBV)
- Hepatitis E (Hepatitis-E-Virus, HEV): ausschließlich asiatischer Genotyp HEV-1, europäischer Typ HEV-3 bei Schwangerschaften irrelevant
- Herpes simplex (Herpes-simplex-Virus, HSV): Herpes neonatorum
- Humanes Immundefizienz-Virus (HIV): Das HI-Virus wird nicht zwangsläufig von einer infizierten Schwangeren auf das ungeborene Kind übertragen. Die Wahrscheinlichkeit einer Übertragung während der Geburt ist jedoch hoch, wenn keine geeigneten medizinischen Schutzmaßnahmen ergriffen werden. Das Risiko einer Infektion eines Kindes durch eine HIV-infizierte Mutter während der Schwangerschaft oder während der Geburt wird ohne Behandlung auf etwa 15 bis 30 % geschätzt. Bei bekannter HIV-Infektion der Mutter kann das Risiko einer Übertragung auf das Kind durch die Gabe antiretroviraler Medikamente und die Geburt durch Kaiserschnitt auf weniger als fünf Prozent vermindert werden. Die notwendigen Maßnahmen zur Vorbeugung gegen die Mutter-Kind-Übertragung von HIV können nur dann erfolgreich eingesetzt werden, wenn die HIV-Infektion der Mutter bekannt ist. Daher empfiehlt die AWMF jeder Schwangeren ein HIV-Antikörpertest anzubieten. Dessen Durchführung ist an die ausdrückliche Zustimmung der werdenden Mutter gebunden.
- Influenzavirus
- Lymphozytäres Choriomeningitis-Virus (LCMV)
- Masern (Masernvirus)
- Mumps (Rubulavirus): ausschließlich selten Fehlgeburt im 1. Trimenon
- Ringelröteln (Parvovirus B19): fetale Anämie, Hydrops fetalis
- Röteln (Rubellavirus): Rötelnembryofetopathie
- Windpocken (Varizella-Zoster-Virus, VZV): Varizellenembryofetopathie, perinatal: Neonatale Varizellen
- Zytomegalie (Humanes Cytomegalievirus, CMV) ⓘ
Impfungen
Fällige Impfungen mit Totimpfstoffen können den werdenden Müttern nach aktuellen Empfehlungen des in Deutschland dafür zuständigen Robert Koch-Instituts im zweiten und dritten Drittel der Schwangerschaft bedenkenlos verabreicht werden; im ersten Drittel sollten dagegen nur dringend durchzuführende Totstoff-Impfungen vorgenommen werden. Vor einer Schwangerschaft erfolgte Totstoff-Impfungen sind kein Grund zum Aufschub einer Schwangerschaft. Kontraindiziert sind Impfungen mit Lebendimpfstoffen (wie gegen Masern, Mumps und Röteln) ab drei Monaten vor einer und während der gesamten Schwangerschaft. In der anschließenden Stillzeit sind Impfungen generell ohne Beschränkungen möglich.
- Zur Impfung gegen COVID-19 siehe auch: COVID-19-Impfung in Deutschland#Impfung von Schwangeren und Stillenden ⓘ
Allogene immunologische Komplikationen
Hat die Schwangere bestimmte Merkmale auf ihren Blutzellen nicht, die aber vom Vater auf das Kind im Mutterleib vererbt wurden, kann die Mutter diese Merkmale als fremd erkennen. Dann bildet die Mutter Antikörper gegen diese. Die Antikörper können in das Kind eindringen und dort die Merkmal-tragenden Blutzellen zerstören. Man spricht bei den Erythrozyten (roten Blutkörperchen) von Rhesus-Inkompatibilität, bei den Thrombozyten (Blutplättchen) von fetaler oder (nach der Geburt) neonataler Alloimmun-Thrombozytopenie und bei den neutrophilen Granulozyten (weiße Blutkörperchen) von fetaler bzw. neonataler Alloimmun-Neutropenie (FAIN bzw. NAIN). ⓘ
Fehlgeburten
In den ersten drei Monaten der Schwangerschaft ist das Risiko, eine Fehlgeburt zu erleiden, relativ groß. Schätzungsweise ein Viertel aller Schwangerschaften enden in den ersten zwölf Wochen (Frühabort). Es wird davon ausgegangen, dass bis zu 50 % der sich in der Gebärmutter einnistenden Eizellen als Frühabort enden. Diese Fehlgeburt wird als verspätete Monatsblutung angesehen und bleibt meist unbemerkt. Eine bewusst wahrgenommene Fehlgeburt kann ein stark traumatisches Erlebnis für eine Frau sein. Um eventuellen Enttäuschungen und dem sozialen Druck zu begegnen, ist es verbreitet, bis zum Ende der zwölften Schwangerschaftswoche mit der offiziellen Verkündung der Schwangerschaft zu warten. ⓘ
Schwangerschaftsabbruch aus medizinischen Gründen
Im Gegensatz zu Früh- und Fehlgeburten wird bei einer Abtreibung die Schwangerschaft willentlich abgebrochen. Als medizinischer Grund wird eine gesundheitliche Gefährdung der Schwangeren oder eine ihr psychisch nicht zumutbare schwere Behinderung des Fötus angesehen. Abtreibungen aus medizinischen Gründen sind allerdings recht selten. In Deutschland wurden im Jahr 2007 insgesamt 116.871 Schwangerschaften abgebrochen, d. h. 17 pro 100 Geburten. 2014 waren es 99.700 Schwangerschaftsabbrüche, lediglich 4 % der Fälle erfolgten durch medizinische und kriminologische Indikationen. ⓘ
Sonstige Beeinträchtigungen

Vor, während oder nach einer Schwangerschaft kann es zu weiteren Beeinträchtigungen kommen. Siehe hierzu:
- Unfruchtbarkeit
- Schwangerschaft außerhalb der Gebärmutter (Extrauteringravidität), z. B. Eileiterschwangerschaft
- Dehnungsstreifen im Gewebe
- Dammriss bei der Geburt
- Postpartale Stimmungskrisen
- Postnatale Depression
- Schwangerschaftstumor (Granuloma gravidarum)
- Pruritische urticarielle Papeln und Plaques der Schwangerschaft (schwangerschaftsbedingte Hauterkrankung) ⓘ
Etwa 35 bis 50 % aller Schwangeren bekommen während ihrer Schwangerschaft eine Gingivitis. ⓘ
Die Atmung der Mutter verändert sich in der Schwangerschaft: Eine erhöhte Atemfrequenz und tiefere Atemzüge erhöhen die Aufnahme von zusätzlichem Sauerstoff für das Kind. Weil dabei Kohlendioxid vermehrt ausgeatmet wird, kommt es zu einer leichten respiratorischen Alkalose des Blutes. Der mütterliche Kohlendioxidwert im arteriellen Blut wird mit 32mmHg als üblicher Wert angegeben. Gleichzeitig ist die Menge von Bikarbonat im Blut erniedrigt, so dass bei mangelnder Pufferkapazität Schwangere z. B. bei Atmungsproblemen schneller eine Azidose entwickeln. ⓘ
Sodbrennen in der Schwangerschaft
Neben den bekannten Erscheinungen während einer Schwangerschaft wie Übelkeit und Rückenschmerzen kann Sodbrennen zu einem Problem werden. Eine Studie hat ergeben, dass mehr als 70 Prozent der Frauen während der Schwangerschaft unter anhaltendem Sodbrennen leiden, diese Beschwerden also mit zu den häufigsten während der Schwangerschaft zählen. Bei vielen Frauen tritt das Sodbrennen erst im letzten Drittel der Schwangerschaft auf und verschwindet nach der Geburt wieder. Für das Sodbrennen während der Schwangerschaft sind zwei Faktoren verantwortlich. Während der Schwangerschaft erzeugt der Mutterkuchen das Hormon Progesteron. Es bewirkt eine Entspannung des Uterusmuskels. Gleichzeitig wird der Schließmuskel, der zwischen der Speiseröhre und dem Magen liegt, mitentspannt. Die Magensäure kann somit in die Speiseröhre aufsteigen. Die Speiseröhre wird durch die Magensäure gereizt und es entsteht Sodbrennen. Außerdem wird durch das Hormon Progesteron die Verdauung der Frau verlangsamt, und das Kind ist am Ende der Schwangerschaft so weit herangewachsen, dass es den größten Teil des Bauchraums in Anspruch nimmt; dadurch wird der Magen nach oben gedrückt, gleichzeitig wird auch die Magensäure mit nach oben befördert. Das Aufsteigen der Magensäure wird durch diese Position des Magens begünstigt. Durch häufiges Hinlegen wird der Rückfluss der Magensäure ebenfalls erleichtert. Die typischen Symptome für Sodbrennen sind ein brennender Magen, eine brennende Speiseröhre und saures Aufstoßen. Bei anhaltendem Sodbrennen kann es dazu kommen, dass ein Übelkeitsgefühl auftritt. Laut Wissenschaftlern und Ärzten ist das Sodbrennen für Mutter und Kind nicht schädlich. Frauen, die unter schwangerschaftsbedingtem Sodbrennen leiden, sollten die klassischen Auslöser meiden. Wissenschaftler haben festgestellt, dass in 60 Prozent der Fälle die Ernährung während der Schwangerschaft das Sodbrennen auslöst. Schwangere sollten fettiges und reichliches Essen meiden, auch zu scharfes Essen ist ein guter Nährboden für Sodbrennen. Außerdem sollte man Stress verhindern. Um Sodbrennen in der Schwangerschaft zu verhindern, sollte die Schwangere enge Kleidung vermeiden. Sollte das Sodbrennen für die Schwangere zu unangenehm werden, raten Ärzte dazu einen Termin beim Frauenarzt wahrzunehmen, um über eine eventuelle medikamentöse Behandlung zu sprechen. Man kann Sodbrennen aber auch mit Hausmitteln wie Milch, Wasser oder Bananen entgegenwirken. ⓘ
Ernährung
Omega-3-Fettsäuren
Omega-3-Fettsäuren können vom Körper nicht selbst gebildet werden. Aus der Omega-3-Fettsäure Eicosapentaensäure werden hormonähnliche Substanzen gebildet, die Einfluss auf die Dauer der Schwangerschaft haben, während eine andere Omega-3-Fettsäure, Docosahexaensäure, für Aufbau und Funktion von Hirn und Auge (z. B. Bildung von Neuronal-Membranen) wichtig ist. Besonders Seefische wie Lachs, Sardelle, Sardine, Makrele oder Thunfisch liefern die beiden langkettigen Omega-3-Fettsäuren Eicosapentaen- und Docosahexaensäure. Langlebige Raubfische wie Thun- oder Schwertfisch weisen jedoch häufig einen relativ hohen Quecksilberanteil auf, so dass sie für Schwangere wenig geeignet sind. Roher Fisch sollte vermieden werden. In Lein-, Hanf-, Walnuss- und Rapsöl ist die pflanzliche Omega-3-Fettsäure alpha-Linolensäure enthalten, die bei unseren Ernährungsgewohnheiten nur unzureichend zu Eicosapentaen- und zu Docosahexaensäure verwandelt wird. ⓘ
In der Plazenta sitzt ein Protein, das die Versorgung des heranwachsenden Kindes vor allem mit Docosahexaensäure sicherstellt – auf Kosten der Mutter. Ist die Versorgung der Mutter mit Omega-3-Fettsäuren besonders gut, dann treten weniger Frühgeburtsbestrebungen auf, die Schwangerschaft wird etwas länger (plus 1,6 bis 2,6 Tage), und es treten weniger Wochenbettdepressionen auf. Die Autoren empfehlen, während der Schwangerschaft mindestens 200 mg DHA/Tag einzunehmen, wobei darauf hingewiesen wurde, dass bis 2,7 g/Tag Omega-3-Fettsäuren in wissenschaftlichen Studien ohne bedeutende Nebenwirkungen vertragen wurden. Früh in der Schwangerschaft sollten Mängel in der Ernährung erkannt werden. Hierzu eignet sich der Omega-3-Index (Gehalt an Omega-3-Fettsäuren im Langzeitspeicher, den roten Blutkörperchen). ⓘ
Jod
Jodmangel in der Schwangerschaft kann Ursache für eine Kropfbildung beim Ungeborenen sein, aber auch Auslöser für mangelhaftes Wachstum, eine Störung der Gehirnentwicklung oder Fehl- und Totgeburten sein. Die Deutsche Gesellschaft für Ernährung empfiehlt regelmäßig Milch und Milchprodukte zu essen sowie ausschließlich jodiertes Speisesalz zu verwenden. Häufig ist eine zusätzliche Einnahme von Jodidtabletten notwendig. ⓘ
Sonstiges
Nüsse gelten als wichtiger Bestandteil einer guten und ausgewogenen Ernährung (→ Wirkung von Nüssen auf die Gesundheit). Früher wurde empfohlen, während der Schwangerschaft keine Erdnüsse und andere Nüsse zu essen. Das könne beim Kind in der Zukunft zu einer Unverträglichkeit oder Allergie führen. Eine 2014 erschienene Studie hat gezeigt, dass gerade die frühzeitige Konfrontation mit Allergenen spätere Allergien verhindern kann. Demnach ist ein Verzehr von Nüssen in Maßen zu empfehlen. ⓘ
Durch das Essen von 76 g Datteln täglich ab vier Wochen vor dem Entbindungstermin lässt sich die Geburt deutlich beschleunigen (von durchschnittlich 10 Stunden auf 6 Stunden), wie eine randomisierte Studie aus dem Iran 2017 fand. Damit wurde das Ergebnis einer jordanische Forschergruppe aus dem Jahr 2011 bestätigt (kontrolliert-randomisierte Studie). ⓘ
Geburtsvorbereitungskurse
Zur Vorbereitung auf die Geburt können Schwangere zusammen mit dem Partner einen Geburtsvorbereitungskurs besuchen, der als regelmäßiger wöchentlicher Termin oder als Wochenendkurs von Hebammenpraxen, Geburts- und Krankenhäusern angeboten wird. Inhalte dieser Kurse sind unter anderem Aufstellen eines Geburtsplans (Wahl des Geburtsorts, Geburtspositionen), natürliche Schmerzverarbeitung, künstliche Schmerzmittel und Anästhesietechniken, Beckenbodentraining, Entspannungsübungen, psychologische und soziale Aspekte der Familiengründung, Stillen und Säuglingspflege. Eine Unterstützung zur Geburtsvorbereitung ist die Haptonomie. ⓘ
Geburtsort
Bis 1950 war es in Deutschland selbstverständlich, zu Hause zu gebären. Seitdem sind die Hausgeburten stetig rückläufig und heute werden 97 % der Kinder in Krankenhäusern geboren, insbesondere bei Risikoschwangerschaften. Daneben gibt es die Alternativen einer Geburt im Geburtshaus. In Entwicklungsländern wird aufgrund der allgemein schlechten medizinischen Versorgung nur eine von zwei Geburten von einem Arzt oder einer Hebamme betreut (siehe Müttersterblichkeit). ⓘ
Vorgeburtliche Kontaktaufnahme
Ungefähr ab der 18. Schwangerschaftswoche können Bewegungen des Fötus für die Schwangere spürbar sein. Frühestens ab der 23. Woche lässt sich der Herzschlag mit einem Stethoskop hören. Andere Personen können ab dem sechsten Monat Bewegungen des Ungeborenen durch die Bauchdecke spüren. Durch moderne medizinische Methoden (beispielsweise Sonografie) lässt sich nachweisen, dass der Fötus bereits im Mutterleib weit entwickelte Sinne besitzt und seine Außenwelt wahrnehmen kann (Stimme der Mutter, Musik, Bewegung). ⓘ
Gesellschaftliche Aspekte

Künstlerische Behandlung
In den Bildenden Künsten besteht infolge der Bedeutung der Muttergottes im Christentum eine lange Tradition von Darstellungen der Schwangeren. Moderne Künstlerinnen wie Vanessa Beecroft, Louise Bourgeois, Annegret Soltau oder Ron Mueck haben sich bemüht, die Schönheit der schwangeren Frau im Spannungsfeld von Biologie und Selbstbestimmung darzustellen. In der Kunstphilosophie ist dafür der schillernde Begriff „Wunderbauch“ geprägt worden. ⓘ
In der Literatur ist auf zahlreiche Behandlungen hinzuweisen, vor allem auch im Zusammenhang einer unehelichen Schwangerschaft – ein klassisches Beispiel ist die „Gretchentragödie“ in Goethes Faust. ⓘ
Gewollte, ungewollte und erzwungene Schwangerschaften
Erzwungene Schwangerschaften
Unter einer erzwungenen Schwangerschaft versteht man eine solche Schwangerschaft, die der Mutter aufgezwungen wurde, etwa im Rahmen von Sklaverei, einer Zwangsheirat oder eines Genozids. Erzwungene Schwangerschaften können im Völkerstrafrecht als Kriegsverbrechen, Verbrechen gegen die Menschlichkeit oder Völkermord strafbar sein. ⓘ
Siehe auch
- Körpergeschichte
- Psychische Folgen ungewollter Mutterschaft
- Umstandskleidung
- Verdrängte Schwangerschaft ⓘ
Gesetzliche Schutzmaßnahmen der Schwangerschaft
An eine Schwangerschaft sind in den meisten europäischen Ländern verschiedene gesetzliche Regelungen zum Schutz von Mutter und Kind gekoppelt, z. B. Kündigungsschutz. Bestimmte Tätigkeiten wie das Heben schwerer Lasten oder Nachtarbeit dürfen nicht mehr ausgeführt werden. In Deutschland beginnt der Mutterschutz sechs Wochen vor dem mutmaßlichen Entbindungstermin und erstreckt sich bis acht Wochen nach der Geburt, bei Frühgeburten und Mehrlingsgeburten bis zwölf Wochen danach. ⓘ
| Zeitraum/ -punkt | Vor der Schwanger- schaft | Beginn der Schwanger- schaft | Mitteilung an den Arbeit- geber | restliche Zeit der Schwanger- schaft | 6 Wochen vor dem errechneten Geburtstermin | Tag der Geburt | 8 Wochen nach der Geburt | bis 4 Monate nach der Geburt |
bis 12 Monate nach der Geburt |
max. bis zur Vollendung des 3. Lebensjahrs (teilw. bis zur Vollendung des 8. Lebensjahrs) | Wieder- einstieg in die Arbeit | Kinder- erziehung | Nach der Kinder- erziehung | |||||||||||||||||||||||||||||||||||||
| Arbeitsentgelt und andere finanzielle Leistungen: | Nettogehalt x € / Monat § 611 BGB |
Mutterschaftsgeld: 13 € / Tag §§ 19-20 MuSchG |
Nettogehalt x € / Monat § 611 BGB | |||||||||||||||||||||||||||||||||||||||||||||||
| Anspruch auf Entgeltfortzahlung, § 18 MuSchG | Nettogehalt x € / Monat abzgl. Mutterschaftsgeld §§ 19-20 MuSchG |
Elterngeld minimal 300 €, max. 1800 € §§ 1–6 BEEG |
||||||||||||||||||||||||||||||||||||||||||||||||
| Kindergeld 219 € / Monat, bzw. Kinderfreibetrag, §§ 31–32, 62–78 EStG | ||||||||||||||||||||||||||||||||||||||||||||||||||
| Recht auf unbezahlte Freistellung: | Elternzeit, §§ 15–16 BEEG | |||||||||||||||||||||||||||||||||||||||||||||||||
| Recht auf Teilzeitarbeit: | § 8 TzBfG | §§ 15–16 BEEG | § 8 TzBfG | |||||||||||||||||||||||||||||||||||||||||||||||
| Besonderer Arbeitsschutz: | Mutterschutz, MuSchArbV | |||||||||||||||||||||||||||||||||||||||||||||||||
| Beschäftigungsverbot: | ggf. Beschäftigungsverbot gemäß §§ 3 bis 6 MuSchG | Mutterschutz, §§ 3 bis 6 MuSchG | ||||||||||||||||||||||||||||||||||||||||||||||||
| optional | gesetzlich vorgeschrieben (12 statt 8 Wochen bei Früh- und Mehrlingsgeburten oder ärztlich festgestellter Behinderung) | |||||||||||||||||||||||||||||||||||||||||||||||||
| Kündigungsschutz: | § 17 MuSchG (der Kündigungsschutz besteht auch nach einer Fehlgeburt nach der 12. Schwangerschaftswoche für 4 Monate fort) | |||||||||||||||||||||||||||||||||||||||||||||||||
| §§ 18–19 BEEG | ||||||||||||||||||||||||||||||||||||||||||||||||||
Sonstiges
Die jüngste Person, die ein gesundes Kind zur Welt brachte, war die Peruanerin Lina Medina (siehe auch: Mutterschaft Minderjähriger). Der Beginn der Schwangerschaft erfolgte im Alter von vier Jahren, bei der Geburt ihres Sohnes war sie fünfeinhalb Jahre alt. Der weltweite Altersrekord bei einer Entbindung wird derzeit von einer Spanierin aus Barcelona gehalten, die 2006 nach einer künstlichen Befruchtung im Alter von 67 Jahren Zwillinge zur Welt brachte. Die jüngste Mutter von sieben Kindern dürfte ein 16-jähriges Mädchen aus Argentinien sein, das 2008 zum zweiten Mal Drillinge, wieder drei Mädchen, bekommen hat. Nachdem sie mit 14 Jahren als erstes Kind einen Sohn bekommen hatte, brachte sie 2006 Drillinge zur Welt. Vor der Geburt ihres Sohnes hatte sie nach eigener Aussage bereits ein Kind durch eine Fehlgeburt verloren. ⓘ
Aus dem Urin schwangerer Frauen wurde in den 1930er Jahren in der Sowjetunion „Gravidan“ gewonnen, das angeblich Glücksgefühle hervorrufen soll. ⓘ