Ulnarisrinnen-Syndrom
| Einklemmung des Nervus ulnaris ⓘ | |
|---|---|
 | |
| Anatomie des Ulnarisnervs |
Die Einklemmung des Nervus ulnaris ist eine Erkrankung, bei der der Nervus ulnaris physisch eingeklemmt wird, was zu Schmerzen, Taubheitsgefühlen oder Schwäche führt und hauptsächlich den kleinen Finger und den Ringfinger der Hand betrifft. Eine Einklemmung kann an jeder Stelle von der Wirbelsäule am Halswirbel C7 bis zum Handgelenk auftreten; die häufigste Einklemmungsstelle befindet sich im Ellenbogen (Kubitaltunnelsyndrom). Vorbeugen kann man vor allem durch eine korrekte Körperhaltung und die Vermeidung wiederholter oder ständiger Belastungen (z. B. "Handy-Ellbogen"). Die Behandlung ist in der Regel konservativ und umfasst Medikamente, eine Änderung der Aktivität und Bewegung, kann aber manchmal auch eine Operation beinhalten. Die Prognose ist im Allgemeinen gut, wobei sich leichte bis mittelschwere Symptome oft spontan zurückbilden. ⓘ
| Klassifikation nach ICD-10 ⓘ | |
|---|---|
| G56.2 | Läsion des N. ulnaris |
| ICD-10 online (WHO-Version 2019) | |

Das Ulnarisrinnensyndrom (Synonyme Ulnarisrinnen-Syndrom, Sulcus-ulnaris-Syndrom oder Kubitaltunnel-Syndrom) ist eine Druckschädigung des Nervus ulnaris am Ellbogen. ⓘ
Anzeichen und Symptome
Im Allgemeinen führt die ulnare Neuropathie zu Symptomen in einer bestimmten anatomischen Verteilung, wobei der kleine Finger, die ulnare Hälfte des Ringfingers und die intrinsischen Muskeln der Hand betroffen sind. ⓘ
Die spezifischen Symptome, die in der charakteristischen Verteilung auftreten, hängen von der spezifischen Stelle der Einklemmung des Nervus ulnaris ab. Die Symptome der ulnaren Neuropathie können motorisch, sensorisch oder beides sein, je nach Ort der Verletzung. Motorische Symptome bestehen in Muskelschwäche, sensorische Symptome oder Parästhesien in Form von Taubheit oder Kribbeln in den vom Nervus ulnaris innervierten Bereichen. ⓘ
Proximales Impingement ist mit gemischten Symptomen verbunden, da der proximale Nerv eine gemischte sensorische und motorische Innervation aufweist. Das distale Impingement ist mit variablen Symptomen verbunden, da sich der Nervus ulnaris in der Nähe der Hand in verschiedene motorische und sensorische Äste aufteilt. ⓘ
Beim Kubitaltunnelsyndrom (einem proximalen Impingement) treten die sensorischen und motorischen Symptome in einer bestimmten Reihenfolge auf. Anfänglich kann ein Taubheitsgefühl des kleinen und ulnaren vierten Fingers auftreten, das vorübergehend sein kann. Wird das Impingement nicht korrigiert, kann das Taubheitsgefühl dauerhaft werden und sich zu einer Handschwäche entwickeln. Eine charakteristische Ruhestellung der Hand, bei der sich der Klein- und der Ringfinger einrollen, tritt erst spät im Krankheitsverlauf auf und ist ein Zeichen für eine schwere Neuropathie. Im Gegensatz dazu können beim Guyon-Kanal-Syndrom (distales Impingement) die motorischen Symptome und die Krallenhand stärker ausgeprägt sein, ein Phänomen, das als Ulnarparadoxon bekannt ist. Auch der Handrücken wird normal empfunden. ⓘ
Diagnose
Aufgrund der ausgeprägten Innervation der Hand lässt sich ein Impingement des Nervus ulnaris in der Regel allein anhand der Symptome diagnostizieren. Eine Schädigung des Nervus ulnaris, die eine Lähmung dieser Muskeln verursacht, führt zu einer charakteristischen Krallenstellung der Hand in Ruhe. Klinische Tests, wie z. B. der Kartentest für das Froment-Zeichen, können zur Beurteilung des Nervus ulnaris leicht durchgeführt werden. Eine vollständige Diagnose sollte jedoch die Quelle des Impingements identifizieren, und eine Röntgenuntersuchung kann erforderlich sein, um eine zugrundeliegende Ursache festzustellen oder auszuschließen. ⓘ
Bildgebende Untersuchungen, wie Ultraschall oder MRT, können anatomische Anomalien oder Massen aufzeigen, die für das Impingement verantwortlich sind. Darüber hinaus kann die Bildgebung sekundäre Anzeichen einer Nervenschädigung zeigen, die die Diagnose Impingement weiter bestätigen. Zu den Anzeichen einer Nervenschädigung gehören eine Abflachung des Nervs, eine Schwellung des Nervs proximal der Verletzungsstelle, ein abnormales Aussehen des Nervs oder charakteristische Veränderungen der vom Nerv innervierten Muskeln. ⓘ
Da der Nerv an dieser Stelle so ungeschützt ist, ist er anfällig für Verletzungen durch Druck und Zug. Durch wiederholte Bewegungen oder ständige Belastung kann es zu einer Reizung und schließlich zu einer Schädigung des Nervs kommen. ⓘ
Die Diagnose kann ein Neurologe zwar meist schon auf Grund der Symptomschilderung stellen, aber klinische (Prüfung der Muskelkraft und Berührungsempfindung) und elektrophysiologische Untersuchungen, beispielsweise die Messung der Nervenleitgeschwindigkeiten, sind unerlässlich. Das Froment-Zeichen ist positiv. ⓘ
Differentialdiagnosen
Die Symptome einer ulnaren Neuropathie oder Neuritis müssen nicht unbedingt auf eine tatsächliche physische Einklemmung des Nervs hinweisen; jede Verletzung des Nervs ulnaris kann zu denselben Symptomen führen. Darüber hinaus können auch andere Funktionsstörungen zu einer Reizung des Nervs führen, ohne dass es sich um eine echte Einklemmung handelt. So kann beispielsweise eine anteriore Dislokation und ein "Einschnappen" des Nervus ulnaris über den medialen Epikondylus des Ellenbogengelenks zu einer ulnaren Neuropathie führen. ⓘ
Die Einklemmung anderer wichtiger sensorischer Nerven der oberen Extremitäten führt zu Defiziten in anderen Verteilungsmustern. Die Einklemmung des Nervus medianus verursacht das Karpaltunnelsyndrom, das durch Taubheitsgefühle in Daumen, Zeige-, Mittel- und halbem Ringfinger gekennzeichnet ist. Eine Kompression des Radialnervs verursacht Taubheitsgefühle im Handrücken und Daumen und ist viel seltener. ⓘ
Eine einfache Möglichkeit zur Unterscheidung zwischen einer signifikanten Verletzung des Nervus medianus und des Nervus ulnaris besteht darin, auf eine Schwäche beim Beugen und Strecken bestimmter Finger der Hand zu testen. Verletzungen des Medianusnervs sind mit Schwierigkeiten bei der Beugung des Zeige- und Mittelfingers verbunden, wenn man versucht, eine Faust zu machen. Bei einer Läsion des Nervus ulnaris hingegen können der kleine Finger und der Ringfinger beim Versuch, die Finger zu strecken, nicht entspannt werden. ⓘ
Manche Menschen sind von mehreren Nervenkompressionen betroffen, was die Diagnose erschweren kann. ⓘ
Klassifizierung
Die Einklemmung des Nervus ulnaris wird nach dem Ort der Einklemmung klassifiziert. Der Nervus ulnaris durchläuft auf seinem Weg durch die mediale Seite der oberen Extremität mehrere kleine Räume, und an diesen Stellen ist der Nerv anfällig für Kompression oder Einklemmung - ein so genannter "eingeklemmter Nerv". Der Nerv ist besonders anfällig für Verletzungen, wenn die normale Anatomie gestört ist. Am häufigsten wird der Nervus ulnaris am Ellenbogen eingeklemmt, gefolgt vom Handgelenk. ⓘ
Zu den Ursachen oder Strukturen, die Berichten zufolge eine Einklemmung des Nervus ulnaris verursachen können, gehören:
- Probleme im Nackenbereich: Thoracic-Outlet-Syndrom, Pathologie der Halswirbelsäule, Kompression durch die vorderen Skalenusmuskeln
- Probleme, die ihren Ursprung im Brustkorb haben: Kompression durch die Pectoralis minor Muskeln
- Anomalien des Plexus brachialis
- Ellenbogen: Frakturen, Verletzungen der Wachstumsfuge, Kubitaltunnelsyndrom, Aponeurose des Flexorpronators, Struthers-Arkade
- Unterarm: Verspannte Muskeln des Flexor carpi ulnaris
- Handgelenk: Frakturen, Ulnartunnelsyndrom, hypothenares Hammersyndrom
- Arterienaneurysmen oder Thrombose
- Andere: Infektionen, Tumore, Diabetes, Hypothyreose, Rheuma und Alkoholismus ⓘ
Differentialdiagnostisch muss eine Schädigung des Nervus ulnaris am Handgelenk (Loge-de-Guyon-Syndrom) ausgeschlossen werden. ⓘ
Am Oberarm lokalisierte Kompressionen des Nerven sind selten und können durch einen Processus supracondylaris oder die Struthers-Arkade ausgelöst werden. ⓘ
Kubitaltunnel-Syndrom
Die häufigste Einklemmung des Nervus ulnaris am Ellenbogen befindet sich im Kubitaltunnel und wird als Kubitaltunnelsyndrom bezeichnet. Der Tunnel wird durch den medialen Epikondylus des Oberarmknochens, den Olekranonfortsatz der Elle und den Sehnenbogen gebildet, der die Oberarm- und Unterarmköpfe des M. flexor carpi ulnaris verbindet. Während die meisten Verletzungen geringfügig sind und sich im Laufe der Zeit spontan zurückbilden, können chronische Kompressionen oder wiederholte Traumata anhaltende Probleme verursachen. Häufig zitierte Szenarien sind:
- Schlafen mit hinter dem Nacken verschränkten Armen und angewinkelten Ellbogen.
- Aufstützen des Ellbogens auf die Armlehne eines Stuhls beim Tippen.
- Aufstützen oder Abstützen des Ellbogens auf der Armlehne eines Fahrzeugs.
- Bankdrücken.
- Intensive sportliche Betätigung und Belastung des Ellenbogens. ⓘ
Eine Kompression des Nervus ulnaris am medialen Ellenbogen kann gelegentlich durch einen Epitrocheloanconeus-Muskel verursacht werden, eine anatomische Variante. ⓘ
Ulnartunnelsyndrom
Die Einklemmung des Nervus ulnaris in einem anatomischen Raum im Handgelenk, dem so genannten Ulnarkanal, wird als Ulnartunnelsyndrom bezeichnet. Zu den anerkannten Ursachen für eine Einklemmung des Nervus ulnaris an dieser Stelle gehören lokale Traumata, Frakturen, Ganglienzysten und klassischerweise begeisterte Radfahrer, die immer wieder gegen den Fahrradlenker stoßen. Diese Form der ulnaren Neuropathie umfasst zwei berufsbedingte Syndrome: das so genannte hypothenare Hammersyndrom", das bei Arbeitern auftritt, die wiederholt einen Hammer benutzen, und die berufsbedingte Neuritis", die auf eine harte, wiederholte Kompression gegen eine Schreibtischoberfläche zurückzuführen ist. ⓘ
Vorbeugung
Das Kubitaltunnelsyndrom kann durch eine gute Körperhaltung und den richtigen Gebrauch des Ellbogens und der Arme verhindert oder gemildert werden, z. B. durch das Tragen einer Armschiene beim Schlafen, um den Arm in einer geraden Position zu halten, anstatt den Ellbogen stark anzuwinkeln. Ein aktuelles Beispiel hierfür ist die Verbreitung des Konzepts des Handy-Ellbogens und der Spielehand. ⓘ
Behandlung
Die wirksamste Behandlung des Kubitaltunnelsyndroms ist die chirurgische Dekompression. Die sicherste und wirksamste Operation ist die in-situ Dekompression +/- mediale Epikondylektomie. ⓘ
Bei Schmerzsymptomen können Medikamente wie NSAID, Amitriptylin oder eine Vitamin-B6-Supplementierung helfen, obwohl es keine Belege für diese Behauptung gibt. ⓘ
Leichte Symptome können zunächst nicht-operativ behandelt werden, und zwar wie folgt
- Ruhigstellung des Ellenbogengelenks in Streckung in der Nacht +/- tagsüber
- Neuralgische Zahnseide/Gleitfähigkeitsübungen
- Kräftigungs-/Dehnungsübungen
- Änderung der Tätigkeit (z. B. Vermeidung von Druck auf den Ellenbogen) ⓘ
Es ist wichtig, Positionen und Aktivitäten zu identifizieren, die die Symptome verschlimmern, und Wege zu finden, diese zu vermeiden. Wenn beispielsweise Beschwerden auftreten, wenn der Betroffene ein Telefon an den Kopf hält, kann die Verwendung eines Telefon-Headsets eine sofortige Linderung der Symptome bewirken und die Wahrscheinlichkeit einer weiteren Schädigung und Entzündung des Nervs verringern. Beim Kubitaltunnelsyndrom wird empfohlen, eine wiederholte Beugung des Ellenbogens zu vermeiden und auch eine längere Beugung des Ellenbogens während des Schlafs zu vermeiden, da diese Position den Ellennerv belastet. ⓘ
Bei der Dekompression des Kubitaltunnels wird ein Einschnitt posteromedial des medialen Epikondylus vorgenommen, um die medialen antebrachialen Nervenäste zu umgehen. Der Nervus ulnaris wird identifiziert und von seiner Faszie proximal und distal bis zu den Köpfen des Flexor carpi ulnaris befreit. Nach der Freisetzung werden Beugung und Streckung des Arms durchgeführt, um sicherzustellen, dass keine Subluxation des Nervus ulnaris vorliegt. ⓘ
Prognose
Nach der Operation berichten durchschnittlich 85 % der Patienten über eine Besserung ihrer Beschwerden. ⓘ
Die meisten Patienten, bei denen ein Kubitaltunnelsyndrom diagnostiziert wird, haben eine fortgeschrittene Erkrankung (Atrophie, statisches Taubheitsgefühl, Schwäche), die auf eine dauerhafte Nervenschädigung hinweisen könnte, die sich nach der Operation nicht mehr erholen wird. Wird das Syndrom vor dem Auftreten von Atrophie, Schwäche oder statischem Taubheitsgefühl diagnostiziert, kann die Krankheit mit einer Behandlung aufgehalten werden. Leichte und intermittierende Symptome klingen oft spontan ab. ⓘ
Epidemiologie
Menschen mit Diabetes mellitus haben ein höheres Risiko für jede Art von peripherer Neuropathie, einschließlich Einklemmungen des Nervus ulnaris. ⓘ
Das Kubitaltunnelsyndrom tritt häufiger bei Menschen auf, die den Ellenbogen über längere Zeit gebeugt halten, z. B. wenn sie ein Telefon an den Kopf halten. Ein erheblicher Risikofaktor ist das Beugen des Ellenbogens, während der Arm gegen eine harte Oberfläche gedrückt wird, z. B. beim Anlehnen an eine Tischkante. Die Verwendung von vibrierenden Werkzeugen bei der Arbeit oder andere repetitive Tätigkeiten, wie das Werfen eines Baseballs, erhöhen das Risiko. ⓘ
Eine Beschädigung oder Verformung des Ellenbogengelenks erhöht das Risiko eines Kubitaltunnelsyndroms. Außerdem besteht bei Personen, die an anderen Stellen im Arm und in der Schulter Nerveneinklemmungen haben, ein höheres Risiko für eine Einklemmung des Ellennervs. Es gibt Hinweise darauf, dass eine Weichteilkompression der Nervenbahn in der Schulter durch einen BH-Träger über viele Jahre hinweg Symptome einer ulnaren Neuropathie verursachen kann, insbesondere bei sehr großbrüstigen Frauen. ⓘ
Nervus ulnaris
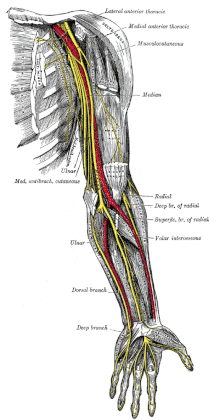
Der Nervus ulnaris („Ellennerv“) verläuft im Bereich des Ellbogens in einer gut tastbaren Rinne (Sulcus ulnaris) nur durch wenig Bindegewebe geschützt in unmittelbarem Kontakt zur Elle und direkt unter der Haut. Man kann ihn daher durch Ertasten leicht selbst lokalisieren und meist schon bei leichter Berührung ein Kribbeln oder Brenngefühl in der Hand auslösen. Dadurch ist diese Region auch bei leichtem Anstoßen sehr schmerzempfindlich, was ihr den Namen „Musikantenknochen“ (auch „Musikknochen“, „Musikerknochen“, „Mäuschen“ genannt) gegeben hat. In Österreich spricht man oft vom „narrischen Boa (närrisches Bein)“ oder vom "damischen Aderle". ⓘ
Behandlungsmöglichkeiten
Wichtig sind für den Patienten das Verständnis des auslösenden Mechanismus und eine Änderung der täglichen Gewohnheiten (Auflegen des Ellbogens am Fensterrahmen des Autos vermeiden, Aufstützen des gebeugten Ellbogens vermeiden etc.). Parallel muss versucht werden, mit Polstern oder durch Schienung eine Druckentlastung des Nervs herbeizuführen. ⓘ
Nur bei chronischen und weiter fortschreitenden Symptomen ist eine Operation notwendig. Eine Methode verlegt den Nerv aus der Knochenrinne Richtung Ellenbeuge in eine geschütztere Lage. Einfacher und vor allem schonender ist das Durchtrennen des Gewebes, das den Nerv im Bereich des Ellenbogens umgibt. Bei der mit der Heilung verbundenen Vernarbung des Gewebes verlängert sich dieses und der Druck auf den Nerv lässt nach. ⓘ
Die Operationsmethoden sind in erster Linie darauf ausgelegt, eine weitere Verschlimmerung des Syndroms zu stoppen. Aber auch die Chancen einer Heilung des Nervs sind gut. Die akuten Symptome, wie z. B. ein unangenehmes Kribbeln in der Hand, lassen rasch nach, schwere sensible Einschränkungen können jedoch je nach Schwere der Einklemmung erst nach einem Jahr verschwinden. ⓘ
Die minimal-invasive endoskopische Operation des Ellennerven beim Sulcus-ulnaris-Syndrom (mit nur 2–3 cm statt 10–12 cm langem Schnitt) ist eine selten angewandte neuere Operationstechnik, die spezialisierte Instrumente voraussetzt. Ob sie Vorteile gegenüber der "offenen" OP-Technik hat, ist bisher wissenschaftlich nicht ausreichend belegt. ⓘ